Аэрозоль от астмы при аллергии
Антигистаминные лекарства – медикаментозные препараты, которые помогают уменьшить негативное воздействие аллергенов на организм. Вот уже более пятидесяти лет антигистаминные препараты входят в состав терапевтического курса, назначаемого больным бронхиальной астмой. Эти лекарства назначают как для купирования обострившихся симптомов, так и в качестве профилактики.
 Приступы бронхиальной астмы сопровождаются удушьем, которое возникает в результате воспаления и последующего сужения дыхательных путей. Больному тяжело дышать, его начинает мучить кашель. Для облегчения состояния больного врачи прописывают антигистаминные препараты, действие которых заключается в блокировании гистамина, который высвобождается из тучных клеток, благодаря воздействию аллергена.
Приступы бронхиальной астмы сопровождаются удушьем, которое возникает в результате воспаления и последующего сужения дыхательных путей. Больному тяжело дышать, его начинает мучить кашель. Для облегчения состояния больного врачи прописывают антигистаминные препараты, действие которых заключается в блокировании гистамина, который высвобождается из тучных клеток, благодаря воздействию аллергена.
Гистамин осложняет воспалительные процессы, которые образуются в бронхах, он провоцирует симптомы, связанные с бронхиальной патологией, и удушье. Антигистамины купируют гистаминовые рецепторы, благодаря чему происходит снижение бронхоспазма и отека, при этом значительно сокращается гиперреакция бронхов на гистамин.
Антигистаминные лекарства не лечат бронхиальную астму, они лишь помогают справиться с обострением и облегчают состояние больного.
- Медикаменты первого поколения
- Лекарства второго поколения
- Антиаллергические препараты третьего поколения
Типы антигистаминных препаратов
Антигистаминные препараты в зависимости от наличия/отсутствия побочных эффектов делятся на три основных типа:
- Первого поколения: Тавегил, Супрастин, Димедрол, Пипольфен, Диазолин.
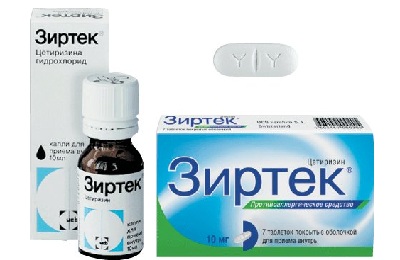
- Второго поколения: Семпрекс, Кларитин, Цетрин, Зиртек.
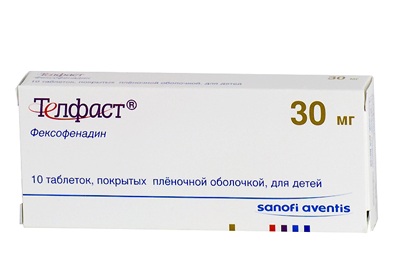
- Третьего поколения: Телфаст, Сепракор.


Каждый вид лекарств имеет свои и плюсы и минусы. Курс лечения должен назначаться исключительно лечащим врачом.
Медикаменты первого поколения
Объединяет эти средства то, что они обладают седативным ярко выраженным эффектом. Срок их воздействия длится около пяти часов. Они хорошо помогают при наличии аллергических реакций, но имеют недостатки. Все антигистаминные лекарства, относящиеся к первому поколению, имеют множество побочных эффектов.
 Среди которых:
Среди которых:
- повышенная сонливость,
- сухость во рту,
- быстрый, но кратковременный эффект,
- снижение тонуса мышц,
- привыкание после двух недель приема.
Во многих странах данные лекарства уже не применяют. В России лекарственные препараты данной категории еще используются и являются довольно популярным средством в борьбе с аллергией. Но для снятия обострения бронхиальной астмы их прием нежелателен. Сухость слизистых, которая происходит в результате приема этих лекарств, осложняет течение недуга и препятствует отхождению мокроты.
Лекарства второго поколения
Противоаллергические препараты второго поколения не относятся к седативным средствам. Они обладают гораздо меньшим объемом побочных явлений. При приеме этих медикаментов не возникает сонливости, не снижается мозговая активность. Такие медикаменты обладают целым рядом преимуществ:
-
 большая продолжительность лечебного эффекта, которая может достигать суток,
большая продолжительность лечебного эффекта, которая может достигать суток, - принимать их можно в течение долгого времени, не опасаясь развития зависимости,
- не вызывают иссушивания слизистых оболочек,
- подходят для профилактического применения,
- после окончания курса лечения эффект сохраняется еще на протяжении одной недели.
При всем многообразии положительных факторов, у таких противоаллергических лекарств есть побочные эффекты.
Антигистаминные средства этого типа могут влиять на сердечные каналы и оказывать кардиотоксическое действие, которое будет только усиливаться при одновременном приеме противогрибковых препаратов, употреблении антидепрессантов, а также, в случаях, когда у больного астмой еще имеются и другие заболевания, связанные с функцией печени.
Кроме того, некоторые антиаллергические средства второго поколения могут спровоцировать желудочковую аритмию.
При бронхиальной астме используют:
- Астемисан. Лекарство эффективно при любых видах аллергических реакций. Его действие начинается спустя три часа после приема. При длительном приеме терапевтический эффект наблюдается на протяжении суток, а после отмены лекарства сохраняется еще на протяжении 5 – 6 дней. При заболеваниях сердца потребуется консультация кардиолога.
- Гисманал. Высокоэффективное антигистаминное средство, которое подойдет даже детям младшего возраста.
Гисталонг. Препарат не оказывает седативного действия, но может стать причиной аритмии, бессонницы, вызвать нервные расстройства, выражающиеся в перепадах настроения.
 Показан детям, начиная с двухлетнего возраста.
Показан детям, начиная с двухлетнего возраста.- Зиртек. Препарат обладает двойным действием, кроме антигистаминного эффекта, снижает воспаление, вызванное гистамином. Это лекарство хорошо переносится детьми, начиная с двухлетнего возраста. Уже через двадцать минут после приема ощущается его положительное действие.
- Кларитин. Является лучшим противоаллергическим средством во всем мире. Лекарство начинает действовать через полчаса после приема. Его лекарственный эффект сохраняется около суток. Подходит для длительного применения в качестве профилактического средства.
- Семпрекс. Эффективное противоаллергическое средство, действие которого ощущается спустя 15 минут после приема. Имеет слабый седативный эффект. Главным преимуществом этого препарата является его мягкое воздействие на слизистые желудка. Лекарство не подходит для малышей, его назначают детям с 12 лет.
Антиаллергические препараты третьего поколения
Абсолютно все противоаллергические средства третьего поколения практически не обладают седативным действием, сведены к минимуму побочные эффекты.
Лекарственным препаратом нового поколения, которое назначают для лечения бронхиальной астмы, является Телфаст. Это средство не вызывает сонливости и расстройства внимания, к тому же, не оказывает отрицательного влияния на работу сердца. Действие лекарства начинается через час после приема и продолжается сутки.
Некоторые особенности применения
Стоит отметить, что для лечения бронхиальной астмы важно комплексное лечение. Это значит, что проблема не решится одним лишь приемом антигистаминных препаратов. Потребуется план лечения, в который будут входить лекарства разного спектра действия. Курс терапии прописывает лечащий врач на основании диагностических показаний.
При назначении антигистаминных средств нужно учитывать индивидуальные особенности пациента: возраст, состояние и т.д.
Так, для малышей антигистаминные препараты при бронхиальной астме применяют в виде сиропов и суспензий. Детям для блокирования гистамина обычно назначают Клемастин, Лоратадин, Астемизол.
 Наиболее эффективным средством для лечения астмы у детей считается Лоратадин. Он способен предотвратить астматический приступ у детей и является отличным средством в борьбе с аллергиями сезонного характера.
Наиболее эффективным средством для лечения астмы у детей считается Лоратадин. Он способен предотвратить астматический приступ у детей и является отличным средством в борьбе с аллергиями сезонного характера.
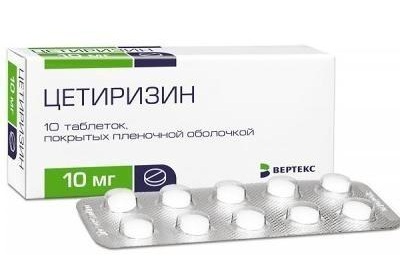
Хорошим эффектом обладает Цетиризин, он способствует расширению бронхов и прекращению удушья. Препарат блокирует гистамин и снижает симптомы болезни. Это новейшее средство от аллергии подходит для детей старше двух лет.
Беременным женщинам на начальных сроках беременности применять антигистаминные препараты крайне нежелательно. Во втором триместре допускается прием лекарств по особым показаниям лечащего врача. В этом случае, обычно назначают
- Кларитин,
- Зиртек,
- Телфаст.
К таким методам прибегают крайне редко, по причине того, что ни одно противоаллергическое средство не является абсолютно безопасным.
Для лечения приступов удушья при бронхиальной астме могут подойти природные антигистамины. Некоторые лекарственные травы, благодаря своему составу, обладают противоаллергическим эффектом и могут значительно снизить его секрецию.
Например, в состав зеленого чая входят кверцетин и катехин – эти соединения обладают анигистаминным действием. Снижают активность гистамина такие травы, как:
- крапива,
-
 корень солодки,
корень солодки, - ромашка,
- белокопытник.
Снизить симптомы аллергии могут также:
- имбирь,
- базилик,
- фенхель,
- эхинацея.
Антигистаминные препараты второго и третьего поколения входят в базисную терапию бронхиальной астмы и применяются в профилактических целях.
Загрузка…
Источник
 Бронхиальная астма – это тяжелое и опасное заболевание дыхательных путей. Возникает вследствие хронических воспалительных процессов в бронхах. Причина появления симптомов — гиперчувствительность или контакт с холодным воздухом. Как следствие в дыхательных путях возникает приступ удушья. В минуты сильного приступа случается кислородное голодание и без специальных препаратов больной может умереть.
Бронхиальная астма – это тяжелое и опасное заболевание дыхательных путей. Возникает вследствие хронических воспалительных процессов в бронхах. Причина появления симптомов — гиперчувствительность или контакт с холодным воздухом. Как следствие в дыхательных путях возникает приступ удушья. В минуты сильного приступа случается кислородное голодание и без специальных препаратов больной может умереть.
Бронхиальной астмой болеют и взрослые, и дети.
За последние десятилетия ученые сильно шагнули вперед в вопросе лечения астмы. Астматик может использовать новые препараты. Они быстро и качественно снимают приступы, надежно защищают пациентов от серьезных симптомов и дискомфорта, связанного с заболеванием.
Наиболее удобное средство от удушья в момент приступа – ингалятор. Благодаря его строению, лекарство очень быстро попадает в дыхательные пути и в считаные минуты снимает симптомы спазма бронхов.
Что может спровоцировать приступ удушья при бронхиальной астме?
Бронхиальная астма и ее приступы вызывают различные факторы.
Сегодня выделяют три основные группы причин, которые провоцируют и основное хроническое заболевание, и единичные приступы:
1. Воспалительные факторы:
- респираторные инфекции и заболевания дыхательных путей (бронхиты, пневмония, ОРВИ);
- аллергены (домашние животные, пыль, растения, пищевая аллергия и т. д.);
- вредная работа, которая вызывает заболевания легких.
2. Раздражители:
- холодный воздух и мороз;
- жаркий климат;
- активные упражнения на свежем воздухе, бег;
- колебание температур (межсезонье, перелеты из жарких стран в холодные и т. д.);
- стресс и негативные эмоции, неблагоприятные условия жизни;
- химические раздражители (аллергены, токсины и т. д.).
3. Другие индивидуальные факторы:
- наследственная предрасположенность;
- курение (активное и пассивное);
- климат и загрязнение в городе;
- неправильное питание;
- медикаменты;
- желудочный рефлюкс.
Что такое ингаляторы от астмы? История создания препарата в баллончике
 Ингаляция — это популярный и эффективный метод лечения заболеваний дыхательных путей. Еще в древние времена люди дышали паром и дымом, запаривая или сжигая лекарственные травы. У разных народов существует ритуал окуривания жилого помещения. Этот обычай не только защищал дом от «злых духов», но и имел бактерицидное свойство и помогал справляться больным с кашлем, аллергией, простудными болезнями.
Ингаляция — это популярный и эффективный метод лечения заболеваний дыхательных путей. Еще в древние времена люди дышали паром и дымом, запаривая или сжигая лекарственные травы. У разных народов существует ритуал окуривания жилого помещения. Этот обычай не только защищал дом от «злых духов», но и имел бактерицидное свойство и помогал справляться больным с кашлем, аллергией, простудными болезнями.
Со временем для ингаляций начали брать горшок из глины и вставляли в него соломинку. Это помогало направить струю концентрированного теплого пара в нужное место.
Даже в нашем детстве многие дышали над картошкой, ромашкой, содой или другими «зельями».
Современный ингалятор – это устройство для экстренного применения. Оно помогает в считаные минуты доставить лекарство в дыхательные пути и снять приступ.
Самый первый ингалятор создали в 1845 году. И сегодня на полках аптек всего мира встречаются сотни этих приборов – для детей, взрослых, экстренного действия и для домашнего обихода.
Важно помнить, что индивидуальный прибор должен подбирать лечащий врач — пульмонолог. Ведь внутри баллончика находится лекарственный препарат.
Виды ингаляторов от астмы
Ингаляционные приборы различаются за типом лекарства, которое их наполняет. Их разделяют на аэрозольные и порошковые.
А согласно способу транспортировки лекарства в дыхательные пути бывают:
- спейсеры;
- порошковые ингаляторы при астме;
- агрегаты с дозаторами (спрей);
- небулайзеры;
- автоматические ингаляторы;
- адаптеры;
- карманные ингаляторы при бронхиальной астме.
Спейсеры
 Спейсеры – это выполненные из металла или пластика камеры, которые прикрепляются к ингалятору. Этот агрегат работает по принципу клапана. Лекарство в легкие поступает только тогда, когда пациент делает вдох. При выдохе клапан закрывается. Это позволяет экономно использовать лекарство.
Спейсеры – это выполненные из металла или пластика камеры, которые прикрепляются к ингалятору. Этот агрегат работает по принципу клапана. Лекарство в легкие поступает только тогда, когда пациент делает вдох. При выдохе клапан закрывается. Это позволяет экономно использовать лекарство.
Спейсеры эффективно и быстро доставляют препарат на верхние дыхательные пути. Ингаляции с ними проводить легко и просто. Отлично подходят для ингаляций с детьми. Ведь малыши не всегда умеют правильно делать вдох и выдох, а спейсер позволяет получить необходимую дозу препарата, даже когда ребенок неправильно дышит.
Порошковые ингаляторы с дозатором
Эти приборы помогают получить необходимую дозу порошкового препарата. Главное преимущество этого вида ингаляторов при астме – простота в использовании и эффективность в применение.
Минус – они дороже обычных аэрозольных агрегатов.
Аэрозольные ингаляторы от астмы с дозатором
Аэрозольный ингалятор обеспечивает выброс необходимого количества лекарства при остром приступе или хроническом бронхите. Основное преимущество – стоимость таких моделей и простота в использовании.
Лекарство попадает в организм только при условии синхронного вдоха с выбросом лекарства, что усложняет сам процесс ингаляции. Не подходит для маленьких детей, так как им порой сложно объяснить механизм работы аппарата.
Следует не забывать, что аэрозоль тяжелее порошка, и у больного во рту остается небольшая часть лекарства. Иногда сопровождается неприятным привкусом. Но часто врачи учитывают этот фактор при составлении схемы лечения.
Небулайзеры
Небулайзеры – это агрегаты для проведения ингаляции, которые распыляют препарат на мелкие фракции. За счет этого небольшие частицы активного вещества достигают самых отдаленных участков легких. И лечение проходит эффективнее.
По механизму работы небулайзеры встречаются двух видов:
- — ультразвуковые (внутри агрегата находится специальная мембрана, которая вибрирует и разбивает лекарственный препарат на фракции);
- — компрессорные.
Относительно карманных ингаляторов при астме небулайзеры достаточно большие. Их сложно носить с собой и использовать при первых признаках приступа. Зато они очень эффективны для домашнего лечения астматиков.
Производители с каждым годом выпускают все больше компактных, портативных небулайзеров. Эти ингаляторы работают от батареек или аккумуляторов. Но на широкий рынок они еще не вышли, так как достаточно дорого стоят и находятся в процессе доработки.
Автоматические ингаляторы
 После анализа данных многих исследований, ученые пришли к выводу, что эффективность ингаляции снижается за счет неправильного вдоха и выдоха пациентами. Замечательно решают эту проблему современные ингаляторы, которые «чувствуют» вдох и в этот момент выбрасывают нужное количество лекарства.
После анализа данных многих исследований, ученые пришли к выводу, что эффективность ингаляции снижается за счет неправильного вдоха и выдоха пациентами. Замечательно решают эту проблему современные ингаляторы, которые «чувствуют» вдох и в этот момент выбрасывают нужное количество лекарства.
Эти автоматические ингаляторы работают автономно, чаще врач или больной просто включает необходимую программу на панели управления.
Адаптер
Адаптер – это устройство, которое дополняет основной прибор и помогает свободно подавать лекарство в необходимой для пациента дозе. При этом больному не нужно как-то самостоятельно регулировать дозировку.
Основной недостаток адаптера – большой размер агрегата.
Карманные ингаляторы при бронхиальной астме
Приступ при астме наступает очень быстро и требует незамедлительного вмешательства. Поэтому большинство людей, которые больны астмой, всегда при себе имеют специальные баллончики. Эти «помощники» помогают в считаные минуты ликвидировать приступ удушья.
Карманные приспособления, как и большие, бывают нескольких видов:
- дозированные порошковые;
- аэрозольные;
- гормональные.
Гормональные ингаляторы (например, Сальбутамол, Симбикорт) созданы на основе глюкокортикостероидов широкого спектра действий. Эти препараты помогают бороться с воспалительными процессами в организме, снимают отеки со слизистых, что работает за счет адреналина (гормона).
Чаще всего стероидные препараты назначают после курса лечения пероральными лекарствами. В основном препараты на основе гормонов действуют только на дыхательную систему, не попадают в кровоток, поэтому побочные проявления сведены к минимуму. Лекарства не нарушают обмен веществ в организме и не сбивают гормональный цикл.
Основные преимущества компактного ингалятора
 Карманный ингалятор – это баллончик, в котором лекарство находится под давлением. При нажатии необходимая доза попадает сразу в дыхательные пути и начинает свое действия. Именно такой вариант ингалятора самый эффективный при астматическом приступе.
Карманный ингалятор – это баллончик, в котором лекарство находится под давлением. При нажатии необходимая доза попадает сразу в дыхательные пути и начинает свое действия. Именно такой вариант ингалятора самый эффективный при астматическом приступе.
Часто помочь больному нужно в первые минуты удушья, чтобы не было последствий приступа. Карманный баллончик всегда можно носить с собой, он имеет небольшой размер и малый вес.
Портативный ингалятор подойдет людям, которые ведут активную жизнь, часто находятся в разъездах.
Эти ингаляторы просты в использовании, с ними справятся даже дети. Учитывая тот факт, что приступы случаются неожиданно и в самый непредсказуемый момент – карманные ингаляторы помогают людям с астмой жить полной жизнью.
Какой препарат выбрать – назначает врач — пульмонолог. Важно, что лекарство в ингаляторе находится в такой дозе, чтобы избежать передозировки. Это удобно, если ингалятором пользуется ребенок.
Как правильно использовать карманный ингалятор?
В первую очередь нужно снять крышку с баллончика. Дальше ингалятор переворачивают вверх ногами. Внизу располагают большой палец, а указательный или средний палец – на дне баллончика. Перед началом использования ингалятор нужно хорошо встряхнуть. В некоторых случаях необходимо повернуть диск вправо и влево (в ленточных ингаляторах).
Затем можно делать вдох.
Ингалятор подносят ко рту и крепко губами обхватывают мундштук. Затем через рот делают глубокий вдох и одновременно нажимают на дно баллончика.
После нужно задержать дыхание на несколько секунд. И можно вытащить изо рта ингалятор. Завершив процедуру, выдыхать рекомендовано медленно.
При необходимости через минуту можно впрыснуть вторую дозу препарата.
Самые популярные препараты-ингаляторы от бронхиальной астмы
 На фармацевтическом рынке сегодня уже большой выбор лекарств, которые входят в ингаляторы от астмы. И каждый год выпускают новые виды препаратов, а сами ингаляторы становятся удобнее в использовании и безопасными.
На фармацевтическом рынке сегодня уже большой выбор лекарств, которые входят в ингаляторы от астмы. И каждый год выпускают новые виды препаратов, а сами ингаляторы становятся удобнее в использовании и безопасными.
Препарат назначает лечащий врач — пульмонолог. Иногда необходимо попробовать несколько вариантов лечения. Все лекарства разделены на две категории: противовоспалительные средства и бронхолитики.
Среди бронхолитиков назначают следующие препараты:
- Адреномиметики – они расширяют капилляры и стимулируют рецепторы бронхов. Эти лекарства обладают быстрым действием и достаточно часто их применяют как «скорая помощь» для купирования приступа. Это такие препараты как «Левалбутерол», «Тербуталин», «Сальбутамол» и т. д.
- «Атровент» — блокатор М-холинорецепторов, обеспечивают расслабление бронхов.
- Метилксантины – блокируют работу некоторых ферментов в организме и за счет этого восстанавливают нормальное дыхание у больного. Это препараты «Аминофиллин», «Теофиллин».
Противовоспалительные средства при бронхиальной астме чаще используют для лечений обострений и профилактического курса. Это такие препараты, как:
- «Кромолин», «Недокромил» — стабилизаторы мембран тучных клеток. Чаще всего используют для лечения детей;
- «Флутиказон», «Бекламетазон», «Будесонид» — это глюкокортикоиды, которые эффективно снимают отек клеток.
- Если другие препараты бессильны, то в крайних случаях назначают «Омализумаб», который содержит в своем составе антииммунноглобулин Е.
Противопоказания при использовании ингаляторов
Ингаляторы содержат лекарственные вещества и в некоторых случаях имеют ряд противопоказаний. Чаще всего человеку может не подходить не сама модель ингалятора, а именно активное вещество.
Ингаляторы не рекомендуют использовать в следующих случаях:
-
 пневмоторакс и эмфизема легких;
пневмоторакс и эмфизема легких; - тяжелая степень гипертонии, гипертонический криз;
- при внутреннем кровотечении в легких, кровохаркание, туберкулез;
- постинсультный и постинфарктный период;
- гипертермия выше 38-ми градусов;
- нарушения кровообразования в костном мозге (онкологические заболевания);
- индивидуальная гиперчувствительность к активным или дополнительным веществам (аллергия).
Профилактические ингаляции следует проводить минимум через два часа после физических нагрузок, через час после приема пищи.
После ингаляций астматику нельзя курить и вдыхать никотиновый дым (электронные сигареты, пассивное курение). Если препарат используют впервые, первые 20-30 минут после процедуры лучше находится под присмотром врача.
Во время беременности и в период лактации можно использовать ингаляторы. Лекарства и дозировку строго подбирает лечащий врач.
Источник


