Аллергии нет а ige повышен


Ребенок покрывается корочкой по типу ат.дерматита. Сдали анализ на все аллергены. Результаты-все 0,0. У ребенка кроме корочки на ногах сыпь красная на животе уже. А ige общий тоже 0 практически. Как такое может быть? У него не вырабатывают что-ли эти иммуноглобулины? То есть он весь будет в корке и сыпи, а общий ig E будет ноль?
Аноним автор темы:
Как такое может быть?
Запросто. Норма до 60 или 80 вроде? У меня при обострении аллергии был 20. И эозинофилы на нуле. Врачи руками развели. Сказали, что нет клеток аллергии в крови, следовательно, аллергии быть не может. А крапивница была… Причину так и не нашли. Аллергопробы делала. Медсестра везде «минусы» поставила. Аллерголог тут же сказала, что все пробы «положительные». :omg: Якобы аллергия на домашнюю и библиотечную пыль, шерсть кошки, пылевого клеща и ещё что-то. Ну-ну… Кошка у меня к тому времени жила 8 лет (и после этого ещё 11), пыль тоже вокруг всегда. Аллергия прошла сама через 4 месяца.
vulpes pilum mutat, non mores

Было, было! Тоже с педиатром и дерматологом аллергию лечили, легли аллергоцентр, а там по анализам аллергии-то и не оказалось. До этого про этот анализ нам и не упоминали.
Сказали, на герпесы сдать, вот 6 тип и выявился, с нестандартным течением. 2 таблетки ацикловира( маленький ребёнок был), ацикловир мазь, неделя, и три года даже не вспоминаем
про общий igE не скажу, но тоже все анализы по крови нормальные, а аллергия есть. будем в октябре кожные пробы сдавать. и еще нас проверяли на всяких паразитов типа лямблий и прочее. тоже рекомендую сдать.
а так возьмите консультацию Лаврик, она хорошо причины дерматитов выясняет

Понятно,спасибо. 0,0 kU/L показатели по каждому из аллергенов у ребенка. Из нового ничего не давали последнее время. Не знаем на что думать. Может быть аллергия на пестициды какие-нибудь в овощах-фруктах? Все время ведь из разных партий покупаю.

ТА66:
что за аллергоцентр?
Аллергоотделение на Балтыме. Мы на деле в восстановительное с тремя детьми легли, но, раз у одного » аллергия», то его в аллергоотделение положили.
Аноним автор темы:
Из нового ничего не давали последнее время. Не знаем на что думать.
нам прописали пищевой дневник, например на гречку может быть аллергия, на тестах ее нет, на одну ложку нет, а как накопится в организме или ребенок съедает полтарелки, так сразу обсыпает по самое нихочу
все самое лучшее, случается неожиданно
у моей дочери тоже IgE нулевой, хотя доказанная аллергия на молоко, яйца, бананы. А по IgЕ вроде как и нет никакой аллергии :know:

Кроха Миа:
на тестах ее нет
Lerina:
у моей дочери тоже IgE нулевой, хотя доказанная аллергия на молоко, яйца, бананы. А по IgУ вроде как и нет никакой аллергии
Зачем только эти анализы сдавать,раз совсем неинформативны. Причем недешевые.
Аноним автор темы:
Зачем только эти анализы
Не знаю, на сколько правдоподобно, но мне 2 врача объяснили это тем, что на момент сдачи анализа аллерген в организме не присутствовал, поэтому и общий 0. А если сдать непосредственно при попадании аллергена в организм, то результат будет другой. Как то так
Самые достоверные — это кожные пробы. А в анализах по крови я лично разочаровалась
Аноним автор темы:
совсем неинформативны
++
Lerina:
на момент сдачи анализа аллерген в организме не присутствовал, поэтому и общий 0. А если сдать непосредственно при попадании аллергена в организм, то результат будет другой
Пришли к врачу с IgE не нулевым, но в пределах возрастной нормы.
У ребёнка на лицо в тот момент был аллергический ринит, сыпь на ногах и …опе и за две недели до этого очередной обструктивный бронхит.
Но IgE в норме и эозинофилы тоже :know:

kvetek:
У ребёнка на лицо в тот момент был аллергический ринит, сыпь на ногах и …опе и за две недели до этого очередной обструктивный бронхит.
Но IgE в норме и эозинофилы тоже
Капец… А какие симптомы у обструктивного бронхита? У нашего ребенка кашель уже неделю и все усиливается..Завтра к врачу пойдем уже.
Аноним автор темы:
какие симптомы у обструктивного бронхита?
Кашель, Тяжело дышать, свистящее дыхание
IgG сдайте, это показатель «отложенной» аллергии, так называемой непереносимости, которая проявляется через несколько дней. IgE показывает только аллергию немедленного типа.
Источник
 Пищевая аллергия может иметь самые разнообразные проявления и согласно современному определению к ней относят реакции и с участием иммуноглобулинов класса Е (IgE) и реакции без их участия:
Пищевая аллергия может иметь самые разнообразные проявления и согласно современному определению к ней относят реакции и с участием иммуноглобулинов класса Е (IgE) и реакции без их участия:
Пищевая аллергия — это вызванная приемом пищевого продукта патологическая реакция, в основе которой лежат иммунные механизмы (специфические IgE-опосредованные реакции, клеточный иммунный ответ (не-IgE-опосредованные) или их сочетание ― реакции смешанного типа)
Согласно классификации клинических проявлений пищевой аллергии, представленной в согласительном документе Европейской Академии аллергологов и клинических иммунологов (EAACI Food Allergy and Anaphylaxis Guidelines, 2014) выделяют:
1. IgE-опосредованные реакции на пищу
• Оральный аллергический синдром (пищевая аллергия, обусловленная сенсибилизацией к пыльце), который проявляется в виде зуда, легкого отека полости рта. ограничиваются полостью рта. Проявления характерны для больных с пыльцевой аллергией и могут зависеть от сезона. Начало проявлений после установления поллиноза.
• Крапивница и ангиоотек – острая реакция, которая может возникать при приеме пищи и контакте с ней.
• Риноконъюнктивит /астма – возможно развитие таких реакций при вдыхании аэрозоля аллергена (например, у больных с аллергией на рыбу – на запах рыбы)
• Гастроинтестинальные симптомы, такие как тошнота, рвота, боли в животе и диарея, вызванные приемом пищи
• Анафилаксия – это быстрая прогрессирующая реакция, создающая угрозу для жизни.
• Выделяют также анафилаксию при пищевой аллергии, индуцированная физической нагрузкой – когда пища провоцирует анафилаксию только в случае последующей физической нагрузки
2. Смешанные IgE-опосредованные и клеточные реакции
• Атопический дерматит – хроническое заболевание кожи. При этом известно, что чем младше ребенок, тем больший вклад в патологию вносит именно пищевая аллергия.
• Эозинофильная гастроинтестинальная патология – которая часто протекает как гастриты, эзофагиты, гастроэзафагальный рефлюкс, однако лечение не дает нужного эффекта без исключения причинно-значимого продукта.
3. Проявления, опосредованные клеточными реакциями – наиболее характерны для детей грудного и раннего возраста
• Связанный с пищевой аллергией проктит, проктоколит, наиболее характерным для которого является появление слизи и крови в стуле, могут отмечаться колики, часто встречается вторичная лактазная недостаточность.
• Связанный с пищевой аллергией синдром энтероколита, к проявлениям которого относятся: рвота, диарея, отставание в росте, вялость. При повторном введении продукта после его исключения из питания симптомы возобновляются.
В случаях не-IgE-опосредованной пищевой аллергии уровень IgE в крови не повышается. Поэтому представление о том, что для подтверждения диагноза пищевой аллергии у ребенка обязательно должны быть обнаружены диагностические уровни специфических IgE к пищевым белкам является ошибным.
Как видно из классификации, при в 2 и 3 группе проявлений аллергии, специфических IgE может быть и не обнаружено. Поэтому диагноз основывается в первую очередь на тщательном анализе связи имеющихся симптомов с появлением в питании тех или иных продуктов. Ключевое значение имеет также исчезновение симптомов после исключения продукта и возврат их после повторного введения в питание. Но это (диагностическую диету и диагностическое введение продукта) должен назначить врач.
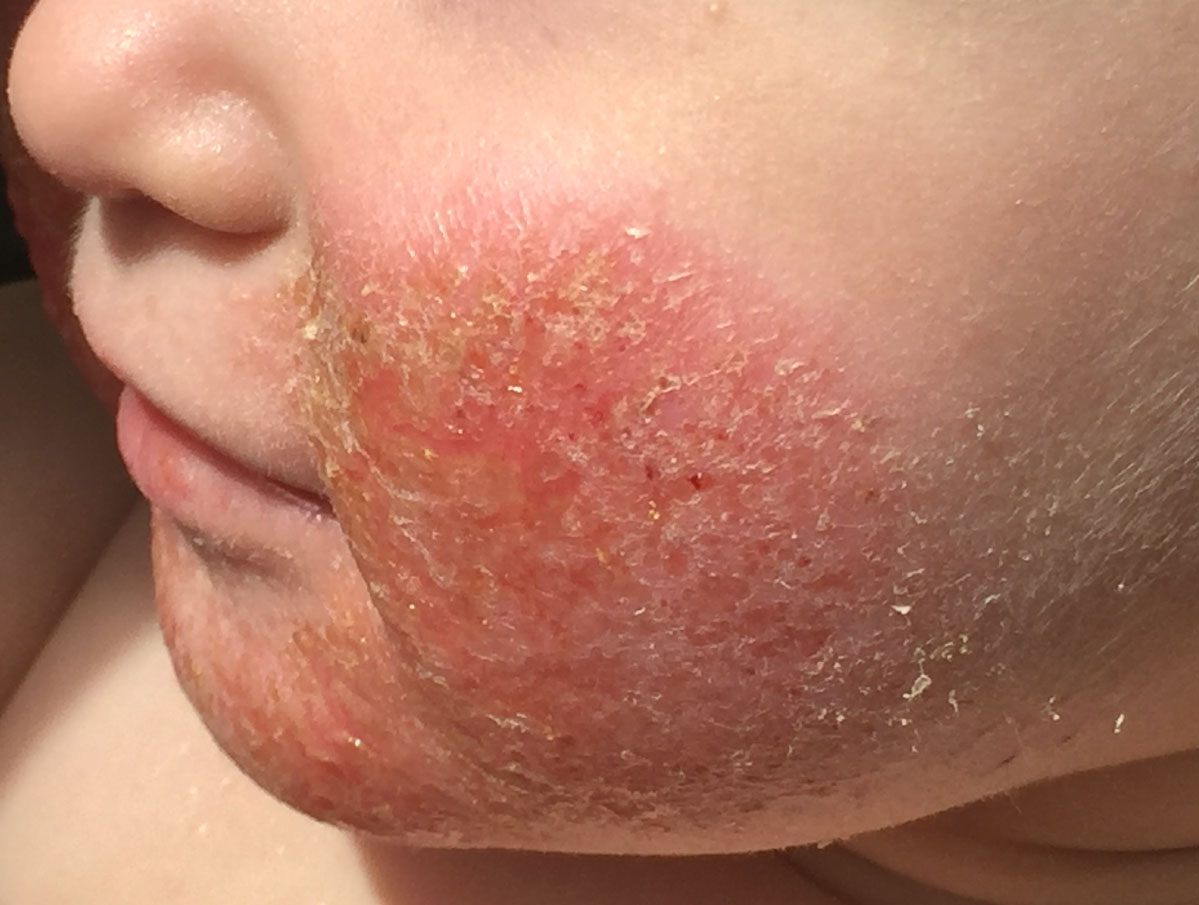
Но зачастую на приеме приходится сталкиваться с подобной ситуацией: мама держит на руках малыша с явными проявлениями аллергии в виде атопического дерматита на щеках и показывает стопку анализов: «Доктор, как же так? Нам наш врач сказал, что у нас никакой аллергии нет, смотрите ― здесь написано». Приходится объяснять, что в бланке с результатами анализа не написано, что аллергии у ребенка нет, а есть только цифры, свидетельствующие о том, что не выявлено диагностических уровней специфических IgE к исследованным пищевым белкам. К сожалению, вслед за неправильной интерпретацией данных результатов анализа следуют неверные рекомендации, и ребенку не назначается соответствующая диета, что затягивает лечение.
автор статьи: Макарова С.Г.
Источник

Не всегда аллергические реакции, которые возникают после приёма пищи, являются на самом деле таковыми. Помимо истинных аллергических реакций на аллергены (антигены) имеет место так называемая ложная аллергия (псевдоаллергия).
Многие не раз задавались вопросом: почему «аллергия на лицо», а тесты на аллергены отрицательные (виновный аллерген не выявлен)? И нужно ли винить лаборатории в плохом качестве тестов на аллергию? Зачастую отрицательные аллергические тесты связаны именно с наличием псевдоаллергии, так как псевдоаллергические реакции протекают без участия антител. При этом схожесть проявления истинной аллергии и ложной объясняется тем, что гистамин и другие медиаторы, участвующие в реализации псевдоаллергических реакций, те же, что и при реальной пищевой аллергии.
Истинная аллергия – это ни что иное, как реакция, возникающая при взаимодействии иммуноглобулина Е (IgE) и непосредственно аллергена, который поступил в организм. При этом взаимодействии из некоторых клеток организма (так называемых «тучных» и других) начинают выделяться биологически активные вещества, ответственные за все проявления, возникающие при аллергии. Истинная аллергическая реакция зачастую возникает, даже если дозы аллергена, попавшего в организм, микроскопические.
Псевдоаллергия – это реакция, которая возникает без непосредственного участия иммуноглобулинов. Вещества, попадающие в организм, могут либо самостоятельно вызывать аллергические реакции, либо провоцировать выделение биологически активных веществ.
Псевдоаллергия возникает когда в организм попадает достаточно большое количество веществ, которые её вызывают. При этом существует прямо пропорциональная зависимость – чем больше вещества попало, тем сильнее аллергическая реакция. Например, на пол банана реакции нет, а на целый — сыпь, поэтому и рекомендуют врачи вводить прикорм постепенно и останавливаться на том объеме продукта, на котором реакции не возникло. Или два дня подряд вы вводите картошку и не видите никакой реакции, а на 3-ий происходит обострение аллергии. Примером псевдоаллергии может служить также реакция организма на апельсин. Часто встречаются случаи, когда ребёнка родители просто перекармливают: режим питания, частота и размер порции имеют большое значение. Перегрузка ЖКТ ребёнка может привести к ложным аллергическим реакциям, которые зачастую родители принимают за истинную пищевую аллергию.
Существуют так называемые вещества-либераторы. Они способны вызвать неспецифическое высвобождение гистамина. А гистамин, в свою очередь, вызывает аллергические реакции (провоцирует симптомы аллергии). Речь идёт о рыбе и рыбных продуктах, яйцах, шоколаде, консервах, клубнике, орехах и многих других аллергенных продуктах питания. Причем причиной ложной пищевой аллергии могут быть как сами пищевые продукты, так и многочисленные химические вещества (красители, консерванты, антиокислители и др.), добавляемые к пищевым продуктам или случайно попадающие в них.
Основные симптомы псевдоаллергии:
1. Резкое повышение уровня гистамина в крови.
Процесс высвобождения гистамина связан с резким повышением его уровня в крови.
2. Развитие сосудистых и вегетативных реакций.
Повышение уровня гистамина ведёт к развитию сосудистых и вегетативных реакций. Это могут быть покраснения кожи, зуд, жар, затруднённое дыхание, крапивницы и другие проявления псевдоаллергических реакций.
Псевдоаллергия может возникнуть при попадании в организм с пищей гистамина. Поэтому важно знать основные продукты, содержащие гистамин:
Продукт | Гистамин (мкг/г) |
Сыры | До 130 |
Вина | 20 |
Квашенная капуста | 160 |
Ветчина и говяжьи сосиски, Свиная печень | 225 |
Селедочная икра (сельдь копченая) | 25 |
Консервы | 350 |
Мясные продукты | 10-350 |
Овощи (кроме помидоров) | Следы |
Томаты | 32 |
Шпинат | 37,5 |
Замороженная рыба | 1 |
Тунец (свежий) | 5,4 |
Сардины (свежий) | 15,8 |
Лосось (свежий) | 7,35 |
Филе сельди (свежий) | 44 |
Однако спровоцировать ложную аллергию может не только гистамин, но и другие амины, например тирамин, который также содержится в некоторых пищевых продуктах. Избыточное употребление продуктов, богатых тирамином может привести к развитию симптомов его непереносимости. Более того, при дисбактериозах тирамин может сам образовываться в кишечнике с помощью различных микроорганизмов. В том случае, если у пациента дефицит фермента моноаминооксидазы (необходимого для разрушения тирамина), происходит неполное расщепление «провокатора» аллергических реакций и, как следствие, накапливание его в крови. Содержание тирамина в некоторых продуктах питания отражено в таблице:
Продукт | Тирамин (мкг/г) |
Сыр камамбер | 86 |
Сыр чеддер | 1416 |
Сыр плавленый | 50 |
Пиво | 1,8-4,4 |
Вина | 3,6-25,4 |
Бананы | 7 |
Сливы | 6 |
Томаты | 4 |
Картофель | 1 |
Шпинат | 1 |
Апельсины | 10 |
Баклажаны | 3 |
Стоит ещё остановиться настоль популярных в настоящее время пищевых добавках и консервантах. Зачастую именно они вызывают псевдоаллергические реакции. Основное внимание стоит заострить на следующих веществах:
Из группы консервантов:
- бензойная кислота (Е 210);
- бензоаты (Е 211/219);
- аскорбиновая кислота (Е 200-208);
- сульфиды;
- нитриты.
Из группы пищевых азокрасителей:
- тетразин (Е 102);
- желто-оранжевый цвет (Е 110).
Из группы вкусовых добавок:
- глютамат натрия (е 621);
- глютамат калия (е 622);
- глютамат кальция (е 623);
- глютамат аммония (е 624);
- глютамат магния (е 625).
Из веществ, не содержащих азогруппу:
- эритрозин (Е 127);
- аннато (Е 160).
Правильно поставить диагноз истинная или ложная аллергия может только врач. Он же поможет подобрать гипоаллергенную диету и назначить правильное леченение. Но, как показывает практика, псевдоаллергия встречается чаще, чем истинная. Обобщённо их различают по нескольким основным признакам:
Признак | Аллергические реакции истинные | Псевдоаллергические реакции |
Атопические заболевания в семье | Часто | Редко |
Атопические заболевания у самого больного | Часто | Редко |
Количество аллергенов, вызывающих реакцию | Минимальное | Относительно большое |
Зависимость между дозой аллергена и выраженностью реакции | Нет | Есть |
Кожные тесты со специфическими аллергенами | Обычно положительные | Отрицательные |
Уровень общего иммуноглобулина Е в крови | Повышен | В пределах нормы |
Специфический иммуноглобулин Е | Выявляется | Отсутствуе |
Таким образом, если реакция организма на тот или иной продукт замедленная (а не истинная — в течение часа), не яркая, возникает при увеличении количества продуктов, обладающих высокой аллергенностью – всё это говорит о том, что у вас с большой вероятностью псевдоаллергия, а, возможно, ещё и незрелая ферментативная система или печень, ЖКТ, дисбактериоз и т.д.
Но для того, чтобы правильно поставить диагноз для начала необходимо определить вовлечена ли в аллергический процесс иммунная система, путем сдачи анализа крови на иммуноглобулин Е.
Причину псевдоаллергии должен помочь найти врач аллерголог, но в основе лечения этого недуга лежит, конечно, диета и время. Именно время необходимо для дозревания ЖКТ ребёнка. Чаще всего к трём годам дети начинают правильно реагировать на употребляемые продукты питания и псевдоаллергические реакции исчезают.
Источник
Аллергическая патология является актуальной проблемой современной медицины [1, 2]. Наблюдается неуклонный рост аллергических заболеваний по всему миру. Под термином «пищевая аллергия» подразумевают неблагоприятные реакции, связанные со специфическим иммунным ответом организма на пищевые продукты [3]. Пищевая сенсибилизация развивается, как правило, в первые годы жизни. В большинстве случаев выраженные аллергические реакции к пищевым продуктам исчезают по мере взросления, что актуально для большинства аллергенов, таких как аллергены коровьего молока, куриного яйца, злаковых и др. Такое явление можно объяснить индукцией оральной толерантности [4]. Пищевая аллергия (ПА) в основном проявляется кожным и интестинальными синдромами. В этой гетерогенной группе заболеваний с учетом механизма развития различают IgE-зависимую и не-IgE-зависимую ПА, а также смешанный тип (табл.). К возможным не-IgE-механизмам следует отнести II и IV тип реакции, согласно классификации Джелла и Кумбса (1968) [4, 5], а также недавно описанный вариант гиперчувствительности немедленного типа с образованием свободных легких каппа- и лямбда-цепей иммуноглобулинов (СЛЦκλ) [6].
Как правило, IgE-зависимая ПА отличается острым началом, что в наиболее тяжелом проявлении выражается в форме анафилаксии. Не-IgE-зависимая ПА характеризуется постепенным началом и продолжительными симптомами, преимущественно со стороны желудочно-кишечного тракта. Особенности развития не-IgE-обусловленных пищевых реакций предрасполагают к их разновариантному течению, сходному с гиперчувствительностью немедленного типа. В раннем возрасте преобладает не-IgE-опосредованная ПА с частыми симптомами поражения желудочно-кишечного тракта, клинические проявления которого широко варьируют от младенческих колик, повторной рвоты, запоров до кровавой диареи и гиповолемии. Тем не менее жизнеугрожающие осложнения при не-IgE-зависимой ПА редки и в большинстве случаев прогноз при этой форме ПА благоприятный [8, 9].
.gif)
Патофизиологические основы не-IgE-обусловленных аллергических реакций, индуцированных пищевыми протеинами, недостаточно выяснены. Предполагается, что в этих процессах имеет значение стимуляция Т-клеток слизистой оболочки кишечника, дисбаланс ФНО-α и ФНО-β с гиперпродукцией последнего и выработка ИЛ-5, приводящего к миграции эозинофилов. Не-IgE-зависимый иммунный ответ также может приводить к активации мастоцитов. Развитию иммунного ответа, как и в случае формирования IgE-опосредованной аллергии, сопутствует срыв механизмов пищевой толерантности [10–14].
Патофизиологические механизмы, лежащие в основе различных типов ПА, существенно отличаются (рис. 1). При первичном попадании пищевого аллергена в организм, например оральным или перкутанным путем, происходит презентация антигенных детерминант аллергена чувствительным клеткам (например, дендритным). При этом активируются наивные Т-хелперы, что стимулирует функциональную активность В-лимфоцитов в локальных лимфатических узлах, как правило, в пейеровых бляшках и брыжеечных лимфоузлах, и запуск механизмов иммунной толерантности либо сенсибилизации. Дендритные клетки играют в этих событиях центральную роль. Исчерпывающая характеристика процессам, регулирующим данные механизмы, в настоящее время еще не дана [9]. В возникновении пищевой толерантности важную роль играет присутствие ретиноевой кислоты и продукция противовоспалительных цитокинов ИЛ-10 и ТФР-β, что влияет на формирование толерогенных Тreg-клеток. В-клетки способны продуцировать sIgA, обладающий нейтрализующей антигенные эпитопы активностью. Если для индукции толерантности не возникает необходимых условий, происходит сенсибилизация пищевым аллергеном. При этом высвобождаются эпителиальные цитокины: ИЛ-33, тимический стромальный лимфопоэтин (ТСЛП) и ИЛ-25, что опосредованно стимулирует дифференцировку Th0 по Th2-типу. Образовавшиеся Th2-клетки выделяют ряд цитокинов аллергического воспаления, таких как ИЛ-5, ответственный за хемотаксис эозинофилов, а также ИЛ-4 и ИЛ-13, вызывающие переключение на продукцию IgE-изотипа в В-клетках. sIgE связываются с Fc-гамма-RI на поверхностях базофилов и тучных клеток. При последующем контакте с данным пищевым аллергеном возникает активация и дегрануляция этих клеток с высвобождением провоспалительных факторов. Исследования свидетельствуют о том, что пищевой антиген должен попасть в общую циркуляцию для возникновения иммунного ответа. Так реализуется IgE-обусловленный аллергический иммунный ответ [6, 7, 11].
.png)
Путь активации тучных клеток, осуществляемый в процессе IgE-зависимого иммунного ответа, является наиболее изученным. Однако установлено существование другого пути, в котором принимают участие СЛЦκλ. Этот способ может играть роль в не-IgE-опосредованной аллергической патологии [6, 14].
В 2000–2010-х гг., в процессе разработки модели кожной чувствительности и гиперчувствительности замедленного типа на мышах, T. Groot Kormelink и соавт. (2009) было обнаружено, что в этих процессах играют роль тучные клетки, которые подвергались частичной дегрануляции. В результате изучения медиаторов, приводивших к частичной дегрануляции, был выявлен фактор, показавший высокую специфичность, сравнимую со специфичностью антител, приводящий к образованию В-клеток в образце. Дальнейшие исследования показали, что существует альтернативный путь активации тучных клеток: поликлональные легкие цепи иммуноглобулинов в сочетании с антигеном активируют тучные клетки напрямую, без участия комплемента, аналогично тому, как это делают IgE-антитела. В опытах in vivo была вызвана специфическая местная кожная чувствительность к гаптен-специфичным свободным легким цепям иммуноглобулинов. Эта чувствительность имела дозозависимый характер и была сопоставима с ответом, вызываемым после сенсибилизации с гаптен-специфичными IgE. В экспериментах не было показано способности тяжелых цепей иммуноглобулинов активировать тучные клетки [14].
Свободные легкие цепи иммуноглобулинов определяются в размере 22–27 и 44–55 кДа, что означает, что они не связаны ковалентно с тяжелыми цепями, а присутствуют в свободной форме в виде моно- и димерной конформации соответственно. Как было установлено, СЛЦ-зависимая гиперчувствительность опосредована тучными клетками, хотя механизм, которым СЛЦκλ выполняет свою функцию, до настоящего времени не выяснен и специфический рецептор к ним полностью не охарактеризован. СЛЦ продуцируются В-клетками. В клетках млекопитающих образуется два типа легких цепей: каппа (κ) и лямбда (λ). Их соотношение специфично для каждого вида, а продукция независима от продукции тяжелых цепей. Норма характеризуется 10–40% гиперпродукцией легких цепей по отношению к тяжелым. В экстрацеллюлярном пространстве существует пул свободных легких цепей. Регуляция продукции легких цепей еще изучается [15].
СЛЦ определяются в различных биологических жидкостях, в т. ч. в сыворотке и моче, в преобладающем количестве в виде мономеров, а также встречаются димерные и полимерные формы. Концентрация СЛЦκλ низкая при рождении и постепенно увеличивается с возрастом. Нормальные уровни СЛЦ в сыворотке крови у здоровых взрослых — около 3,3–19,4 мг/л для κ и 5,7–26,3 мг/л для λ, но они сильно зависят от оборудования и калибровочных стандартов. Содержание и соотношение моноклональных СЛЦκ и СЛЦλ в сыворотке крови является важным диагностическим критерием при моноклональных гаммапатиях. Как и тяжелые цепи, легкие цепи содержат С-конечный постоянный регион и N-конечный вариабельный регион (с которым связывается антиген). Выводятся СЛЦκλ почками, улавливаясь клетками проксимального тубулярного эпителия. При опухолях антител-продуцирующих плазматических клеток в мочу секретируется повышенное количество свободных легких цепей иммуноглобулинов, что приводит к нарушению функции почек [16, 17].
Недавние исследования свидетельствуют о значимой роли СЛЦκλ в аллергической патологии. СЛЦκλ показали вариабельную аффинность. В опытах имелись затруднения в определении специфических СЛЦκλ в биологических жидкостях, что может быть связано с их низкой аффинностью, невысокой концентрацией и кратким периодом полужизни [14].
Диетотерапия является неотъемлемой частью лечения и, согласно клиническим рекомендациям, назначается на длительный срок. Алгоритм постановки диагноза включает в себя подробный сбор анамнеза, анализ клинической картины заболевания, проведение дополнительных лабораторных методов выявления сенсибилизации и проведение элиминационно-провокационных тестов. В связи с этим возрастают требования к точности диагностики. Выявлению IgE-зависимой ПА, наряду с наличием характерного клинического паттерна, способствует ряд стандартных методов, таких как кожные прик-тесты и определение уровней sIgE [18]. Согласно Diagnosis and rationale for action against cow’s milk allergy (DRACMA), нормальный уровень специфического IgE к белкам коровьего молока и отрицательный кожный прик-тест (папула < 3 мм) с коровьим молоком у детей с доказанной аллергией к белкам коровьего молока (элиминационно-провокационный эффект) свидетельствует в пользу не-IgE-опосредованной аллергии [4].
При не-IgE-обусловленной форме ПА эти методы неинформативны. Кроме того, определение sIgE в сыворотке крови, к сожалению, не всегда позволяет практикующему врачу с высокой точностью выявить спектр сенсибилизации, так как возможны как ложноотрицательные, так и ложноположительные результаты (рис. 2). Также широко используются в диагностических целях элиминационно-провокационные тесты (оральный пищевой провокационный тест (ОППТ), в идеале — двойной плацебо-контролируемый пищевой провокационный тест (ДПППТ)), которые полезны в выявлении ПА в целом, однако не позволяют разграничить формы ПА. Кроме того, в нашей стране отсутствует разрешенный к применению в широкой клинической практике валидизированный протокол проведения провокационного теста.
.png)
На данный момент не существует общепризнанных методов, позволяющих диагностировать не-IgE-зависимую ПА. Отсутствие таких способов затрудняет изучение данного типа ПА. В связи с этим определение специфических свободных легких цепей иммуноглобулинов (κ, λ) является перспективным методом лабораторной диагностики пищевой сенсибилизации.
В опубликованных нами ранее результатах изучения СЛЦκλ у 43 детей первого года жизни с аллергией к белкам коровьего молока (АБКМ), протекавшей в виде тяжелых кожных и/или гастроинтестинальных проявлений, было показано достоверное снижение уровня κ- и λ-цепей (p = 0,02) у детей на фоне элиминации и использования аминокислотной смеси (Neocate LCP) [19]. Именно у детей с гастроинтестинальными проявлениями АБКМ отмечалось достоверное снижение СЛЦκ на фоне использования в диете аминокислотной смеси (рис. 3).
.png)
Заключение
Пищевая аллергия — это полиэтиологичное заболевание, в основе которого лежит наследственная предрасположенность к определенным способам иммунного реагирования. Расшифровка IgE-зависимых и не-IgE-зависимых механизмов пищевой аллергии позволяет врачу выявить спектр сенсибилизации, прогнозировать длительность элиминации и время расширения диеты. Отсутствие лабораторных методов подтверждения не-IgE-зависимых механизмов аллергической реакции существенно затрудняет достижения эффекта от лечения. Свободные (κ и λ) легкие цепи иммуноглобулинов, согласно последним научным данным, могут принимать участие в патогенезе не-IgE-зависимых аллергических реакций путем прямой активации тучных клеток. Иммуноферментный анализ при определении СЛЦκλ в сыворотке крови пациентов с пищевой аллергией в настоящее время является перспективным методом лабораторной диагностики сенсибилизации. Требуются дальнейшие исследования СЛЦκλ у детей с пищевой аллергией с целью изучения их клинического значения.
Литература
- Намазова-Баранова Л. С. и др. Аллергия у детей: от теории к практике (монография) / Под ред. Л. С. Намазовой-Барановой. М.: СПР, 2010–2011. 668 с.
- Boyce J., Assad A., Burks A. et al. Guidelines for the diagnosis and management of food allergy in the United States: report of the NAID-sponsored expert panel // J. Allergy Clin Immunol. 2010; 126 (6): S1-S58.
- Burks A., Tang M., Sicherer S. et al. ICON: Food allergy // J Allergy Clin. Immunol. 2012; 129: 906–920.
- Fiocchi A., Brozek J., Schunemann H. J., Bahna S. L., von Berg A., Beyer K. et al. World Allergy Organization (WAO) Diagnosis and Rationale for Action against Cow’s Milk Allergy (DRACMA) Guidelines // World Allergy Organ J. 2010; 3: 57–61.
- Dreborg S. Debates in allergy medicine: food intolerance does not exist // World Allergy Organization Jornal. 2015; 8: 37.
- Betty van Esch. `Cows milk allergy. Avoidance versus tolerance: new concepts for allergy management. Utrecht, the Netherlands, 2011.
- Muraro A., Werfel T., Hoffmann-Sommergruber K., Roberts G., Beyer K., Bindslev-Jensen C., Cardona V., Dubois A., duToit G., Eigenmann P. at al. EAACI Food Allergy and Anaphylaxis Guidelines Group. EAACI Food Allergy and Anaphylaxis Guidelines: diagnosis and management of food allergy // Allergy. 2014; 69. 8: 1008–1025.
- Jyonouchi H. Non-IgE mediated food allergy. Inflammation and Allergy // Drug Targets. 2008; 7 (3): 173–180.
- Новик Г. А., Ткаченко М. А. Гастроинтестинальные проявления пищевой аллергии у детей // Лечащий Врач. 2012, № 1, с. 16–25.
- Savilahti E. M. Cow’s milk allergy and the development of tolerance. Аcademic dissertation, Univ. for children and Adolescents, Helsinki, Finland, 2010.
- Sharon Chinthrajah R., Hernandes Joseph D., Boyd Scott D., Galli Stephen J., Nadeau Kari C. Molecular and cellular mechanisms of foot allergy and food tolerance // J Allergy Clin Immunol Apr. 2016; 137 (4): p. 984–997.
- Новик Г. А. Формирование пищевой толерантности у детей с аллергией к белкам коровьего молока // Лечащий Врач. 2014. № 6. C. 55–61.
- Meyer R., Fleming C., Ortega-Domingues G. et al. Manifestations of food protein induced gastrointestinal allergies presenting to a single tertiary paediatric gastroenterology unit // World Allergy Organ. J. 2013; 6: 3.
- Tom Groot Kormelik. Immunoglobulin free light chains in inflammatory diseases. Utrecht University, the Netherlands, 2011. 240 p.
- Katzmann Jerry. Serum free light chain specifity and sensitivity: a really check // A. Clin Chem. 2006, Sep; 52 (9): 1638–1639.
- Meng C., Sha J., Li L., An L., Zhu X., Meng X., Zhu D., Dong Z. The expression and significance of immunoglobulin free light chain in the patients with allergic rhinitis and nonallergic rhinitis // Am. J Rinol. Allergy. 2014, Jul-Aug; 28 (4): 302–307.
- Kayserova J., Capkova S., Skalicka A., Vernerova E., Polouckova A., Malinova V., Bartunkova J., Sediva A. Serum immunoglobulin free light chains in severe forms of atopic dermatitis. 2010 Apr; 71 (4): 312–316.
- Макарова С. Г., Намазова-Баранова Л. С., Вишнева Е. А., Новик Г. А., Петровская М. И. К вопросу о продолжительности диеты при аллергии на белок коровьего молока. Как и когда снова вводить в питание ребенка молочные продукты? // Педиатрическая фармакология. 2015, № 3, с. 345–353.
- Новик Г. А., Халева Е. Г., Жданова М. В., Бычкова Н. В. Открытое проспективное контролируемое пострегистрационное исследование эффективности и безопасности длительного применения аминокислотной смеси у детей первого года жизни с аллергией к белкам коровьего молока // Вестник РАМН. 2016, 71 (6), с. 446–457.
Ю. О. Зайцева
Е. Г. Халева
М. В. Жданова, кандидат медицинских наук
Г. А. Новик1, доктор медицинских наук, профессор
ФГБОУ ВО СПбГПМУ МЗ РФ, Санкт-Петербург
1 Контактная информация: ga_novik@mail.ru
Не-IgE-зависимая пищевая аллергия у детей/ Ю. О. Зайцева, Е. Г. Халева, М. В. Жданова, Г. А. Новик 31
Для цитирования: Лечащий врач № 4/2018; Номера страниц в выпуске: 31-33
Теги: дети, аллергическая патология, диагностика, коровье молоко, злаки
Купить номер с этой статьей в pdf
Источник
