Аллергия или чесотка у ребенка фото
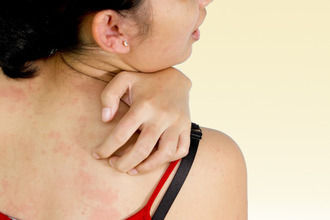
Причины развития заболеваний
 Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
- лекарства;
- пищевые продукты;
- косметика;
- бытовая пыль;
- шерсть и выделения животных;
- химикаты;
- латекс.
Аллергия развивается вследствие дисфункции иммунной системы. В качестве провокаторов выступают разные факторы:
- генетический (отягощенная наследственность);
- инфекционный (заражение вирусами, бактериями, грибами, гельминтами);
- воспалительный (хронические заболевания пищеварительной, респираторной системы).
Дерматитом называют воспалительное поражение кожи. Оно может быть вызвано такими триггерами как:
- Солнечная радиация.
- Высокая или низкая температура.
- Сок растений.
- Механическое воздействие (давление, трение).
- Электрический ток.
- Контакт с химическими веществами.
Существует разделение дерматитов на простые (от воздействия раздражающих веществ) и аллергические (возникают при контакте с соединениями, обусловливающими формирование индивидуальной иммунной чувствительности – сенсибилизации). Для них чаще характерно острое течение – старт симптомов после соприкосновения с провоцирующим компонентом. Отличие аллергии от дерматита не всегда прослеживается четко или есть вообще – все зависит от того, что лежит в основе патогенеза (механизма развития) болезни – раздражение или сенсибилизация, то есть вовлечение иммунитета.
Что же касается чесотки, то это – паразитарное заболевание кожи, разновидность локальной (местной) инфекции. Есть конкретный возбудитель – клещ Sarcoptes scabiei, черепахообразное насекомое, самки которого откладывают яйца и наиболее активны в ночное время суток. При неблагоприятном течении (отсутствии терапии или неправильном ее осуществлении) заболевание может осложниться возникновением аллергических реакций со стороны кожных покровов.
Таким образом, поражение кожи при аллергии имеет иммунопатологический, а при чесотке – инфекционный генез.
Характерные симптомы
Тактика дифференциальной диагностики построена на сравнении объективных клинических признаков, выявленных у пациента и ожидаемых при той или иной форме патологии. Чтобы отличить одну болезнь от другой, важно знать, какие симптомы им свойственны.
Простой контактный дерматит
Развивается после соприкосновения с агрессивными средами: химикатами, соком растений, металлами. При этом для появления симптомов достаточно единственного эпизода контакта. Наблюдаются такие признаки как:
- покраснение;
- отек, зуд;
- трещины;
- сыпь в виде пузырьков или крупных полостных элементов;
- жжение, болезненность.
При хронической форме заболевания изменения выражены не так ярко, как при остром течении, однако к ним присоединяются дополнительные признаки. Это уплотнение и гиперпигментация кожи, многочисленные следы расчесов. Пациента беспокоит постоянный зуд.
Аллергический контактный дерматит
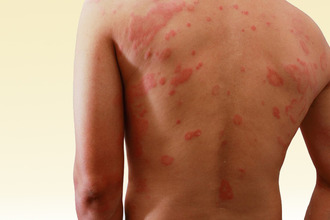 Возникает, если организм человека уже сенсибилизирован к раздражителю.
Возникает, если организм человека уже сенсибилизирован к раздражителю.
Первый контакт не приводит к развитию симптомов, однако уже через 7–14 дней, когда в процесс активно включается иммунная система, повторное соприкосновение вызывает ряд патологических изменений – таких как:
- ярко выраженное покраснение;
- припухлость, сопровождающаяся зудом;
- ощущение покалывания, жжения;
- возникновение пузырьков, пятен.
При любой форме контактного дерматита, будь то аллергический или простой тип, симптомы проявляются в четко очерченных границах области соприкосновения с провоцирующим веществом. В случае хронического течения характерна сухость кожи (вплоть до образования трещин), участки гиперпигментации.
Атопический дерматит
Заболевание, обусловленное наследственными факторами, активизация которых произошла под действием провокаторов из окружающей среды (например, инфекций). Часто сочетается с аллергическим ринитом и бронхиальной астмой. Характерны следующие симптомы:
- Зуд кожи.
- Покраснение (эритема), припухлость.
- Пузырьки, узелки, трещины.
- Участки мокнутия, корки.
- Сухость, шелушение.
- Участки уплотнения.
Атопический дерматит – это форма аллергии, которая чаще всего начинается в детском возрасте. Поражается кожа волосистой части головы, лица, нижних конечностей. В дальнейшем – туловище, задняя поверхность шеи, руки. Хорошо видны следы расчесов, больных беспокоит навязчивый зуд, мучительная сухость. Процесс характеризуется хроническим рецидивирующим (с эпизодами обострений) течением, вероятно присоединение вторичной инфекции.
Чесотка
Паразит попадает в организм при контакте с больным человеком, его одеждой, постельным бельем, полотенцем. Между детьми болезнь может передаваться через игрушки. Пробуравив поверхностный слой кожи, клещ создает ходы – в них находятся яйца. Время от момента заражения до возникновения симптомов, то есть инкубационный период, бывает стандартным или затяжным. В первом случае он длится от 7 до 10 дней, во втором – около полутора месяцев.
Классический симптом чесотки – кожный зуд, резко интенсифицирующийся в ночное время суток.
 Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
- сыпь в виде узелков и пузырьков, или везикул (бывают расположены попарно);
- грязно-серые линии в форме зигзагов (от 0,3 до 1 см длиной) – чесоточные ходы;
- расчесы, кровянистые корочки.
Длительно существующий процесс характеризуется образованием гнойничковых элементов, связанных с присоединением инфекции. Ходы клеща имеют несколько мест излюбленной локализации:
- между пальцами на руках;
- между бедрами;
- на груди, ягодицах, пояснице, животе.
Женщины могут заметить ходы на сосках, мужчины – на наружных половых органах. У детей клещ поражает еще и подошвы, ладони, лицо.
Дифференциальная диагностика
Клиническая картина может быть очень схожей, а это грозит неправильным лечением и, соответственно, отсутствием выздоровления. Кроме того, при паразитарной инфекции высока вероятность заражения окружающих. Отличить чесотку от аллергии можно по ряду дифференциальных признаков. Рассмотрим наиболее значимые из них в таблице:
| Критерий | Чесотка | Дерматит | ||
|---|---|---|---|---|
| Аллергический контактный | Простой | Атопический | ||
| Наличие инкубационного периода | Да, 7–10 дней (до 1,5 мес.) | Есть этап формирования сенсибилизации | Не бывает, возникает сразу после соприкосновения с раздражителем | Отсутствует |
| Локализация элементов сыпи | Руки, ноги: кисти, запястья, локти, стопы. Подмышки, у женщин – молочные железы, у мужчин – наружные половые органы | В зоне, на которую попадает провокатор | В любом участке контакта | Сгибательные области (колени, локти), волосистая часть головы, шея |
| Ключевые признаки | Чесоточные ходы, ночной зуд, расчесы, кровянистые корочки. Попарно расположенные высыпания | Покраснение, отек, жжение, болезненность, пузырьки. При постоянном повреждении – уплотнение, гиперпигментация. Наличие желания чесать кожу. | Эритема, припухлость, везикулы, узелки, утолщение, сухость и усиление рисунка кожи, геморрагические корочки. Зуд, шелушение. | |
| Особенности | Обнаружение клещей-возбудителей при микроскопии соскобов | Исчезновение симптомов после прекращения действия вещества, обусловившего их появление | Рецидивирующее течение | |
Важно помнить, что у больного может быть несколько форм патологии одновременно; к тому же, нельзя исключать присоединение вторичной инфекции (бактериальной, грибковой природы).
Дополнительные методы диагностики
Целенаправленный поиск начинается с опроса больного. Так получают данные анамнеза (сведения о развитии заболевания), имеющие значение для дальнейшего исследования природы нарушений:
- При чесотке – факт соприкосновения с больным.
- При аллергии – наличие чувствительности к каким-либо чужеродным веществам.
- При простом дерматите – внезапное появление симптомов при первом контакте с раздражителем.
Также применяют лабораторные методы:
- общий анализ крови (при воспалении нарастает уровень лейкоцитов, при индивидуальной непереносимости – процент эозинофилов);
- соскоб кожи в области чесоточного хода и извлечение клеща иглой с последующей микроскопией (обнаруживается паразит, яйца, личинки);
- иммуноферментный анализ (ИФА) для выявления антител при аллергии.
Если возникает подозрение на наличие индивидуальной чувствительности, могут выполняться кожные пробы.
На предплечье или спину наносится подготовленное вещество-провокатор, проводится наблюдение за реакцией. Возникновение зуда, волдыря, покраснения, отека – положительные критерии диагностики аллергии. Метод не предназначен для использования в острый период проявлений, неинформативен на фоне приема антигистаминных и глюкокортикостероидных препаратов. Его не применяют, если есть риск анафилактического шока.
Автор: Торсунова Татьяна
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
В обществе присутствует ошибочное мнение, что чесотка у детей появляется только при полном игнорировании гигиены и тесном контакте с людьми, ведущими асоциальный образ жизни. Однако заболевание легко может получить практически любой ребенок: будь-то в песочнице на детской площадке или детском саду. При этом главное — вовремя распознать патологию и начать ее правильно лечить.
Что представляет собой чесотка
Заболевание вызывает чесоточный клещ. Поскольку длина его тела составляет всего 0,2-0,4 мм, то узнать, как выглядит паразит, возможно лишь с помощью микроскопа. Самки практически в два раза больше самцов. Тело клеща округлое и слегка выпуклое. При микроскопии он похож на панцирь черепахи, с многочисленными иглами сверху.
Паразит, вызывающий чесотку у детей
При попадании на кожу паразит плотно цепляется за нее своими лапками. В этот период происходит спаривание самок и самцов клещей. После этого процесса мужские особи погибают. Самки после оплодотворения постепенно проникают под кожу ребенка, прогрызая в ней небольшие ходы. Скорость проникновения составляет 1-5 мм в сутки. Одновременно с этим в образовавшемся тоннеле самка до 3 раз за день делает кладку. За сутки на новом участке тоннеля появляется от одного до трех яиц паразита.
Спустя 2-3 дня после первой кладки из яиц начинают появляться личинки. Их рост длится 10-14 дней, по истечении которых они становятся взрослыми особями, способными спариваться и размножаться. Чаще всего после заражения под кожей ребенка находятся до 20 взрослых особей паразита.
Способы и места заражения
Клещ не появляется из ниоткуда, вследствие антисанитарии или несоблюдения правил личной гигиены. Чесотка относится к заболеваниям инфекционного характера, а потому заражение возможно только при контакте с носителем паразитов. При этом передача их от инфицированного ребенка к здоровому происходит двумя путями:
- во время прямого телесного контакта. Это могут быть объятья или рукопожатие;
- при непрямом контакте. Заражение возможно в случае использования общего полотенца, горшка, ложки, во время контакта с постелью, игрушками или одеждой больного ребенка.
По этим причинам наибольший риск заражения возникает именно в детских садах, во время игры в песочнице, а также в других общественных местах.
Симптомы патологии
Начальная стадия заражения бессимптомна. В это время попавшие на тело паразиты держатся на коже и не раздражают ее. Этот период может продолжаться от нескольких дней до 2 недель. Его длительность может варьироваться в зависимости от количества клещей, попавших на кожу.
Первые признаки патологии появляются, когда самка начинает прогрызать в коже ходы и продвигаться вглубь для откладывания яиц. На этом этапе появляются главные признаки чесотки:
- зуд. Кожа у ребенка чешется в строго определенных местах, где паразит прокладывает тоннель. Зуд значительно усиливается ночью, поскольку именно в это время суток клещи проявляют максимальную активность;
- сухость и шелушение кожи. Они появляются из-за расчесов и поражения эпителия с нарушением его свойств;
- покраснение и сыпь. Папулы и язвочки наблюдаются там, где находятся входы и выходы из тоннелей, а также в местах образовавшихся кладок. Покраснение формируется и в результате расчесов.
Симптомы чесотки могут отличаться, в зависимости от возраста заразившегося ребенка. У детей до 3 лет к признакам болезни относятся:
- необоснованное беспокойство во время сна;
- беспричинная плаксивость;
- постоянное отсутствие аппетита и отказ от любой пищи;
- периодическое повышение температуры тела;
- расслаивание ногтей и их огрубевание;
- появление кожных высыпаний различного характера.
Первые высыпания возникают в области рук, ступней, а также на голове, в зоне роста волос. Но такие элементы могут появиться и на спине, груди или лице. У младенцев сыпь напоминает крапивницу. У детей более старшего возраста она чаще мелкая, внешне похожа на проявления острой экземы. В запущенных случаях болезни сыпь распространяется по всему телу.
У малышей в возрасте старше 3 лет при заражении чесоткой не наблюдается повышение температуры тела. При этом сыпь чаще появляетсяв таких местах:
- на руках. Обычно клещи поселяются между пальцами;
- в области подмышек;
- под коленями и на локтевых сгибах;
- на боках, ягодицах и животе.
Чем больше клещей находится у инфицированного ребенка под кожей, тем сильнее и обширнее сыпь.
Сыпь — один из основных симптомов чесотки
Разновидности заболевания
Существует несколько видов чесотки, которые различаются между собой характером и интенсивностью внешних проявлений, а также сложностью диагностики и терапии. К ним относятся:
- Типичная чесотка. Заражение происходит половозрелыми паразитами. Они уже в течение первых часов с момента попадания на кожу начинают рыть ходы. Самка проделывает тоннели S-образного типа. Иногда тело паразита можно увидеть в конце проделанного им хода. При этом оно выглядит как крохотная темная точка.
- Чесотка без ходов. Заболевание характеризуется точечной сыпью и папулами на коже. Патология возникает из-за попадания на кожу неполовозрелых клещей, не способных к размножению. Сама сыпь в данном случае — это местная аллергическая реакция на продукты жизнедеятельности паразитов.
- Узелковая чесотка. Возникает при заражении взрослой особью, не способной к размножению. В результате инфицирования на коже ребенка появляются точечные высыпания, напоминающие по форме узелки. Как и в предыдущем случае, такая сыпь является следствием кожной аллергии.
- Псевдочесотка. Заболевание развивается в тех случаях, когда на кожу ребенка попадают чесоточные паразиты от животного. Они не могут проникать вглубь человеческой кожи, однако раздражают ее, провоцируя зуд. Дискомфортные ощущения появляются у ребенка спустя 1,5-2 часа после контакта с зараженным животным. Но поскольку эти паразиты не приживаются на теле человека, то вскоре погибают.
- Чесотка «инкогнито» или «чистоплотных». Свое название этот вид заболевания получил потому, что чаще всего от патологии страдают люди, никогда не пренебрегающие правилами личной гигиены. Сыпь при такой патологии практически незаметна. На коже могут присутствовать слегка розовые или белые папулы. Активные гигиенические процедуры позволяют смыть часть паразитов с кожи, но одновременно эпидермис лишается и защитного слоя, который удаляется активными компонентами моющих средств.
- Норвежская чесотка. Заболевание также известно как крустозная или корковая чесотка. Патология встречается крайне редко, однако характеризуется особой тяжестью течения. При этом виде инфекции на теле ребенка одновременно находится более 10 тысяч паразитов. Такое количество клещей приводит к появлению многочисленных ходов, папул и язв по всему телу зараженного ребенка. Одновременно с этим на коже больного появляются покраснения, кожа сильно шелушится и местами покрывается коркой от образовавшихся ран. Однако при патологии каждый второй больной не испытывает зуда. Клещи легко поселяются на коже людей с ослабленной иммунной системой. Обычно это дети, больные туберкулезом, ВИЧ-инфекцией, кандидозом, сахарным диабетом, лейкемией и лимфомой. Возможно заражение малышей, долгое время принимавших кортикостероиды или цитостатики, подвергавшихся лучевой терапии.
Риск поражения кожного покрова клещами существует как при несоблюдении правил гигиены, так и на фоне чрезмерной чистоплотности.
Первые признаки чесотки
Диагностика патологии
В большинстве случаев диагностика патологии производится врачом-педиатром или дерматологом во время осмотра кожи ребенка. Для этого могут использоваться следующие методы:
- окрашивание кожи йодом;
- видеодерматоскопия;
- микроскопия соскобов.
При наличии под кожей чесоточных ходов или подозрении на их присутствие участок тела с сыпью обрабатывается слабым раствором йода. Во время такого окрашивания тоннели будут выглядеть темными полосами на более светлой коже.
Для более точной постановки диагноза на подозрительный участок тела врач смотрит через видеодерматоскоп, способный увеличивать исследуемую область в 600 раз. Это позволяет увидеть даже небольшие тоннели.
При отсутствии результатов от визуальной диагностики пораженный участок кожи обрабатывается 40% молочной кислотой. После этого делается соскоб верхних слоев эпителия. Данная процедура абсолютно безболезненна, поскольку во время ее проведения кожу пациента легко чешут тупым предметным стеклом или медицинским шпателем, отделяя таким образом сухой шелушащийся эпидермис. Полученные образцы собираются на предметное стекло и исследуются под микроскопом. Если в процессе осмотра тканей на теле обнаруживается клещ, его вытягивают тонкой иглой и также подвергают микроскопии.
Чесотка у детей может диагностироваться при дерматоскопии
Последствия чесотки
При отсутствии своевременного и правильного лечения заболевания у ребенка могут развиться такие осложнения:
- дерматит и пиодермия. Появляются из-за расчесов и попадания на поврежденные участки кожи бактериальной инфекции;
- экзема и крапивница. Являются результатом аллергизации организма;
- воспаление лимфатических узлов. Возможно развитие гнойного лимфаденита;
- гнойные процессы другой локализации. У детей есть риск развития пневмонии, панариция.
Также при запущенных формах чесотки повышается риск развития сепсиса. Наиболее подвержены такой патологии младенцы.
Лечение чесотки
Для терапии заболевания применяются преимущественно наружные средства. Но чем лечить патологию у ребенка — должен решать врач строго индивидуально. В большинстве случаев терапия включает в себя использование таких средств:
- противопаразитные мази, кремы, спреи и эмульсии;
- антигистаминные препараты для устранения проявлений аллергической реакции организма на клещей — зуда и сыпи.
Основные действующие вещества, содержащиеся в местных препаратах от чесотки:
- бензил бензоат;
- серная мазь 5%;
- перметрин;
- пиперонил бутоксид;
- эсдепалетрин и др.
Во время лечения иногда допускается использование средств народной медицины от паразитов. Наиболее популярными рецептами против чесотки являются мытье пораженной кожи дегтярным мылом, прикладывание древесной золы с вазелином и ванночки из натурального домашнего хлебного кваса. Однако такие способы лечения имеют множество противопоказаний и при неправильном применении могут навредить ребенку, поэтому должны применяться только с разрешения врача.
Профилактика
Для предотвращения заражения ребенка чесоточным клещом рекомендуется регулярное соблюдение личной гигиены, полноценное питание и общее укрепление организма. Также важно периодически увлажнять кожу малыша с помощью специальных детских гипоаллергенных кремов и избегать ее пересушивания. После начала лечения для предотвращения повторного заражения постельное и нательное белье должно быть подвергнуто стирке в горячей воде.
Смотрите далее: красные точки на ладони
Источник


