Аллергия это состояние повышенной чувствительности
Описание презентации Аллергия – это состояние повышенной чувствительности по слайдам

 Аллергия – это состояние повышенной чувствительности организма к повторной сенсибилизации антигенами. Аллергия возникает на повторное внедрение аллергена. Аллергены – это антигены, на которые в организме возникает аллергическая реакция. Аллергены могут иметь различное происхождение: бытовые, лекарственные, животного происхождения, растительные, пищевые, инфекционные.
Аллергия – это состояние повышенной чувствительности организма к повторной сенсибилизации антигенами. Аллергия возникает на повторное внедрение аллергена. Аллергены – это антигены, на которые в организме возникает аллергическая реакция. Аллергены могут иметь различное происхождение: бытовые, лекарственные, животного происхождения, растительные, пищевые, инфекционные.
 В развитии аллергической реакции выделяют три стадии: в течение иммунологической стадии в ответ на аллерген образуются антигеночувствительные клетки, специфические антитела и иммунные комплексы. патохимическая стадия характеризуется образованием медиаторов воспаления и биологически активных аминов, которые играют основную роль в механизме аллергических реакций. в течение патофизиологической стадии проявляется клиническая картина аллергической реакции. Как правило, клинические проявления аллергии полиморфны.
В развитии аллергической реакции выделяют три стадии: в течение иммунологической стадии в ответ на аллерген образуются антигеночувствительные клетки, специфические антитела и иммунные комплексы. патохимическая стадия характеризуется образованием медиаторов воспаления и биологически активных аминов, которые играют основную роль в механизме аллергических реакций. в течение патофизиологической стадии проявляется клиническая картина аллергической реакции. Как правило, клинические проявления аллергии полиморфны.


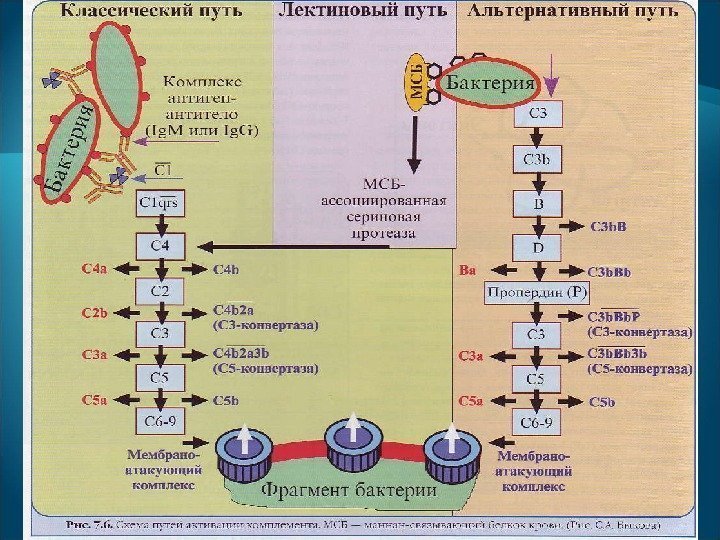
 К ГНТ относятся I , II и III типы аллергических реакций (по Джеллу и Кумбсу): I mun — анафилактический , обусловленный главным образом действием Ig. E ; ; II тип — цитотоксический , обусловленный действием Ig. G , , Ig. M ; III тип — иммунокомплексный , развивающийся при образовании иммунного комплекса Ig. G , , Ig. M с антигенами. В отдельный тип выделяют антирецепторные реакции.
К ГНТ относятся I , II и III типы аллергических реакций (по Джеллу и Кумбсу): I mun — анафилактический , обусловленный главным образом действием Ig. E ; ; II тип — цитотоксический , обусловленный действием Ig. G , , Ig. M ; III тип — иммунокомплексный , развивающийся при образовании иммунного комплекса Ig. G , , Ig. M с антигенами. В отдельный тип выделяют антирецепторные реакции.



 Синтезированные Ig. E прикрепляются Fc. Fc -фрагментом к Fc. Fc — pepe цепторам ( Fce. R 1 ) ) базофилов в крови и тучных клеток в слизистых оболочках, соединительной ткани. При повторном поступлении аллергена на тучных клетках и базофилах образуются комплексы Ig. E с аллергеном (перекрестная сшивка FCER 1 антигеном), вызывающие дегрануляцию клеток
Синтезированные Ig. E прикрепляются Fc. Fc -фрагментом к Fc. Fc — pepe цепторам ( Fce. R 1 ) ) базофилов в крови и тучных клеток в слизистых оболочках, соединительной ткани. При повторном поступлении аллергена на тучных клетках и базофилах образуются комплексы Ig. E с аллергеном (перекрестная сшивка FCER 1 антигеном), вызывающие дегрануляцию клеток
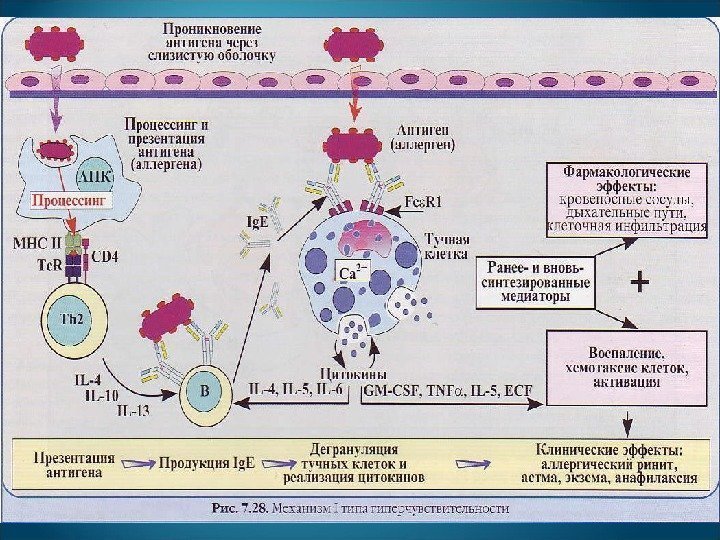
 Из гранул в ткани выбрасываются биологически активные медиаторы: вазоактивные амины (гистамин), протеогликаны (гепарин), продукты липидного обмена (лейкотриены, простагландины и фактор, активирующий тромбоциты), ферменты (триптаза, химаза, карбоксипептидаза, катепсин G ) и цитокины ( IL -3, IL -4, IL -5, IL -6, IL -13, GM — CSF , TNF — α ).
Из гранул в ткани выбрасываются биологически активные медиаторы: вазоактивные амины (гистамин), протеогликаны (гепарин), продукты липидного обмена (лейкотриены, простагландины и фактор, активирующий тромбоциты), ферменты (триптаза, химаза, карбоксипептидаза, катепсин G ) и цитокины ( IL -3, IL -4, IL -5, IL -6, IL -13, GM — CSF , TNF — α ).
 Хемотаксические факторы привлекают нейтрофилы, эозинофилы и макрофаги. Так, эозонинофильные хемотаксические факторы ( ECF ) привлекают эозинофилы, которые выделяют ферменты, катионные белки, лейкотриены и основной белок, повреждающий эпителий. Тромбоциты тоже выделяют медиаторы аллергии.
Хемотаксические факторы привлекают нейтрофилы, эозинофилы и макрофаги. Так, эозонинофильные хемотаксические факторы ( ECF ) привлекают эозинофилы, которые выделяют ферменты, катионные белки, лейкотриены и основной белок, повреждающий эпителий. Тромбоциты тоже выделяют медиаторы аллергии.
 Перечисленные компоненты вызывают сокращение гладких мышц, ослабление сердечной деятельности, развитие коллапса, повышение сосудистой проницаемости, отек, зуд и т. д.
Перечисленные компоненты вызывают сокращение гладких мышц, ослабление сердечной деятельности, развитие коллапса, повышение сосудистой проницаемости, отек, зуд и т. д.
 Клинические проявления гиперчувствительности I типа могут протекать на фоне атопии. Атопия — наследственная предрасположенность к развитию ГНТ, обусловленная повышенной выработкой Ig. E -антител к аллергену, повышенным количеством Fc -рецепторов для этих антител на тучных клетках, особенностями распределения тучных клеток и повышенной проницаемостью тканевых барьеров.
Клинические проявления гиперчувствительности I типа могут протекать на фоне атопии. Атопия — наследственная предрасположенность к развитию ГНТ, обусловленная повышенной выработкой Ig. E -антител к аллергену, повышенным количеством Fc -рецепторов для этих антител на тучных клетках, особенностями распределения тучных клеток и повышенной проницаемостью тканевых барьеров.
 Анафилактический шок — протекает остро с развитием коллапса, отеков, спазма гладкой мускулатуры; часто заканчивается смертью. Крапивница — увеличивается проницаемость сосудов, кожа краснеет, появляются пузыри, зуд. Ангиоэдема — отек подкожных и субмукозных тканей; часто сочетается с крапивницей. Аллергический ринит или риноконъюнктивит — развивается отек, раздражается слизистая оболочка.
Анафилактический шок — протекает остро с развитием коллапса, отеков, спазма гладкой мускулатуры; часто заканчивается смертью. Крапивница — увеличивается проницаемость сосудов, кожа краснеет, появляются пузыри, зуд. Ангиоэдема — отек подкожных и субмукозных тканей; часто сочетается с крапивницей. Аллергический ринит или риноконъюнктивит — развивается отек, раздражается слизистая оболочка.
 Поллиноз (сенная лихорадка) — аллергия к пыльце растений, проявляющаяся в вазомоторных проявлениях сли зистых оболочек (ринитах, конъюнктивитах) и бронхоспазме. Бронхиальная астма — развиваются воспаление, бронхоспазм, усиливается секреция слизи в бронхах. Пищевая аллергия — развиваются тошнота, диарея, зуд, сыпь, анафилаксия.
Поллиноз (сенная лихорадка) — аллергия к пыльце растений, проявляющаяся в вазомоторных проявлениях сли зистых оболочек (ринитах, конъюнктивитах) и бронхоспазме. Бронхиальная астма — развиваются воспаление, бронхоспазм, усиливается секреция слизи в бронхах. Пищевая аллергия — развиваются тошнота, диарея, зуд, сыпь, анафилаксия.
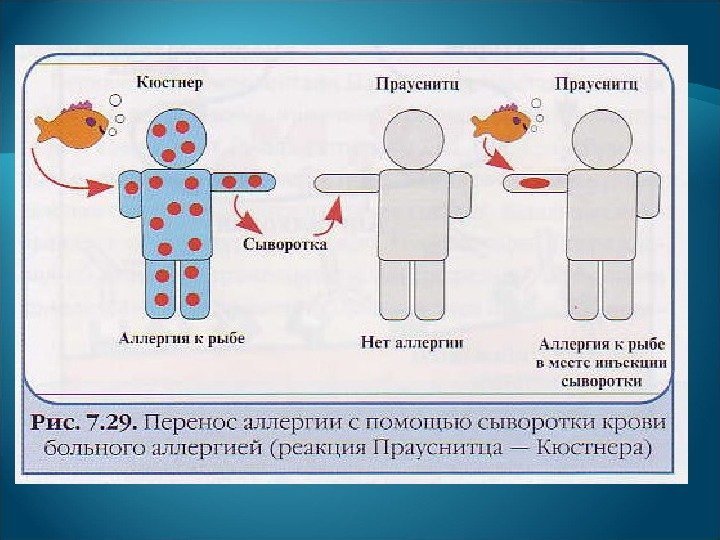
 Реакция Прауснитца—Кюстнера. 1 тип гиперчувствительности можно пассивно перенести с помощью антител. Впервые пассивный перенос иммунореагента аллергии с сывороткойкрови больного продемонстрировал немецкий бактериолог Прауснитц. Он вводил в собственную кожу сыворотку крови Кюстнера (немецкий гинеколог), страдавшего аллергией к рыбе. Введение в тот же участок кожи аналогичного аллергена приводило к развитию волдырей. Данная проба получила название реакция Прауснитца — Кюстнера: Ig. E -антитела к аллергену, введенные от больного здоровому человеку, фиксируются на тучных клетках и при последующем введении аллергена происходит его связывание с данными тучными клетками с освобождением гистамина и других активных субстанций.
Реакция Прауснитца—Кюстнера. 1 тип гиперчувствительности можно пассивно перенести с помощью антител. Впервые пассивный перенос иммунореагента аллергии с сывороткойкрови больного продемонстрировал немецкий бактериолог Прауснитц. Он вводил в собственную кожу сыворотку крови Кюстнера (немецкий гинеколог), страдавшего аллергией к рыбе. Введение в тот же участок кожи аналогичного аллергена приводило к развитию волдырей. Данная проба получила название реакция Прауснитца — Кюстнера: Ig. E -антитела к аллергену, введенные от больного здоровому человеку, фиксируются на тучных клетках и при последующем введении аллергена происходит его связывание с данными тучными клетками с освобождением гистамина и других активных субстанций.
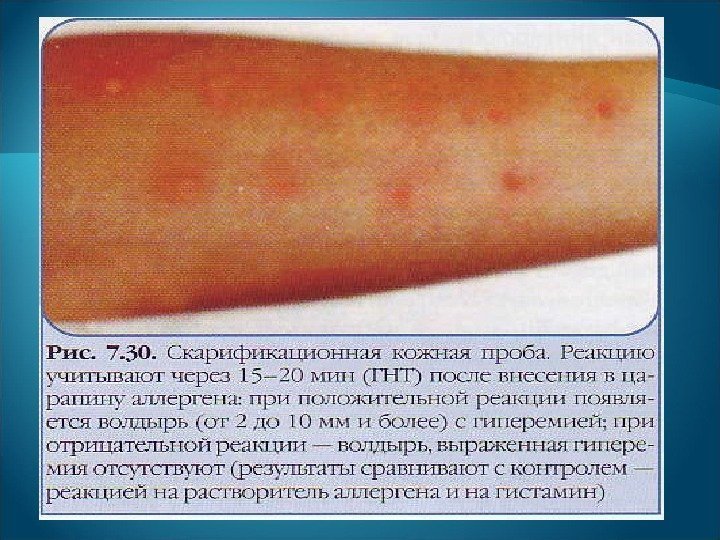
 Определение в крови больного: общего Ig. E , Ig. E — и Ig. G -антител к предполагаемым аллергенам; уровня гистамина, триптазы, интерлейкинов (ИЛ-5, ИЛ-4). У больных поллинозом при обострении в мазках из носа возрастает количество эозинофилов от 10 % до 100 % (норма — не более 2 %). Возможна эозинофилия в крови. Кожные тесты с атопическими аллергенами: пыльцевыми, бытовыми, пищевыми, эпидермальными и др. Провокационные назальные, ингаляционные и другие тесты
Определение в крови больного: общего Ig. E , Ig. E — и Ig. G -антител к предполагаемым аллергенам; уровня гистамина, триптазы, интерлейкинов (ИЛ-5, ИЛ-4). У больных поллинозом при обострении в мазках из носа возрастает количество эозинофилов от 10 % до 100 % (норма — не более 2 %). Возможна эозинофилия в крови. Кожные тесты с атопическими аллергенами: пыльцевыми, бытовыми, пищевыми, эпидермальными и др. Провокационные назальные, ингаляционные и другие тесты

 Ко II типу гиперчувствительности близки антирецепторные реакции (так называемый V тип гиперчувствительности), основой которых являются антирецепторные антитела, например антитела против рецепторов к гормонам.
Ко II типу гиперчувствительности близки антирецепторные реакции (так называемый V тип гиперчувствительности), основой которых являются антирецепторные антитела, например антитела против рецепторов к гормонам.
 Разновидностями цитотоксического типа являются: цитолиз, фагоцитоз, антителозависимая клеточная цитотоксичность.
Разновидностями цитотоксического типа являются: цитолиз, фагоцитоз, антителозависимая клеточная цитотоксичность.
 Цитолиз , опосредованный комплементом. Антитела прикрепляются к антигенам поверхности клеток. Затем к Fc -фрагменту антител присоединяется комплемент (С), который активируется по классическому пути с образованием анафилатоксинов (С 3 а, С 5 а) и мембраноатакующего комплекса (МАК), состоящего из компонентов С 5 -9. Происходит комплементзависимый цитолиз.
Цитолиз , опосредованный комплементом. Антитела прикрепляются к антигенам поверхности клеток. Затем к Fc -фрагменту антител присоединяется комплемент (С), который активируется по классическому пути с образованием анафилатоксинов (С 3 а, С 5 а) и мембраноатакующего комплекса (МАК), состоящего из компонентов С 5 -9. Происходит комплементзависимый цитолиз.
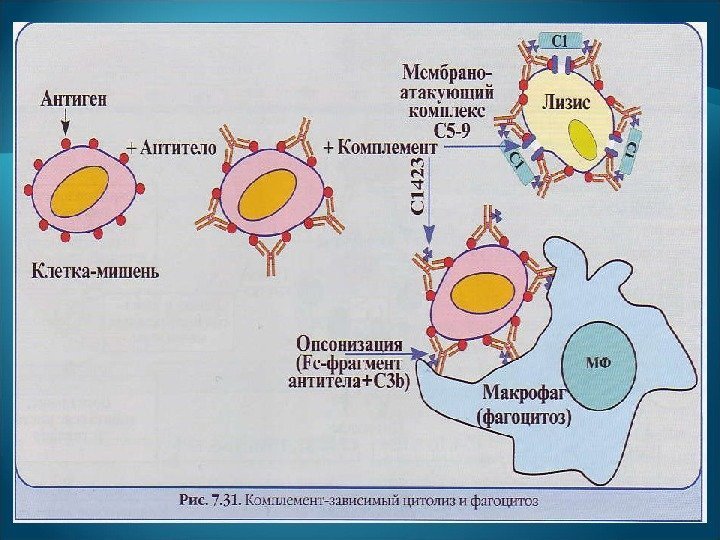

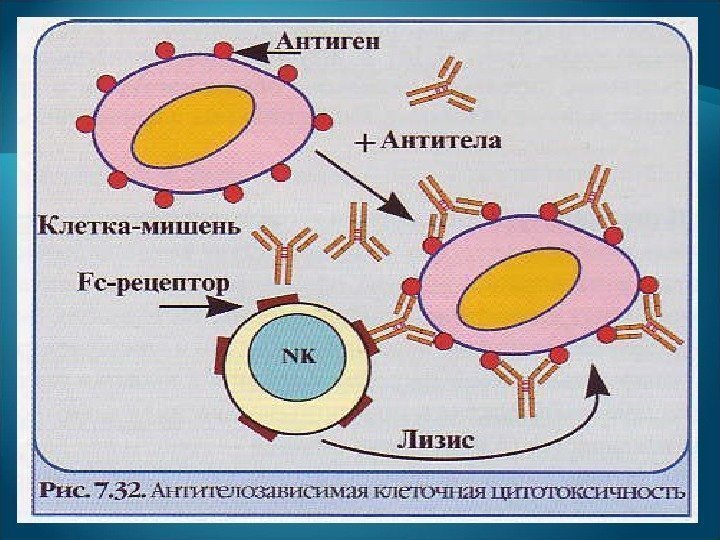
 Фагоцитоз. Фагоциты могут поглощать и (или) разрушать опсонизированные антителами и комплементом (С 3 b ) клетки-мишени, содержащие антиген. Антителозависимая клеточная цитотоксичность (АЗКЦ) — лизис NK -клетками клеток-мишеней, опсонизированных антителами. NK -клетки присоединяются к Fc -фрагментам иммуноглобулинов, которые связались с антигенами клеток-мишеней
Фагоцитоз. Фагоциты могут поглощать и (или) разрушать опсонизированные антителами и комплементом (С 3 b ) клетки-мишени, содержащие антиген. Антителозависимая клеточная цитотоксичность (АЗКЦ) — лизис NK -клетками клеток-мишеней, опсонизированных антителами. NK -клетки присоединяются к Fc -фрагментам иммуноглобулинов, которые связались с антигенами клеток-мишеней
 По II типу гиперчувствительности развиваются некоторые аутоиммунные болезни, обусловленные появлением аутоантител к антигенам собственных тканей; злокачественная миастения, аутоиммунная гемолитическая анемия, вульгарная пузырчатка, синдром Гудпасчера, аутоиммунный гипертиреоидизм, инсулинозависимый диабет II типа.
По II типу гиперчувствительности развиваются некоторые аутоиммунные болезни, обусловленные появлением аутоантител к антигенам собственных тканей; злокачественная миастения, аутоиммунная гемолитическая анемия, вульгарная пузырчатка, синдром Гудпасчера, аутоиммунный гипертиреоидизм, инсулинозависимый диабет II типа.
 Аутоиммунную гемолитическую анемию вызывают антитела против Rh -антигена эритроцитов; эритроциты разрушаются в результате активации комплемента и фагоцитоза. Лекарственно-индуцируемые гемолитическая анемия, гранулоцитопения и тромбоцитопения сопровождаются появлением антител против лекарства — гаптена и цитолизом клеток, содержащих этот антиген. Вульгарную пузырчатку (в виде пузырей на коже и слизистой оболочке) вызывают аутоантитела против молекулы межклеточной адгезии.
Аутоиммунную гемолитическую анемию вызывают антитела против Rh -антигена эритроцитов; эритроциты разрушаются в результате активации комплемента и фагоцитоза. Лекарственно-индуцируемые гемолитическая анемия, гранулоцитопения и тромбоцитопения сопровождаются появлением антител против лекарства — гаптена и цитолизом клеток, содержащих этот антиген. Вульгарную пузырчатку (в виде пузырей на коже и слизистой оболочке) вызывают аутоантитела против молекулы межклеточной адгезии.
 Инсулинозависимый диабет (П типа) обусловлен аутоантителами, блокирующими рецепторы для инсулина, что сопровождается гипергликемией и кетоацидозом. Синдром Гудпасчера в виде нефрита в сочетании с кровоизлияниями в легких вызывают аутоантитела против базальной мембраны клубочковых капилляров.
Инсулинозависимый диабет (П типа) обусловлен аутоантителами, блокирующими рецепторы для инсулина, что сопровождается гипергликемией и кетоацидозом. Синдром Гудпасчера в виде нефрита в сочетании с кровоизлияниями в легких вызывают аутоантитела против базальной мембраны клубочковых капилляров.
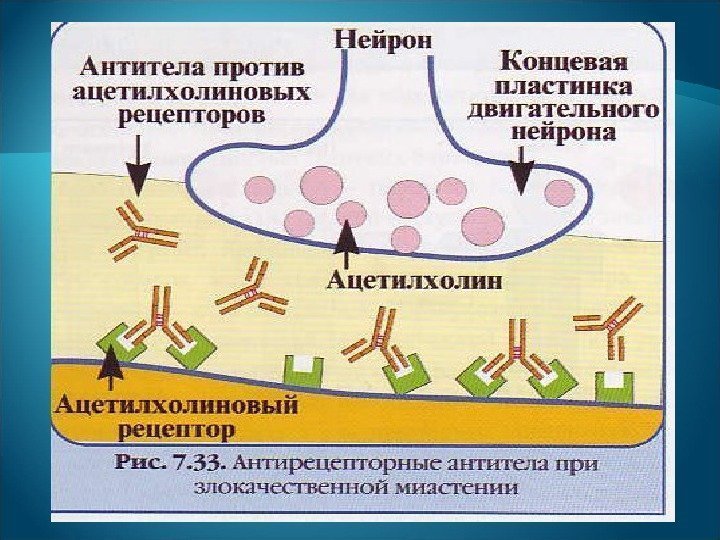
 При злокачественной миастении , сопровождающейся выраженной слабостью, образуются антитела (аутоантитела) против рецепторов ацетилхолина на клетках мышц. Антитела блокируют связывание ацетилхолина рецепторами, что ведет к мышечной слабости. Другие аутоантитела, наоборот, вместо блокады оказывают стимулирующий эффект. Например, при аутоиммунном гипертиреоидизме (болезни Грейвса) антитела к рецепторам для ТТГ (тиреотропного гормона), имитируя действие ТТГ, стимулируют функцию щитовидной железы.
При злокачественной миастении , сопровождающейся выраженной слабостью, образуются антитела (аутоантитела) против рецепторов ацетилхолина на клетках мышц. Антитела блокируют связывание ацетилхолина рецепторами, что ведет к мышечной слабости. Другие аутоантитела, наоборот, вместо блокады оказывают стимулирующий эффект. Например, при аутоиммунном гипертиреоидизме (болезни Грейвса) антитела к рецепторам для ТТГ (тиреотропного гормона), имитируя действие ТТГ, стимулируют функцию щитовидной железы.
 Включает определение циркулирующих противотканевых антител, а также определение с помощью РИФ наличия антител и комплемента в поврежденных участках (биопсия).
Включает определение циркулирующих противотканевых антител, а также определение с помощью РИФ наличия антител и комплемента в поврежденных участках (биопсия).

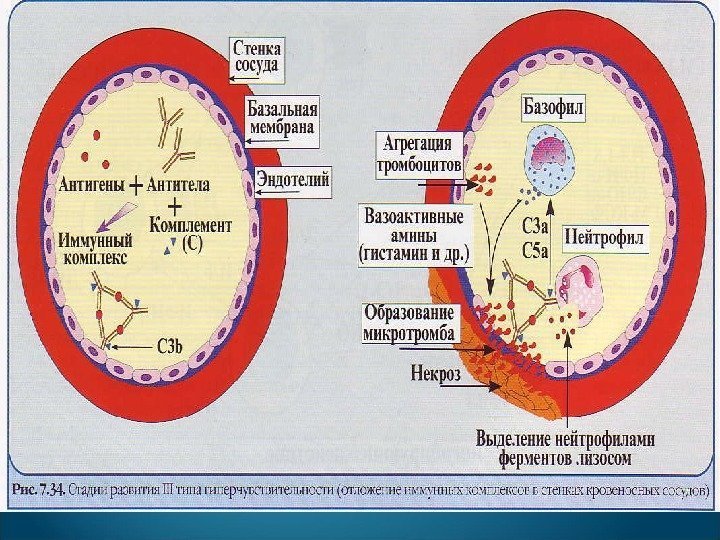
 Первичными компонентами III типа гипрчувствительности являются растворимые иммунные комплексы антиген-анти тело и комплемент (анафилатоксины С 4 а, СЗа, С 5 а). При избытке антигенов или недостатке комплемента иммунные комплексы откладываются на стенке сосудов, базальных мембранах, т. е. структурах, имеющих Fc -рецепторы.
Первичными компонентами III типа гипрчувствительности являются растворимые иммунные комплексы антиген-анти тело и комплемент (анафилатоксины С 4 а, СЗа, С 5 а). При избытке антигенов или недостатке комплемента иммунные комплексы откладываются на стенке сосудов, базальных мембранах, т. е. структурах, имеющих Fc -рецепторы.
 Повреждения обусловлены тромбоцитами, нейтрофилами, иммунными комплексами, комплементом. Привлекаются провоспалительные цитокины, включая TNF — α и хемокины. На поздних стадиях в процесс вовлекаются макрофаги.
Повреждения обусловлены тромбоцитами, нейтрофилами, иммунными комплексами, комплементом. Привлекаются провоспалительные цитокины, включая TNF — α и хемокины. На поздних стадиях в процесс вовлекаются макрофаги.
 Реакция может быть общей ( например, сывороточная болезнь ) или вовлекать отдельные органы, ткани, включая кожу ( н апример, системная эритематозная волчанка, реакция Артюса ), почки ( например, волчаночный нефрит ), легкие (например, аспергиллез) или другие органы. Эта реакция может быть обусловлена многими микроорганизмами. Она развивается через 3 -10 часов после экспозиции антигена, как в реакции Артюса. Антиген может быть экзогенный (хронические бактериальные, вирусные, грибковые или протозойные инфекции) или эндогенный, как при системной эритематозной волчанке.
Реакция может быть общей ( например, сывороточная болезнь ) или вовлекать отдельные органы, ткани, включая кожу ( н апример, системная эритематозная волчанка, реакция Артюса ), почки ( например, волчаночный нефрит ), легкие (например, аспергиллез) или другие органы. Эта реакция может быть обусловлена многими микроорганизмами. Она развивается через 3 -10 часов после экспозиции антигена, как в реакции Артюса. Антиген может быть экзогенный (хронические бактериальные, вирусные, грибковые или протозойные инфекции) или эндогенный, как при системной эритематозной волчанке.
 Сывороточная болезнь происходит при введении высоких доз антигена, например лошадиной противостолбнячной сыворотки. Через 6 -7 дней в крови появляются антитела против лошадиного белка, которые, взаимодействуя с данным антигеном, образуют иммунные комплексы, откладывающиеся в стенках кровеносных сосудов и тканях. Развиваются системные васкулитыг артриты (отложение комплексов в суставах), нефрит (отложение комплексов в почках). Реакция Артюса развивается при повторном внутрикожном введении антигена, который локально образует иммунные комплексы с ранее накопившимися антителами. Проявляется отеком, геморрагическим воспалением и некрозом.
Сывороточная болезнь происходит при введении высоких доз антигена, например лошадиной противостолбнячной сыворотки. Через 6 -7 дней в крови появляются антитела против лошадиного белка, которые, взаимодействуя с данным антигеном, образуют иммунные комплексы, откладывающиеся в стенках кровеносных сосудов и тканях. Развиваются системные васкулитыг артриты (отложение комплексов в суставах), нефрит (отложение комплексов в почках). Реакция Артюса развивается при повторном внутрикожном введении антигена, который локально образует иммунные комплексы с ранее накопившимися антителами. Проявляется отеком, геморрагическим воспалением и некрозом.
 Исследуют биоптаты тканей для выявления отложений иммуноглобулинов и комплемента с помощью РИФ. В иммунных комплексах, осажденных полиэтилен гликолем из крови, определяют Ig. G.
Исследуют биоптаты тканей для выявления отложений иммуноглобулинов и комплемента с помощью РИФ. В иммунных комплексах, осажденных полиэтилен гликолем из крови, определяют Ig. G.

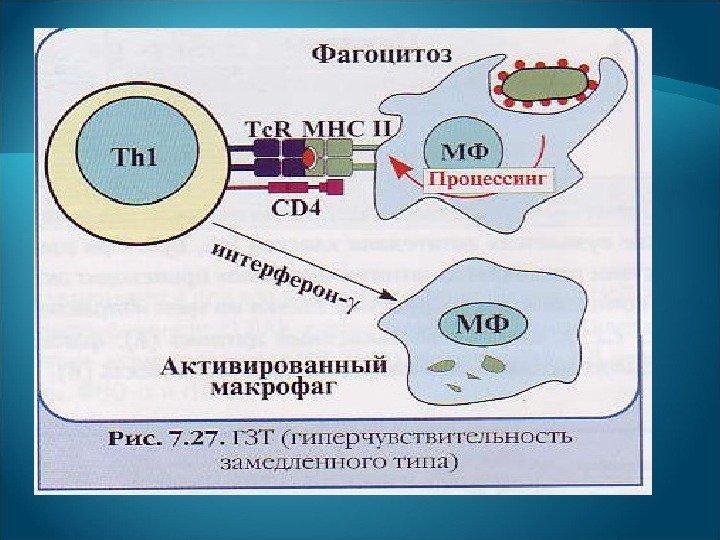
 ГЗТ развивается главным образом через 1 -3 суток после воздействия аллергена: происходит уплотнение и воспаление ткани в результате ее инфильтрации Т-ллмфоцитами и макрофагами.
ГЗТ развивается главным образом через 1 -3 суток после воздействия аллергена: происходит уплотнение и воспаление ткани в результате ее инфильтрации Т-ллмфоцитами и макрофагами.
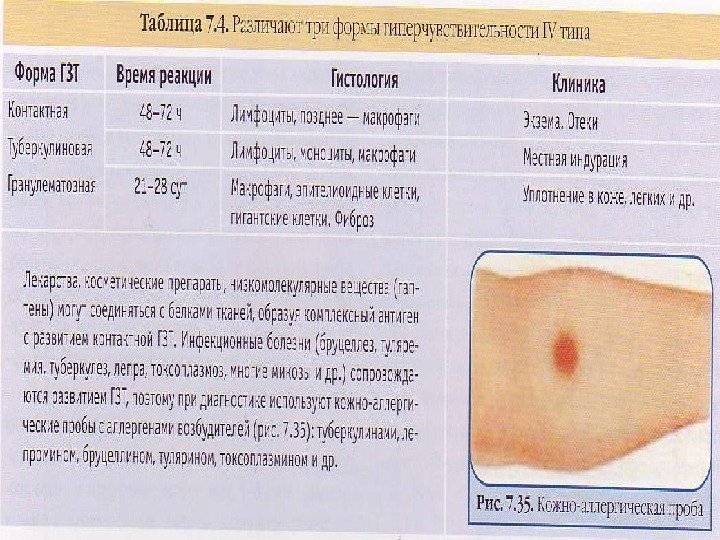
 Включает постановку кожных тестов (аппликационных или patch -тестов), гистологическое изучение кожи.
Включает постановку кожных тестов (аппликационных или patch -тестов), гистологическое изучение кожи.
 Лечение аллергий основано на десенсибилизации макроорганизма малыми субиммунизирующими дозами аллергена, который вводится в макроорганизм в течение продолжительного периода времени для индукции низкодозовой иммунологической толерантности. В тяжелых случаях применяют глюкокортикоидную терапию.
Лечение аллергий основано на десенсибилизации макроорганизма малыми субиммунизирующими дозами аллергена, который вводится в макроорганизм в течение продолжительного периода времени для индукции низкодозовой иммунологической толерантности. В тяжелых случаях применяют глюкокортикоидную терапию.
 Реакции гиперчувствительности имеют также большое значение и в норме. Их механизмы лежат в основе воспаления, которое способствует локализации инфекционного агента или иного антигена в пределах определенных тканей и формированию полноценной иммунной реакции защитного характера.
Реакции гиперчувствительности имеют также большое значение и в норме. Их механизмы лежат в основе воспаления, которое способствует локализации инфекционного агента или иного антигена в пределах определенных тканей и формированию полноценной иммунной реакции защитного характера.
 Реакции гиперчувствительности следует отличать от гиперергического типа иммунного реагирования организма , который может быть обусловлен как вариациями нейрогуморальной регуляции, так и некоторыми врожденными особенностями. Например, новозеландскую черную линию мышей от рождения отличает гипериммуноглобулинемия, а среди рыжеволосых людей часто наблюдается эозинофилия.
Реакции гиперчувствительности следует отличать от гиперергического типа иммунного реагирования организма , который может быть обусловлен как вариациями нейрогуморальной регуляции, так и некоторыми врожденными особенностями. Например, новозеландскую черную линию мышей от рождения отличает гипериммуноглобулинемия, а среди рыжеволосых людей часто наблюдается эозинофилия.
Источник
Аллергия — состояние повышенной чувствительности животного организма, по отношению к определенному веществу или веществам (аллергенам), развивающееся при повторном воздействии этих веществ. Физиологический механизм аллергии заключается в образовании в организме антител, что приводит к понижению или повышению его чувствительности. Аллергия проявляется сильным раздражением слизистых оболочек, кожными сыпями, общим недомоганием и т.п.
- …до 25% населения некоторых индустриальных районов страдает каким-либо аллергическим заболеванием. Число случаев аллергии и ее тяжести неуклонно растет во всем мире…
- …в начале 20-го века поллинозом страдало менее 1% населения Европы. На настоящий момент поллинозом страдает, по крайней мере, 10% мирового населения (каждый 6 — 10-й человек), причем на протяжении последних трех десятилетий отмечается стойкий рост распространенности этой болезни…
- …количество людей, страдающих бронхиальной астмой на настоящий момент, впечатлит любого — как минимум это 300 миллионов человек (от 5 до 15% мирового населения). За последние 15 лет число заболевших удвоилось. Примерно, каждый 12-й житель России страдает бронхиальной астмой. Тенденции к снижению распространенности этой болезни нет…
Причины развития аллергических заболеваний.
Причина аллергических заболеваний лежит в измененной (по сравнению с «нормой») реактивности иммунной системы. Ведущая роль иммунных механизмов общепризнана.
По мнению разных специалистов, основными причинами изменения реактивности иммунной системы, за которой и следует развитие аллергических заболеваний о которых идет речь, являются: наследственная предрасположенность, ухудшение экологической обстановки (макроэкология) и изменение условий быта (микроэкология). К этому можно добавить изменение качества воды и пищи (консерванты, стабилизаторы, красители, генно-модифицированные продукты и др.). Например, «загрязнителями атмосферы», которые как считают виновны в развитии аллергии, являются озон, окись азота и серы. Высказывается и ряд других предположений. Единого мнения об этиологии аллергических заболеваний и причинах «измененной реактивности иммунной системы» нет…
Атопия и Аллергены.
Атопия — это наследственная предрасположенность к синтезу специфических «аллергических» антител, называемых иммуноглобулином Е (IgE) в ответ на воздействие аллергенов естественной среды. Атопический, атопическая (дерматит, астма) — обусловленный (-ая) атопией.
Аллерген — это вещество антигенной природы (антиген — «не свой», генетически чужеродный), способное вызывать сенсибилизацию — особое состояние иммунной системы организма, характерное для людей, страдающих аллергическими заболеваниями. Состояние сенсибилизации в случае атопических заболеваний обусловленно синтезом IgE.
Таким образом, природа атопических заболеваний — иммунологическая, и кроется в нарушении регуляции иммунного ответа на аллерген. Способность к IgE-ответу на аллерген во многом является генетически обусловленной (наследственная предрасположенность к IgE-ответу).
Последующее за сенсибилизацией поступление аллергена в организм (контакт с аллергеном) приводит к развитию аллергического воспаления и аллергических реакций.
Каждый отдельный аллерген может стать причиной целого ряда симптомов. Например, аллерген пыльцы березы у больного поллинозом может стать причиной не только риноконъюнктивита, но спровоцировать бронхоспазм (бронхиальная астма) или вызвать крапивницу. Большинство же «аллергиков» реагирует на целый спектр аллергенов, например, на пыльцевые, бытовые и эпидермальные аллергены одновременно.
Респираторная аллергия.
Респираторная аллергия (аллергия дыхательных путей) развивается в результате контакта слизистой оболочки дыхательных путей (носа, бронхов) с очень мелкими (от 1 до 100 микрон) аллергенами, присутствующими в воздухе — аэроаллергенами (пыльца растений, частицы шерсти и перхоти животных, споры плесневых грибов, фрагменты клещей домашней пыли и тараканов, др.). При контакте аэроаллергенов со слизистой оболочкой дыхательных путей они могут вызывать:
- чихание;
- зуд в носу;
- насморк (водянистые выделения из носа);
- заложенность носа;
- зуд в горле;
- сухой (непродуктивный), реже продуктивный кашель;
- свистящие хрипы в легких;
- удушье, затруднение дыхания, одышку.
Основные нозологические проявления респираторной аллергии:
- сезонный аллергический ринит (в т.ч. сенная лихорадка или поллиноз);
- круглогодичный аллергический ринит;
- атопическая бронхиальная астма.
Аэроаллергены могут вызвать аллергический конъюнктивит, сопровождающийся зудом глаз и слезотечением.
Инфекционная аллергия.
Симптомы со стороны дыхательных путей могут быть обусловлены не только аэроаллергенами, но и т.н. «инфекционной аллергией». Следует выделить аллергию на непатогенные или условно-патогенные микробы (Нейсерии, Кандиды и др.), которая может стать причиной, как инфекционно-аллергической бронхиальной астмы, так и инфекционно-аллергического ринита.
Бронхиальная астма.
Название болезни происходит от греческого слова — asthma — тяжелое дыхание. Современное определение бронхиальной астмы звучит так: бронхиальная астма — хроническое аллергическое воспалительное заболевание дыхательных путей, при котором повышается их чувствительность к многочисленным раздражителям (триггерам); основным проявлением бронхиальной астмы являются более или менее приступообразные нарушения бронхиальной проводимости, которые клинически выражаются в повторных эпизодах удушья, кашля и хрипов.
Бронхиальная астма тесно связана с аллергией и нарушением регуляции иммунного ответа. В основе астмы лежит воспаление слизистой оболочки бронхов и это воспаление носит аллергический характер. Аллергическое воспаление развивается в результате контакта с аллергенами, в том числе, которые присутствуют в воздухе. Именно поэтому, бронхиальную астму рассматривают как аллергическое заболевание, а его лечением занимаются врачи-аллергологи.
Даже в период отсутствия каких-либо симптомов, когда нет затруднения дыхания или кашля, в бронхах обнаруживают признаки аллергического воспаления. Именно поэтому, о бронхиальной астме говорят как о хроническом заболевании, а основное лечение, в свою очередь, должно быть направлено на борьбу с этим воспалением, т.е. являться противовоспалительным.
Хроническое воспаление слизистой оболочки бронхов ведет к бронхиальной гиперреактивности — гиперчувствительности бронхов на минимальные раздражающие факторы. Воздействие, даже минимальное, какого-либо раздражителя (вирусная инфекция, холодный воздух, физическая нагрузка, запах духов, смех и т.д.) может вызвать обострение бронхиальной астмы. Характерные симптомы обострения бронхиальной астмы:
- приступы удушья с чувством «нехватки воздуха» (часто наблюдаются в ночное время, что вызывает раннее пробуждение);
- свистящее дыхание, иногда слышимое на расстоянии;
- сухой (непродуктивный) кашель;
- одышка различной интенсивности.
Есть и другие признаки бронхиальной астмы, которые выявляются при обследовании.
Проблема низкой квалификации врачей общей практики в вопросах лечения бронхиальной астмы остается одной из самых острых в мировой медицине. Несмотря на яркую клиническую картину и современные возможности диагностики, бронхиальную астму часто расценивают как бронхит (астматический бронхит, аллергический бронхит, обструктивный бронхит) и, как следствие, неэффективно лечат. У 3 из 5 больных бронхиальную астму диагностируют на поздних стадиях болезни.
Аллергические дерматозы.
Аллергические дерматозы (аллергодерматозы) — это аллергические заболевания кожи. Низкомолекулярные вещества, например, металлы, аллерген латекса, лекарственные и косметические средства, средства бытовой химии, пищевые продукты, аэроаллергены и другие аллергены могут воздействовать на кожу непосредственно или проникать в организм через слизистую желудочно-кишечного тракта или при инъекционном введении. Общие признаки аллергодерматозов:
- зуд кожи;
- гиперемия кожи (покраснение);
- уртикарные высыпания (волдыри, отеки);
- экзематозные высыпания (шелушение, сухость, изменение рисунка кожи).
Основные аллергодерматозы:
- атопический дерматит (экссудативный диатез, нейродермит);
- аллергическая крапивница;
- контактный дерматит.
Помимо проявлений со стороны кожи, аллергия на пищевые продукты и лекарства может проявляться симптомами со стороны желудочно-кишечного тракта. Это может быть отек губ, языка (отек Квинке), тошнота, рвота, спастические боли в животе, диарея (аллергическая энтеропатия).
Рекомендуем пройти очищение организма от паразитов>>
Анафилактический шок.
Анафилактический шок — самый неблагоприятный вариант развития аллергической реакции. Одной из наиболее частых причин анафилактического шока является инсектная аллергия — аллергия на насекомых; анафилактический шок развивается после ужаления перепончатокрылыми насекомыми — осы, пчелы и шершни. Другой частой причиной анафилактического шока является лекарственная аллергия — на антибиотики, анальгетики, сульфаниламиды, гормоны, препараты из сыворотки, местные обезболивающие и пр.
Лечение аллергии
Источник


