Аллергия на антибиотики советы врачей
С момента открытия антибактериальных препаратов прошло немногим меньше ста лет, но мир медицинской практики изменился коренным образом. Сегодня существует более десяти фармакологических групп, способных бороться с самыми разными патогенными микроорганизмами. Благодаря их применению хирурги получили возможность снизить количество опасных осложнений после трудных операций, терапевты за неделю поднимают на ноги пациентов со стрептококковой пневмонией, акушеры-гинекологи не испытывают беспокойства за здоровье новоиспеченных матерей, выписываемых из стационара после достаточно сложных родов. Появление лекарств, умеющих уничтожать болезнетворные микроорганизмы, стало прорывом не только для медицинской науки, но и для всего человечества. Однако, к сожалению, у некоторых пациентов развивается аллергия на антибиотики, сводящая на нет все положительные свойства, создающая препятствие для использования современных схем терапии. Она может быть чрезвычайно опасной, поэтому стоит иметь представление об основных симптомах и причинах развития чувствительности.
Какие антибиотики вызывают аллергию?
Реакции индивидуальной непереносимости, обусловленные иммунопатологическими механизмами, развиваются в ответ на прием препаратов из разных групп:
- пенициллины;
- фторхинолоны;
- тетрациклины;
- цефалоспорины;
- макролиды и др.
Чаще всего нарушения вызывает пеницилиновый ряд, однако это объясняется не только потенциальной аллергической опасностью препаратов, но и распространенностью их применения.
Наиболее предпочтительными антибиотиками для людей, страдающих непереносимостью, считаются макролиды, однако как и с любыми другими лекарствами, все индивидуально. Вероятность реакции зависит не только от состава и качества препарата, но и от контактного организма, в который вводится активное вещество.
Причины
Аллергия на антибиотики развивается неожиданно для пациента и может быть связана:
- С истинной иммунологической чувствительностью (сенсибилизацией).
- С интоксикацией в результате передозировки.
- С реакцией, обусловленной метаболическими изменениями, ферментопатиями.
Поскольку клинически непереносимость проявляется одинаково, сложно на этапе объективного осмотра и тем более самостоятельно в домашних условиях судить о том, вовлечена ли в патологический процесс иммунная система. Так называемые псевдоаллергии встречаются достаточно часто; точный подсчет случаев развития сложен, поскольку не все пациенты обращаются к врачу сразу же и не всегда проводится углубленная диагностика.
Существует несколько факторов риска развития непереносимости антибактериальных препаратов:
- наследственная предрасположенность;
- длительный прием лекарств, в том числе противомикробных;
- наличие бронхиальной астмы, ринита, дерматита, патологий желудка и кишечника;
- грибковые инфекции (микозы);
- продолжительный курс лечения антибиотиками, особенно в высоких дозах или сочетаниях.
При истинной аллергии вырабатываются специфические антитела – это белковые комплексы, присутствие которых в организме можно обнаружить с помощью методов лабораторной диагностики.
В случае «ложной» реакции их нет, и эпизод чувствительности может развиваться уже после первого применения лекарственного средства, тогда как при иммунной форме – только при повторном приеме.
Как проявляется аллергия на антибиотики?
 Исследователи и практические врачи описали множество вариантов течения. Затрагивается не только кожа, но и слизистые оболочки, разные функциональные системы организма. Реакция может быть:
Исследователи и практические врачи описали множество вариантов течения. Затрагивается не только кожа, но и слизистые оболочки, разные функциональные системы организма. Реакция может быть:
- Немедленной. Первые признаки появляются уже через несколько минут/часов после приема препарата.
- Отсроченной. Нарушения отмечаются в период от суток до нескольких недель с момента начала терапии.
Наиболее опасными считаются реакции немедленного типа – отек Квинке, крапивница, анафилактический шок. Риск связан с дыхательной недостаточностью из-за бронхоспазма и сужения просвета для прохождения воздуха, нарушением функций сердечно-сосудистой системы и адекватного кровообращения.
Дерматологические проявления
Сыпь от антибиотиков – распространенный симптом. Она не имеет конкретных специфических признаков и может выглядеть как:
- пятно;
- узелок;
- пузырь;
- волдырь и др.
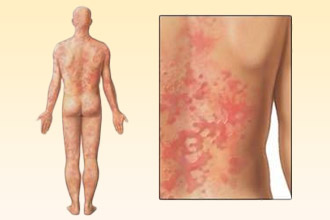
Они появляются на коже, как правило, внезапно, особенно при крапивнице, для которой характерен интенсивный зуд, отек и формирование волдырей – мелких и крупных, фарфорового и розоватого оттенка. На фоне возникновения сыпи вероятно повышение температуры тела, причем до фебрильных цифр (38–39°C), присоединение отека Квинке в области губ, щек, наружных половых органов.
Синдром Стивенса-Джонсона
 В начальном периоде развития наблюдаются неспецифические проявления, напоминающие инфекцию:
В начальном периоде развития наблюдаются неспецифические проявления, напоминающие инфекцию:
- Общая слабость.
- Боль в суставах, мышцах.
- Насморк.
- Отсутствие аппетита.
- Лихорадка.
Спустя несколько часов на теле больного (в том числе на слизистых оболочках) появляется разнообразная сыпь: пятна, пузырьки, узелки, пустулы (гнойнички), геморрагии (мелкие кровоизлияния), которая за короткий период времени преобразуется в плоские, при этом округлые пузыри – они имеют значительные размеры (достигают нескольких сантиметров в диаметре), сливаются между собой. Внутри содержится серозная жидкость, позже становящаяся кровянистой, гнойной; она легко изливается наружу, поскольку элементы имеют хрупкие тонкие стенки и разрушаются с образованием эрозий, покрытых серыми корками. Кроме пузырей, отмечаются красно-синие кольцевидные высыпания. Заболевание протекает с общей интоксикацией, длится около 3 недель, может сопровождаться миокардитом, плевритом и другими патологиями.
Синдром Лайелла
Поражение кожи называют «аллергическим ожогом», поскольку затрагиваются все слои эпидермиса, в результате чего он в буквальном смысле отслаивается. Первичные симптомы представлены:
- лихорадкой;
- слабостью;
- сонливостью;
- жаждой.
Характерный начальный признак синдрома Лайелла – резкое повышение чувствительности кожи и слизистых оболочек вплоть до выраженной болезненности, ощущение жжения, покалывания, «ползания мурашек».
Сыпь вначале выглядит как пятна, затем превращается в пузыри, чаще всего появляется в первую очередь во рту. Элементы сливаются между собой, возникают участки отслойки эпидермиса (в том числе по типу «носков» и «перчаток» на ногах и руках), после чего образуются ярко-красные, очень болезненные эрозии. При надавливании пузыри увеличивают свою площадь, обнажившиеся зоны – кровоточат. Течение заболевания нередко осложняется инфицированием и сепсисом.
Респираторные расстройства
Развиваются в результате возникновения:
- бронхоспазма;
- отека Квинке в области гортани.
Реакция на антибиотики характеризуется:
- Заложенностью носа с выделением жидкой слизи, чиханием.
- Ощущением нехватки воздуха вплоть до удушья.
- Паникой, потливостью, головокружением.
- Одышкой (при бронхоспазме с затруднением выдоха).
- Кашлем (приступообразным, с сухими свистящими хрипами, при отеке Квинке – «лающим»).
Сужение просвета для прохождения воздуха сопровождается также нарастающей осиплостью голоса. При любом варианте дыхательных нарушений возникает синюшность кожных покровов, особенно она заметна в участке носогубного треугольника.
Другие симптомы
Аллергическая реакция на антибиотики может проявляться также поражением:
- Почек. Нефрит характеризуется общей слабостью, болью в области поясницы, появлением белка в моче; вероятно также обнаружение эритроцитов.
- Печени. Сопровождается желтушностью и зудом кожных покровов и слизистых оболочек, при биохимическом исследовании крови обнаруживается повышение показателей АСТ и АЛТ (ферментов группы трансаминаз).
- Желудка и кишечника. Возникает тошнота, рвота, снижается аппетит, отмечается спастическая боль в животе, диарея.
- Нервной системы. Больных беспокоит головокружение, мигрень.
- Сердца и сосудов. Появляются жалобы на общую слабость, ощущение боли за грудиной, одышка, иногда – повышение температуры тела.
- Суставов. Пациенты указывают на болезненность, мешающую активным движениям. Поражение, как правило, симметрично.
Все описанные симптомы могут объединяться между собой, поэтому формируется индивидуальная клиническая картина.
Как подтвердить диагноз?
Чтобы выяснить, является ли конкретный антибактериальный препарат аллергеном, потребуется применение комплекса методов. Давайте рассмотрим наиболее актуальные из них.
Оценка анамнестических данных
Это сбор информации о пациенте и заболевании. Этим этапом нельзя пренебрегать: если он выполнен качественно, сокращается время на дальнейшую диагностику. Проводится посредством опроса, начинается с рассказа об основных жалобах и завершается уточняющими вопросами, которые врач посчитает нужным задать.
Обязательно сообщите консультанту обо всех эпизодах аллергии на лекарства, которые вы отмечали у себя или близких родственников. Совсем не лишним будет составить до приема список препаратов, принимавшихся в последние несколько недель. Также важно упомянуть, что вы страдаете чувствительностью к бытовой пыли, шерсти животных, пищевым продуктам, уже знаете о диагнозе бронхиальной астмы или атопического дерматита.
Кожные и провокационные пробы
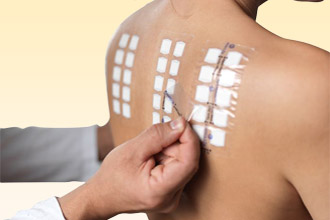 Применять их или нет для поиска причины непереносимости антибактериальных препаратов, решает врач. Однако сам по себе тест может представлять опасность для здоровья, поскольку в процессе выполнения происходит прямой контакт с провоцирующим веществом – его наносят на кожу, которую после прокалывают или царапают специальной иглой. Появление красноты, припухлости и волдыря говорит о наличии чувствительности. Пробы хороши для диагностики у пациентов, которые не переносили тяжелых реакций на лекарственный препарат, в противном случае от них стоит отказаться.
Применять их или нет для поиска причины непереносимости антибактериальных препаратов, решает врач. Однако сам по себе тест может представлять опасность для здоровья, поскольку в процессе выполнения происходит прямой контакт с провоцирующим веществом – его наносят на кожу, которую после прокалывают или царапают специальной иглой. Появление красноты, припухлости и волдыря говорит о наличии чувствительности. Пробы хороши для диагностики у пациентов, которые не переносили тяжелых реакций на лекарственный препарат, в противном случае от них стоит отказаться.
Провокационные тесты требуются для подтверждения диагноза при реакции не на сам препарат, а на его метаболиты, образующиеся после поступления в организм.
Они проводятся не ранее чем через месяц с момента обострения. Не выполняются больным, уже переносившим анафилактический шок, синдром Лайелла и другие тяжелые реакции.
Лабораторные тесты
Имеют существенное преимущество перед любыми видами кожных проб, поскольку исключают прямой контакт с аллергеном. Для исследований требуется кровь пациента, которая берется с соблюдением определенных условий подготовки (в частности, отмена приема противоаллергических препаратов и др.). Могут использоваться такие методы как:
- Иммуноферментный.
- Радиоаллергосорбентный.
- Тест активации базофилов.
- Определение высвобождения интерлейкинов и др.
Оценка изменений периферической крови основана на обнаружении повышения процентного содержания клеток-эозинофилов, однако в случае лекарственной аллергии это происходит, как правило, лишь у пациентов с изначально атопическим статусом (наличие дерматита, астмы, поллиноза). Поэтому преобладают специфические тесты (в частности, направленные на поиск антител).
Лечение
Может занимать длительное время – чаще всего это две-три недели. Включает несколько этапов терапии (в том числе без использования медикаментозных препаратов), которые применяются комплексно.
Отказ от антибиотика
 Это первый шаг к улучшению состояния – прекращение приема причинно-значимого фармакологического средства, обусловившего симптомы. Изменение дозировки или кратности употребления бессмысленно, до тех пор, пока лекарство поступает в организм хотя бы в небольшом количестве, иммунная система продолжит защищаться – а значит, симптомы останутся и даже усугубятся. Что делать, если антибиотик необходим? Нужно обратиться к врачу для подбора равноценной по противомикробной активности альтернативы. Препарат назначается:
Это первый шаг к улучшению состояния – прекращение приема причинно-значимого фармакологического средства, обусловившего симптомы. Изменение дозировки или кратности употребления бессмысленно, до тех пор, пока лекарство поступает в организм хотя бы в небольшом количестве, иммунная система продолжит защищаться – а значит, симптомы останутся и даже усугубятся. Что делать, если антибиотик необходим? Нужно обратиться к врачу для подбора равноценной по противомикробной активности альтернативы. Препарат назначается:
- из другой группы;
- с тщательным контролем дозировки;
- с оценкой взаимодействия с иными одновременно применяющимися медикаментами.
Даже после улучшения состояния пациенту следует избегать применения лекарства-аллергена.
Коррекция питания
Хотя напрямую с приемом фармакологических средств этот метод не связан никоим образом, для человека в остром периоде течения реакции индивидуальной чувствительности чрезвычайно вредно употребление продуктов, обладающих высокой аллергизирующей активностью. Поэтому следует отказаться:
- от цитрусовых;
- от алкоголя;
- от шоколада, конфет;
- от пакетированных соков;
- от соусов с ароматизаторами, красителями;
- от грибов;
- от маринадов и др.
Гипоаллергенная диета соблюдается в течение нескольких недель, и вводить в рацион вновь разрешенные продукты следует постепенно.
Важно выбрать наиболее щадящий способ обработки пищи – готовить на пару, варить, тушить и запекать в духовке. Лучше отдавать предпочтение постным сортам мяса и рыбы, неярким овощам и фруктам (исключая экзотические).
Прием медикаментов
Аллергия от антибиотиков успешно лечится фармакологическими препаратами. При легком течении реакции используются следующие группы средств:
- Антигистаминные. Эриус, Эдем, Цетрин, Лоратадин.
- Топические глюкокортикостероиды. Элоком, Мометазон.
 Лекарства принимаются внутрь или наносятся на пораженные участки кожи. Также могут понадобиться медикаментозные средства для неотложной помощи:
Лекарства принимаются внутрь или наносятся на пораженные участки кожи. Также могут понадобиться медикаментозные средства для неотложной помощи:
- Адреналин;
- Преднизолон;
- Тавегил и др.
Они вводятся, как правило, инъекционно в зависимости от показаний, помогают справиться с такими патологиями, как отек Квинке, анафилактический шок. При бронхоспазме требуется ингаляционная форма бета2-агониста Сальбутамола, при развитии тяжелых поражений кожи – антисептики, антибактериальные препараты (Перекись водорода, Гентамицин).
Профилактика и полезные советы
Если аллергия на антибиотик уже сформировалась, необходимо:
- Избегать его применения.
- Обращать внимание не только на название препарата, но и на фармакологическую группу (пенициллины, цефалоспорины и др.).
Чтобы предотвратить развитие чувствительности, стоит:
- максимально ограничивать прием медикаментов;
- не прибегать к самолечению;
- пить и колоть антибиотики только по показаниям, а не для профилактики (разве что это советует доктор);
- применять любые лекарственные препараты только по необходимости в соответствии с рекомендациями врача.
Помните, что любые фармакологические вещества – это лишь средство в руках квалифицированного специалиста. Антибиотики требуют осторожности и ответственности в применении, они вовсе не безвредны и не должны употребляться при вирусных инфекциях.
Автор: Торсунова Татьяна
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник

Аллергия на антибиотики – патологическая иммунная реакция на прием лекарственных препаратов. Развивается она в любом возрасте. Проявляется сразу после использования медикаментов или спустя определенное время. Поэтому многие начинают борьбу не с первопричиной, а с последствиями аллергии. Недуг сопровождается тяжелыми осложнениями, в том числе возможен смертельный исход. Как проявляется аллергия и что делать, чтобы избежать ее последствий?
Причины
Точные причины, вызывающие аллергию у отдельных лиц, не выяснены. Известны факторы риска, повышающие вероятность возникновения негативной реакции организма. В их числе:
- генетическая предрасположенность;
- слабая иммунная система;
- одновременный прием других медикаментозных средств;
- продолжительное лечение антибиотиками (дольше 7 дней);
- наличие других видов аллергии;
- повторные курсы терапии антибиотиками.
По статистике, аллергия на антибиотики чаще выявляется во взрослом возрасте, чем в детском.
Признаки
Все симптомы аллергии делятся на местные и общие. Местные затрагивают только один орган или отдельный участок кожи. Встречаются они у людей пожилого возраста и у детей.
Местную аллергию провоцируют препараты пенициллинового ряда. Одно из основных проявлений – крапивница. В разных местах появляются красные зудящие пятна. Сливаясь друг с другом, они формируют одно большое пятно.
Следующий признак – отек Квинке. В этом случае страдает определенная часть тела. Больной жалуется на покраснение кожных покровов, ощущение распирания и зуда.
Не исключено и развитие фотосенсибилизации. Отмечается покраснение кожи после воздействия на нее ультрафиолетовыми лучами. Больного беспокоит сильный зуд. На теле появляются везикулы, заполненные жидкостью.
Общие проявления распространяются на весь организм и возникают у людей среднего возраста. К их числу относятся представленные ниже реакции.
- Эпидермальный некролиз (синдром Лайела). Диагностируется в редких случаях. Характеризуется формированием крупных пузырей на коже, заполненных жидкостью. После вскрытия пузыря кожа облезает. На этом месте образуется рана. При отсутствии лечения высок риск ее инфицирования.
- Лекарственная лихорадка. Сопровождается повышением температуры тела до 40 °С. Возникает спустя неделю после систематического приема антибиотиков и сохраняется в течение нескольких дней.
- Сывороточноподобный синдром. Развивается через несколько недель после начала антибиотикотерапии. Характеризуется сыпью на коже, болью в суставах, увеличением лимфатических узлов, повышением температуры.
- Синдром Стивенса – Джонсона. Проявляется высыпаниями на коже, повышением температуры тела и воспалением слизистых оболочек.
- Анафилактический шок. Начинается сразу после приема антибиотика. Вызывает внезапное понижение артериального давления, трудности с дыханием, отек гортани, зуд, высыпания и покраснения на лице и теле.
Диагностика
Постановка диагноза начинается с физического осмотра и опроса больного. Затем назначаются тесты на чувствительность к аллергенам. Это могут быть кожные аллергопробы. На область предплечья помещается патч с антибактериальными веществами. Оценка результата проводится не ранее чем через 2 суток. При наличии видимых изменений на коже подтверждается гиперчувствительность организма к антибиотикам.
Диагностировать аллергию на антибиотики можно с помощью кожных аллергопроб, внутрикожного и прик-теста.
Иногда пациенту показан прик-тест на аллергию. Реакцию организма проверяют спустя 15–20 минут. Если размер папулы менее 3 мм, результат расценивается как отрицательный.
Внутрикожный тест также выявляет заболевание. Под кожу вводится небольшое количество препарата (0,02 мл). Через некоторое время проводится расшифровка результата. Практически каждая кожная проба должна анализироваться не позже чем через 72 часа.
Менее информативные методы – анализ крови на иммуноглобулин Е и общий анализ крови.
Лечение
Лечение аллергии на антибиотики направлено на устранение симптоматики – зуда, сыпи, отеков, общей интоксикации. Больному назначают антигистаминные средства (Лоперамид, Супрастин, Зодак, Зиртек, Супрастин). Это могут быть таблетки, спреи и растворы для инъекций.
Эффективны и глюкокортикостероиды – Локоид, Элоком, Дексаметазон, Преднизолон. Как правило, применяются наружные гормональные препараты. Если положительной динамики нет, назначаются внутривенные и внутримышечные инъекции.
В тяжелых случаях показано лечение адреналином, который нейтрализует токсическое воздействие на организм. Вещество расслабляет мышцы тела, что важно при трудностях с дыханием. Инъекции с адреналином противопоказаны при гипертонии.
Для ускоренного вывода токсинов применяются энтеросорбенты – Полипефан, Энторосгель. Также очистку организму обеспечат процедуры плазмафереза и гемосорбции.
У детей аллергия протекает так же, как и у взрослых. Единственное отличие в лечении – дозировка лекарственных средств. При отсутствии отягчающих факторов терапию проводят наружными препаратами.
Возможные осложнения
Аллергия на антибиотики возникает внезапно и нередко сопровождается сопутствующими болезнями. У ребенка возможно обострение дерматитов и дерматозов, появление угревой сыпи и псориаза.
У взрослых наблюдаются гиперемированная сыпь, функциональные нарушения сердца, синдрома Лайелла. Сыпь напоминает послеожоговое состояние кожи, требующее скорейшей терапии.
Как у взрослых, так и у детей лекарственная аллергия может спровоцировать анафилаксию и отек Квинке. При этом наблюдаются удушье, гиперемированная сыпь на коже и тахикардия. Это состояние крайне тяжелое. Больному не обойтись без квалифицированной помощи.
Особенности питания
При аллергии на антибактериальные средства рекомендуется соблюдать специальную диету. Она помогает укрепить иммунную систему и восстановить кишечную микрофлору. Это особенно актуально, если аллергические реакции протекают с диареей и рвотой.
В первые несколько дней антибиотикотерапии пейте больше жидкости. Включайте в рацион хлеб и крупы. В последнюю очередь вводите кисломолочные продукты. Нелишним будет прием витаминно-минеральных комплексов.
Через неделю после начала лечения включите в диету яйца, нежирные сорта рыбы и постное отварное мясо.
Профилактика
Предотвратить реакцию на антибиотики помогает отметка о наличии аллергии в истории болезни. Следует избегать приема большого количества медикаментов. Особую осторожность нужно соблюдать, если прописаны препараты пролонгированного действия. При грибковых заболеваниях противопоказан пенициллин.
Аллергия на антибиотики может привести к серьезным осложнениям. В свою очередь они существенно ухудшают качество жизни. В некоторых случаях возможен летальный исход. Чтобы предотвратить это, вовремя обращайтесь к врачу. Специалист определит, какие именно препараты вам ни за что нельзя назначать.
Источник


