Аллергия на икру у грудничка

Пищевая аллергия встречается практически на каждом углу и ее наличием никого нельзя удивить. Аллергия на красную икру, тем более у ребенка, встречается намного реже, чем другие виды реакций и по статистике намного чаще в регионах, где традиционно принимать в пищу рыбу и икру. При этом не обязательно, чтобы была у ребенка аллергия на рыбу. По статистике можно встретить случаи, когда даже аллергия проявляется на конкретный вид икры, к примеру, на красную.

Основная причина возникновения аллергической реакции – протеин. При этом икра не теряет своих аллергических свойств даже при термической обработке. У некоторых детей наблюдается даже не восприятие запаха икры. Поэтому прогулки с ребенком по рыбным рядам, либо же в любых местах, где присутствует красная икра, не рекомендуется.
Икра может вызывать сильнейшие симптомы аллергии. В некоторых случаях аллергологи даже наблюдали сильнейшие отеки горла и рта у детей. Появляется жжение на языке или же его разбухание. При этом аллерген может подействовать сразу же после попадания в человеческий организм.
Помимо вышеописанных симптомов, большая вероятность возникновения ринита и даже астмы. Кожа может покраснеть, шелушиться, проще говоря, появляется экзема. Давление может опускать до самой низшей отметки. В очень редких случаях, но все же встречаются случаи появления анафилактического шока у ребенка. Но все же, чаще всего наблюдается кожная сыпь на теле ребенка и с небольшой отечностью.

Диагностировать аллергию на красную икру у ребенка не получится самостоятельно. Родители просто обязаны обратиться к врачу, но ни в коем случае не заниматься самолечением. Доктор обязательно проведет все необходимые кожные пробы и назначит анализ крови. По результатам проведенных тестов, аллерголог уже устанавливает точный диагноз и назначает адекватное лечение.
Для лечения аллергии на красную икру, главное, исключить этот продукт из рациона ребенка. В некоторых случаях даже рекомендуется отказаться от любой морской рыбы. Не стоит давать малышу сложные блюда, то есть с большим количеством разных ингредиентов, тем более, если в них присутствует красная икра, даже в минимальном количестве.
Если у ребенка наблюдается тяжелая форма аллергии, то придется все время иметь при себе лекарственные средства, снимающие симптомы. В более взрослом возрасте, приучать ребенка к контролю над рационом питания, к тому что, он должен иметь при себе необходимые лекарственные средства и так далее. К сожалению, избавиться от такого типа аллергии при помощи народных средств, вряд ли получиться.

Также матерям, кормящим деток грудью, следует помнить, что красная икра – сильнейший аллерген. И, желая обогатить грудное молоко всеми полезными и необходимыми веществами и микроэлементами, содержащимися икре, не следует употреблять ее сразу же после родов. Специалисты считают, лучше вводить данный деликатес после 4-х-5-ти месяцев отроду ребенка.
Если у женщины до беременности и во время нее не было аллергии на икру, можно начинать употреблять ее с нескольких икринок и обеспечить внимательное наблюдение за ребенком, особенно, если он не полностью здоров. Помимо того, что икра аллергена, содержание соли в ней может изменить еще и вкус молока. Если за двое суток, никаких симптомов аллергии не возникло и молоко не приобрело горько-солоноватый вкус, можно увеличить количество потребления, но не ежедневно, и не более 3-4 чайных ложек на неделю.
И чтобы минимизировать возможные последствия аллергии на красную икру, следует всегда делать осознанный выбор продукта.
Аллергия детская — Популярные статьи




















Источник
Однако даже такой продукт вместе с пользой может нести в себе угрозу для здоровья. Аллергия на икру, развивающаяся у детей и взрослых, проявляется нарушениями функций пищеварительной и дыхательной системы, приводит к появлению сыпи на коже, изменениям со стороны слизистых оболочек.
Причины
 Красная икра – полезный и вкусный продукт, использующийся для приготовления бутербродов, салатов и других закусок. Она хорошо усваивается организмом, и если не смешивать икринки с большим количеством масла и другой «тяжелой» пищей, вполне может подойти даже для нерегулярного включения в диетическое меню.
Красная икра – полезный и вкусный продукт, использующийся для приготовления бутербродов, салатов и других закусок. Она хорошо усваивается организмом, и если не смешивать икринки с большим количеством масла и другой «тяжелой» пищей, вполне может подойти даже для нерегулярного включения в диетическое меню.
Существует ли аллергия на красную икру? Этот продукт обладает высоким аллергизирующим потенциалом, поскольку содержит белок, который чувствительный организм воспринимает как аллерген – в ответ на его поступление иммунной системой вырабатываются особые (специфические) антитела.
Ухудшение состояния может вызвать не только рыбный белок. Для улучшения внешнего вида и увеличения длительности срока хранения икры применяются разные добавки:
- уротропин;
- сорбиновая кислота и др.
Они могут вызывать как истинную, так и ложную аллергию – во втором случае без участия иммунных антител. Особенно чувствительны к консервантам, красителям и ароматизаторам маленькие дети. Помимо действия добавок, следует опасаться некачественного продукта – например, икры, у которой истек срок годности. В таком случае речь идет не об аллергии, а об интоксикации – то есть, попросту говоря, отравлении накопившимися посторонними веществами.
Аллергическая чувствительность к красной икре, как правило, сохраняется в течение всей жизни и не проходит по мере взросления, даже если возникает в раннем детстве.
Это один из самых стойких вариантов пищевой аллергии – а значит, и самых опасных. При наличии аллергической непереносимости красной икры возможны перекрестные реакции:
- с креветками;
- с крабами;
- с раками, омарами, лангустами;
- с мидиями; с рыбой.
Некоторые люди отмечают развитие симптомов аллергии при контакте с живым кормом для рыб – рачками дафниями. Кроме того, нельзя исключать вероятность реакции на черную икру.
Проявления
Какие же симптомы появляются при аллергии на икру? Это пищеварительные и дыхательные расстройства, поражение кожи, слизистых оболочек.
Нарушения пищеварения
Включают такие симптомы как:
- тошнота;
- рвота;
- схваткообразная боль в животе;
- метеоризм;
- расстройство стула в виде диареи.
В рвотных массах находится съеденная пища, обнаруживается примесь слизи. Боль может быть очень интенсивной, появляется внезапно и быстро нарастает, отчего пациент испытывает сильное беспокойство и даже панику. Кал становится жидким, в нем также присутствует слизь, у некоторых больных – еще и кровь. Частое опорожнение кишечника в сочетании с повторяющейся рвотой требует неотложной помощи, поскольку пациент стремительно теряет жидкость и вещества, необходимые для правильной работы систем организма – электролиты (восполнить их дефицит в экстренной ситуации можно только специальными растворами, вводимыми внутривенно).
Изменения кожи и слизистых оболочек
Поражение отдельных участков или даже всей поверхности кожных покровов – типичное последствие аллергической реакции. Существует классическая триада симптомов:
- Сыпь.
- Зуд.
- Отек.
Элементы сыпи представлены пятнами, пузырьками, узелками, при крапивнице – волдырями. Они располагаются отдельно друг от друга или сливаются между собой, возникают на фоне отечной и покрасневшей кожи. Зуд может быть выражен слабо или настолько интенсивно, что больной не может уснуть, постоянно расчесывает пораженные области.
 Слизистые оболочки рта, носа, глотки также вовлекаются в патологический процесс – они зудят, отекают, на их поверхности может появиться сыпь (чаще в виде пятен или же пузырьков, наполненных прозрачным содержимым).
Слизистые оболочки рта, носа, глотки также вовлекаются в патологический процесс – они зудят, отекают, на их поверхности может появиться сыпь (чаще в виде пятен или же пузырьков, наполненных прозрачным содержимым).
Дыхательные расстройства
К ним относятся следующие симптомы:
- заложенность и выделения из носа;
- отек и зуд слизистой оболочки носовой полости;
- ощущение нехватки воздуха;
- свистящее дыхание, затруднение вдоха и/или выдоха.
Одышка, сопровождающаяся паникой и нарастающим ощущением неполноценности вдоха характерна для бронхоспазма (в таком случае наблюдается свистящее дыхание, удлиненный выдох) и отека Квинке в области гортани (проявляется также осиплостью голоса). Эти патологии требуют оказания неотложной помощи, поскольку возможно развитие острой дыхательной недостаточности и, в случае отека гортани, асфиксии – удушья. Аллергический ринит, то есть насморк, считается безопасным для жизни состоянием, однако при стойком сохранении симптомов мешает сну и отдыху, поэтому также требует правильного лечения.
Симптомы аллергии на красную икру при любом варианте течения развиваются очень быстро – в среднем, на протяжении 30 минут после употребления продукта. Крайне редко встречаются случаи, когда «период ожидания» растягивается на несколько часов.
Лечение
Что делать, если обнаружена аллергическая чувствительность по отношению к красной икре? Бывают различные подходы к диагностике (ведение пищевого дневника, лабораторные тесты, аллергопробы), однако тактика лечения всегда включает основные пункты:
- Диету.
- Лекарственную терапию.
Диета
 Это изменение схемы питания таким образом, чтобы контакт с аллергенным продуктом был полностью исключен (элиминационная диета). Стоит учитывать не только прием икры в пищу, но и соприкосновение с ней кожи – например, при разделке рыбы или приготовлении бутербродов. Иногда развитие аллергической чувствительности требует даже смены профессиональной деятельности, если она связана с обработкой морепродуктов. Кроме отказа от красной икры, важно выявить и исключить перекрестные аллергены. В этом поможет пищевой дневник, специальные исследования в условиях лаборатории и аллергологического кабинета.
Это изменение схемы питания таким образом, чтобы контакт с аллергенным продуктом был полностью исключен (элиминационная диета). Стоит учитывать не только прием икры в пищу, но и соприкосновение с ней кожи – например, при разделке рыбы или приготовлении бутербродов. Иногда развитие аллергической чувствительности требует даже смены профессиональной деятельности, если она связана с обработкой морепродуктов. Кроме отказа от красной икры, важно выявить и исключить перекрестные аллергены. В этом поможет пищевой дневник, специальные исследования в условиях лаборатории и аллергологического кабинета.
Необходимо придерживаться не только элиминационной, но и гипоаллергенной диеты – то есть убрать из рациона цитрусовые фрукты, арахис, мед, грибы и другие продукты с высоким уровнем аллергопотенциала.
Лекарственная терапия
Врач может рекомендовать:
- антигистаминные (Фенистил);
- глюкокортикостероиды местного действия (Мометазон);
- энтеросорбенты (Белый уголь) и др.
Прием лекарств не может отменить необходимость коррекции рациона; даже после курса терапии элиминационная диета соблюдается в течение всей жизни.
Лекарственные средства нужны не всем пациентам. При легкой форме течения нередко достаточно диеты – поскольку симптомы не доставляют значительного дискомфорта и спустя несколько дней исчезнут самостоятельно, перегружать организм фармакологическими препаратами ни к чему. Однако при сильном зуде, отеке, тошноте и других ярких проявлениях следует безотлагательно обратиться к врачу для назначения подходящих лекарств.
Автор: Торсунова Татьяна
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
В прошлую субботу полуторагодовалая Лэя нас очень напугала. Дети были у бабушки, и бабушка напекла блинов. Блины ели всей семьей, как полагается, с красной икрой. Лэя однажды икру уже пробовала, после первой же икринки отказалась, и по личику пошли довольно сильные пятна. Про тот случай бабушка не помнила, но честно позвонила родителям спросить можно ли малышке попробовать икру, мол, она очень просит. Мы, с нашей вечной тягой к гурманским экспериментам, разрешили. В результате от одного укуса у маленькой раздуло личико, губы и глаза отекли, уши стали слоновьего размера, красные и просто стояли перпендикулярно голове. Видимо очень зудело — малышка буквально раздирала глаза, особенно правый сильно расцарапала, счастье ещё, что ей ногти постригли с утра. К тому же чихала бедняжке непереставая. Бабушка позвонила в истерике, пока я доехала до ребёнка не меньше 20 минут прошло, самый пик уже спал. Лэя несчастная, притихшая, и кажется даже немного температурная (градусника под рукой не было) сидела у меня на руках, не чесалась уже, а потом просто открыла ротик и оттуда полилось. И лилось, и лилось, и лилось, наверное всё что моя малоежка съела за неделю. Освободилась, казалось должно стать легче. И стало ненадолго. Опухоль с лица начала сходить. Глазки открылись. Температура спала. Лэя ожила, слезла с рук, пошла играть и даже шкодить. Потом смотрю, почёсывает пузо. Сыпь. Жуткая совершенно по всему телу. Красные пятна огненные, огромные, а на них прыщики, очень чесучие похоже. Началось со живота, но очень быстро обметало всю, даже пальчики на руках, а под подгузником вообще ужас. На маленькое тельце было просто больно смотреть. Только теперь дала Бенадрил, по рекомендации врача. Сыпь не спала и к вечеру, а может даже хуже стало. Но вроде зуда сильного не было, может лекарство действовало ещё, по крайней мере малышка не беспокоилась, играла, и даже поела немного. Искупала её перед сном в череде. Она развилась и хохотала в воде, и обиделась ужасно когда её вытащили. Уснула моментально и спала до утра. Утром на теле остались слабые очертания там, где вчера были огненные пятна, да припухшие ушки всё ещё топорщились, а в остальном всё вошло в норму.
Девочка склонна к аллергии. До этого случая реакция бывала только в лёгкой форме. На молочное у неё выступают пятна вокруг рта, иногда краснота распространяется по лицу. Если чуть опухает правый глаз (наблюдалось такое пару раз), мы считаем что у неё «сильная» реакция. Иногда на приправы бывает. Молочное заменяем продуктами на козьем или соевом молоке. Острого избегаем. Остальное даём попробовать, если хочет. Все обычные аллергены — мёд, орехи, клубнику — все уже ест. Море продукты многие уже попробовала.
Вопросы:
1. Что это было после того она выдала обратно всё съеденное? Почему такая реакция когда организм казалось уже освободился от аллергена? Это как раз то что в простонародье зовут крапивницей?
2. Отвести всё же к аллергологу её? Мы в Америке живём. Боюсь я этого panel test. Головой понимаю, что надо знать на что у ребёнка может возникнуть аллергическая реакция и быть готовым, но уж очень это психологически травмирующая процедура для малышей (по-наслышке). Тут ответ очевидный. Всё же хотелось бы услышать немного от тех, чьи детишки прошли обследование аллерголога. Насколько полную информацию о возможных аллергиях и интенсивности реакции мне даст такое обследование?
3. Как облегчить симптомы, если реакция всё же случилась?
Источник
Пищевая аллергия развивается, как правило, на первом году жизни ребенка. В это время малыш «знакомится» с множеством продуктов.
Каковы же причины развития пищевой аллергии у детей до года?
Во-первых, причины могут быть в нарушении состояния желудочно-кишечного тракта (ЖКТ). Когда ребенок рождается, большинство его органов находятся на стадии «дозревания». Так, например, снижена выработка ферментов в ЖКТ. То есть поджелудочная железа еще не научилась в нужных количествах вырабатывать такие ферменты как трипсин (необходим для расщепления белков), амилаза (для расщепления углеводов), липаза (для расщепления жиров), в желудочном соке содержится мало протеаз (расщепляют белок) и т.д.
К тому же у новорожденных крох нарушен состав микрофлоры. Точнее, он еще полностью не сформировался. Таким образом, получается, что многие крупные молекулы (то, из чего состоит любой пищевой продукт), попав в животик новорожденного крохи, просто не могут перевариться. Поэтому-то мы и не кормим малышей до определенного возраста фруктами, творожком и мясом. А что же происходит с этими молекулами? Из-за повышенной проницаемости слизистой кишечника (также является особенностью новорожденного) эти молекулы проникают в кровеносные сосуды (ими пронизаны все стенки кишечника). На них вырабатываются антитела, которые называются IgE. Происходит «сенсибилизация» — повышенная чувствительность к определенным макромолекулам. То есть организм познакомился с этими макромолекулами, выработал антитела, и при следующей встрече антитела отреагируют на повторное поступление тех же макромолекул. Разовьется аллергическая реакция. Пищевая сенсибилизация может развиваться с первых дней или месяцев жизни ребенка.
Факторами риска развития аллергических реакций у детей могут быть наследственная предрасположенность и экологическое неблагополучие окружающей среды (в первую очередь курение матери во время беременности). Негативную роль играют также гестоз у матери (а следовательно, гипоксия — кислородное голодание — плода) и инфекционные заболевания, перенесенные матерью во время беременности (и проводимое в связи с этим лечение антибиотиками).
Какие нарушения в питании матери и ребенка могут привести к развитию пищевой аллергии?
Во-первых, это избыточное употребление кормящей матерью коровьего молока, творога, высокоаллергенных продуктов (шоколад, орехи, клубника, апельсины, красная рыба и икра). Во-вторых, ранний перевод ребенка на смешанное или искусственное вскармливание, особенно с использованием неадаптированных молочных смесей и назначение цельного коровьего молока на первом году жизни ребенка (в качестве основного продукта питания).
Симптомы пищевой аллергии чрезвычайно разнообразны:
- Аллергические поражения кожи (атопический дерматит, отек Квинке, крапивница, строфулюс — детская почесуха).
- Гастроинтестинальные нарушения (срыгивания, тошнота, рвота, колики, метеоризм, диарея, запор, неустойчивый стул).
- Респираторные нарушения (бронхиальная астма, аллергический ринит).
Исследования показали, что у детей первого года жизни, страдающих аллергией, наиболее часто выявляется гиперчувствительность к белкам коровьего молока (85%). Причем известно, что среди детей первого года жизни аллергия к белкам коровьего молока встречается у 0,5-1,5% младенцев, находящихся на естественном вскармливании, и до 2-7% — на искусственном вскармливании. Среди больных атопическим дерматитом 85-90% детей страдают аллергией к белкам коровьего молока.
Также у малышей высока чувствительность к белку куриного яйца (62%), глютену (53%), белкам банана (51%), риса (50%). Реже встречается сенсибилизация к белкам гречи (27%), картофеля (26%), сои (26%), еще реже к протеинам кукурузы (12%), различных видов мяса (0-3%). Необходимо отметить, что у большинства детей (76%) выявляется поливалентная сенсибилизация, то есть аллергия к трем и более протеинам (белкам) пищевых продуктов.
Продукты с различным аллергизирующим потенциалом:
| Высокий | Средний | Низкий |
| цельное коровье молоко; яйца; икра; пшеница, рожь; морковь, помидоры, болгарский перец, сельдерей; клубника, земляника, малина; цитрусовые, ананасы, гранаты, киви, манго, хурма, дыня; кофе, какао; шоколад; грибы; орехи; мед; | говядина; гречиха, овес, рис; горох, бобы, соя; картофель, свекла; персики, абрикосы, клюква, брусника, вишня, черника, черная смородина, шиповник, бананы; | кисломолочные продукты; конина, мясо кролика, индейки, постная свинина, тощая баранина; цветная, белокочанная капуста, брокколи, кабачки, патиссоны, огурцы; зеленые сорта яблок и груш, белая и красная смородина, белая и желтая черешня, желтые сорта слив; огородная зелень (петрушка, укроп); |
Диагностика аллергии
Как можно раньше необходимо установить и устранить причину заболевания — продукты-аллергены. Для этого врач-аллерголог собирает аллергологический анамнез (узнает, кто и на что у вас в роду имел аллергическую реакцию), вам поручает вести пищевой дневник (постепенно вводя заново все продукты, записывать, что малыш съел — какая реакция, через 3-5 дней новый продукт и т.д.). Для точного определения аллергена можно провести кожные тесты. Делают насечки на коже, на каждую капают «свой» аллерген и ждут, какая будет реакция. Это исследование проводят только в фазу ремиссии (не острая фаза) на фоне элиминационной (от «элиминация» — исключение) диеты — употребляются только низкоаллергенные продукты.
В острый период заболевания для диагностики пищевой аллергии наиболее доступными исследованиями являются иммунологические методы. Они называются РАСТ, ПРИСТ, МАСТ, ИФА. Эти исследования проводятся in vitro (в пробирке) и позволяют определять специфические антитела (классы IgE и IgG4) в крови. Использование данных методов лабораторной диагностики позволяет выявлять у детей раннего возраста, включая младенцев, пищевую гиперчувствительность к белкам самых распространенных продуктов: коровьего молока, куриного яйца, рыбы, арахиса, сои и пшеницы.
Можно провести открытую оральную провокационную пробу с «подозреваемыми аллергенами» (осуществляется только при достижении клинической ремиссии). Эта проба хороша своей достоверностью, но опасна (вплоть до развития анафилактического шока) и поэтому может выполняться только в специализированных клинических центрах.
На фоне пищевой аллергии нередко формируется гиперчувствительность к другим видам аллергенов (другой пищевой продукт, пыльца, пыль, лекарства растительного происхождения и т.д.). Это происходит из-за сходства антигенной структуры и развития перекрестных реакций. То есть 2 аллергена, похожих по строению (антигенная структура), наш организм путает. При этом выработанные на первый аллерген (картофель) антитела начинают реагировать и на другой аллерген (помидор). Это называется «перекрестное реагирование». В итоге развивается аллергическая реакция на другой продукт.
Возможные перекрестные реакции между различными видами аллергенов:
| Пищевой продукт | Продукты и непищевые антигены, дающие перекрестные аллергические реакции |
| Коровье молоко | Козье молоко, продукты, содержащие белки коровьего молока, говядина, телятина и мясопродукты из них, шерсть коровы, ферментные препараты на основе поджелудочной железы крупного рогатого скота |
| Кефир (кефирные дрожжи) | Плесневые грибы, плесневые сорта сыров (рокфор, бри, дор-блю и т. п.), дрожжевое тесто, квас, антибиотики пенициллинового ряда, грибы |
| Рыба | Речная и морская рыба, морепродукты (крабы, креветки, икра, лангусты, омары, мидии и др.), корм для рыб (дафнии) |
| Куриное яйцо | Куриное мясо и бульон, перепелиные яйца и мясо, мясо утки, соусы, кремы, майонез с включением компонентов куриного яйца, перо подушки, лекарственные препараты (интерферон, лизоцим, бифилиз, некоторые вакцины) |
| Морковь | Петрушка, сельдерей, b-каротин, витамин А |
| Клубника | Малина, ежевика, смородина, брусника |
| Яблоки | Груша, айва, персик, слива, пыльца березы, ольхи, полыни |
| Картофель | Баклажаны, томаты, перец стручковый зеленый и красный, паприка, табак |
| Орехи (фундук и др.) | Орехи других сортов, киви, манго, мука рисовая, гречневая, овсяная), кунжут, мак, пыльца березы, орешника |
| Арахис | Соя, бананы, косточковые (слива, персики, вишня), зеленый горошек, томаты, латекс |
| Бананы | Глютен пшеницы, киви, дыня, авокадо, латекс, пыльца подорожника |
| Цитрусовые | Грейпфрут, лимон, апельсин, мандарин |
| Свекла | Шпинат, сахарная свекла |
| Бобовые | Арахис, соя, горох, фасоль, чечевица, манго, люцерна |
| Слива | Миндаль, абрикосы, вишня, нектарины, персики, дикая вишня, черешня, чернослив, яблоки |
| Киви | Банан, авокадо, орехи, мука (рисовая, гречневая, овсяная), кунжут, латекс, пыльца березы, злаковых трав |
Диетотерапия — основа лечения детей с пищевой аллергией
Основными принципами построения гипоаллергенной диеты являются элиминация (исключение) из питания продуктов с высокой сенсибилизирующей активностью, причинно-значимых, перекрестно реагирующих, раздражающих слизистую желудочно-кишечного тракта, содержащих консерванты, пищевые красители, эмульгаторы, стабилизаторы и др. и адекватная замена исключенных продуктов натуральными и специализированными продуктами.
Гипоаллергенные продукты промышленного производства:
- специализированные смеси на основе гидролизатов молочного белка (лечебного, лечебно-профилактического и профилактического назначения, которые можно употреблять с рождения);
- специализированные смеси на основе изолята соевого белка (моно употреблять с 6-месячного возраста);
- гипоаллергенные безмолочные каши;
- гипоаллергенные монокомпонентные ягодные, фруктовые и овощные пюре (с 5-6 месяцев);
- гипоаллергенные монокомпонентные мясные консервы: конина, индейка, ягненок и др. (с 9-10 месяцев);
- специализированная вода для детского питания.
Несмотря на то что аллергия к белкам коровьего молока может выявляться у детей, находящихся на естественном вскармливании, в их питании важно максимально полно сохранять материнское молоко, которое помимо основных нутриентов (питательных веществ), витаминов и минеральных веществ содержит нужные для адекватного развития ребенка защитные факторы (секреторный IgA), гормоны, ферменты, факторы роста.
Кормящим матерям необходимо соблюдать специальную диету.
Продукты и блюда, исключаемые, ограничиваемые и используемые в гипоаллергенных диетах кормящих матерей:
| Исключаются | Ограничиваются | Разрешаются |
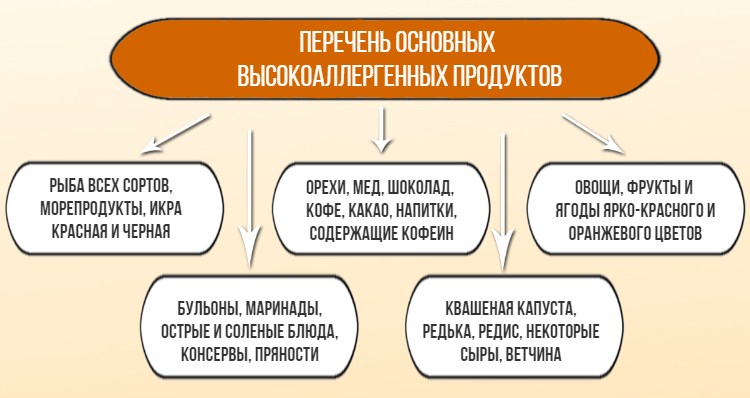
| Рыба, морепродукты, икра, яйца, грибы, орехи, мед, шоколад, кофе, какао, овощи, фрукты и ягоды ярко-красного и оранжевого цвета, а также киви, ананасы, авокадо; бульоны, маринады, соленые и острые блюда, консервы, пряности; продукты, содержащие красители, консерванты; газированные напитки, квас; квашеная капуста, редька, редис, некоторые сыры, ветчина, сосиски, пиво | Цельное молоко (только в каши), сметана в блюда; хлебобулочные и макаронные изделия из муки высшего сорта, манная крупа; кондитерские изделия, сладости; сахар; соль | Кисломолочные продукты (кефир, бификефир, бифидок, ацидофилин, йогурты без фруктовых добавок и др.); крупы (гречневая, кукурузная, рисовая, овсяная и др.); овощи и фрукты (зеленой, белой окраски); супы (вегетарианские овощные и крупяные); мясо (нежирные сорта говядины, свинины; филе индейки, цыплят в отварном, тушеном виде, а также в виде паровых котлет); хлеб пшеничный 2-го сорта, ржаной, «Дарницкий»; напитки (чай, компоты, морсы) |
В настоящее время при гиперчувствительности к белкам коровьего молока широко используются смеси, приготовленные на основе гидролизатов молочного белка (казеина и сывороточных белков.
Распределение смесей на основе гидролизатов в зависимости от их клинического предназначения
| Лечебные | Альфаре (Нестле, Швейцария) Нутрилон Пепти ТСЦ (Нутриция, Голландия) Нутрилак пептиди СЦТ (Группа Нутритек, Россия) Туттели-Пептиди (Валио, Финляндия) Фрисопеп (Фрисленд, Голландия) |
| Лечебно-профилактические | Нутрилак ГА (Группа Нутритек, Россия) ХиПП ГА 1 и ГА 2 (ХиПП, Австрия) Хумана ГА 1 и ГА 2, Хумана ГА 0 (Хумана, Германия |
| Профилактические | НаН ГА (Нестле, Швейцария) |
Положительного эффекта следует ожидать не ранее чем через 3-4 недели от начала использования специализированных смесей.
Важно отметить, что уровень толерантности («устойчивости», отсутствия аллергии) к белкам коровьего молока (БКМ) достигается у 80-90% детей к 3 годам, однако 10-20% детей не переносят БКМ в возрасте 3 лет, а у 26% проявления молочной аллергии могут сохраняться до 9-14 лет.
При введении прикорма необходимо не торопиться со сроками, четко соблюдать все правила прикорма. Это постепенное введение (начиная с 1/4 ч.л.), вводим только 1 продукт в течение 5-7 дней, и лишь затем пробуем вводить следующий. Сроки введения прикорма детям первого года жизни с пищевой аллергией (в сравнении со здоровыми детьми):
| Продукты | Сроки введения продуктов и блюд (месяц жизни) | |
| здоровым детям | детям с пищевой аллергией* | |
| Фруктовые, ягодные соки | 9-10 | 11-12 |
| Фруктовые пюре | 5-6 | 6-7 |
| Творог | 6 | Не назначается |
| Желток | 8 | Не назначается |
| Пюре овощное | 5-6 | 6-7 (без добавления молока) |
| Масло растительное | 7-8 | 9-10 |
| Каша | 5,5-6,5 | 5,5-6,5 (на соевой смеси или гидролизате белка) |
| Масло сливочное | 7-8 | 8-9 (топленое) |
| Пюре мясное | ||


