Аллергия на квас у ребенка

Квас – славянский традиционный напиток на основе солода и муки, с добавлением разных трав и меда для вкуса и запаха. Холодный квас спасает от жажды в жаркую погоду. Мед, который входит в состав кваса является очень аллергенным продуктом, за счет этого с аллергией на квас довольно часто можно встретиться.
Аллергическая реакция на квас бывает часто. Все зависит от того, какие компоненты он содержит. Аллергия может быть как на сочетания ингредиентов, так и на отдельные его компоненты.
Причины
Аллергическая реакция появляется в результате попадания аллергена в организм. Это может произойти не сразу. В некоторых случаях нужно, чтобы аллерген накопился. Для этого аллерген должен попасть в организм несколько раз.
В квасе содержаться солод и мед и другие компоненты, на которые может быть аллергия. Это зависит от индивидуальности каждого организма. Аллергия на квас может появиться как в детском возрасте, так и во взрослом.

Симптомы аллергии
- Крапивница – появляется как сыпь на любых участках тела, кроме ступней и ладоней. Сыпь сопровождается зудом. В местах поражения может быть небольшая припухлость.
- Атопический дерматит – сильные высыпания на обширных участках организма. Очень сильно чешутся. Также высыпания сопровождаются покраснениями и припухлостью.
- Аллергический тонзиллит – проявляет себя, как обильное выделение слизи из носа, с частым чиханием.
- Аллергический конъюнктивит – воспаление глаз, сильное слезотечение. Глаза сильно чешутся, могут покрываться корочками.
- Бронхиальная астма – при попадании аллергена в организм, бронхи легкого начинают сжиматься, из-за чего появляется удушливый кашель и затрудненное дыхание. Астма требует наблюдения специалистов. Снять ее сможет только, подобранный врачом, ингалятор.
- Отек Квинке – сильный отек конечностей тела и лица. Он опасен тем, что могут отечь дыхательные пути, что перекрывает поступление кислорода. Требует срочного медицинского вмешательства.
- Анафилактический шок – молниеносная реакция организма на проникновение аллергена. Человек теряет сознание, отекают дыхательные пути, падает артериальное давление. Требует проведения срочных реанимационных мероприятий.
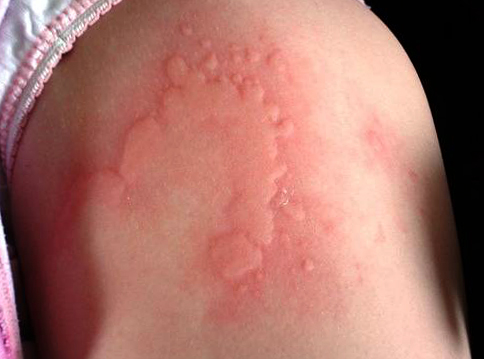
Крапивница на коже
Лечение аллергии
Фармацевтические компании разработали большое количество антигистаминных препаратов. Каждая предлагает свой вариант, на основе разных компонентов.
- На основе хлорпирамина: Лоратадин, Супрастин, Тавегил, Аллергозал и др. Препарат снимает симптомы, курс лечения 1 неделя. Обладает снотворным действием, рекомендуется принимать на ночь. Нельзя ездить за рулем в период лечение, так как препарат обладает нейролептическим действием и может спровоцировать автомобильную аварию.
- На основе деметиндена малеата: Фенистил, Кларитин, Зодак. Имеют форму выпуска не только таблеток, но и геля. Назначается в профилактических целях. Можно использовать взрослым и детям.
- На основе цетиризина: Цетрин, Цетризин, Цетиринакс. Назначают часто для лечения аллергического тонзиллита. Препарат можно принимать детям и взрослым любого возраста, с корректировкой дозировки у лечащего врача.
- Ингаляторы: Ингакорт, Бенакорт, Симбикорт. Назначаю при приступах астмы. Рекомендуется всегда носить его с собой.
Перед применением любых средств проконсультируйтесь с врачом. Также часто используется народная медицина. Новорожденным тоже нельзя принимать препараты. Для снятия симптомов рекомендуется принимать ванны с чередой или принимать ее отвар внутрь. Беременным также может помочь активированный уголь и смазывание пораженных мест детским кремом.
Детям можно назначать некоторые препараты, но лучше прибегнуть к народной медицине. При добавлении ромашки, череда усиливает свои свойства. Для детского организма достаточно будет всего 1 столовой ложки, чтобы симптомы начали проходить. Череду также можно пить для профилактики.
Народная медицина не спасет от серьезных аллергических проявлений, таких как бронхиальная астма, отек Квинке, анафилактический шок. Зато отлично снимет зуд при крапивнице и отечность при атопическом дерматите. Закапывание пары капель настоя череды в нос спасет от аллергического тонзиллита.
Лабораторная диагностика
Чтобы определить аллергию необходимо сдать несколько анализов. Сразу назначают общий анализ крови. В мазке будут увеличены эозинофилы и базофилы. Также общее число лейкоцитов увеличивается, но не во всех случаях. Анализ сдается натощак, кровь берут из пальца.
Из сыворотки крови делают радиоаллергосорбентный тест. Он показывает наличие аллергии, но не определят аллерген. Сыворотку сдают натощак. Для этого нужно не есть жирное, сладкое, яйца, бананы за 12 часов до сдачи анализа. Перед сдачей анализа можно выпить стакан воды. Чистить зубы нельзя, так как составляющие зубной пасты могут повлиять на результат. Если не соблюдать правила, это может значительно исказить результат теста.
Для определения аллергена, врач-аллерголог назначен аллергологические пробы. Заведомо известный аллерген в маленькой дозировке вводиться подкожно. Аллергены готовятся и выпускаются фармацевтическими компаниями.
Перед выходом в оборот, каждая ампула проходит серьезную проверку. Аллерген вводят подкожно. Обычно назначают несколько одновременно. Каждый укол помечается на руке. В течение суток их нельзя мочить. На следующий день производиться оценка результата. При положительном результате на месте укола появиться красная припухлость. При отрицательном результате на месте укола не будет никаких проявлений.
Профилактика
Для профилактики необходимо с осторожностью относиться к потребляемым продуктам. Исключить контакт с квасом в любом его виде. Также необходимо сдать лабораторные анализы, чтобы быть уверенным в диагнозе.
При наличии результатов анализов, врач сможет поставить точный диагноз и назначить необходимые препараты, как для профилактики, так и для лечения симптомов.
Источник
Об аллергии к дрожжевым грибам «Аллерготопу» рассказал доктор медицинских наук, ведущий научный сотрудник ФГБУ «ГНЦ Институт иммунологии» ФМБА Сергей Владимирович Царев.
Весной 1988-го на площади в центре Киришей (Ленинградская область) бушевал митинг. Люди скандировали: «Завод БВК – убийца! Долой БВК!» БВК – это белково-витаминный концентрат, или кормовые дрожжи, которые в СССР использовались в качестве белковой добавки для откорма скота.
Киришский биохимический завод был построен в 1973 году. С этого момента в городе неуклонно росла заболеваемость бронхиальной астмой, что признавал даже тогдашний главный государственный санитарный врач по Ленинградской области Игорь Малеванный. «Освоение производственных мощностей на Киришском биохимическом заводе совпало с подъемом среди населения города заболеваний органов дыхания»,– говорил он в одном интервью.
Причиной роста заболеваемости стали выбросы дрожжевого белка.
Биомассу получали на основе Candida tropicalis. По мнению специалистов, клетки этих дрожжей очень мелкие и способны просачиваться даже через системы очистки. Они оказались мощным аллергеном.
Ситуация усугубилась тем, что в 1987 году в Киришах скончались 12 детей. Экологи винили во всем белковые выбросы биохимического завода. «Детонатором общественного взрыва стала авария на БХЗ в январе 1987 года, когда вышли из строя очистные сооружения. Подскочили аллергические заболевания»,– вспоминал участник экологического движения В. Васильев, тогда студент электротехнического института.
В городе вспыхнули массовые протесты. Впрочем, в конце 1980-х закрытия биохимических заводов требовали жители всех городов СССР, где существовали такие производства: Уфы, Гудермеса, Светлого Яра (Россия), Павлодара (Казахстан), Новополоцка (Белоруссия), Кременчуга (Украина).
В 1990 году завод в Киришах был полностью остановлен. За ним последовали остальные БХЗ.

Киришский БХЗ
Дрожжи и болезни
– Это очень известная история,– говорит Сергей Владимирович Царев.– Когда под Ленинградом построили завод, где выпускали белково-витаминный концентрат, там резко вырос уровень грибковой сенсибилизации. Концентрат производился с помощью дрожжей.
У дрожжевых грибов иной способ размножения, чем у мицелиальных. У них споры не образуются – они размножаются почкованием. Тут не в спорах дело – дрожжевые грибы сами по себе являются аллергенами.
Дрожжи используются на предприятиях пищевой промышленности, например, при производстве пива, кваса, дрожжевого хлеба, сыра. Есть заводы, где сами дрожжи выпускаются. В этом случае дрожжевые грибы проникают в организм ингаляционно, через дыхательные пути, и к ним может развиться аллергия, поскольку она возникает обычно к тем грибам, с которыми вы контактируете. Тогда возможны заболевания дыхательных путей вроде бронхиальной астмы, хотя, конечно, у дрожжевых грибов, своя специфика. Прежде всего они вызывают кожные поражения.
Дрожжи, которые производятся или используются на заводах, мы получаем извне. Но дрожжевые грибы живут и в организме человека. Это кандида и малассезия.
Малассезия обитает на коже и может существенно осложнять течение атопического дерматита.
Кандида растет на слизистых оболочках и при определенных условиях вызывает как аллергические заболевания, так и кандидоз – разновидность микоза, или грибковой инфекции.

Грибы в пиве
– Если есть аллергия на грибы, то продукты, связанные с брожением, потенциально могут быть источником болезни. Квас, пиво, шампанское – вот три продукта с дрожжевым брожением, способные вызывать аллергию. Изолированно аллергии только на квас, например, быть не может, потому что аллергия возникает не на квас, а на дрожжи (если, конечно, она не связана с другими компонентами напитка). А дрожжи могут быть где угодно.
Тут, однако, надо иметь в виду, что упомянутые напитки могут давать и псевдоаллергию, когда внешние проявления напоминают аллергию, а на самом деле это реакция желудочно-кишечного тракта.
Для примера: если человек выпил с утра натощак кетчуп и у него обострилась крапивница, то это не аллергия на помидоры, а следствие того, что кетчуп вызвал воспаление слизистой оболочки желудка и кожа тоже отреагировала. То же самое здесь: шампанское, например, само по себе гистаминолибератор и может вызывать реакции, сходные с аллергическими.
Но если аллергия к грибам есть, тогда шампанское, пиво и квас – причина обострения болезни. Они не единственные источники аллергии. Дрожжи, где бы они ни находились, будут всегда вызывать реакцию у аллергика.
Источники: «Техника – молодежи», 1988, №12, с.38–39
Елена Туева
Источник
Сезонная аллергия весной
Весна – пора возрождения природы, цветения и размножения растений. Именно весенний период считается наиболее агрессивным в аллергическом смысле, уступая по количеству обострений поллиноза лишь началу осени, когда вступает в свои права амброзия. Сезонная аллергия весной чаще всего проявляется риноконъюктивальными симптомами, реже встречаются сыпи и крапивница. Как таковой весенний аллергический период стартует в начале апреля и заканчивается в мае. В конце апреля возрождаются и начинают цвести самые агрессивные в аллергическом смысле деревья – березе и ольха. Орешник зацветает чуть позднее, хотя все зависит от территории «проживания» деревьев и климатических условий. Пыльца, продуцируемая березой способна разнестись на многие километры, поэтому человек, страдающий аллергией и не имеющий под окном этих белостволых красавиц порой недоумевает после диагностики, определяющей березовый аллерген. Кроме того, пыльцы может разносить и тополиный пух, который часто обвиняют во всех аллергических «грехах», в коих он не повинен. На южный территориях тополь зацветает достаточно рано, уже в конце мая он осыпает землю пухом, который является отличным транспортным средством для более тяжелой пыльцы. Близлежащие цветущие деревья часто соседствуют с тополями, поэтому их пыльца оседает на пуховых семенах и разносится повсеместно.
Симптомы, которыми проявляется сезонная аллергия весной, могут дебютировать задолго до самого факта цветения, около 50% аллергиков начинают замечать слезоточивость, покраснение глаз за 7-10 дней до «часа Х». В этот период аллергию еще можно предупредить или хотя бы принять меры для снижения остроты симптоматики.
Признаки весеннего поллиноза:
- Типичный ринит – нос заложен, трудно дышать. Характерны приступы чихания, а слизь, выделяемая из носовых пазух, имеет прозрачную, жидкую консистенцию.
- Аллергические конъюнктивит – глаза краснеют, отекают. Появляется слезоточивость, светобоязнь, ощущение «соринки» в глазах.
- Приступы одышки, похожие на бронхиальную астму. Кашель частый, упорный, изматывающий, затруднен выдох.
- Дерматит, чаще всего атопический. Кожные покровы зудят, появляется сыпь, мокнущие или сухие пузырьки.
- Обострение симптоматики может закончиться ангионевротическим отеком, угрожающим состоянием, требующим немедленной медицинской помощи. Отек Квинке развивается у 10% аллергиков, страдающих весенними обострениями.
Часто сезонная аллергия весной сопровождается повышением температуры тела, головными болями, снижением аппетита, общим плохим состоянием. Не случайно во многих развитых странах проводят борьбу с ветрогонными растениями и высаживают на улицах только безопасные виды флоры, поскольку у сотрудников-аллергиков не только снижается качество жизни, но и работоспособность падает практически вдвое. Кроме того, европейские страны имеют хорошую традицию ранним утром поливать улицы, особенно результативно это в весенний период – и чисто, и пыльца смывается.
Симптомы сезонной аллергии
Поллиноз мало чем отличается от других видов аллергический реакций по патогенетическому механизму, симптомы сезонной аллергии развиваются по классической схеме – от назальных, дыхательных путей, спускаясь ниже — в бронхи и легкие. Тем не менее, сенная аллергия имеет и отличия, они связаны с конъюнктивальной симптоматикой. Кроме носа у аллергика страдают и глаза, пыльца оседает на глазном яблоке, проникает в слизистые оболочки и дает старт агрессивным иммунным процессам. Первая реакция иммунитета – распознавание аллергена, которое проходит не всегда функционально, затем организм начинает вырабатывать специфические антитела для подавления чужеродного антигена. Поскольку все типичные аллергены имеют структуру, содержащую белок, иммунная системы вступает во взаимодействие с протеиновыми элементами, так происходит процесс сенсибилизации, своеобразной адаптации.
Для того, чтобы симптомы сезонной аллергии проявились и сложились в распознаваемую клиническую картину, достаточно минимальной порции пыльцы. Однако у детей признаки поллиноза могут быть скрытыми, и сенсибилизация также протекает бессимптомно. Только спустя несколько недель или даже месяцев ребенок покрывается сыпью, у него краснеют и отекают глаза, появляется аллергический ринит.
Для классического развития поллиноза характерна так называемая аллергическая триада:
- Конъюнктивит и слезоточивость.
- Ринит или риносинусит.
- Кашель и бронхоспазм.
Типичны для сезонной аллергии такие признаки:
- Зуд и покраснение глаз.
- Отечность глаз и повышенная слезоточивость.
- Светобоязнь.
- Зуд в носовой полости, чихание («аллергические салюты»).
- Назальные выделения светлого цвета жидкой консистенции.
- Заложенность носа, затрудненное дыхание.
- Боль в ушах, обусловленная вовлечением в процесс евстахиевых труб.
- Охриплость голоса, изменение его тембра.
- Атопический дерматит, крапивница.
- Головная боль, возможно повышение температуры тела.
- Специфический вид астмы – пыльцевая астма и бронхоспазм.
Бронхоспастические проявления бывают не у каждого аллергика, если вовремя принять меры, одышка и спазм могут не проявится, однако у 30% пациентов, имеющих в анамнезе прошлых сезонов обострения, астматические приступы все же случаются. Наиболее угрожающим последствием бронхоспазма считается отек Квинке, который развивается в считанные минуты и требует скорой медицинской помощи.
Общее состояние при поллинозе часто напоминает признаки ОРВИ, простуды, но без повышения температуры. Кроме того сезонная аллергия может проявиться в виде пыльцевой интоксикации, когда у человека начинается приступ мигрени, развивается слабость, раздражительность, нарушается сон. Если пыльца проникает в пищеварительную систему, что нередко случается при перекрестной аллергии, появляется тошнота и боли в животе, что часто затрудняет первичную диагностику – настолько неспецифичны могут быть симптомы аллергии. Особенно опасны такие состояния у детей и пожилых людей, когда симптоматика в начальный период скрыта, а обострения развиваются стремительно. Поэтому при появлении первых признаков, похожих на аллергическую реакцию, следует обратиться к врачу.
Сезонная аллергия у детей
Поллиноз у современных детей – частое явление, которое может развиваться вследствие таких причин:
- Наследственная предрасположенность, генетический фактор.
- Инфекционные, вирусные заболевания матери во время беременности.
- Контакт с вирусоносителями, бактериальные инфекции и как следствие – снижение иммунной защиты.
- Проживание в неблагополучной с точки зрения экологии среде.
- Нарушение или резкое изменение питания, особенно в грудном возрасте.
- Несвоевременная или некорректная вакцинация.
- Искусственное вскармливание.
- Дисфункция системы пищеварения.
Сезонная аллергия у детей может протекать неспецифично, по типу «замаскированного» поллиноза. Аллергия может проявиться болью и заложенностью в ушах при отсутствии классической картины симптомов поллиноза. У некоторых детей аллергическая реакция выглядит как частичное и преходящее покраснение глаз, привычка постоянно трогать нос – врачи образно называют этот симптом «аллергический салют». Порой дети начинают кашлять и аллергия может быть схожа на типичную бронхиальную астму без риноконъюктивальных признаков. Точную причину недомогания может установить только врач-аллерголог с помощью специфической диагностики, определяющий конкретный аллерген.
Сезонная аллергия при беременности
Поллинозу подвержены практически все группы населения, не исключение и беременные женщины. Сезонная аллергия при беременности протекает по такой же схеме, как и у других пациентов, основная триада такова – слезоточивость и конъюнктивит, насморк, кашель и возможный бронхоспазм. Кожные высыпания при поллинозе встречают реже, они бывают лишь при непосредственном контакте с провоцирующим фактором. Следует отметить, что гормональная система будущих мам работает в особом режиме, поэтому и признаки поллиноза могут проявляться в нетипичном виде. Наиболее показательным критерием для определения первопричины дискомфортных явлений может служить семейный анамнез. Если родители беременной аллергики, вполне вероятно, что и у женщины есть предрасположенность к аллергии. Есть и особенности в дифференциальной диагностике поллиноза у беременных, например, ринит в III-м триместре может быть сигналом не аллергии, а обусловлен влиянием изменения гормонального фона (прогестерона). Поэтому, как правило, точный диагноз можно установить только после родов, когда функция гормональной системы нормализуется, а во время вынашивания проводится лишь корректная симптоматическая терапия.
Если сезонная аллергия при беременности все же проявилась, то главные правила для пациентки – это постоянный контроль врача и максимальная элиминация провоцирующего фактора. Динамическое наблюдение у аллерголога необходимо для снижения риска патологий развития малыша, ведь при упорном кашле или заложенности носа у мамы, тем более в случае бронхоспазма, возможна гипоксия плода. Будущая мама гораздо тяжелее переносит сезонный аллергический ринит (САР), а обострение значительно ухудшает ее состояние и качество жизни в целом.
Подтвержденный поллиноз у матери практически гарантирует предрасположенность к аллергии у ребенка, по крайней мере, статистика это определяет таким образом:
- Половина детей, рожденных от родителей-аллергиков, имеют предрасположенность к аллергическим реакциям.
- Если сезонная аллергия проявилась у будущей мамы, а отец ребенка здоров в этом смысле, риск развития аллергической реакции у ребенка возможен в 25-30%.
Лечение сезонной аллергии при беременности очень специфично. Совершенно необоснованно мнение об опасности применения противоаллергических средств для беременных женщин, гораздо опаснее обострения и патологии плода при нелеченном поллинозе. Кроме того, у 1,5% будущих мам во время беременности реакция на пыльцу вызывает сильнейший бронхоспазм и отек Квинке, поэтому отказ от симптоматического лечения как минимум представляет угрозу для здоровья, как максимум — для жизни в целом. В настоящее время существует достаточно много щадящих способов противоаллергической терапии, безопасные средства, не влияющие на течение беременности и развитие плода. Чаще всего назначаются препараты в назальной форме, системные антигистаминные средства могут быть назначены только в исключительных случаях, при обострениях и угрозе жизни. Разумеется, самым простым и не несущим в себе осложнений, является метод элиминации, то есть отказа от контакта с провоцирующей ситуацией, фактором. Беременным, склонным к аллергии, нужно выбирать время и место для прогулок, после них обязательно омывать все тело под проточной водой, принимать душ. В солнечные безветренные дни лучше оставаться дома при закрытых окнах и форточках. Также важен уровень влажности в помещении, чем он выше, тем меньше риск вступить в контакт с пыльцевыми аллергенами. Следует обратить внимание, что триггером может быть не пыльца, а споры плесневых грибков, поэтому гигиена жилища должна соблюдаться очень тщательно. Ограничение использования бытовой химии, щадящая гипоаллергенная диета, позитивный настрой и доверие к опыту и знаниям врача помогут будущей маме благополучно пережить сезон цветения пыльцевых растений и подготовиться к родам.
Температура при сезонной аллергии
Среди симптомов, которыми проявляется поллиноз, может быть и повышение температуры. Температура при сезонной аллергии не является специфическим признаком и бывает довольно редко, но если она отмечается, то сильно затрудняет диагностику заболевания. Это связано с тем, что довольно часто аллергия на растения похожа по клинике на картину ОРВИ, ОРЗ, особенно в начальном периоде. Насморк, недомогание, головная боль, отсутствие сыпи – все это может ввести в заблуждение самих больных, которые начинают лечить лжепростуду самостоятельно. Бесконтрольный прием препаратов не только стирает типичные симптомы аллергии, но и осложняет ее течение, что может выразиться в гипертермии как наиболее агрессивной реакции организма на воспалительный процесс.
Чаще всего температура при сезонной аллергии отмечается у детей младшего возраста. Особенно, когда поллиноз проявляется в виде сыпи, крапивницы. Лихорадочное состояние при аллергии – это приспособительный, компенсаторный механизм тела на воздействие неинфекционный агрессивный фактор. Главную роль в патогенезе повышения температуры играет интерлейкин (ИЛ) – межклеточный медиатор, активизирующийся при воспалительных процессах. У детей уровень ИЛ всегда несколько выше в силу возрастных особенностей, поэтому гипертермия у них длится довольно долго, порой, даже после стихания острой симптоматики. Установлено, что дети в возрасте от 2-х до 7-ми лет предрасположены к атопическим реакциям, поэтому вероятность лихорадки при различных обострениях у них очень высока. У взрослых аллергиков повышение температуры бывает крайне редко, и может служить сигналом обострения сопутствующего инфекционного заболевания, но не поллиноза. Основным лекарственным средством, снимающим жар, повышенную температуру является парацетамол и его производные. При назначении антипиретика врач всегда учитывает особенности пациента, течение аллергической реакции и целесообразность приема жаропонижающего средства в принципе. Как правило, повышенная температура при сезонной аллергии стихает после того, как нейтрализуются основные симптомы, чаще всего сразу же после элиминации.
Source: ilive.com.ua
Читайте также
Вид:
