Аллергия на питьевую воду у грудничка
Иммунопатологический процесс, который характеризуется выраженной чувствительностью иммунной системы к раздражителю, именуется аллергией. Сопровождается она обильным слезотечением, насморком, крапивницей, чиханием, кашлем, слабостью в теле, повышением температуры до 38 градусов.
Аллергенами могут быть как внешние вещества (пищевой продукт, пыльца, шерсть, микроб) так и внутренние – белки, бактерии, вирусы. Аллергия носит второе название – болезнь века, поскольку считается распространенным явлением ХХI столетия.
Особенности реакции

Процесс нетипичной реакции иммунной системы на контакт человека с водой называется аквагенной крапивницей. Интенсивность проявления пищевой аллергии на питьевую воду у взрослых, детей и грудничков зависит от общего состояния здоровья, сопротивляемости раздражителям, возраста, степени функционирования иммунной системы.
Внимание! Вещество, вызывающее такую реакцию – хлор. Его добавляют в жидкость для очистки от болезнетворных микробов. Для более точного установления источника такой аллергии важно обратиться к врачу-аллергологу (сдать кровь на анализ и пройти пробы кожных покровов).
Заболевание может проявиться на фоне сопутствующих факторов:
- ослабленный иммунитет (в любом возрасте, особенно у новорожденных);
- хронические патологии почек и печени, недостаточная ферментация белка;
- недостаток в организме иммуноглобулинов группы Е.
Аллергия на хлор проявляется у детей и взрослых при посещении бассейна. При халатном обращений к своему здоровью болезнь склонна к прогрессированию, вызывая серьезные проблемы со здоровьем.
У грудничков выделяют аллергию на воду из-под крана, морскую и укропную жидкость. Аллергеном могут выступать соли железа, магний, фенол, щелочные компоненты, дихлорфенол.
Есть вероятность, что аллергией на воду у ребенка окажется реакция организма на средство для купания, отвар трав, добавляемый в ванночку. Только исключение этого фактора позволит определить причину нарушения.
Симптомы
Аллергическая реакции у детей и взрослых может проявиться по разному. Как правило, возникает на фоне других проблем кожного характера, усугубляя проявления дерматита, псориаза, крапивницы. К счастью, не сопровождается отеками и не вызывает анафилактического шока.
 Распространенные симптомы:
Распространенные симптомы:
- раздражение на коже;
- сухость и шелушение;
- появление микротрещин;
- зуд;
- покраснение глазных белков;
- жжение под веками;
- головная боль;
- расстройство желудочного тракта.
Аллергия на водопроводную воду может проявляться обострениями суставных патологий, нарушениями в работе нервной системы, кариесом, стоматологическими болезнями, а также затрудненным дыханием и сухим кашлем.
Важно! Аллергическая реакция на питьевую воду у грудничков и детей проявляется спустя 10-15 минут после употребления раздражителя. Характер течения болезни зависит от иммунитета пострадавшего.
Выраженная аллергическая реакция у грудничков и детей проявляется следующими признаками:
- краснеют слизистые оболочки;
- появляются высыпания на различных участках тела;
- шелушение и сухость кожных покровов;
- расстройство кишечника;
- приступообразный кашель;
- усиление коликов.
Негативные элементы, которые содержатся в жидкости, имеют свойство накапливаться в организме, вызывают различные патологии в работе щитовидной железы, желудочно- кишечного тракта, сосудистой и нервной системы, отображаются на внешнем виде зубов и кожных покровов пациента.
Частные случаи болезни

Укропная вода используется для новорожденных с целью устранения коликов.
В отдельных случаях на состав может проявиться аллергия, что связано с наличием тяжелых жирных кислот в укропе.
Вследствие этого возникает рвота и жидкий стул, дерматит на щечках, отеки слизистых оболочек носа, затрудненное дыхание.
В таком случае нужно немедленно отказаться от укропной воды, заменить ее аналогичным антиколиковым средство.
Лечение
Аллергический процесс может возникнуть внезапно или диагностироваться с рождения. Своевременное обращение к специалисту позволит определить тип аллергии, снизить риски повторного проявления симптомов, провести адекватное лечение.
Медикаментозная терапия заключается в приеме антигистаминных препаратов:
- Фенкарол;
- Кларитин;
- Супрастин;
- Димедрол;
- Тавегил.
Для уменьшения выраженности клинической картины рекомендуется внешне использовать крема, содержащие кортикостероидные гормоны (особенно после купания в бассейне, морской или речной воде).
Для укрепления иммунной системы важно позаботиться о физическом и психологическом здоровье организма, отказаться от вредных привычек, закалять организм. Желательно проводить больше времени на свежем воздухе, заниматься спортом.
Важно! Необходимо сбалансированно питаться, употребляя витамины и минералы в натуральном виде – больше зелени, овощей, фруктов, меньше сладостей и полуфабрикатов. Пищу нужно тщательно пережевывать, и не переедать.
Что касается коррекции пищевого поведения у ребенка, то важно:
- исключить из меню соленые, кислые, острые и жирные блюда;
- сократить потребление кондитерских изделий;
- приучать малыша тщательно пережевывать пищу.

Также не стоит исключать возможность улучшения качества используемой воды для питья – установить высококачественную систему фильтрации, приобретать воду в магазине при наличии соответствующего сертификата.
Если причиной непереносимости воды является плохая экологическая ситуация, то стоит задуматься о переезде в другой город или регион во избежание накопление солей в организме, вымывания кальция и ослабления костной системы пациента.
Срочная помощь
Первое, что нужно сделать при появлении симптомов аллергии на воду – исключить аллерген. Уже через 30-60 минут клинические признаки проходят сами. Пятна крапивницы бледнеют, зуд прекращается. В тяжелых случаях потребуется прием антигистаминных препаратов, согласно указаниям лечащего врача.
Детям и взрослым нанести на раздраженные участки антигистаминный крем или мазь (прописанные доктором), чтобы снять ощущение дискомфорта и зуда. При резком ухудшении состояния пациента незамедлительно вызвать скорую помощь.
Профилактические действия
Дополнительные меры профилактики, которые позволят облегчить состояние аллергика:
- Забор воды из естественных источников.
- Применение фильтров для очистки питьевой воды.
- Сокращение времени пребывания в воде до 3 минут.
- Использование резиновых перчаток при мытье посуды.
- Приготовление пищи только после кипячения жидкости, даже если она приобретена в аптечном пункте.
- Для купания новорожденных применение только кипяченой воды.
- Замена геля для душа обычным детским мылом без красителей и отдушек.
- Вместо умывания очищение кожи лица мицеллярной водой или косметическим молочком.

Аллергия на воду может возникнуть на фоне глистной инвазии, а потому нужно регулярно проводить обследование на заражение гельминтами. Важно не заниматься самолечением, дабы не усугубить течение болезни.
Народные методы
Лечение народными средствами выполняется в виде компрессов, растирок и примочек для наружного использования. Для этой цели используются аптечные сборы лекарственных растений, включающие крапиву, чистотел, ромашку, багульник, шалфей, фиалку и прочее травы.
Полезные рецепты:
- Приготовить чай из измельченных листьев крапивы и цветков ромашки (на ложку сырья стакан воды). Остудить жидкость, а кашицу завернуть в марлевую ткань и приложить к месту раздражения.
- При отсутствии аллергии на мед смазать пораженное место растопленным на водяной бане пчелиным продуктом, оставить маску на ночь, а утром убрать остатки влажной салфеткой.
- При купании добавлять в воду отвар лаврового листа или фиалки (20 г смеси на 500 мл воды).
- Для приготовления целебной мази взять по 5 г трав тысячелистника, подорожника, по 2 г корня аира, солодки, 10 г мяты, 3 г корня девясила. Измельчить состав, смешать в равных дозах со свиным жиром, настоять сырье в прохладном месте и использовать мазь 2 раза в день.
- При сильном зуде обдать горчицу кипятком, протирать ею пораженные участки, после смывания продукта нанести на кожу увлажняющий крем.
- Аналогично применяется топинамбур, мята, череда, сельдерей – в виде примочек и компрессов.
Желательно приобретать лекарственные сборы в аптечных пунктах, дабы избежать отравления или других побочных эффектов. По каждому рецепту необходимо проконсультироваться с лечащим доктором.
Рекомендации специалистов
 При наличии аллергии на питьевую воду важно всегда иметь при себе антигистаминный препарат, назначенный доктором-аллергологом. После контакта с водой необходимо использовать антигистаминную косметику.
При наличии аллергии на питьевую воду важно всегда иметь при себе антигистаминный препарат, назначенный доктором-аллергологом. После контакта с водой необходимо использовать антигистаминную косметику.
Пациенту рекомендуется избегать чрезмерного влияния ультрафиолета на кожу, отказаться от продолжительных солнечных ванн. При выборе ухаживающих средств за кожей лица и тела нужно выбирать гипоаллергенные продукты.
Если у грудничка появилась сыпь, то есть был предполагаемый контакт с аллергеном, важно не предпринимать самостоятельных мер по устранению симптомов нарушения, а обратиться к узкому специалисту-аллергологу.
Важно! Даже неквалифицированное лечение вирусных заболеваний антибиотиками способно спровоцировать аллергические процессы в организме. Оздоровлением пациента при любом заболевании должен заниматься только профильный специалист.
Выводы
Аллергия на воду – не миф, а печальная реальность. Заболевание накладывает серьезные ограничения на пациента. Соблюдайте меры профилактики и не игнорируйте первые симптомы заболевания.
(Пока оценок нет)
Загрузка…
Источник
Аллергия на какие-либо вещества и продукты появляется, если иммунная система организма вдруг начинает воспринимать их как чужеродные и вырабатывать к ним антитела — гистамин и иммуноглобулин Е. Но если жизненно необходимое соединение вызывает болезненную реакцию, лечение необходимо проводить быстро.
Какая вода вызывает аллергию
Строго говоря, аллергия именно на соединение кислорода и водорода в чистом виде встречается крайне редко — на всей планете всего несколько сотен случаев. В основном реакция бывает на различные примеси. Для грудничков выделяют аллергию на питьевую, водопроводную, морскую и укропную воду.
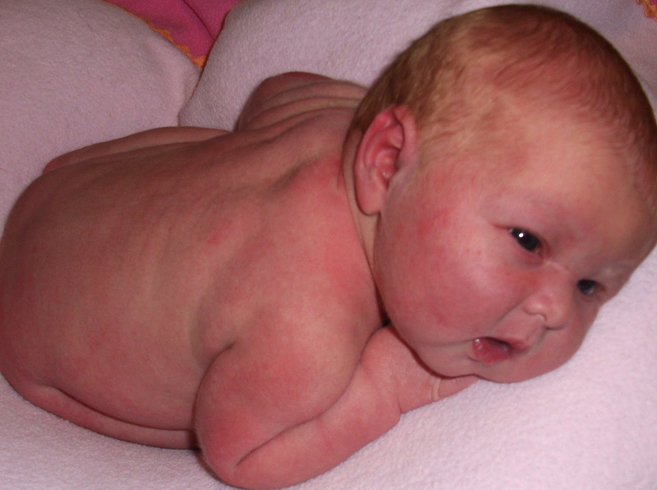
Симптомы
При наружном контакте младенца с водой, содержащей примеси, появляются следующие кожные реакции:
- Покраснение.
- Сыпь.
- Шелушение.
- Зуд.
Если же вода попала внутрь, то и организм отвечает на раздражитель изнутри:
- Кашель.
- раздражение слизистых.
- Диарея.
- Колики.

Аллергия на водопроводную воду
Вода из крана содержит хлор, фтор, минеральные соли, щёлочи, серную и соляную кислоты. Их добавляют, чтобы устранить микробы и бактерии. Но сами по себе вещества могут вызывать аллергию как изнутри, так и снаружи.
На коже младенца после контакта с такой жидкостью может появиться покраснение, сыпь, шелушение, зуд. Обычно неприятные симптомы проходят в течение 1–1,5 часов после того, как ребёнка вытерли, но могут держаться и до нескольких часов.
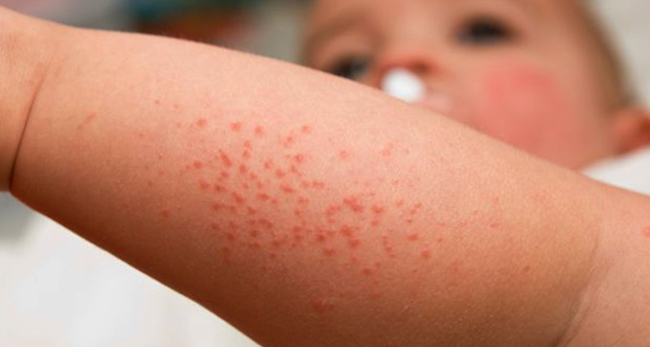
Если малыш нечаянно проглотил воду с высоким содержанием хлора, он начинает кашлять, иногда сильно. Если попадание хлора в организм будет периодически повторяться, это грозит развитием астмы. Если в воде много фтора, то появляются коричневые пятна на зубной эмали. Также при аллергической реакции нарушается работа желудочно-кишечного тракта: колики, понос, запор и другие нарушения стула.
Если у новорождённого обнаружилась чувствительность к водопроводной воде, родителям стоит постараться поставить фильтры максимально хорошего качества для очистки воды от различных примесей. Если нет фильтров, рекомендуется брать родниковую или колодезную воду. Перед тем как купать малыша, любую воду стоит сначала вскипятить и остудить до комнатной температуры. По времени купание также следует ограничить до 2–3 минут.
Аллергия на питьевую воду
Питьевая вода менее опасна, поскольку проходит несколько степеней очистки. Но в ней также могут содержаться минеральные компоненты. Обычно они приносят организму пользу, но у некоторых могут спровоцировать болезненную реакцию.
Аллергия на морскую воду
Отдых на море с грудничком может быть подпорчен, если у него непереносимость морской воды. Точнее, компонентов, которые в ней содержатся: солей, минералов. Также отторжение могут вызывать морские рыбы и животные, отходы их жизнедеятельности, растения на дне моря и побережье. А поскольку отдыхать на море люди предпочитают в жаркое время года, чаще всего контакт с морской водой сопровождается воздействием солнца. От солнечных лучей появляется тепловая крапивница. Поэтому в этом случае придётся отказаться и от купания, и от солнышка.
Аллергия на укропную воду
Укропную воду готовят новорождённым, чтобы избежать газообразований и колик. Но в отдельных случаях появляется аллергия на укроп. В нём содержатся тяжёлые для детей жирные кислоты. Поскольку желудочно-кишечный тракт у малыша ещё не окреп, от укропа может возникнуть рвота и диарея, дерматит на щёчках, отёки слизистой носа, затруднённое дыхание. В этом случае от укропной воды нужно сразу отказаться, заменить её сиропом из семян фенхеля, который продаётся в аптеке. Чтобы не запустить здоровье младенца, как можно скорее обратитесь к врачу.
Со временем чувствительность к укропу у ребёнка пропадёт, и его можно будет включать в рацион.
Причины реакции
Основных причин, по которым у грудничка может быть аллергия на какое-то химическое соединение или продукт, всего несколько:
- Наследственность — если у кого-то из родителей была или сохранилась нетерпимость к этому же компоненту.
- Неокрепший иммунитет — в первый год жизни ребёночек ещё слабенький, его иммунитет не всегда готов к восприятию некоторых веществ; ослабляет иммунитет приём антибиотиков.
- Нарушения работы почек или печени.
- Глистная инвазия.
Диагностика
Если у ребёнка появились перечисленные симптомы, и вам кажется, что это аллергия на воду, можно попробовать протестировать кожу. На чистый сухой участок кожи положите компресс, смоченный водой температурой 35°С, и подержите около 30 минут. Если под компрессом кожа покраснела, появилась крапивница, то причина недомогания именно в такой воде.
Более точную диагностику проводит врач. Он учитывает, как ребёнок питается, какой образ жизни ведёт, какие лекарства употребляет, нет ли у него родственников с предрасположенностью к аллергии. Биохимический анализ, а также общий анализ крови и мочи показывают, как правило, низкий уровень иммуноглобулина.
Кожные пробы у новорождённых не берут. Этот метод диагностики используется с 3–5 лет, поскольку процедура достаточно болезненна и на ранних этапах не даёт правильных результатов.
Что делать и как лечить
Какой бы ни была аллергия, нельзя приниматься лечить дитя самостоятельно, этим можно только навредить. Если малышу плохо, родители могут облегчить его страдания, исключив воздействие на него аллергена. Если контакт с водой пришёлся на кожу, достаточно просто вытереть маленького мягким полотенцем. Если вода попала внутрь, то можно сделать клизму, чтобы промыть желудок.
Полноценное лечение назначает врач по итогам обследования. Аллергия в некоторых случаях возникает на фоне других имеющихся заболеваний, поэтому самостоятельно начинать принимать какие-либо препараты не стоит. Специалист определит, нужно ли маленькому пациенту антигистаминное, гормональное или иное средство.
Профилактика
Чтобы предотвратить у грудничка аллергическую реакцию на воду, следует придерживаться следующих рекомендаций:
- Купать новорождённого только в кипячёной воде, желательно после предварительной её очистки.
- Постепенно заниматься закаливанием младенца.
- Больше дышать свежим воздухом.
- Заниматься спортом.
- Грудное вскармливание не прекращать минимум до 6 месяцев, если нет противопоказаний врача.
- Есть мало или совсем отказаться от сладкого, мучного, солёного и жирного.
- Есть больше овощей и фруктов.
- Есть мало, но часто (5 раз в день)
- Тщательно пережёвывать пищу.
Источник
Распространение аллергических реакций, прежде всего на продукты питания, не обошло стороной и новорожденных детей, у которых аллергии, к сожалению, протекают зачастую в более тяжелой форме, чем у взрослых. Нередко мамы, кормящие малыша грудью, ошибочно считают, что в таком случае ребенок застрахован от аллергии. Это не так, потому что аллергены могут содержаться и в грудном молоке. Как опознать симптомы аллергии у ребенка, и какие меры предпринять в этом случае родителям?
Вещества, запускающие аллергические реакции, называют аллергенами. Пищевую аллергию вызывают, как правило, белки, содержащиеся в пищевых продуктах, или синтетические вещества (красители, консерванты). Пищевые аллергены способны изменять свои свойства в процессе кулинарной обработки, при этом одни теряют аллергенность, а другие, напротив, становятся более аллергенными.
Каков механизм аллергической реакции? В ответ на аллерген в организме синтезируются иммуноглобулины Е, которые активируют каскад реакций, приводящих к развитию аллергических симптомов. Обычно аллергические реакции возникают вскоре после употребления в пищу продукта, к которому имеется повышенная чувствительность, но иногда аллергия бывает замедленной, проявляясь лишь через несколько часов после употребления продукта.
Симптомы пищевой аллергии у ребенка
Итак, пищевая аллергия — это состояние повышенной чувствительности к продуктам питания. Проявляться она может по-разному:
В виде аллергических поражений кожи:
- различная сыпь на теле,
- покраснения,
- зуд и шелушение кожи щек (порой такие явления называют «диатезом»),
- упорные опрелости, несмотря на тщательные гигиенические мероприятия,
- обильная потница при легком перегревании,
- гнейс (образование чешуек, шелушение) на волосистой части головы и бровях,
- крапивница,
- отек Квинке (вид аллергической реакции, для которой характерно внезапное появление отека кожи, подкожной клетчатки и слизистых оболочек).
В виде поражений желудочно-кишечного тракта (при отеке слизистой):
- срыгивания,
- рвота,
- частый и жидкий стул с пеной или примесью зелени,
- запор,
- колики,
- метеоризм.
Реже — в виде респираторных нарушений (при отеке слизистой дыхательных путей):
- аллергический насморк,
- бронхоспазм (при бронхоспазме воздух не поступает в дыхательные пути или поступает с большими затруднениями — это самый опасный исход аллергического отека).
Особенно опасен для новорожденного отек Квинке. При отеке Квинке в области гортани возникает удушье, сходное с приступом бронхиальной астмы. При отёке гортани сначала появляется осиплость голоса, лающий кашель, затем одышка с шумным дыханием. Цвет лица приобретает синюшный оттенок, затем резко бледнеет.
Встречаются и сочетанные поражения кожи и кишечника, кожи и бронхов. Пищевая аллергия может оказаться предтечей других аллергических заболеваний: атопического дерматита, бронхиальной астмы и др.
Причины пищевой аллергии у грудничка
Вполне естественно возникает вопрос: откуда у грудных малышей аллергия? Дело в том, что у детей, находящихся на грудном вскармливании, причиной пищевой аллергии могут стать продукты, употребляемые кормящей мамой; если же малыш на искусственном вскармливании — продукты, употребляемые малышом.
Какова вероятность появления пищевой аллергии у ребенка? К развитию аллергических реакций в первую очередь предрасполагает наследственность. Повышенный риск возникновения пищевой аллергии существует у детей, в семьях которых уже были зафиксированы случаи аллергии. Если один из родителей страдает аллергией, риск развития подобного заболевания у ребенка составляет 37%, а если аллергическими заболеваниями страдают оба родителя, уровень риска достигает 62%.
Кроме наследственных факторов, к аллергическим реакциям у новорожденного может привести гипоксия плода (кислородная недостаточность) во время беременности и родов, перенесенные малышом острые респираторно-вирусные и кишечные инфекции с последующим нарушением состава кишечной микрофлоры. Возникновение пищевой аллергии у грудничков связано с функциональными особенностями их пищеварительного тракта: пока еще низкая активность ферментов, низкий уровень выработки IgA — защитных антител, расположенных на поверхности слизистых оболочек желудочно-кишечного тракта. Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. А так как для новорожденного характерна повышенная проницаемость слизистых оболочек, то аллергены легко проникают в кровь. И конечно, аллергические реакции связаны с нарушениями в питании кормящей матери, с избыточным употреблением ею высокоаллергенных продуктов.
Негативную роль играет курение матери во время беременности, наличие у нее хронических сердечно-сосудистых и бронхолегочных заболеваний, а также инфекционные заболевания, перенесенные матерью во время беременности, и проводимая в связи с этим антибиотикотерапия. Считается, что дети, чьи мамы в период беременности употребляли высокоаллергенные продукты, к которым относятся коровье молоко, куриные яйца, икра, морепродукты, оранжевые и красные фрукты и овощи и соки из них, а также киви, кофе, какао, шоколад, грибы, орехи, мед, имеют риск стать аллергиками.
Диагностика аллергии
Если у ребенка появились симптомы, сходные с описанными выше, то необходимо проконсультироваться у педиатра, детского аллерголога или диетолога. При выраженных явлениях пищевой аллергии, особенно при сочетанных поражениях, когда имеется, например кожная сыпь и проявления со стороны желудочно-кишечного тракта, может понадобиться госпитализация в специализированный стационар.
Диагноз устанавливается с помощью:
- данных опроса родителей,
- установления связи между возникновением аллергии и приемом определенных пищевых продуктов,
- осмотра ребенка,
- анализов крови: об аллергии свидетельствуют высокие уровни общего иммуноглобулина Е, повышенное количество эозинофилов в анализе крови,
- ультразвукового исследования органов брюшной полости, которое позволяет исключить неаллергическую природу симптомов со стороны желудка и кишечника.
Косвенным доказательством того, что болезненные симптомы являются следствием пищевой аллергии, могут послужить факты исчезновения аллергии после прекращения приема мамой аллергенных продуктов и положительный эффект от использования препаратов против аллергии.
Еще один принципиальный вопрос: на что именно у ребенка возникла аллергия? Для выявления причинно-значимых аллергенов у детей первого года жизни производят забор крови из вены и определяют наличие специфических иммуноглобулинов Е. Детям более старшего возраста и взрослым применяют метод кожных проб: на поверхность кожи наносятся эталонные аллергены (определенный стандартный набор аллергенов, в который входят яйца, цитрусовые, шоколад, рыба и т.д.), а по прошествии определенного времени результаты оцениваются. Такие исследования нужно проводить до начала противоаллергического лечения или после него.
Выявить причинный аллерген помогает так называемый пищевой дневник, в котором мама регулярно (не менее 3-7 дней) отмечает все виды питания и питья, получаемые ею или малышом в течение дня, указывает состав блюд, особенности их кулинарной обработки, время кормления и появления нежелательных реакций (жидкий стул, срыгивания, кожные высыпания и т.д.).
Лечение аллергии у грудного ребенка
Лечение пищевой аллергии начинается с диеты, исключения из рациона причинно-значимого пищевого аллергена. Но не следует самостоятельно «бороться» с аллергией; иначе ее можно усугубить, в каждом конкретном случае лечебную тактику должен определить врач-педиатр, аллерголог или диетолог.
Первая помощь при бронхоспазме, вызванном аллергическим отеком:
- Немедленно вызвать скорую помощь, позвонив по 03. Проконсультируйтесь, сколько антигистаминного препарата, который имеется у вас дома, нужно дать вашему ребенку с учетом возраста.
- Дать ребенку антигистаминный препарат — Супрастин, Лоратадин (Кларитин), Цетиризин (Зодак), если в таблетках — измельчить и разбавить водичкой, в крайнем случае — Дифенгидрамин (Димедрол), Дипразин, Диазолин.
Если малыш находится на естественном вскармливании, то сначала из рациона мамы на протяжении 1-2 недель исключаются все потенциальные аллергены, в том числе продукты промышленного производства, имеющие в своем составе кристаллический сахар, консерванты, эмульгаторы жиров и искусственные красители (на этикетке эти вещества так и обозначены — эмульгаторы, красители). Соль, сахар, крепкие бульоны, жареные блюда полностью исключаются. Ограничивают и количество молочных продуктов. Отметим, что для ребенка с пищевой аллергией важно сохранить естественное вскармливание.
Диетические рекомендации для кормящих мам
Исключаются:
- Высокоаллергенные продукты: рыба, морепродукты, икра, куриные яйца, грибы, орехи, мед, шоколад, кофе, какао, фрукты и ягоды ярко-красного и оранжевого цвета, редис, редька, киви, ананасы, авокадо, виноград, бульоны, маринады, квашенная капуста, соленые и острые блюда, консервы, пряности, лук, чеснок.
- Продукты, содержащие красители, консерванты (консервы, полуфабрикаты): майонезы, соусы, аджика, ткемали, кетчупы, чипсы, мягкие сорта сыра, копчености, ветчина, сосиски, сардельки, глазированные напитки, квас, пиво.
Ограничиваются:
- Цельное молоко (только каши), сметана — в блюдах. Хлебобулочные изделия и макаронные изделия из муки высшего сорта, манная крупа. Кондитерские изделия, сахар, соль.
Разрешаются:
- Кисломолочные продукты: творог, кефир, биокефир, бифидок, ацидофилин, йогурты без фруктовых добавок, твердые сорта сыра и т.д.
- Крупы: гречневая, кукурузная, рисовая, овсяная и др.
- Овощи и фрукты: зеленой и белой окраской.
- Супы: вегетарианские и крупяные.
- Мясо: нежирные сорта говядины, свинины, филе индейки, цыплят в отварном, сушеном виде, а также в виде паровых котлет.
- Нежирные сорта рыб: треска, хек, судак и т.д.
- Растительное масло.
- Хлебобулочные изделия: хлеб пшеничный 2-го сорта, ржаной, пресные сорта печенья, выпечка без заварного крема.
- Напитки: чай, компоты, морсы, минеральная вода без газа
Если малыш находится на искусственном или смешанном вскармливании, скорее всего причиной пищевой аллергии послужили белки коровьего молока (специальное обследование позволит установить это наверняка), находящиеся в детской смеси; поэтому необходима частичная или полная замена молочной смеси специализированными гипоаллергенными смесями (их назначает врач) на основе соевого белка или специальные смеси, в которых белок расщеплен до уровня отдельных аминокислот (гидролизированные смеси) — в таком случае развитие аллергии невозможно. Но и в таком питании есть недостатки: у ребенка может выявиться непереносимость соевого белка, а гидролизированные смеси обладают малоприятным вкусом и дороги.
Далее, если удастся выявить основной источник аллергии, в проводимую ранее гипоаллергенную диету могут быть внесены уточнения — исключен продукт, вызвавший аллергическую реакцию. Такая диета должна соблюдаться на протяжении 1-3-х месяцев.
В результате исключения аллергена признаки пищевой аллергии должны исчезнуть или уменьшиться, тогда можно постепенно расширять рацион питания мамы (однако высокоаллергенные продукты исключаются).
При лечении пищевой аллергии врачом могут быть назначены антигистаминные препараты, адсорбенты, разнообразные кремы и мази для местного лечения кожи, в том числе и гормональные, в тяжелых случаях гормоны вводятся внутривенно капельно. Также проводится коррекция кишечной микрофлоры препаратами, содержащими бифидо- и лактобактерии.
Если малыш — аллергик:
Следует избегать давать прикорм до момента достижения ребенком возраста 6 месяцев; кроме того, начинать следует с тех видов детского питания, которые, скорее всего, не вызовут аллергическую реакцию и состоят из одного компонента; коровье молоко, куриные яйца, цитрусовые, продукты, из пшеницы, рыбу, морепродукты, орехи лучше вводить в рацион ребенка после 1-2 лет;
- помните, что любой продукт, используемый в питании ребенка, особенно раннего возраста, может вызывать аллергические реакции;
- необходимо следить за регулярным опорожнением кишечника, если у ребенка имеются запоры, которые усиливают проявления болезни или являются ее основной причиной (аллергены не успевают своевременно покидать кишечник, всасываются в кровь и вызывают аллергию), решать проблему с помощью врача;
- лучше не использовать фармакологические средства в форме сиропов, содержащие разнообразные добавки (красители, ароматизаторы), которые способные вызвать или усилить аллергию;
- температура воды при водных процедурах должна быть умеренно теплой, а длительность процедуры не более 20 минут;
- можно применять только специализированную детскую гипоаллергенную косметику (рН-нейтральную);
- воду для купания лучше фильтровать или отстаивать в течение 1-2 часов с целью дехлорирования, с последующим добавлением кипятка; следует избегать купания в бассейнах с хлорированной водой или принимать после сеанса умеренно теплый душ с использованием мягких очищающих средств;
- нельзя растирать кожу ребенка мочалками; после купания кожу следует аккуратно промокнуть мягким полотенцем и нанести увлажняющее, смягчающее кожу средство;
- одежда ребенка должна быть из натуральных материалов, при выраженных аллергических кожных реакциях ее можно проглаживать; подушки и одеяла должны иметь синтетические наполнители; малыша следует рационально одевать, не допуская перегревов, провоцирующих аллергический дерматит;
- материалы, из которых изготовлены игрушки, должны отвечать всем требованиям безопасности;
- применение синтетических моющих средств (туалетные мыла с добавками, пены для ванны, гели для душа и т.д.) лучше ограничить или на них должны быть пометки «гипоаллергенно»;
- не рекомендуется содержать домашних животных и даже аквариумных рыбок, сухой корм для которых может обострить аллергию;
- воздух в жилье должен быть чистым, прохладным, умеренно влажным; с ребенком желательно побольше гулять.
Многие родители задаются вопросом, прекратятся ли у ребенка проявления пищевой аллергии с возрастом? По мере роста совершенствуются функции печени и кишечника, иммунная система, что позволяет надеяться на прекращение аллергии на молоко, яйца, овощи и пр., особенно если родители будут проводить противоаллергические мероприятия. Лишь 1-2% детей пищевая аллергия сопровождает во взрослую жизнь.
Source: 7gy.ru
Источник


