Аллергия на щиколотках у ребенка

Аллергия — это повышенная чувствительность организма к определенным веществам (к пищевым продуктам, пыльце растений, шерсти животных, пчелиному яду и т. д.). После попадания чужеродного вещества на кожу, слизистые или в желудок наиболее тяжелые аллергические реакции развиваются сравнительно быстро, в течение первых часов и даже минут. Требуются незамедлительные действия взрослых и вызов «скорой помощи». Но чаще всего аллергические реакции протекают в довольно легкой форме, поэтому их можно лечить в домашних условиях. Однако консультация врача необходима и в этом случае.
Симптомы заболевания
Симптомы аллергии очень разнообразны. Чаще всего она проявляется кожной сыпью в виде крапивницы или волдырей. Сыпь сопровождается зудом, подчас очень сильным. Иногда родители замечают сыпь, обращая внимание на странное поведение ребенка, который чешет себе руки, живот или спину. На коже появляется краснота, а вслед за ней маленькие прыщики, группированные в отдельных местах. Обычно сыпь локализуется под мышками, на плечах, на лопатках, под коленками, на локтевых сгибах, возле пупка, на груди, на щеках, на лбу, за ушами.
Другой распространенный симптом — заложенный нос в результате аллергического отека слизистой, чихание и щекотание в носу. Может возникнуть и сухой кашель, затрудненное шумное дыхание. Чаще всего так протекает аллергия на пыльцу растений, пыль или определенные запахи, но может быть и на конкретный продукт, к которому организм ребенка оказался сверхчувствительным.
Аллергическая реакция может сопровождаться болью в животе, рвотой, поносом. Но самое опасное состояние — анафилактический шок, который обычно стремительно развивается сразу же после контакта с аллергеном.
Признаки анафилактического шока: внезапная слабость, тошнота, боль за грудиной, появляется страх смерти. Все эти явления моментально усиливаются, а кожа бледнеет и на ней выступает холодный липкий пот. Снижается артериальное давление, может наступить потеря сознания.
Когда мой ребенок был совсем маленький и простудился, я вызвала педиатра. Жили мы тогда в большой коммунальной квартире коридорного типа. Молодая женщина разделась у вешалки и направилась в нашу комнату. Но пока она шла по коридору, с ней произошла ужасная метаморфоза: у нее из глаз вдруг потекли слезы, она стала беспрерывно чихать и кашлять. За какие-нибудь пять секунд из цветущей улыбчивой дамы наш доктор превратилась в больную немощную женщину, которой самой нужна была помощь. Я даже побоялась вести ее к своему ребенку. А доктор, утирая слезы, размазывая по щекам косметику и едва дыша, с надрывом в голосе и ужасе в глазах спросила: «Кто жарит рыбу?» Оказалось, соседка купила карпа и готовила его на кухне. Я не заметила этого, а у доктора проявилась сильнейшая аллергическая реакция на запах жареной рыбы.
Когда требуется неотложная медицинская помощь
При угрожающих жизни состояниях: анафилактическом шоке, отеке гортани (затрудненном дыхании и удушье). Другие признаки требуют обращения к врачу в течение нескольких часов или первые сутки после начала болезни.
Что делать до прихода врача
При возникновении затрудненного дыхания
1. Успокойте ребенка и не паникуйте сами, так как ваше беспокойство усилит аллергическую реакцию и ухудшит состояние ребенка.
2. Откройте форточки и окна, чтобы в комнату поступал свежий воздух.
3. Быстро увлажните воздух в комнате. Для этого следует развесить на батареях мокрые полотенца. Можно набрать горячую воду в ванну и отнести туда ребенка, чтобы он дышал увлажненным воздухом.
4. Снимите с ребенка одежду, которая стягивает ему грудь и живот.
5. Положите к его ногам теплую грелку или сделайте ему горячую ножную ванну.
6. Сделайте ребенку ингаляцию щелочным раствором. Для этого разведите в стакане кипятка 1 ч. ложку соды и попросите ребенка вдыхать пары.
7. Если у вас есть ультразвуковой ингалятор, пусть ребенок подышит содовым раствором через этот аппарат. Он позволяет быстро снять отек гортани и спазм бронхов.
При анафилактическом шоке
1. Выясните, в сознании ли ребенок. Для этого потрите его по спине или осторожно потеребите.
2. Если ребенок не реагирует, то, крепко поддерживая рукой его голову и шею и не сгибая спину, положите ребенка на твердую поверхность лицом вверх и обнажите ему грудь.
3. Если ребенок без сознания, немедленно приступайте к противошоковым действиям. Выполняйте их в течение минуты, затем вызывайте неотложную помощь.
4. Проверьте, есть ли у ребенка дыхание и сердцебиение. Для этого приложите ухо ко рту ребенка, чтобы услышать его дыхание, и посмотрите, движется ли его грудная клетка. Следите за ребенком не более 5 секунд.
5. Если ребенок не дышит, делайте искусственное дыхание:
• сделайте неглубокий вдох и, не меняя положения головы ребенка, плотно обхватите своими губами его нос и рот, сделайте два осторожных вдувания воздуха длительностью по 1 секунде каждое, с паузой между ними;
• если грудная клетка во время проведения искусственного дыхания не приходит в движение, поменяйте положение головы ребенка и сделайте еще 2 вдувания воздуха;
• заметив, что грудная клетка приподнимается во время искусственного дыхания, положите 2 пальца на внутреннюю поверхность руки ребенка чуть выше локтя и слегка надавите. В течение 5-10 секунд пытайтесь нащупать пульс;
• если пульс есть, продолжайте искусственное дыхание, производя по одному вдуванию воздуха каждые 3 секунды. Проверяйте пульс через каждые 20 искусственных вдохов (у ребенка до одного года), через 15 вдуваний воздуха (у ребенка от года до восьми лет) или через каждые 12 вдохов (у ребенка после восьми лет). Через 1 минуту вызовите неотложную помощь. Затем продолжайте искусственное дыхание с проверкой пульса;
• если пульса у ребенка нет, начинайте непрямой массаж сердца. Для этого, не меняя положения головы ребенка, положите 2 пальца на середину его грудины чуть ниже сосков. В течение 3 секунд резко нажимайте на грудину 5 раз подряд, так, чтобы грудная клетка каждый раз опускалась: на 1,5-2,5 см у ребенка до года, на 2,5-3,5 см у ребенка от года до восьми лет, и на 4-5 см у ребенка после восьми лет. Нажимайте на грудину плавно, ритмично, не отрывая от нее пальцев;
• чередуйте 1 вдувание воздуха с 5 нажатиями на грудину. Повторите приемы 10 раз. Затем в течение 5-10 секунд пытайтесь нащупать пульс. Повторяйте эти приемы до появления пульса или прибытия врача.
6. Если ребенок в сознании, немедленно начинайте противошоковые мероприятия:
• положите ребенка на спину и приподнимите ему ноги на 20-30 см;
• чтобы сохранить тепло, накройте ребенка одеялом или пальто;
• прислушайтесь к дыханию и сердцебиению ребенка, будьте готовы начать реанимационные мероприятия, если наступит ухудшение;
• вызовите неотложную помощь.
ВНИМАНИЕ!
Если сердце у ребенка бьется, надавливать на грудную клетку нельзя: это может привести к остановке сердца.
Если рядом есть другой человек, пусть один из вас немедленно вызывает неотложную помощь, а другой начинает реанимационные действия.
При появлении аллергической сыпи
1. Если известен аллерген или есть предположение, что может вызывать аллергию, то по возможности исключите контакт с ним. Например, ребенок накануне съел шоколадку или поиграл с собакой или кошкой (с которыми раньше не общался), или в доме появился новый цветок или ковер и т. д. Аллергеном может быть любое вещество или животное, но чаще всего аллергию вызывают продукты, шерсть животных и цветущие растения.
2. Дайте ребенку антигистаминный препарат: супрастин или тавегил: до года — 1/4 таблетки, до 3 лет — 1/3, до 7 лет — 1/2, после 10 лет — целую таблетку. Если сыпь сопровождается зудом, делайте холодные компрессы.
3. Смажьте кожу антиаллергенным кремом драполен.
4. Два раза в день давайте ребенку активированный уголь: до года — 1 таблетку, до 3 лет — 2 таблетки, до 7 лет — 3 таблетки.
5. Можно дать ребенку глицирам — лекарственный препарат растительного происхождения, получаемый из солодки голой. Он оказывает противовоспалительное действие и широко применяется для лечения аллергических дерматозов у детей.
6. Исключите из питания продукты, которые потенциально могут вызвать аллергию: шоколад, цитрусовые, рыбу, газированные напитки.
7. Обратитесь к врачу.
8. Если сыпь выступила не в первый раз, сделайте анализ крови на иммуноглобулин-А. Он поможет выявить характер заболевания — истинную или ложную аллергию, а также определить аллерген. Ограничение контакта с аллергеном поможет в дальнейшем избежать повторения симптомов.
Народные средства от аллергии
• Противоаллергическое, противозудное и подсушивающее действие оказывают настои череды, крапивы, фиалки трехцветной, душицы, листьев и коры черной смородины и др. Используют также отвары корня валерианы, лопуха, девясила и аира.
• Настой из листьев крапивы. Листья крапивы измельчите и положите в термос (из расчета 1 ст. ложка на стакан), залейте кипяченой водой и оставьте на ночь. Затем процедите и давайте ребенку по 1 ст. ложке 2 раза в день за 30 минут до еды.
• Настой из листьев шалфея, крапивы и березы. Все составляющие возьмите в равных долях. Настой готовьте так же, как и в предыдущем рецепте.
• Настой из тысячелистника, крапивы и душицы. Травы нужно взять в равных количествах. Затем 1 ст. ложку смеси заварить стаканом кипятка и настаивать ночь в термосе.
• Настой, снимающий аллергический отек. Возьмите фиалку трехцветную, ромашку, хвощ полевой — по 1 ст. ложке. Сбор заварить 1 л кипятка, затем настоять и принимать 3-4 раза в день в течение 7-10 дней.
• Примочки, успокаивающие зуд, для наружного применения. Делаются из настоя ромашки, череды или шалфея.
• Уменьшить зуд, чувство жжения и снять отек можно с помощью примочек из настоя следующих трав: мяты, зверобоя и коры дуба, взятых поровну. Готовить настой так: 2-3 ст. ложки смеси заварить стаканом кипятка. Вместо примочек можно использовать припарки — те же травы помещают в мешочек из марли, затем опускают его в кипяток и, остудив до 40-42 °С и слегка отжав, прикладывают к пораженным местам. Делать припарки можно несколько раз в сутки.
Эффективное средство — лечебные ванны
• В острой стадии аллергической сыпи рекомендуются ванны с настоем ромашки: 2 ст.
ложки травы залить 500 мл кипятка, настоять 30 минут, процедить и добавить в воду для ванны.
• Ванны с отваром коры дуба — 100 г измельченной коры замочить на 6 часов в 1 л воды, поставить на слабый огонь на 30 минут, процедить и добавить в воду для ванны.
• Ванна с травой череды: 2 ст. ложки травы на 1 л кипятка, поставить на водяную баню на 10 минут. Сняв с водяной бани, настаивать 2 часа, процедить и добавить в воду для ванны.
• При зудящих дерматозах хорошо помогают крахмальные ванны — 100 г крахмала развести в воде комнатной температуры в отдельной посуде, затем вылить в ванну.
• Успокаивающе действуют на кожу хвойно-валериановые ванны: на ванну — 25 мл настойки валерианы и 2 ст. ложки хвойного экстракта.
Холодовая аллергия
Холодовая аллергия проявляется чаще всего крапивницей — мелкой сыпью на коже в виде красных пятен, как от ожога крапивой, в основном на открытых частях тела — на ладонях, лице и ушах. Если аллергию не лечить, то она со временем распространяется и на другие, уже закрытые, участки тела. Крапивница может сопровождаться повышением температуры, болью в суставах, жидким стулом и общим недомоганием.
Аллергизирующие факторы бывают внешние и внутренние. Внешние — это морозный воздух и холодная вода при купании. Под действием холода (зимой после прогулки на морозе, а летом в результате переохлаждения тела после купания в водоемах) сначала появляется сильный зуд и болевые ощущения от холода, затем — красные пятна, выступающие над поверхностью кожи. Иногда они сливаются и образовывают большую площадь поражения с отеком кожи. Внутренние факторы — холодные напитки, которые вызывают зуд и отек губ.
Симптомы аллергии выражены несколько часов (максимум 48 часов), а если они удерживаются в течение 6–8 недель, то диагностируется хроническая холодовая крапивница.
Аллергическая реакция может начаться сразу после контакта с холодом, а может быть отсрочена на 9–72 часа.
Профилактика обострений холодовой аллергии
1. Зимой перед выходом на улицу необходимо нанести на открытые участки тела детский крем или перекипяченное масло.
2. Используйте белье и одеяла только из природных волокон.
3. При тяжелых реакциях на переохлаждение отмените купания в водоемах и длительное пребывание на холодном воздухе.
4. Летом начинайте закаливание кожи, применяя обтирание и обливание водой с постепенным снижением температуры воды. Сначала обливайтесь водой с температурой 25–20 °C, через 3–5 дней постепенно температуру можно снизить до 15–10°C. В дальнейшем можно делать контрастные обливания теплой и холодной водой.
Первая помощь при холодовой аллергии
1. При появлении зуда или отека кожи ребенку необходимо дать антигистаминные средства — тавегил, супрастин или кларитин. Если ребенок уже принимал противоаллергические средства, которые выписывал врач, то использовать нужно их. Эти препараты всегда должны быть в домашней аптечке.
2. Ежедневно делайте ребенку теплые ванны с отварами ромашки или крахмалом, которые снимают зуд и успокаивают кожу.
3. При холодовой аллергии перед выходом на улицу или купании в водоемах необходимо смазывать кожу противоаллергенным или детским кремом.
Аллергический ринит
Аллергический ринит — это выделения из носа с отеком слизистой, вызванный влиянием аллергического компонента. Бывает сезонный и круглогодичный аллергический насморк. Аллергеном может быть любое вещество, запах или продукт. Всего известно больше 10 000 видов аллергенов. Это пыльца разнообразных растений, микроскопические грибы, промышленная и бытовая пыль, шерсть животных и лекарственные препараты.
Другое название сезонного аллергического ринита — поллиноз (от латинского pollen — цветочная пыль). Обычно поллиноз обостряется весной и летом, реже — осенью, и практически не возникает зимой.
Симптомы заболевания
• Приступы чихания и постоянные выделения из носа, которые появляются после пребывания на улице в пору цветения растений-аллергенов, особенно в сухую и ветреную погоду, или дома, если аллергеном является домашняя пыль и другие вещества.
• Зуд в глазах и слезотечение.
• Поражение конъюнктивы (слизистой оболочки глаз).
• Возможна головная боль, общее ухудшение самочувствия.
• Иногда возникает изжога, появляются сухость во рту, охриплость голоса, кашель.
Оказание первой помощи
1. Исключите контакт ребенка с возможным аллергеном — пылью или пыльцой растений.
2. Уведите ребенка с улицы, если приступ ринита начался именно на воздухе.
3. Если это произошло дома, то сделайте влажную уборку и уберите из квартиры источники домашних аллергенов — ковры и мягкие игрушки, домашних животных, снимите тяжелые шторы. 4. Для уменьшения симптомов аллергического ринита используют антигистаминные средства: кларитин, кламин, супрастин и тавегил (последние вызывают сонливость, поэтому принимать их нужно с осторожностью).
Общие рекомендации для исключения приступов аллергического ринита
• Гуляйте с ребенком только ранним утром и в дождливую погоду, когда пыльца не активна.
• В сезон цветения закрывайте в квартире окна.
• На даче скашивайте травы, предупреждая образование цветочной пыльцы.
• Как можно чаще проводите влажные уборки.
• Боритесь с домашней плесенью, протирая стены и пол противогрибковыми средствами.
• Аллергический ринит успешно лечится гомеопатическими средствами, которые активизируют собственные защитные силы человека.
В 3-10% случаев аллергический ринит приводит к развитию бронхиальной астмы, а в 40% — вызывает отдышку, которая возникает при любых, даже незначительных физических нагрузках.
Source: 7second.at.ua
Читайте также
Вид:


Источник
Зуд и красные прыщики на лодыжках могут быть результатом банального комариного укуса, но иногда они говорят о сбоях и патологических процессах организма. Сыпь на щиколотках проявляется по-разному. Это могут быть маленькие папулы, волдыри, бляшки, красные пятна. Чаще всего такие появления доставляют неприятные ощущения, зудят и чешутся.
Для постановки точного диагноза и назначения грамотной терапии следует показаться специалисту, но стоит иметь представление о возможных причинах таких симптомов.
Бытовые причины

Красная сыпь после бритья
Часто высыпания – вовсе не симптом заболевания, а следствие внешних воздействий.
Сыпь на лодыжках может возникнуть как ответ на частые процедуры эпиляции и депиляции:
- аллергия на средства депиляции (воск, компоненты сахарной пасты и прочее);
- раздражение от частых механических воздействий бритвенным станком.
Высыпания в виде красноватых точек, которые чешутся, легко устранить при помощи средств народной медицины или используя специальные гели, успокаивающие кожу.
Особо чувствительная кожа может среагировать появлением сухости и раздражения на ткани, из которых изготовлена одежда или белье (колготки, чулки), обувь. Такая реакция может быть и в зимнее время, и летом, когда края брюк или длинной юбки соприкасаются с кожей лодыжек.
Еще одна причина – атака насекомых. Укусы ползающих и летающих насекомых повреждают кожные покровы, приводят к зуду и расчесам.
Кроме того, на жидкость, впускаемую в ранку многими кровососущими, бывает аллергия, расчесывая кожу в месте укуса на ногах, человек сам заносит микробы и инфекцию, иногда вызывающую сыпь на щиколотке, которая чешется.
Инфекция и грибок
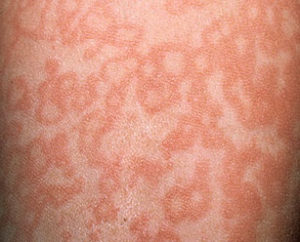
Рожистое воспаление
Существуют инфекционные заболевания, признаком которых может стать сыпь на лодыжках, которая чаще всего чешется.
- Воспаление рожистое – локализуется на ноге, именно на голени. Проявляется высыпаниями красного цвета. Название пошло от французского ruge – красный. Внешние проявления напоминают пятна (эритемы) с довольно четкими границами красноватого цвета. Спустя несколько дней после появления они шелушатся. Возникает зуд, жжение, болевые ощущения в области покраснений и чувство натянутости кожи. Заболевание сопровождается общими симптомами: озноб и высокая температура, слабость, иногда тошнота и рвота.
- Микоз – заболевание, возбудителем которого является грибок. Сыпь чаще появляется на стопе и щиколотке, красного цвета, похожая на язвочки. Они очень болезненны, со временем отшелушиваются.
- Чесоточный клещ. Маленький подкожный паразит, вызывает сыпь и сильный зуд на коже, где он обитает. На лодыжках или в других местах тела появляются точечные прыщики, которые вызывают непреодолимое желание почесать их.
Принято различать энантему и экзантему. Энантема – название симптома, сыпи различного происхождения (инфекционного, аллергического и прочего характера) на коже человека.
Экзантема – сыпь на слизистых оболочках и даже поверхности внутренних органов. Провоцируют энантему те же факторы.
Аллергия как причина высыпаний на щиколотках
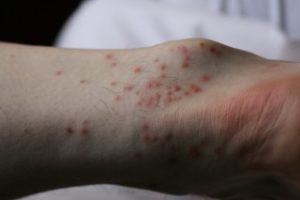
Аллергическая сыпь на щиколотках
Сыпь на щиколотках у взрослого и у ребенка иногда появляется как кожная реакция на аллерген. Аллергическую реакцию может вызвать пищевой продукт или внешний возбудитель. Сыпь аллергического генеза выглядит как крапивница: в виде волдырей, похожих на след от ожога крапивой.
У детей чаще встречается пищевая аллергия с кожными проявлениями в виде сыпи и зуда на лице, руках, ногах. У взрослых реакция может быть и на бытовую химию: стиральные и моющие средства, средства по уходу за кожей.
В погоне за красивым загаром люди, склонные к аллергии, могут получить вместо желаемого оттенка кожи сыпь на щиколотках красного цвета как аллергическую реакцию.
Аллергическую сыпь на ногах может провоцировать тесный контакт с домашними животными, шерсть и слюна которых является аллергеном.
Системные заболевания
Высыпания на коже ног являются симптомом некоторых серьезных патологий важнейших органов и систем человеческого организма. Описание патологий, сопровождающихся кожным зудом и сыпью на ногах, их клинических проявлений приведены ниже в таблице.
| Название заболевания | Кожные проявления | Возможные осложнения |
| Тромбофлебит (патология сосудов ног) | Воспаление вен нижних конечностей проявляется в виде четкого венозного рисунка синеватого оттенка. Они становятся плотнее на ощупь и сильно зудят, чешутся. | Тромбофлебит опасен тем, что оторвавшийся тромб способен попасть с током крови к сердечной мышце, мозгу и привести к летальному исходу. |
| Сахарный диабет | Сыпью могут покрыться ноги и любая часть тела. Такие высыпания приносят немало дискомфорта, зудят, чешутся. | Заболевание требует тщательной диагностики и постоянного контроля, грамотного системного лечения. Снять кожные проявления можно используя препараты местного действия. |
| Аллергическая пурпура | Покраснения и уплотнения могут появиться на нижних конечностях (чаще всего) и на любом участке тела. | Болезнь опасна своими осложнениями. Может поразить суставы, почки и прочие важнейшие органы и системы. |
| Базедова болезнь (патологический процесс в щитовидной железе) | Капилляры нижних конечностей расширяются. Появляются красноватые пятна на коже, отечность. | Излечение от недуга полностью снимает кожные проявления. |
Меры профилактики и лечения

Фенистил гель для лечения сыпи
Терапия должна быть направлена на устранение причины высыпаний. Кожные проявления могут уйти при правильном лечении основного заболевания.
Если кожная сыпь на ногах не связана с серьезными заболеваниями, иногда достаточно мер предосторожности для того, чтобы избежать укусов насекомых или аллергических реакций, либо использования довольно простых и безопасных средств устранения сыпи и зуда.
Сыпь, которая спровоцирована бытовыми причинами, легко устранить, используя отвары трав: чистотел, ромашку, череду. Зуд и волдыри от укусов насекомых можно устранить при помощи антигистаминных гелей и мазей, препаратов, снимающих зуд («Фенистил – гель», например).
Для профилактики укусов следует пользоваться репеллентами и надевать защитную одежду, отправляясь на прогулку в лес или места скопления насекомых.
Профилактикой аллергических реакций является пресечение контакта с аллергеном. Для лечения заболевания назначают антигистаминные препараты курсом.
Самолечением серьезных системных заболеваний заниматься нельзя, чтобы устранить причину и симптомы, нужно обратиться к врачу для диагностики и назначения терапии.
Источник
