Аллергия у грудного ребенка в паху

Пока малыш рос у мамы в животике, он был защищён он внешних раздражителей и механического воздействия. В первые месяцы жизни ребёнок только адаптируется к окружающей среде.
Он ещё совсем беззащитный и не может ничего сказать, что его беспокоит. Поэтому на малейшие изменения в организме крошечного человечка нужно вовремя обращать внимание, чтобы не допустить осложнений. Нередко у новорождённых появляется раздражение в паху. Происходит это по разным причинам.
Аллергия на еду
Если область паха у грудничка стала ярко-красной, мокнет сильнее обычного и чешется, и особенно если есть покраснения вокруг анального отверстия — вероятнее всего, это реакция на пищу. Она сопровождается и другими симптомами. Например, если это аллергия на молочный белок, то начинается ещё и тошнота, понос, частые срыгивания. Раздражаются слизистые, ребёнку труднее дышать, закладывает носик, глазки слезятся.
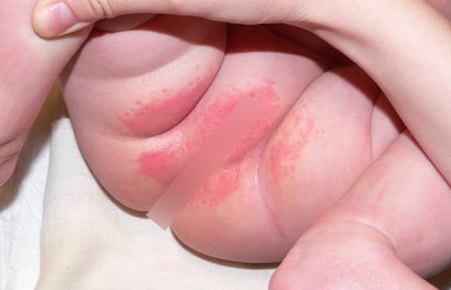
Аллергия бывает наследственной, а может возникнуть при слабеньком иммунитете. Иногда со временем она проходит, а иногда становится более выраженной. В любом случае маме нужно обратить внимание на своё питание, потому что при грудном вскармливании всё, что она ест, поступает через молоко к малышу. Если вы недавно ели что-то новое и непривычное для него, то возможно, что это и есть аллергенный продукт.
Чтобы исключить опасность, обратитесь к педиатру и сдайте пробы на предполагаемый аллерген. По результатам анализов врачи выпишут диету, и в течение года её нужно будет соблюдать. Потом вновь пройти обследование, и если аллергия пропала, то запрещённый продукт можно потихоньку вводить в рацион.
Аллергия на гигиенические средства
Если каких-либо желудочных расстройств у крохи нет, но в паху есть лёгкое покраснение, припухлости, при этом складочки не мокнут и нет язвочек, — это может быть аллергия на подгузники или косметику, контактный дерматит. Как бы ни рекламировали различные современные гигиенические средства, всегда есть вероятность, что ребёнку не подойдёт какой-то компонент, содержащийся в их составе. Аллергию могут вызвать и влажные салфетки, и косметические присыпки, и кремы. Если одежду недостаточно тщательно прополоскали после стирки, раздражение могут вызвать частички порошка.
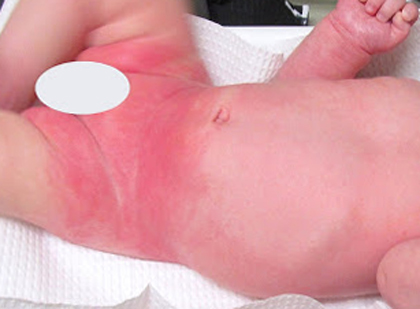
Лучше на время совсем отказаться от использования подгузников и косметики. Когда кожа грудничка придёт в норму, начинайте пользоваться этими средствами по одному, чтобы понять, на что была аллергическая реакция. Если источник зла выявлен, то нужно просто поменять его на другую марку.
Кстати, подгузники также вызывают раздражение, если ребёнок из них вырос. Обратите внимание на животик: если от памперса остается след или покраснение — значит, он уже мал. В этом случае нужно просто выбрать на размер побольше.
Потница
Сыпь с мелкими пузыриками говорит о перегреве. Многие родители излишне беспокоятся, что дитя замёрзнет, кутают его в несколько слоёв. А на самом деле ему может быть жарко, он потеет. Если ребёнок при этом активно двигается, то натирает кожу, особенно это заметно в местах складочек, причём не только в паху. Потница также появляется от синтетической одежды, которая не даёт коже дышать.
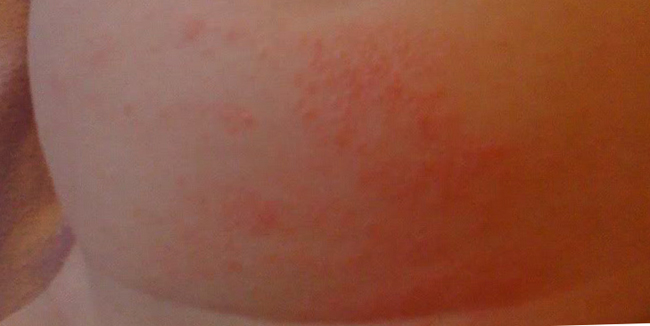
Чтобы потница исчезла, как можно чаще оставляйте крошку голеньким при комнатной температуре. Купайте в отварах ромашки, череды, коры дуба и шалфея — так пузырики подсушатся, и сыпь постепенно пропадёт. От кремов и тальков следует отказаться: они затрудняют работу сальных желёз.
Пелёночный дерматит
Ярко-красная сыпь с пузырьками, гнойничками, язвочками — это признаки пелёночного дерматита. Если он появился, это значит, что попка малыша часто соприкасается с мочой и калом. Это бывает, если редко меняют подгузник, или он плохо впитывает. В моче содержатся соли, при распаде они образуют аммиак, который и вредит нежной попке. При длительном контакте с испражнениями образуется благоприятная среда для бактерий и грибка. При искусственном вскармливании риск такого раздражения повышается.
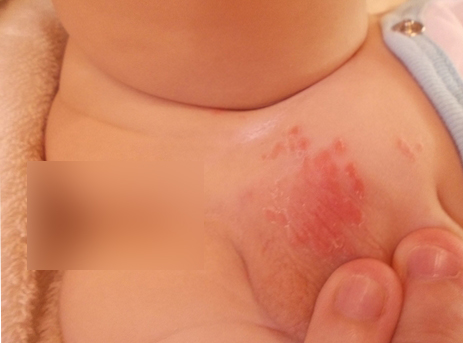
В этом случае лучше на время отказаться от использования памперсов. Поражённые участки промывайте слабым раствором марганцовки, отварами чистотела, ромашки, череды. Если используете подгузники, то предварительно на чистую сухую кожу наносите мазь Бепантен или Драполен — так контакт с испражнениями будет меньше.
Кандидоз
Хуже всего, если появляются покраснения с бахромчатыми краями, гнойничками. Это грибок Candida, который может попасть на кожу из детского кала. В кишечнике он появляется после лечения антибиотиками. Если при этом не вылечен пелёночный дерматит, то развивается кандидоз — молочница. При кандидозе у ребёнка также появляется белый налёт на нёбе, языке и щёчках.
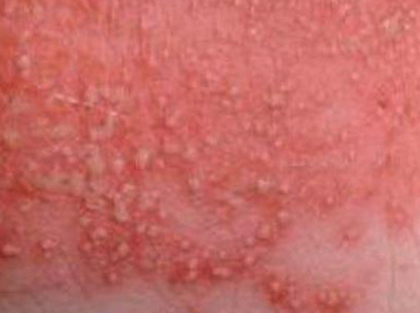
Если есть подозрения на кандидоз, нужно сразу обратиться к врачу и сдать анализы — тогда вам назначат правильное лечение. Если по каким-то причинам обратиться в поликлинику не получается, протирайте кожу раствором буры в глицерине, слабым раствором соды или марганцовки.
Профилактика
Чтобы избежать аллергических раздражений у грудничка в области паха, следует придерживаться следующих рекомендаций:
- Одевать его только в хлопчатобумажное бельё и одежду.
- Всю одежду проглаживать с внутренней стороны горячим утюгом, чтобы на кожу не попадали бактерии.
- Надевать одежду на малыша швами наружу, чтобы лишний раз не допустить неприятного трения.
- В подгузниках можно сделать несколько отверстий, чтобы попка лучше дышала;
- Менять подгузники каждые 2–3 часа.
- Как можно дольше оставлять ребёнка голеньким; если постоянно не получается, то хотя бы несколько раз в день по 10–15 минут, оптимальная температура при этом 23–25°С.
- Мыть крошку средствами без щёлочи, использовать отвары трав.
- После купания бережно, но тщательно вытирать кожу мягким полотенцем.
- Следить за своим питанием.
Источник
 Появление высыпаний на теле может свидетельствовать о различных процессах в организме. Дети грудничкового возраста наиболее подвержены аллергическим реакциям, так все системы еще находятся в стадии созревания. Иммунитет неправильно реагирует на обычные вещи и явления. В организме вырабатываются иммуноглобулины, которые выполняют защитную функцию. В результате атаки антигенного тела наружу высвобождаются гистамин и серотонин. Именно они способствуют возникновению аллергических проявлений.
Появление высыпаний на теле может свидетельствовать о различных процессах в организме. Дети грудничкового возраста наиболее подвержены аллергическим реакциям, так все системы еще находятся в стадии созревания. Иммунитет неправильно реагирует на обычные вещи и явления. В организме вырабатываются иммуноглобулины, которые выполняют защитную функцию. В результате атаки антигенного тела наружу высвобождаются гистамин и серотонин. Именно они способствуют возникновению аллергических проявлений.
Аллергия в паховой области у ребенка может проявляться в результате воздействия различных аллергенов. Довольно часто на фоне аллергических высыпаний возникает вторичное инфицирование. Ситуация усугубляется развитием патогенной микрофлоры.
Причины сыпи в паху
Высыпания в интимной области могут возникать в результате различных причин. Широко распространенными являются кожные изменения аллергического характера. Родители очень часто отмечают негативные реакции на памперсы, косметические средства и пищевые продукты.
Отсутствие должной гигиены также может провоцировать патологическое изменение кожных покровов. Сыпь на попе и в паху у ребенка может возникать как следствие неправильно подобранного подгузника, перегрева или инфицирования. Признаки заболеваний имеют схожие черты, но специалист с легкостью сможет дифференцировать причину.
| Заболевание | Изменения кожи | Локализация | Причины |
|---|---|---|---|
| Пеленочный дерматит | отек и краснота дермы; гнойнички; мокнущие пятна; | ягодицы; половые органы; | отсутствие гигиены; продолжительный контакт с калом и мочой; низкое качество подгузника. |
| Потница | мелкая сыпь розового окраса на чуть гиперемированной дерме; | естественные складки ( в область подмышек и паха, суставные изгибы); | перегрев; неправильная гигиена. |
| Пеленочный кандидозный дерматит | красные участки имеют четкие границы, пузырьки, трещины, белый налет; сильный зуд; | пах; складки; половые органы; | отсутствие должного ухода; присоединение вторичной грибковой инфекции. |
| Пищевая аллергия | сыпь красного цвета в виде узлов, пузырей, пятен, которые могут сливаться; усиливающийся зуд в вечернее время; пищеварительные расстройства; респираторные признаки; | отдельные участки тела; одновременно в нескольких областях; | введение новой пищи. |
| Контактная аллергия | высыпания различной формы; зуд; отечность; | пах; ягодицы; половые органы; | детская косметика; памперсы; текстиль; стиральный порошок. |
| Экссудативный дерматит | продолжительного характера опрелости; себорейные чешуйки; пятна, волдыри, пузыри красного цвета; сухость; | на конечностях; щеках; туловище; в паху; | наследственность; незрелость пищеварительной системы; дефицит ферментов; присутствие аллергенов в питании. |
| Акне (цветение) новорожденных | красные пятна с белыми головками; могут сливаться; | лицо; половые органы; | гормональные перестройки; незрелость организма. |
| Чесотка | зуд; пузырьки; крапивница; шелушение; | конечности; голова; ягодицы; туловище; суставные изгибы; | контакт с больным; контакт с инфицированными предметами. |
| Экзема | розовые пятна; шелушение; сухость; слияние в крупные участки; пузырьки; волдыри; корки; | паховые складки; | сильное потоотделение; отсутствие должной гигиены; аллергия; травмы кожных покровов; перегрев. |
| Инфекции мочеполовой системы | сыпь; краснота; боли; зуд; | паховая область; половые органы; | недостаточная гигиена; патогенная микрофлора; заболевания ЖКТ. |
Факторы возникновения аллергии
Каждый третий ребенок страдает от специфической иммунной реакции. Аллергия – болезнь современности. С развитием благ и комфорта иммунитет перестал получать должную нагрузку, которая была на него возложена в ходе эволюции. Так, в развитых странах процент сенсибилизации во много раз выше, чем в менее развитых регионах.
Факторы, провоцирующие аллергический ответ:
- Наследственность. Наличие подобных патологий у ближайших родственников увеличивает риск развития повышенной чувствительности на 30-70%.
- Снижение иммунитета, вызванное:
- хроническими заболеваниями;
- острыми инфекциями;
- приемом антибиотиков кормящей матерью или ребёнком;
- заболеваниями матери во время беременности;
- патологиями плода;
- частыми стрессовыми ситуациями;
- пагубными привычками.
- Несовершенство организма. До трех лет у малыша происходит дозревание и формирование систем пищеварения и иммунитета. С большой вероятностью после окончания этого периода проявления аллергии сходят на нет.
- Несоответствующее питание: несвоевременное ведение новых продуктов ребенку, неверный выбор питания матерью во время беременности, лактации, перевода ребенка на пищу с взрослого стола, кормление ребенка пищей в больших объемах.
- Нездоровая экологическая обстановка. Развитие городской и промышленной инфраструктуры ведет к повышению концентрации антигенов в воздухе.
Аллергены
Иммунитет может негативно воспринимать любые продукты, вещи, явления. Что именно он воспримет как чужеродный объект, предугадать тяжело, так как все зависит от особенностей организма и состояния здоровья.
| Вид | Аллергены | Сильные провокаторы |
|---|---|---|
| Респираторные |
|
|
| Контактные |
|
|
| Пищевые |
|
|
| Лекарственные |
|
|
| Инфекционные |
|
|
Симптоматика аллергии
Признаки негодования иммунитета напрямую зависят от причины, от состояния малыша и особенностей его организма. Симптомы имеют большую выраженность и интенсивный характер течения именно у детей. Чем младше ребенок, тем ярче будут проявления. У грудничка они могут развиваться в считанные минуты после контакта с причинным антигеном или через несколько часов и даже дней. В зависимости от причин сыпи высыпания могут быть красного или белого цвета.
| Первичные | Вторичные | Другие |
|---|---|---|
|
|
|

Аллергическая сыпь в паху
Аллергия в паху всегда сопровождается изменением кожных покровов, сильным зудом. Они могут дополняться и другими проявлениями:
- сыпь распространяется на другие участки тела;
- чихание, кашель;
- выделения из носа и глаз;
- отек Квинке;
- расстройства ЖКТ;
- признаки общей интоксикации;
- анафилаксия.
Данные симптомы могут возникать в результате игнорирования элиминации аллергена и лечения. Быстрое течение симптоматики может провоцировать опаснейшие состояния, при которых необходима срочная медицинская помощь.
Диагностика
Обращаться к специалисту необходимо при появлении первых симптомов. Это поможет не допустить развития опасных осложнений и выявить причину. Понадобится консультация таких специалистов:
- Педиатр. Произведет осмотр, опрос, направит на дополнительную диагностику и к профильным специалистам.
- Дерматолог. Поможет исключить дерматологические заболевания, вызванные бактериальными инфекциями.
- Гинеколог или уролог в зависимости от пола ребенка. Исключит заболевания мочеполовой системы.
- Аллерголог. Диагностирует аллергию и выявит раздражители.
В период исследований необходимо создать гипоаллергенный быт и минимизировать контакт с возможными источниками патологической реакции. Рекомендуется записывать все продукты, медикаменты, которые употребляет ребенок, и фиксировать реакции на них. Это поможет выявить причину пищевой или лекарственной аллергии.
В качестве лабораторных исследований проводятся:
- Общий анализ крови. Повышение базофилов и эозинофилов свидетельствует о наличии аллергического момента.
- Определение общего Ig E. Увеличение показателей говорит о возможной аллергической реакции. О достоверности результатов можно говорить лишь при проведении у ребенка старше 6-месячного возраста.
- Выявление специфического Ig E. Определяет причинный источник: реакция возникает на тот или иной компонент, который добавляют в кровь в лабораторных условиях.
Исследования крови не оказывают негативного влияния на ребенка, так как отсутствует непосредственный контакт с аллергеном. Диагностику крови проводит лаборант, добавляя в кровь различные аллергены.
Быстрым и эффективным методом определения причинного вещества являются кожные аллергопробы, но их можно проводить детям старше трех лет. До этого возраста риск возникновения негативных последствий слишком велик, а достоверность данного метода – мала, так как кожа малышей чувствительная и нежная, а это может давать ложноположительный результат. Также запрещено проводить аллергопробы детям, которые перенесли анафилактический шок.
Кожные аллергопробы:
- аппликационный тест;
- скарификационный тест;
- прик-тест;
- провокационный тест.
Аллерген наносится на кожу и проводится фиксация в течение 20 минут, с помощью аппликаций – два дня.
Лечение
Основным моментом лечения является устранение аллергена. Если подтвердился ответ на пищевой компонент, тогда его необходимо полностью исключить из рациона. Питание кормящей матери и ребенка должно быть лишено высоко- и среднеаллергенных продуктов. Очень важно, чтобы смесь была подобрана с учетом особенностей малыша, восполняла все его потребности, соответствовала возрасту и не вызывала негативного ответа организма.
Если же подтвердилась контактная форма гиперчувствительности, тогда необходимо исключить домашних животных, бытовую химию, косметические средства, памперсы. Во время обострений не стоит вводить в обиход ребенка новые предметы или продукцию – это может лишь усугубить ситуацию.

Антигистаминные препараты
Медикаменты, дозы и курс выбирает только доктор. В качестве симптоматической терапии в первую очередь назначают антигистаминные препараты. Для малышей используют лекарственные препараты в каплях: Зодак 0+, Фенистил 1+, Зиртек 6+.
Для восстановления дермы назначаются гели и крема, снимающие покраснения, отек, зуд. К ним относят: Декспантенол мазь 0+, Элидел крем 3+, Фенистил гель 6+, Деситин 0+, Ла-кри 1+. Если ситуация тяжелая, тогда назначаются гормональные мази. Они минимально проникают в кровоток, поэтому не оказывают негативных последствий. Но назначения делает только врач.
Для вывода токсинов и аллергенов из организма назначаются энтеросорбенты, такие как: Смекта, Полисорб, Энтеросгель, Белый уголь, активированный уголь, Лактофильтрум. Данные препараты безопасны и разрешены с первых недель жизни.
Эффективным считается использование ванночек или протираний кожи отварами ромашки, череды, календулы, крапивы. Они помогают снять воспаление, красноту и зуд. Так же отлично с этим справляется водный раствор соды (одна ложка на стакан воды).
Чтобы предотвратить вторичное инфицирование, можно протирать пораженные участки водой чайного дерева. Для ее приготовления необходимо в стакан с водой добавить пару капель эфирного масла чайного дерева. Оно отлично обеззараживает кожу, препятствует росту патогенной микрофлоры и помогает восстановить дерму. Перед применением любых народных средств необходимо проконсультироваться с лечащим врачом.
Прогноз и профилактика
Аллергия поддается лечению, но необходимо постоянно держать руку на пульсе. Для этого следует:
- Исключить аллергены из повседневной жизни и питания.
- Регулярно проводить уборку помещений.
- Использовать качественную косметику, порошки и бытовую химию. Все эти средства должны быть полностью безопасными для самых маленьких деток и не вызывать негативных реакций.
- Найти «свои» памперсы, которые подходят конкретному ребенку.
- Поддерживать оптимальный температурный режим и влажность в помещении.
- Регулярно проветривать комнату.
- Отрегулировать режим сна и бодрствования.
- Минимизировать стрессовые моменты.
- Больше времени проводить в благоприятных экологических условиях.
- Выбирать качественную пищу в соответствии с возрастными критериями.
- Строго под контролем врача применять медикаменты.
- Своевременно лечить возникающие заболевания.
- Укреплять иммунитет с помощью витаминов.
- Проводить закаливающие процедуры.
Здоровье малыша зависит от компетентных действий врача и родителей.
Источник
