Что делать если аллергия на противозачаточные таблетки

В современном мире многие женщины сталкиваются с проблемой нежелательной беременности, и одним из способов ее предотвращения является прием контрацептивных препаратов.
Противозачаточные средства, как и любое лекарственно средство обладают рядом побочных эффектов, среди которых есть и аллергия.
Аллергия может возникать по причине:
- Неправильного применения препарата.
- Индивидуальной непереносимости компонентов.
- Гиперчувствительности организма.
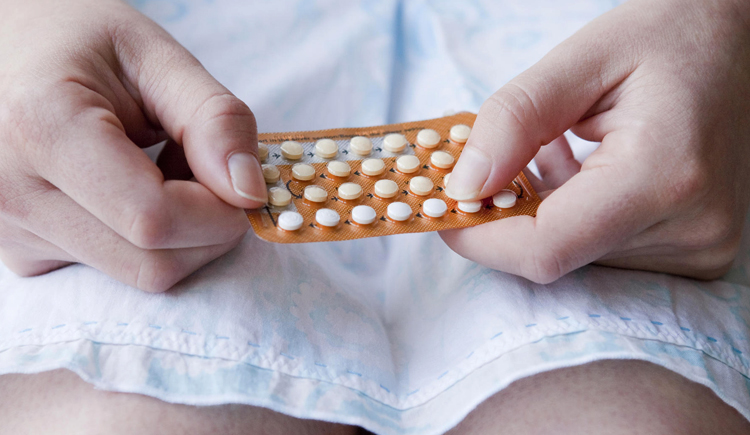
Как понять, что это аллергия?
Есть ряд симптомов, указывающий на то, что у вас началась аллергия на препарат. Это может быть покраснения кожи, зуд, раздражение, шелушение кожи, отечность и болезненность. При возникновении любых отклонений от обычного самочувствия следует рассмотреть вариант возникновения побочных эффектов на прием контрацептивов. Следует как можно раньше обратится к врачу для правильной диагностики и назначения соответствующего лечения.

Как проявляется аллергия на противозачаточные средства?
Самыми распространенными проявлениями аллергизации организма являются:
- Крапивница. Проявляется зудящими покраснениями кожи на самых разных участках. Самыми распространенными зонами является: шея, лицо, руки и живот. Крапивницу диагностирует врач дерматолог или аллерголог. Для диагностики проводят осмотр и проводят диагностические тесты.
- Шелушение кожи. Возникает сухость кожи, возможно возникновение микротрещин. Первым что нужно сделать, это отменить прием лекарств и обратится к врачу, для подбора более подходящего контрацептива.
- Уретрит аллергический – побочный эффект противозачаточного средства местного применения.
- Отечность и припухлость. Появляется уже через двое – трое суток после первого приема лекарства.
- Вульвовагинит. Довольно редкий побочный эффект, встречается при неправильном приеме препарата.
- Баланит, баланопостит – это отечность половых губ, покраснение слизистых женской половой системы, может быть реакцией как на противозачаточные средства, так и на спермацидные.
- Слезотечение, кашель, насморк, затрудненное дыхание, тошнота и рвота.
Лечение аллергии
Если аллергическая реакция возникла, первое что необходимо – отменить препарат и обратится к врачу. Кашель и слезотечение можно вылечить приемом антигистаминных средств из домашней аптечки. Подойдет «Супрастин», «Зодак» и другие препараты.
Крапивница – это очаговые покраснения кожи, как «ожог крапивой». В месте поражения может чувствоваться жжение и болезненность. При прикосновении чувствуется отечность кожи. Врач назначает прием антигистаминных средств 3-го поколения, до момента полного выздоровления, отмену контрацептивов и использование отваров трав для более быстрого снятия покраснений и отечности.
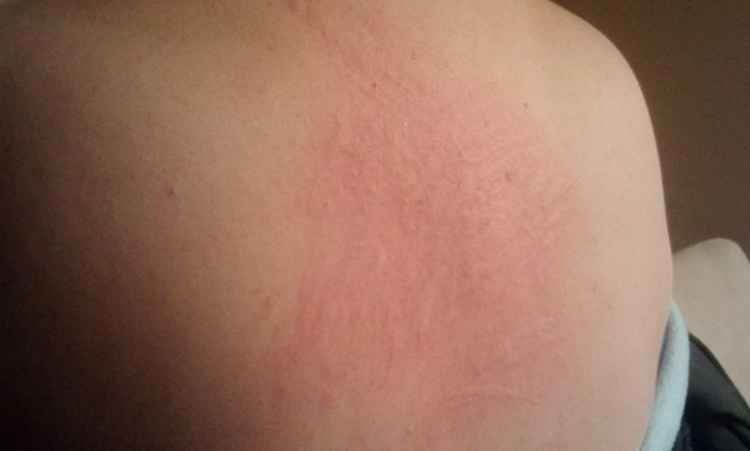
Крапивница требует консультации специалиста, ни в коем случае не следует заниматься самолечением, это может только ухудшить симптомы. Зачастую, подбор другого контрацептива решает все проблемы.
Вульвовагинит – это воспаление вульвы. Встречается как у девушек, так и у женщин. Помимо приема противозачаточных средств, вульвовагинит может вызывать использование презервативов (реакция на латекс), инфекционные и вирусные заболевания, интоксикация организма.
Проявлениями заболевания являются следующие симптомы: зуд, болезненность при мочеиспускании, выделения, жжение. На время лечения следует отказаться от препаратов, и предохранятся другими способами: использованием презервативов, применение местных спермацидных средств, установка спирали.
Лечение назначается врачом. Обычно это постельный режим и промывание раствором из ромашки, календулы, перманганата калия.
Уретрит – еще одно проявление аллергии в результате гиперчувствительности, часто развивается совместно с аллергическим циститом. Симптомы: болезненность при мочеиспускании и занятиях сексом, воспаление половых органов. Диагностика осуществляется взятием мазков из влагалища. В случае обнаружение эозинофилов подтверждают наличие аллергии. Лечение назначает специалист – прием антибиотиков.
Баланит – воспаление слизистых оболочек половой системы женщины. Протекает заболевание довольно тяжело и долго из-за анатомического строение женской репродуктивной системы. Симптоматика болезни следующая: зуд, выделения гнойного характера из влагалища,боль во время секса, раздражение и шелушение. Лечение следует проводить незамедлительно при возникновении симптомов, оно включает в себя: применение противогрибковых мазей и свечей, иногда таблеток. Важно помнить, что баланит, лишь провоцируется приемом противозачаточных средств. Причиной же болезни являются грибки рода Кандида.
Источник
2014-08-02 11:17:50
Спрашивает Юлия:
Здравствуйте. Хотела бы проконсультироваться по следующему вопросу. Наблюдаюсь у иммунолога, был поставлен диагноз иммунодефицит, микст-герпервирусная инфекция. В июле 2013 года пошел песок с почки, после началось воспаление, пролечили антибиотиками, потом, в сентябре, начался аднексит и цистит, длительное время лечили без антибиотиков, на спине начались высыпания, дерматолог сказал что это опоясывающий лишай, и передал гинекологу, что бы тот положил меня на стационар, так и сделали, пролечили антибиотиками. Опоясывающий тоже лечила, он быстро прошел. В октябре меня выписали. А в декабре, я чем-то похожим на грип заболела,при этом был еще и стоматит, очень серьезный, лечилась 2 недели, была температура, болело горло, нос заложен и весь рот в ранках.Острая стадия прошла, но температура продолжала держаться в районе 37 -37,3 градусов. Воспалился и болел подчелюстной лимфоузел, начали болеть височно-челюстные и нижнечелюстные суставы, отдавало в уши, из-за этого сильно болела голова, начала болеть шея (есть остеохондроз). Хождения по врачам привели к иммунологу, сдала анализы, и был поставлен диагноз. По иммунограмме отклонения в CD4, они чуток понижены, и что-то еще (она не у меня на руках). Биохимия — норма, чуть увеличены показатели альфа амилазы (заподозрили болезнь поджелудочной), но копрограмма — норма. Анализы крови на вирусы:
ВЭБ-NA,LgG — 871 (+++), при диапазоне нормы меньше 90- отрицат, больше 110 — положительно.
ВЭБ-VCA,LgG — 496 (++), диапазон тот же.
ВГЧ -6, LgG — 64 (-) диапазон тот же.
ВПГ-1, LgG — 97 (+++), диапазон 9- отрицательно, 11 — положительно.
ЦМВ, LgG — 7,9 (+++), диапазон 0,8 — отрицательно, 1 — положительно.
Токсоплазма, LgG -0,6 (-), диапазон 20- отрицательно, 30-положительно.
Анализ ПЦР (горло)(буккал. соскоб, кол-ое определение):
ЦМВ — не обнаружен.
ВЭБ — менее 500 копий/мл, диапозон 500-10 000 000 копий/мл. аналитическая чувствительность 4*10*2 копий/мл.
ВГЧ6 — 9*10*2 копий/мл. диапазон тот же.
Назначили лечение:
Валавир 1т. 2 раза в день 5 дней, затем 1т. 1р. в день 10 дней, затем 1 т. через день 10 таблеток. Уколы циклоферона (10 уколов), Иммуноглобулина чел. против, ВЭБ (3 укола по 3 ампулы), проти ЦМВ (2 укола) и Герпеса 6 (2 укола по 2 ампулы) по схеме. Так же Гинсомин 1 т. в день. Цетрин 1 т. в день. Для горла горлоспас -10 дней, респиброн — 10 дней, эребра -10 дней и так 3 месяца. После последнего укола циклоферона, начало болеть горло, заложило нос ( на меня в маршрутке девушка кашлянула), на следующий день температура 38,5. Начал болеть кишечник, шея и голова тоже. Попала к гастроэнтерологу — все в норме, потом — к иммунологу, она предположила что это грип, а для шеи направила меня к невропатологу, тот посоветовал массаж и мануальную терапию, так как уже пила противовоспалительные не стероидные. При этом я проверила гинекологию — все хорошо. Сдала анализы повторно:
ВЭБ-NA,LgG — 879 (+++), при диапазоне нормы меньше 90- отрицат, больше 110 — положительно.
ВЭБ-VCA,LgG — 1338 (+++), диапазон тот же.
ВГЧ -6, LgG — 62 (-) диапазон тот же.
ВПГ-1, LgG — 45,1 (+++), диапазон 9- отрицательно, 11 — положительно.
ЦМВ, LgG — 4,91 (+++), диапазон 0,8 — отрицательно, 1 — положительно.
Повторная биохимия показывает норму везде кроме альфа амилазы (там незначительное превышение), и креатинина (у меня пиелонефрит хронический, и цистит).
То есть незначительное улучшение везде, кроме ВЭБ, он активировался, или во время лечения или чуть позже. Так как чувствовала я себя паршивенько, мне назначили еще иммуноглобулин человека против герпеса 1-го типа 5 уколов по 3 ампулы, а для спины и суставов цель Т, и дискус композитум в уколах. Позвоночнику стало полегче, а вот горло совсем разболелось и пошла сыпь. Так же пошла сыпь на лице и за ушами,чуть чуть на плечах, похоже на аллергию (я с детства аллергик), назначили мазь триместин,за ушами все прошло , но на лице мелкая сыпь осталась, как сказала иммунолог не похоже на инфекционное, больше как будто воспалились то ли потовые железы, то ли поры, я не запомнила, но я буквально месяц как перестала пить противозачаточные, может из-за этого. Пошла к лору, у меня как раз высеяли флору в носу золотисты стафилококк 10*6, в ушах эпидермальный 10*6, во рту кандида 10*5. Так как титры не большие проводила санацию хлорофилиптом и элекасолом, и 5 процедур кварцевания, и пропила 8 дней гропринозин по 5 т. в день, с расчета по массе тела. Мазала горло люголем, полоскала так же раствором соды и морской соли. Так же против кандиды пью Микокс. Еще пью травяные чаи. В общем уже и не знают что со мной делать. Так как горло продолжает быть красным (вернее дужки горла), так же периодически появляются ранки во рту, все мажу постоянно мазями. Заметила что после гропринозина становится легче, ушла температура, и реже проявляется цистит, я так же месяц принимала препараты (Цистон, канефрон, цитал), но мочевой и почки давали о себе знать, шея и челюстные суставы болят и хрустят, хотя по анализам воспаления нет (биохимия — общий белок и фракции в норме). Щелочная фосфотаза в норме, бирулин прямой и непрямой тоже. Калий, натрий, хлориды, кальций — все в норме, только калий на верхней границе.Может вы сможете что-то посоветовать? Заранее спасибо.
Источник
Сумасшедшая страсть между двумя влюблёнными (а иногда и не очень влюблёнными) нередко оборачивается печальными последствиями.
Незапланированная беременность, инфекции, передающиеся половым путём — выход из ситуаций, конечно, есть. Но при любом раскладе приятного мало. Лечение, как минимум, требует времени и финансовых затрат. Нежеланный ребёнок, если женщина решила родить и воспитывать его, вряд ли получит достаточно любви и внимания. Отказ от малыша тоже не гарантирует ему, что из стен детского дома он когда-нибудь отправится в счастливую семью (хотя бывают и такие случаи). О последствиях аборта мы уже писали.

Верный способ защитить своё здоровье и предотвратить незапланированную беременность — предохраняться. Методов много. Кому и какой способ защиты предпочтительнее, что делать в экстренных случаях, ВашГород.ру помогала разбираться врач-акушер-гинеколог женской консультации № 1 Новокузнецкой городской клинической больницы № 29 Елена Андреева.
ВГ: Елена Борисовна, какие средства контрацепции вы назвали бы наиболее эффективными — и в целях предохранения от нежелательной беременности, и для защиты от инфекций, передающихся половым путём (ИППП)? Есть ли чудо-препарат, дающий стопроцентную гарантию?
ЕА: Что касается стопроцентной гарантии, таких препаратов нет. О наиболее эффективной защите можно говорить тогда, когда средства контрацепции используются сочетанно — приём комбинированных оральных контрацептивов (КОК) плюс применение презерватива при половом акте.
ВГ: А правда, что презерватив может вызвать аллергию?
ЕА: Да, такое бывает, но редко. Дело в том, что сейчас презервативы в основном изготовлены из силикона — организм может отреагировать именно на это вещество. Или на смазку. У партнёров, как у мужчин, так и у женщин, могут появиться зуд, жжение, покраснения, отёчность половых органов. В этом случае стоит сменить марку презерватива.
ВГ: Аллергию, вызванную использованием презерватива, нужно лечить или она проходит самостоятельно?
ЕА: Аллергия пройдёт самостоятельно, но, конечно, не сразу. Поэтому можно принять любые антигистаминные препараты.
ВГ: Давайте поговорим об оральных контрацептивах. Может ли женщина самостоятельно подобрать противозачаточные таблетки?
ЕА: Этого делать не рекомендуется. Сейчас очень много гормональных препаратов. Их эффективность зависит от возраста, веса женщины, от того, курит она или нет, какие заболевания у неё были в анамнезе. При назначении таблеток мы всё это выясняем. Поэтому лучше, чтобы оральные контрацептивы подобрал врач, особенно, если пациентка собирается принимать их длительное время.

ВГ: Разрешены ли противозачаточные таблетки девушкам до 18 лет?
ЕА: Да, но тоже с индивидуальным подходом.
ВГ: Какие основные противопоказания для приёма противозачаточных таблеток?
ЕА: Во-первых, курение. Это касается женщин любого возраста. Никотин способствует сгущению крови, гормональные таблетки — тоже. В результате может возникнуть риск тромбоза. Гормональные таблетки, которые разрешены при курении, есть. Но повторюсь: подобрать их должен врач. Ещё одно противопоказание — наличие тромбозов у женщины или у её родственников. Речь идёт об инфарктах, инсультах, тромбах в венах и так далее. Третье — онкология у женщины или у её родственников. Четвёртое — заболевания печени, почек у женщины в данный момент, например, кистозные изменения, доброкачественные опухоли. Это основные противопоказания. Все остальные, указанные в инструкции к таблеткам, — относительные.
ВГ: Правда ли, что от противозачаточных таблеток женщины полнеют?
АЕ: Неправда. Такой эффект наблюдался от приёма гормональных таблеток первого поколения лет 30−40 назад. В них содержалось в 20−30 раз больше гормонов, чем в современных препаратах. В препаратах нового поколения микроскопические дозы гормонов, которые не влияют на увеличение веса. Более того, ряд современных таблеток, наоборот, вызывают его снижение. В моей практике такие случаи есть.
ВГ: В течение какого времени можно принимать оральные контрацептивы и надо ли делать перерывы?
ЕА: Принимать гормональные таблетки можно столько, сколько нужно. Скажем, не собирается женщина беременеть три-четыре года — пусть принимает, никаких перерывов делать не нужно. Если, например, женщина родила, и больше вообще не планирует детей, — таблетки можно принимать до тех пор, пока есть необходимость, будь это 10−15 лет. При этом нужно обязательно проходить диспансерные осмотры два раза в год, сдавать анализы (по назначению врача), делать УЗИ молочной железы и органов малого таза.
ВГ: Могут ли оральные контрацептивы оказывать лечебный эффект при женских заболеваниях?
ЕА: Да, есть контрацептивы, которые оказывают лечебный эффект при эндометриозе, полипах эндометрия, миоме, склерокистозных изменениях яичников. Есть даже противозачаточные, которые назначаются для лечения угревой сыпи. Но не забываем: возможность применения гормональных препаратов обговариваем с врачом.

ВГ: Как оральные контрацептивы влияют на возможность зачатия?
ЕА: Гормональные таблетки последнего поколения не оказывают негативного влияния на возможность зачатия.
Беременность может наступить уже в первый менструальный цикл после того, как женщина прекратила принимать оральные контрацептивы. К тому же, ряд гормональных препаратов содержит фолиевую кислоту, которая является средством профилактики пороков развития плода. Более того, противозачаточные таблетки могут повысить вероятность зачатия.
К примеру, женщина в течение определённого времени не может забеременеть. Ей назначают оральные контрацептивы на пару месяцев. В этот период яичники отдыхают, овуляция не происходит. Когда женщина перестаёт принимать таблетки, в организме происходит скачок гормонов, и шансы забеременеть повышаются.

Есть случаи, когда после приёма гормональных препаратов беременность не наступает, и женщины списывают это на таблетки. Но оральные контрацептивы здесь ни при чём. Это связано с теми гормональными изменениями, которые происходили в организме женщины до приёма препаратов.
ВГ: Насколько эффективны календарный метод предохранения и прерванный половой акт?
ЕА: Прерванный половой акт гарантирует 50%, а календарный метод — 30−35% эффективности. Но никакой защиты от инфекций, передающихся половым путём, эти методы не дают.
ВГ: В каких случаях целесообразно установить внутриматочную спираль?
ЕА: Внутриматочная спираль подходит рожавшим женщинам, у которых только один половой партнёр, а беременность не планируется, как минимум, ближайшие 3−4 года.
ВГ: А вообще на какой период рассчитана спираль?
ЕА: В инструкциях указан срок пять-семь лет. К примеру, спирали с золотыми добавками рассчитаны на семь лет. Но мы рекомендуем извлекать их через четыре года. Все внутриматочные спирали — с медьсодержащей проволокой, она окисляется, и у женщины могут появиться выделения, запахи, нарушиться менструальный цикл, поэтому через четыре года рекомендуем заменить спираль, если есть необходимость.
ВГ: Новую можно поставить сразу после извлечения старой?
ЕА: Нет, не сразу. Нужно подождать хотя бы один месяц, чтобы восстановилась слизистая матки. После можно поставить новую спираль.
ВГ: Сама процедура установки спирали болезненная?
ЕА: Не болезненная, но немного неприятная. Это обусловлено тем, что во влагалище вводятся гинекологические инструменты. Но процедура занимает не больше двух минут. После установки никаких ощущений у женщины нет: спираль не чувствуется. А вот партнёры иногда жалуются на дискомфорт при половом акте. Но это, скорее, психологический момент. За свою 30-летнюю практику заметила: если женщина не скажет мужчине, что поставила спираль, он ничего не чувствует, если поставит в известность, — партнёр начинает «чувствовать» и уверяет, что во время полового акта ему «что-то колет» (смеётся). В таких случаях укорачиваем усики спирали.
ВГ: Внутриматочные спирали влияют на возможность зачатия?
ЕА: После удаления внутриматочной спирали рекомендуем два-три месяца предохраняться. Это необходимо, чтобы восстановилась слизистая матки, созрел эндометрий, и впоследствии не было угрозы выкидыша.
ВГ: Один из способов контрацепции — гормональное кольцо. Расскажите о нём подробнее, пожалуйста.
ЕА: Гормональное кольцо женщина самостоятельно устанавливает во влагалище. Принцип действия такой же, как у оральных контрацептивов. Преимущество кольца в том, что гормоны выбрасываются только в матку и яичники — в большой круг кровообращения они не попадают, то есть не проходят через печень и почки. Плюс у него гораздо меньше противопоказаний, чем у таблеток. Защита от беременности — 100%. Кольцо устанавливается на пятый день с начала месячных сроком на три недели — до начала очередной менструации. Такой метод очень эффективен для молодёжи.

ВГ: Что такое контрацептивы-имплантанты? В чём их преимущества и недостатки?
ЕА: Это капсула размерами 4 см на 2 мм, которую специальным шприцем вводят под кожу на предплечье. Рассчитана на два-три года, в зависимости от веса женщины, наличия тех или иных заболеваний. Капсула ежедневно выбрасывает в организм женщины гормоны для подавления процесса овуляции. Противопоказания точно такие же, как и у гормональных таблеток. Удаляют капсулу путём небольшого (около 0,5 см) разреза кожи. У этого способа контрацепции очень много побочных эффектов — кровомазание, нерегулярные месячные, кисты яичника, увеличение веса, головная боль, риск тромбозов. В медицинской практике такой метод используется только по социальным показаниям, то есть в тех случаях, когда женщине нельзя беременеть — например, она страдает психическими заболеваниями или алкогольной, наркотической зависимостью.
ВГ: Как снизить риск беременности и возможного заражения ИППП после незащищённого контакта? Чем опасна экстренная контрацепция?
ЕА: Препараты для так называемой экстренной контрацепции есть (продаются в аптеках — прим.ред.). Категорически нельзя пользоваться такими таблетками девушкам до 18 лет и женщинам старше 35 лет, особенно курящим. Эффективность этих препаратов составляет 95%, если принять таблетку в первые 24 часа после незащищённого полового акта. Если с момента полового контакта прошло более 48 часов, эффективность снижается до 58%. При ожирении (особенно второй и третьей степени) — примерно на 50%.
Чем опасна экстренная контрацепция. Таблетки содержат очень большую дозу гормонов. После их применения много побочных эффектов: нарушения менструального цикла, головная боль, тошнота, рвота. Если беременность всё же наступает на фоне приёма этих таблеток, то её обязательно нужно прервать. Вынашивать нельзя, так как есть большая вероятность пороков развития плода.
Теперь что касается профилактики инфекций, передаваемых половым путём. Сразу после незащищённого полового акта нужно обязательно помочиться и сделать спринцевание влагалища анестетиком. Обязательно сдать анализы на ИППП. Чем быстрее, тем лучше — хотя бы в течение одной-двух недель после незащищённого контакта. Анализы на такие заболевания как сифилис и ВИЧ надо через полгода повторить, даже если результаты первых оказались отрицательными: у этих инфекций длительный инкубационный период.
И помните: обязанность заботиться о своём здоровье и не наносить ему вред прописана в федеральном законе 323-ФЗ «Об охране здоровья граждан». Берегите себя.
Источник

