Что если не лечить пищевую аллергию
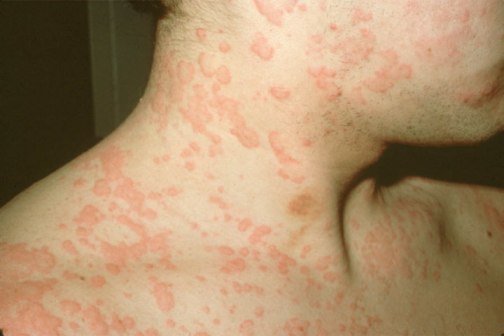
Пищевая аллергия – это реакция иммунитета на определенные продукты питания, развитие симптома личной непереносимости компонентов пищи.
Аллергеном выступает еда, которую мы употребляем каждый день. Хотя специалисты в данной области уверены, что аллергия на продукты питания встречается редко.
Восприимчивость организма к химическим веществам, которые содержит пища, зависит от состояния иммунитета. Ответ организма на аллерген развивает при вступлении в реакцию иммуноглобулина Е и компонентов. Заболевание бывает выраженного и скрытого типа.
Выраженная аллергия проявляется после приема пищи. Скрытый тип заболевания более активный и имеет свойство накапливаться, часто приводит к хроническому течению болезни, на начальном этапе симптомы не проявляются.
Причины появления аллергии
Росту заболевания пищевой аллергией оказывает содействие излишнее питание, однообразное, употребление в пищу консервации, которые содержат много красителей и усилителей вкуса.
Многие из них могут взаимодействовать с белками, в итоге чего образуются компоненты, имеющие антигенные свойства. Например, общеизвестны случаи бронхиальной астмы и крапивницы у людей, использующих в еду таблетки, включающие лимонный пигмент тартразин.
Опытным путем также зафиксировано, что при прибавлении в пищу ферментных веществ, производящихся из гриба аспергилла, в человеческой крови возникают антитела.
Причины заболевания могут быть следующие:
- наследственная и генетическая предрасположенность (обосновано, что если кто-то из родных людей мучается аллергическими проявлениями, то это болезнь перейдет по наследству);
- человек имеет вредные привычки (курение, злоупотребление спиртными напитками способствуют развитию гастрита и других проблем с пищеварением);
- несоблюдение правильного питания (кто питается однообразно, или ест сухомятку, риск развития аллергии увеличивается);
- продукты питания, содержащие усилители, красители, канцерогены (эти компоненты организм воспринимает как чужеродное тело, и иммунитет отвечает на их появление ответной реакцией);
- беременная женщина много употребляет продуктов, способных вызвать аллергию у ребенка;
- ранний прикорм грудного ребенка;
- прием лекарственных препаратов для лечения малыша на первом году жизни;
- врождённые аномалии пищеварительной системы (печень, желудок);
- заболевания щитовидной железы у женщин.
Аллергия на органические соли сернистой кислоты – эти вещества используют для яркости цвета готовых блюд. При употреблении в пищу появляется задержки в дыхании и развивается аллергический шок. Сульфиты вызывают тяжелые приступы удушья.
Симптомы

Симптоматика аллергии достаточно разнообразна по своему характеру и месту расположения:
- кожные реакции: кожа сохнет, появляется сыпь и покраснение (см. фото выше), сильно чешется;
- со стороны органов дыхания: аллергический насморк, нос закладывает, чихание, кашель, в отдельных случаях с отделением мокроты, наблюдается отек глотки, увеличивается слезоточивость, трудное дыхание, астма;
- со стороны органов пищеварения: рвота, расстройство кишечника, тянущая боль в животе;
- бессонница.
- небольшое увеличение температуры тела.
- гипертония и гипотония.
Диагностика заболевания
Для постановки диагноза проводят медицинские тесты и тест на аллергию.
Большой смысл содержит составленный анамнез, который содержит знания о выявлении ранее аллергических реакций, особенности течения болезни, условие работы, бытовые условия, использование химии и т.д.
Диагностику в данном случае проводит аллерголог.
При сборе анамнеза доктор проверяет:
- наследственный фактор (присутствие заболевания у родных больного);
- при введении вакцины смотрят реакцию непереносимости на лекарство;
- влияние климатических условий;
- иммуноферментный анализ, исследование антител;
- воздействие различных нагрузок, стрессовых ситуаций;
- наличие вирусных заболеваний;
- проверяют связь с вынашиванием ребенка, родами, гинекологическими заболеваниями;
- какие продукты употреблял пациент, использование бытовой химии, наличие домашних животных, имеются ли комнатные растения, ковры, шерстяные одеяла.
Проводится наблюдение больных на допустимость появления аллергических реакций при приеме конкретных продуктов. Для специфического обследования требуется ведение пациентом пищевого дневника, куда фиксируют часы приема еды, ее ингредиенты, число пищевых продуктов, метод готовки, и появления нежелательной реакции.
Диагностирование подобных проявлений длится продолжительное время, потому в разных ситуациях требуется введение записей на протяжении 1 месяца. Дополнительно, в записях нужно фиксировать дозу лекарств, стрессовые и другие причины, способные влиять на организм.
При обнаружении пищевого аллергена его элиминируют из пищевого рациона, а восстановление признаков заболевания после вторичного приема аллергического продукта помогает поставить точный диагноз.
Иногда пищевая непереносимость не связана с продукта питания. Причина в дисбактериозе и связана с другими патологиями внутренних органов.
Лечение пищевой аллергии у взрослых
Первая помощь при аллергии – выведение аллергенов из желудка и кишечника с помощью гелевидного энтеросорбента Энтеросгель.
Насыщенный водой гель мягко очищает слизистую от аллергенов. Энтеросгель не прилипает к слизистой, а бережно обволакивает и способствует восстановлению.
Собранные аллергены надежно удерживаются в глобулярной структуре геля и выводятся из организма. Прочие порошковые сорбенты имеют мельчайшие частицы, которые, как пыль, забиваются в ворсинках стенок кишечника, травмируют и препятствуют восстановлению слизистой.
Поэтому гелевидный энтерсорбент Энтеросгель – правильный выбор при аллергии у взрослых и детей с первого дня жизни.

Далее назначение элюминационной диеты является основным способом для терапии заболевания у взрослых.
Что означает эта диета?
Пациенту следует из ежедневного рациона исключить продукты, вызывающие аллергию. Это терапия является эффективной и в основном дает положительный исход.
- желательно повысить процентное содержание в рационе человека растительных масел и намного сократить использование животных жиров;
- нужно потреблять сорбенты, которые притягивают на себя токсичные вещества и выводят их организма, содержится их много в отрубях, фруктах и овощах. Все блюда следует готовить на пару, тушить, варить, запекать, но не жарить;
- сократить потребление соли и острых продуктов. Когда назначается пациенту строгая диета, то рекомендуется проследить за тем, чтобы наличие всех ее пищевых составляющих строго подходило его возрасту и массе.
При выполнении всех указаний врача и соблюдении этой диеты, улучшение самочувствия происходит на 4-6 дни.
Медикаментозное лечение

Ведущий принцип излечения от аллергических проявлений считается комплексная терапия, которая кроме диеты требует лекарственного назначения.
Для лечения аллергии применяют следующие медикаменты:
- антигистаминные, их используют для профилактики заболевания;
- глюкокортикоиды назначают при затяжных формах болезни. Курс их приема напрямую зависит от уровня тяжести аллергии и составит 3-14 дней;
- препараты Кромоглин, Кром-Аллерг, Лекролин, Ифирал,, Вивидрин, Интал, Кромолин, Талеум, Кузикром, Кромоген прописывают для внутреннего приема перед приемом пищи и принимают их длительное время;
- адреналин применяют при анафилактическом шоке, всегда должен быть в домашней аптечке. Если приступы заболевания происходят достаточно часто, протекают тяжело, назначается иммунологическая терапия. Этот метод значительно снижает проявление заболевания, а в некоторых случаях избавляет от него.
При сильных кожных проявлениях назначают следующие препараты:
- для введения внутривенно используют Хлорид кальция и Тиосульфат натрия, они способны выводить аллерген из организма;
- при большом высыпании назначают «Преднизолон» или «Дексапос»;
- назначается препараты против проявления аллергии: «Дермадрин», «Супростилин», «Мебгидролин», «Тавегил», — продолжительность эффекта от лекарств короткий, вызывают сонливость;
- «Зиртек», Цетрин», «Кларитин» — препараты с длительным действием, после приема сонливость не возникает;
- «Фексофаст», «Алтива», Эриус», — обладают наименьшее число нежелательных эффектов, долгий срок действия;
- Преднизолон в пилюлях прописывают при затяжном течении заболевания. Курс его приема способен доходить до 2 месяцев;
- препараты и мази на основе кортикостероида (естественного гормона человека). Они используются для уменьшения воспаления и хорошо анестезируют. Курс их приема не должен превосходить 10 дней (более длительный прием назначает только врач).
При воспалениях и зуде прописывают мази, негормональные из них – это:
- Фенистил;
- Протопик;
- Пантенол;
- Бепантен.
Также могут применяться гормональные препараты, но их прием нужно согласовывать с врачом и использовать непродолжительное время:
- Комфодерм;
- Адвантан;
- Акридерм;
- Флуцинар.
Проявление симптомов со стороны пищеварительной системы понижается соблюдением строгой диеты;
- назначаются лекарственные препараты, которые содержат пребиотики («Бификол», «Бифидумбактерин» «Аципол»);
- средств, вытесняющих болезнетворную микрофлору: «Бактисубтил», «Интетрикс».
Если процесс лечения запущен вовремя и проводится комплексно, то ожидаемый результат не заставит долго ждать.
Народные методы лечения
Для действенного лечения аллергии можно использовать простые домашние методы.
Чтобы очистить кровь и уменьшить отрицательные симптомы пищевой аллергии используйте отвары лекарственных трав и ванны на их основе.
Испытанные средства:
- отвар аптечной ромашки и календулы для внутреннего приема и примочек;
- настой крапивы для очищения крови;
- используйте отвар ромашки, череды, тысячелистника для приема ванны.
- размельченная скорлупа куриного яйца. Яйцо отварить, снять скорлупу, истолочь и принимать 1⁄4 чайной ложки в течение двух недель по три раза в день.
- отвар из лавра от аллергии может составить добросовестную конкуренцию дорогим лекарственным препаратам. Он применяется для лечения маленьких пациентов. Отваром из лаврового листа смазывают раздраженную кожу.
- калина от аллергии дает хороший терапевтический эффект. Из молодых побегов делают настой и пьют. Достаточно два или три дня чтобы аллергия начала отступать.
- при первых признаках аллергии используйте мелису, цветки календулы, чистотел, фиалки трехцветной. Можно приготовить настойку травы и делать сбор, размешивая в одинаковой пропорции.
Профилактические мероприятия
Для начала необходимо исключить все вредные продукты из рациона. Помогут также дополнительные меры профилактики:
Дополнительные меры профилактики:
- Режим мытья. Не мыться горячей водой, а слегка теплой до 38 градусов, после ванны не вытираться полотенцем, а помокнуть кожу.
- Использовать после душа увлажняющие средства.
- Не используйте декоративную косметику, и лосьоны на спирту. Они вызывают сухость и стягивают кожу.
- Носите одежду из натуральной ткани.
- Избегайте сильных физических нагрузок и поддерживайте климат в доме до 20 градусов. Сильно потеть нельзя, так как пот раздражает кожу и появляется зуд.
- Занимайтесь профилактикой сезонных простудных заболеваний, ешьте больше овощей и фруктов, пейте комплексные витамины.
- Минимум концентратов и консервов в рационе.
- Избегайте приема антибиотиков.
- Соблюдение диеты при беременности и кормлении грудью.
- Своевременная диагностика и лечение болезней внутренних органов пищеварения.
- Частичное или полное (при возможности) исключение из рациона аллергенных продуктов питания.
- Избавится от курения, или обходит места скопления курящих людей.
- Продукты питания, вызывающие аллергию хорошо готовить или замораживать.
Важно устранить негативные реакции в раннем возрасте, чтобы всю жизнь не страдать из-за острого иммунного ответа на определённые продукты.
Прогноз или исход лечения
По мониторингам эксперты иммунологического Института ФМБА России сегодня от аллергии мучается примерно половина жителей России. Еще несколько лет назад от болезни страдало исключительно четверть населения страны, а сегодня – уже треть. На Западе от аллергии заболело по статистике 35 % взрослого населения.
В России эти обследования выполняются не везде, но установлено, что в Москве 15% населения страдает аллергией. За прошедшие 10 лет число заболевших аллергией в России возросло на 20 %.
Конкретно говоря, аллергия на пищу отмечается в среднем у 10% детей и 2% взрослых. У 30-40% детей и 20% взрослых, мучающихся атопическим дерматитом, отягощения болезни несут в себе связь с пищевыми аллергенами.
Пациенты с бронхиальной астмой в 8% случаев имеют пароксизмы удушья при употреблении в пищу аллергенов, а в части больных атопией связь осложнения заболевания с пищевыми аллергенами доводится 17%.
В обществе пациентов с болезнями пищеварительного тракта интразональность аллергии к продуктам питания значительнее, чем среди лиц, у которых нет этой патологии, и колеблется от 5 до 50%.
Самая тягостная реакция при подлинной аллергии на компоненты пищи заключается в анафилактическом шоке. Развивается состояние после употребления в пищу следующих продуктов: рыбы и морепродуктов, яйца, молока, жирных орехов и др.
Анафилактический шок при пищевой аллергии обнаруживается через минуту и до 4 часов после еды, описывается тяжелым течением (смертельный исход при анафилактическом шоке находится от 20 до 70%).
Анафилактический шок, стимулированный определенным веществом из пищевых продуктов, бывает при псевдоаллергии, по медицинским симптомам он может иметь аналогичное состояние, но выделяется от последнего отсутствием синдрома и прогноз излечения благоприятен.
Обычно выявляются другие симптомы: резко снижается кровяное давление и человек может потерять сознание.
Аналогично может возникнуть реакция в виде покраснений на теле и отека Квинке, человек чувствует упадок сил. Прогноз при данной патологии благоприятный и при хорошем лечении положительный эффект настает быстро, в первые минуты и часы после начала терапии.
Видеозаписи по теме
Источник
В последние годы количество больных пищевой аллергией в мире растет. В Украине точной статистики больных нет. Однако, по данным врача-аллерголога и главного врача клиники FxMed Елены Московенко, семейные и детские врачи регистрируют примерно на 20-30 % больше больных пищевой аллергией, чем это было, например, еще десять лет назад.
Сегодня практически каждый ребенок в возрасте до года имеет проявления пищевой аллергии. В чем же причина такой распространенности аллергии на продукты питания? Можно ли ее перерасти? Как правильно лечить заболевание и какой метод диагностики является наиболее информативным?
На эти и другие вопросы Елена Московенко отвечает специально для сайта «Все об аллергии».
Почему у детей возникает пищевая аллергия?
Обычно клинические проявления пищевой аллергии — это сыпь на коже, кишечные расстройства, крапивница, ангионевротический отек, ринит, конъюнктивит.
Выделяют две основные причины их появления. Первая — чисто иммунологическая. Она обусловлена истинной аллергией, которая связана с повышением в крови пациента уровня специфического иммуноглобулина Е к определенному аллергену.
Проявления болезни этого типа зависят от употребления аллергена. Ведь симптомы усиливаются при каждом новом съедании ребенком причинного продукта. И неважно, сколько именно он его съел: каждый новый контакт организма с аллергеном ведет к усилению чувствительности к нему.
Основной причиной возникновения этого вида аллергии может быть генетическая предрасположенность. И здесь очень важно выявить причину аллергии и исключить продукт, который ее вызывает, из рациона ребенка. Это единственный метод лечения.
Срок, на который продукт убирают из меню, зависит от общего состояния ребенка, его возраста и свойств самого аллергена. А установить точно, что именно вызывает реакцию, можно с помощью молекулярной аллергодиагностики.
Кроме пищевой аллергии существует непереносимость продуктов. Как отличить эти состояния?
При истинной аллергии при каждом контакте с аллергеном клинические проявления становятся более выраженными. И их интенсивность не зависит от количества аллергена, которое попало в организм.
При непереносимости имеет значение количество продукта, cъеденного ребенком, и незначительная его порция никаких симптомов не вызывает.
Непереносимость возникает у детей, когда им не хватает ферментов, способных переварить определенную пищу, или когда этой пищи много. Иногда чтобы убедиться, что у пациента именно непереносимость, достаточно сделать УЗИ органов брюшной полости, копрограмму.
У нас был случай, когда мама дала полуторагодовалому ребенку лосося. У малыша была очень тяжелая реакция – и сыпь на коже, и рвота, и диарея. Но это не была аллергия: просто ребенок был не в состоянии переварить жирную рыбу, хотя другие дети могут есть ее уже с года. Все индивидуально.
Во-вторых, причиной возникновения симптомов, о которых мы говорили, может быть увеличение в организме уровня гистамина – вещества-посредника воспаления. При этом не происходит реакция иммунной системы, а анализ на уровне специфического иммуноглобулина Е и кожные тесты являются отрицательными.
Уровни гистамина могут повышаться и потому, что ребенок употребляет продукты с его высоким содержанием. В первую очередь это:
- ферментированные сыры;
- фрукты;
- некоторые овощи;
- мясо и рыба;
- продукты, которые долго хранились замороженными;
- копчености;
- орехи;
- виноград;
- жареные продукты.
В норме избыточный гистамин разрушается ферментом диаминоксидазой (DAO).Если в организме ребенка ее недостаточно, появляются симптомы, похожие на аллергические. Но, повторяю, это не истинная аллергия, это – псевдоаллергия.
Причиной недостаточности DAO является то, что этот фермент плохо производится детским организмом. Также в кишечнике ребенка может наблюдаться повышенное количество патологических бактерий и/или ребенка могут неправильно кормить.
Все это, а также ранний отказ от грудного вскармливания обусловливают снижение уровня DAO в крови ребенка и его чувствительность к гистамину. На качество самих продуктов питания влияют экология и вещества, которые в них находятся, – пестициды, нитраты, другая химия.
Повторное употребление продукта, который содержит истинный аллерген, значительно усиливает симптомы болезни. При псевдоаллергии после перерыва в употреблении подозрительного продукта симптомов непереносимости может не быть.
Какой из факторов является главным в возникновении симптомов пищевой аллергии?
Генетическая предрасположенность, при которой чувствительность к аллергену формируется через иммунную систему. Если у ребенка псевдоаллергия, мы собираем информацию о его рационе, обследуем, рекомендуем продукты, не требующие длительного переваривания, не являющиеся гистаминолибераторами, рассчитываем количество пищи на один раз.
У детей какого возраста возникает пищевая аллергия?
Чаще всего пищевая аллергия возникает у детей первого-второго годов жизни, особенно если их кормят искусственными молочными смесями и вводят докормы – овощи, фрукты, мясо.
У детей старше трех лет проявления пищевой аллергии встречаются реже.
И только у 3-5% детей, у которых в раннем возрасте была истинная пищевая аллергия, подтвержденная аллергопробами, она может оставаться во взрослой жизни.
Какой аллерген является основным для детей первого года жизни?
Белок коровьего молока и яйцо. Очень часто аллергия на них проявляется в виде сыпи на коже, крапивницы, ангионевротического отека, хрипов и свистящего дыхания, насморка.
Также эти пищевые продукты могут вызвать обострение атопического дерматита. Такие состояния обязательно необходимо диагностировать для исключения причинного аллергена.
Вы говорили, что пищевую аллергию можно перерасти?
«Перерасти» – не совсем точный термин. Действительно, с возрастом толерантность к продуктам повышается. Но для того, чтобы это произошло по-настоящему, есть единственный способ – выяснить, какой именно аллергенный белок вызывает пищевую аллергию, и полностью исключить его из рациона.
В зависимости от того, какой это белок, в каких продуктах он содержится, каковы возраст и общее состояние ребенка, врач определяет, как долго должно длиться исключение. Но убрать аллергенный продукт из меню нужно обязательно.
А потом, через некоторое время, нужно правильно его вводить в рацион. Обычно при таких условиях восстанавливается способность нормально воспринимать продукт. И только у 3-5 % пациентов гиперчувствительность может сохраниться.
Почему не повезло тем 3-5% больных, у которых чувствительность к продуктам сохраняется?
Это зависит от аллергена, его агрессивности и устойчивости к нагреванию, основанных на его физических и химических свойствах.
Обычно аллергенами являются белки. Некоторые из них уменьшают аллергенность или полностью ее теряют при нагревании, термической обработке.
Но есть такие, молекула которых сохраняет агрессивность после любого термического воздействия. Именно эти аллергены чаще всего вызывают истинную пищевую аллергию, провоцируют анафилактические реакции. И чувствительность к ним является пожизненной.
Единственное, что радует, – то, что их немного. И мы, имея молекулярный профиль сенсибилизации пациента, можем прогнозировать, к какому аллергену разовьется толерантность, а к какому – нет.
А какую пищевую аллергию нельзя вылечить?
Неизлечимыми являются пищевые аллергии, вызванные едой/напитками, к которым не может выработаться толерантность, переносимость. И тогда таким пациентам прописывается план действий, который помогает сохранить жизнь.
Например, в США очень много случаев анафилактических реакций на арахис. И там знают, что детям, чувствительным к определенным молекулам арахиса, нельзя употреблять его пожизненно.
Они должны всегда носить с собой автоинжектор адреналина, а в кафе или в ресторанах сообщать об аллергии, чтобы им не дали даже кроху продукта, содержащего арахис.
На сегодня серьезной проблемой остается аллергическая реакция на белки коровьего молока, в частности казеин, которая может сохраняться всю жизнь.
В США аллерген № 1 – это арахис. А в Украине?
Это могут быть другие орехи, специи, киви, персик, белки коровьего молока, рыба.
Молекулярная диагностика аллергии расширила наше представление об источниках заболевания. Так, выявление причинного аллергена позволяет прогнозировать возможность перекрестной аллергии: определить, какие продукты или пыльца содержат подобные аллергенные белки, значимые именно для этого пациента.
Например, белок из группы Pr 10 является основным аллергеном березы, содержащимся в ее пыльце. А подобные ему белки есть в пыльце других весенних деревьев и во многих фруктах и овощах: яблоках, грушах, сливах, сельдерее, моркови, киви, персике, орехах и других.
Если мы знаем все источники аллергенного белка для конкретного пациента, это позволяет определить правильный план лечения и дать рекомендации по вскармливанию ребенка.
Еще один пример: аллергическую сыпь из-за употребления дыни у пациента в августе мы смогли объяснить после проведения молекулярной диагностики, когда подтвердили сенсибилизацию к амброзии. В этом случае пациент употреблял дыню в период обострения сезонной аллергии.
Но такие ситуации чаще касаются детей старшего возраста и взрослых.
Каковы основные симптомы пищевой аллергии и имеют ли они возрастные особенности?
У детей раннего возраста чаще всего возникает атопический дерматит. И мама, зная, что ребенок получает определенный небольшой набор продуктов, может связать еду с возникновением или обострением симптомов.
Когда ребенок становится старше, родители начинают давать ему больше овощей и фруктов, особенно летом. Конечно, аллергия уже может проявиться к большему количеству продуктов. Не следует забывать и о возможности проявлений псевдоаллергии.
То есть пищевая аллергия в основном проявляется сыпью на коже?
Могут быть и дерматит, и ангионевротический отек, и, гораздо реже, – анафилактические реакции. Но наука движется вперед, и сейчас ученые уже установили связь между употреблением аллергенных продуктов и появлением запоров или диареи, плохого аппетита, срыгивания, рвоты.
Доказано, что аллергические реакции возникают и на слизистых оболочках желудочно-кишечного тракта. Так, сейчас уже выделяют аллергический эзофагит, то есть воспаление пищевода, аллергический гастрит, аллергический энтероколит.
Диагностировать их очень трудно и лечатся они плохо. Результат может дать только полное исключение продукта, вызывающего аллергию. Если же эти заболевания не лечить, то симптомы у человека только ухудшаются.
Может возникнуть у ребенка, находящегося на грудном вскармливании, аллергия на продукты, которые употребляет мама?
Конечно, может. Ребенок может сенсибилизироваться через плаценту к молочным продуктам, орехам или рыбе, которые мама ела во время беременности. Особенно если они употреблялись в большом количестве.
И эта сенсибилизация может проявиться после рождения и во время грудного вскармливания. Но прекращать его ни в коем случае нельзя – нужно, чтобы мама перестала принимать пищу, которая вызывает у ребенка аллергию.
Если аллергию вызывает казеин, достаточно исключить молочные продукты из рациона мамы, ведь в грудном молоке казеина нет.
Иногда матери необоснованно назначают гипоаллергенную диету, когда из рациона исключается практически все. А маме же нужно есть, маме нужно, чтобы образовывалось молоко, нужно сохранить свое здоровье. Поэтому очень важно точно установить причину аллергии ребенка и составить для матери оптимальную диету.
А если ребенок не на грудном вскармливании и у него проявилась аллергия?
Ребенок может также реагировать на белки коровьего молока, содержащиеся в смеси для вскармливания. С помощью молекулярной диагностики врач определяет аллергены, которые вызывают реакцию малыша.
На основе результата анализа он может составить для ребенка правильный рацион. И после того, как будет выдержана необходимая пауза в употреблении аллергенных продуктов, их можно будет вернуть в рацион ребенка.
Но и исключить продукт из меню и затем его туда вернуть может только врач. Когда закончится период исключения аллергена, нужно обязательно восстанавливать нормальное питание согласно возрасту.
Как долго должен длиться этот перерыв?
Если у ребенка аллергия на казеин, пауза в употреблении молочных продуктов может длиться от 6 до 12 месяцев и более. Если аллергию вызывают другие белки коровьего молока, перерыв может быть 3–6 месяцев. Это единственный способ избавиться от проблемы.
Если у ребенка есть пищевая аллергия, может проявиться склонность к другим ее видам?
Как мы уже говорили, основное проявление пищевой аллергии – это сыпь на коже. А если нарушается целостность кожи, из-за трещинок на ней может развиться сенсибилизация к клещам домашней пыли, к спорам плесневых грибов, в частности альтернарии. Уже даже на первом-втором годах жизни.
А потом, с возрастом, присоединяется ингаляционная аллергия на пыльцу деревьев, трав, сорняков. И чем напряженнее аллергологическое состояние, тем больше количество аллергенов, к которым сенсибилизируется ребенок.
Такое состояние называется полисенсибилизацией. Она плохо лечится, и эффективность такого лечения не будет полной.
Что случается чаще: пищевая аллергия, к которой присоединяется, например, респираторная, или поллиноз, к которому присоединяется пищевая аллергия?
В аллергологии есть такой термин: «аллергологический марш». Это как подъем: сначала развивается атопический дерматит, затем – аллергический ринит, а потом – бронхиальная астма.
Поэтому нужно искать объяснение каждому эпизоду атопического дерматита. И, если он связан с аллергией, нужно понимать, что, нелеченный, он может привести к астме. Если же атопический дерматит возникает из-за непереносимости продуктов, таких тяжелых последствий не будет.
Случается и так, что пищевая непереносимость сочетается у ребенка с истинной аллергией, и оба эти состояния вызваны одним продуктом. И лечить их нужно параллельно: подобрать диету и исключить аллерген.
Такое сочетание встречается примерно в половине случаев. Например, казеин в коровьем молоке может вызвать у ребенка аллергию, а само по себе молоко может быть слишком жирным, из-за чего ребенок не может его переварить.
Итак, как лечится пищевая аллергия?
Только полным исключением продукта, который ее вызывает. Другого пути нет.
Для правильного выбора диеты обязательно нужно проводить молекулярную диагностику аллергии. Существенное значение имеют комплексное лечение, симптоматическая терапия, лечение атопического дерматита.
Источник

