Что такое аллергия в медицине
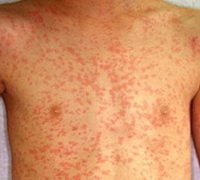
Как и чем лечить аллергию? Профилактика аллергии
Если Вы знаете, что подвержены аллергии на определенные вещества, избегайте контакта с ними. Повторное вторжение аллергена в организм с каждым разом будет все хуже проявляться на иммунной системе и общем самочувствии.
Медицинские препараты направлены на уменьшение действия аллергической реакции или избавление от симптомов, повлекших за собой аллергию. Перед приемом антигистаминных средств необходимо проконсультироваться с лечащим врачом: выявите допустимые для Вас дозы, возможность употребления и совместимости с другими
Для снятия симптомов заложенности носа, синусита, гриппа назначают деконгестанты — специальные препараты, действующие на слизистую носа. Уменьшение отека происходит за счет сужения сосудов. Применять такие препараты не рекомендуют детям до 12 лет и кормящим матерям. Не следует продолжать использование более 5—7 дней — существует вероятность обратного эффекта и осложнения симптоматики аллергии.
Для тех же результатов могут использоваться стероидные спреи. Они имеют малую всасываемость и почти не имеют побочных эффектов. Разве что может пойти носом кровь в случае очень долгого использования.
Гипосенсибилизация — способ лечения, при котором в организм вводятся увеличивающиеся с каждым разом дозы аллергена для снижения чувствительности организма на него. Такой вид лечения используется в случае сложного вида аллергии или укуса насекомых. Лечение проходит в больнице под присмотром лечащих врачей.
Если внимательнее взглянуть на причины аллергии, мы увидим, что опасность кроется в окружающем нас пространстве. С ростом промышленных технологий и оборудования, предприятий и заводов, в воздухе стало больше аллергенов, продукты имеют синтетический привкус, а климатические условия во многих регионах весьма печальны. Поиск средства, что помогает от аллергии, становится сложным и растягивается на долгое время.
Чтобы не попасть в ловушку собственного организма, стоит заранее позаботиться об отсутствии возможных аллергенов. Как минимум — проветривайте свое жилище настолько часто, насколько это возможно. Следите за чистотой и порядком в квартире, чаще делайте влажную уборку. Старайтесь менять грязную одежду минимум раз в неделю. Пейте чистую воду, поставьте фильтр для воды, чтобы не переживать о ее качестве. Следите за своими питомцами, обращайтесь к ветеринару, если Вам кажется, что с животным что-то не так.
Даже если у Вас не хватает времени следить за всем, можно легко оптимизировать эти процессы. Современность предлагает массу решений для поддержания чистоты в доме: автоматические роботы-пылесосы для чистки пола и ковров, очистители воздуха для аллергиков, бризеры для поддержания свежести атмосферы в доме, базовые станции для контроля за оптимальным уровнем комфортного микроклимата в помещении. Простой бризер поможет решить проблему дефицита чистого свежего воздуха, в каком бы районе Вы ни проживали. Базовая станция Magic Air будет поддерживать оптимальные параметры, и не нужно будет больше ничего контролировать.
Чистота в доме — первое, на что стоит обратить внимание в случае частых аллергических реакций. Если это не помогает, обратитесь к врачу и выявите все возможные причины возникновения сыпи, покраснений, кожного зуда или других симптомов. Гиперчувствительность организма — его неотъемлемое качество, но при должном обращении оно никак не будет отравлять Вам жизнь. Позаботьтесь о себе и примите все меры для предотвращения аллергических реакций.
Источник
Аллергия — это патологическая реакция организма на отдельные вещества (пыльца, лекарства, шерсть животных, продукты и т.д.), которые называют аллергенами. Реакция предопределяется завышенной реактивностью (восприимчивостью) из-за сенсибилизации (аллергии) к специфическому аллергену.
Что такое аллергия
Вещества, которые провоцируют аллергическую реакцию (АР), называются аллергенами (антигенами), а вещества, формирующиеся иммунитетом организма в ответ на аллергены, называются антителами.
Понятие «аллергия» происходит от древнегреческого слова «аллос» — иное, чужое и «эргономический» — воздействие.
Во время АР организм определяет аллергены как предупреждение об инородной инвазии, и это формирует сильную и патологичекую реакцию на них. АР мгновенно приобретаются и мгновенно проявляются, бывают опосредованы IgE или не-IgE исходя из того, образуются ли антитела этого класса.
Для диагностики АР существуют различные анализы кожи и крови. Лечение АР начинается с предотвращения воздействия аллергена. Проявления АР образуются, когда организм в первый раз вступает во взаимодействие с раздражителем и неверно определяет его как угрожающее состояние. Потом образуется сенсибилизация, и иммунитет сформировывает антитела, специализированные для нужного раздражителя.
Краткие исторические данные об аллергии
- Первые упоминания о ней берут начало с IV века до н.э., когда Гиппократ заметил проявление кишечно-желудочной симптоматики и кожных признаков, спровоцированных некоторыми продуктами (в основном говорилось о коровьем молоке).
- Гален (II век до нашей эры) повествует об АР у детей после потребления ими козьего молока и проявления насморка при попадании пыльцы.
- В 1902 году появились первые модели АР, созданные Портье и Рише, описывающие анафилаксию у собак.
- Современный термин «аллергия» был предложен в 1906 году австрийским педиатром Пирке (Clemens von Pirquet). Этот термин относился к необычно сильной реакции у некоторых детей, которая возникала после введения антидифтерийной сыворотки. Пирке также провел исследования по АР на туберкулин у детей, больных туберкулезом.
- В 1910 году Дейл и Лейдлоу обнаружили главный аллергический медиатор, гистамин.
- В 1921 году Праустниц и Кюстнер заложили основу для обнаружения реакций гуморальной гиперчувствительности, демонстрирующих передачу АР от сыворотки пациента в виде аллергии на кожу здорового человека.
- Взаимодействие между внешними веществами и антителами приводит к реакциям быстрого и медленного типа. Соответственно, Кумбс и Гелл в 1963 году разделили АР на четыре основных типа. Эта классификация используется практически без изменений по сей день, с добавлением данных Ирвина к перечисленным реакциям (были добавлены два других типа).
И обязательно нужно сказать об эпохальном открытии японскими учеными (супругами) Т. Ишизакой и К. Ишизакой — IgE, который не только лежит в основе всех атопических АР, но и используется для диагностики кожных аллергических образцов крови (сыворотка in vitro), тестирует на аллергию и является целевым веществом в некоторых новых методах лечения (анти-IgE-антитела).
Виды аллергических заболеваний (АЗ)
Различные типы АЗ возникают наряду с симптомами из разных органов и систем, с клиническими проявлениями (признаками), часто с определенной локализацией — кожа, слизистые оболочки, глаза, нос, легкие, пищеварительный тракт и т.д.
Однако следует знать, что, несмотря на локальное проявление АЗ, это системная патология, и подход к лечению также должен быть системным.
Ниже перечислены основные АЗ:
- ринит аллергический, риноконъюнктивит, риносинусит (затрагивают слизистую носа, околоносовых пазух и провоцируют частое поражение конъюнктивы);
- БА;
- АР в полости рта;
- солнечная АР;
- пищевая АР;
- АР на насекомых.
Распространение аллергии
Она является очень распространенным заболеванием. Примерно у 1 из 3 человек она разовьется в определенный момент их жизни. Она доставляет далеко не простые неудобства, оказывая заметное влияние на качество жизни и связываясь с иными заболеваниями. Тяжелые АР (анафилаксия) могут даже угрожать жизни.
Одни специалисты называют ее болезнью будущего. Другие ведущие эксперты по этой болезни даже применяют понятие «эпидемия» из-за серьезно возрастающей и постоянно прогрессирующей заболеваемости.
Распространение разных АР в большой степени зависит от различных географических, экономических и общественных условий, режима питания и др. Средняя распространенность АЗ варьируется от 10 до 30% по разным литературным данным, что объясняется перечисленными различиями по странам.
Процент отдельных АЗ, в процентах, является следующим:
- Астма — 10%.
- Аллергический ринит — 10-30%.
- Аллергия на насекомых — 2-19%.
- Пищевая аллергия — от 1-2% у взрослых до 5% у детей.
Общая заболеваемость аллергическими болезнями составляет до 35% населения.
Факторы риска и возникновения Аллергии
Высокая заболеваемость АЗ является фактором, который определяет высокий риск АР у здоровых людей без нагрузки. Практически каждая треть здорового населения страдает АЗ.
Есть также литературные данные, согласно которым 50% населения имеют АР хотя бы раз в жизни.
Возможность проявления АР у человека в главной степени соединена с риском проявления генетической предрасположенности. Новые наследственные факторы продолжают изучаться. Взаимовлияние этих факторов с профессиональной средой является базовым механизмом возникновения сенсибилизации (аллергии) организма. Типичный пример: латексная сенсибилизация людей, часто использующих этот материал (например, перчатки). Сенсибилизация к лекарственным препаратам возникает после многократного введения не только у пациентов, но и у медицинского персонала.
Ряд патогенных средовых условий, приводящих к повреждению барьерной функции кожи, может также облегчать попадание раздражителя под кожу, облегчать его связывание с антигенпрезентирующими клетками и стимулировать АР при помощи уже упомянутых механизмов. Работа с разными типами растений, трав, деревьев также предопределяет формирование АР.
Однако порой не всегда просто отличить АР от токсических или раздражающих кожных и слизистых реакций. Проведение соответствующих тестов на аллергию позволяет установить точный диагноз и провести соответствующее лечение.
Изменение факторов окружающей среды также приводит к изменению — увеличению ангиогенности и аллергенности (это свойства, приводящие к разблокированию иммунологической или аллергической реакции соответственно) определенных аллергенных факторов. Некоторые теории придают первостепенное значение быстро меняющейся среде в связи с увеличением доли АЗ.
Любая АР является следствием нарушения иммунитета организма к аллергену. Эта функция иммунитета также генетически детерминирована, что создает условия для повышенной угрозы аллергии. Таким образом, существует высокая вероятность возникновения АР у здоровых людей. У людей с семейной предрасположенностью (наличие у близких родственников аллергии) вероятность АЗ значительно выше.
Формирование АР требует наличия необходимых условий – перемен в реактивности организма (эндофактор) и присутствие сенсибилизирующего агента — аллергена (экзофактор). Сочетание этих условий необходимо для формирования АР. Главными этиологическими условиями являются: респираторные аллергены — пыльца, плесень, препараты; вкусовые добавки; укусы насекомых — молнии; физические факторы и контактные аллергены, генетика и др.
Любое вещество из окружающей среды может рассматриваться как гипотетический аллерген, но только при попадании в реактивный организм образуется АР.
Источник
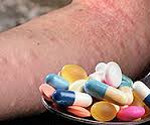
Лекарственная аллергия – это гиперчувствительность к определенным лекарственным препаратам, характеризующаяся развитием иммунной реакции в ответ на повторное проникновение в организм даже минимального количества аллергена. Проявляется симптомами поражения кожных покровов, бронхолегочной системы и других внутренних органов, кровеносных сосудов и суставов. Возможны системные аллергические реакции. Диагностика основана на сборе анамнеза, осмотре, данных лабораторных исследований и кожных тестов. Лечение – удаление проблемного лекарственного средства из организма, антигистаминные препараты, глюкокортикоиды, поддержание кровообращения и дыхания при системных реакциях, АСИТ.
Общие сведения
Лекарственная аллергия – развитие аллергических и псевдоаллергических реакций при введении в организм медикаментозных средств. По данным статистики, от 1 до 3% используемых в медицинской практике лекарственных препаратов могут приводить к развитию аллергии. Чаще всего гиперчувствительность развивается к антибиотикам пенициллинового ряда, нестероидным противовоспалительным средствам, местным анестетикам, вакцинам и сывороткам. В основе патогенеза лежат аллергические реакции немедленного и замедленного типа, а также иммунокомплексные и цитотоксические реакции. Основные клинические проявления – кожная сыпь по типу крапивницы, эритемы и контактного дерматита, ангиоотек, системные аллергические реакции (лекарственная лихорадка, сывороточная болезнь, системные васкулиты, анафилаксия). Чаще лекарственная аллергия встречается у взрослых в возрасте от 20 до 50 лет, среди них около 70% составляют женщины. Летальный исход, как правило, обусловлен развитием анафилактического шока и синдрома Лайелла.

Лекарственная аллергия
Причины
Лекарственная аллергия может отмечаться на любой медикамент, при этом различают полноценные антигены с наличием белковых компонентов (препараты крови, гормональные средства, высокомолекулярные препараты животного происхождения) и частичные (неполноценные) антигены – гаптены, приобретающие аллергенные свойства при контакте с тканями организма (альбуминами и глобулинами сыворотки крови, тканевыми белками проколлагенами и гистонами).
Перечень лекарственных препаратов, способных вызвать аллергическую реакцию, очень широк. Это, прежде всего, антибиотики (пенициллины, цефалоспорины, тетрациклины, аминогликозиды, макролиды, хинолоны), сульфаниламиды, анальгетики и нестероидные противовоспалительные средства, сыворотки и вакцины, гормональные препараты, местноанестезирующие средства, ингибиторы АПФ и другие лекарственные вещества.
Патогенез
При введении в организм проблемного медикамента развивается одна из разновидностей иммунных реакций: немедленного, замедленного типа, цитотоксическая, иммунокомплексная, смешанная или псевдоаллергическая.
- Реакция немедленного типа характеризуется образованием антител изотипа IgE при первом попадании аллергена в организм и фиксацией иммуноглобулинов на тканевых тучных клетках и базофилах крови. Повторный контакт с лекарственным антигеном запускает процесс синтеза и усиленного выброса медиаторов воспаления, развитие аллергического воспаления в пораженных тканях или во всем организме. По такому механизму обычно протекает лекарственная аллергия на пенициллин, салицилаты и сыворотки.
- При цитотоксических реакциях в качестве клеток-мишеней используются форменные элементы крови, клетки эндотелия сосудов, печени и почек, на которых фиксируется антиген. Затем происходит взаимодействие антигена с антителами класса IgG и IgM, включение в реакцию комплемента и уничтожение клеток. При этом отмечается аллергическая цитопения, гемолитическая анемия, поражение соединительной ткани и почек. Такой патологический процесс нередко возникает при употреблении фенитоина, гидралазина, прокаинамида и других медикаментов.
- Развитие иммунокомплексных реакций происходит при участии всех основных классов иммуноглобулинов, которые образуют с антигенами циркулирующие иммунные комплексы, фиксирующиеся на внутренней стенке кровеносных сосудов и приводящие к активации комплемента, повышению проницаемости сосудов, возникновению системного васкулита, сывороточной болезни, феномена Артюса-Сахарова, агранулоцитоза, артритов. Иммунокомплексные реакции могут встречаться при введении вакцин и сывороток, антибиотиков, салицилатов, противотуберкулезных средств и местных анестетиков.
- Реакции замедленного типа включают фазу сенсибилизации, сопровождающуюся образованием большого количества T-лимфоцитов (эффекторов и киллеров) и разрешения, наступающую через 1-2 суток. Патологический процесс при этом проходит иммунологическую (распознавание антигенов сенсибилизированными T-лимфоцитами), патохимическую (производство лимфокинов и активация клеток) и патофизиологическую (развитие аллергического воспаления) стадии.
- Псевдоаллергические реакции протекают по схожему механизму, только иммунологическая стадия при этом отсутствует, а патологический процесс сразу начинается с патохимической стадии, когда под действием медикаментов-гистаминолибераторов происходит интенсивный выброс медиаторов аллергического воспаления. Псевдоаллергию на лекарства усиливает употребление продуктов с повышенным содержанием гистамина, а также наличие хронических заболеваний пищеварительного тракта и эндокринных расстройств. Интенсивность псевдоаллергической реакции зависит от скорости введения и дозы препарата. Чаще псевдоаллергия встречается при использовании некоторых кровезаменителей, йодсодержащих веществ, используемых для контрастирования, алкалоидов, дротаверина и других препаратов.
Следует учитывать, что одно и то же лекарственное средство может вызывать как истинную, так и ложную аллергию.
Симптомы лекарственной аллергии
Клинические симптомы лекарственной аллергии многообразны и включают более 40 вариантов поражения органов и тканей, встречающихся в современной аллергологии. Чаще всего отмечаются кожные, гематологические, респираторные и висцеральные проявления, которые могут быть локализованными и системными.
Аллергические поражения кожных покровов чаще проявляются в виде крапивницы и ангионевротического отека Квинке, а также аллергического контактного дерматита. Несколько реже отмечается возникновение фиксированной эритемы в виде одиночных или множественных бляшек, пузырей или эрозий в ответ на использование салицилатов, тетрациклинов и сульфаниламидов. Наблюдаются и фототоксические реакции, когда поражение кожи возникает при воздействии ультрафиолетового излучения на фоне употребления некоторых анальгетиков, хинолонов, амиодарона, аминазина и тетрациклинов.
В ответ на введение вакцин (от полиомиелита, БЦЖ), антибиотиков пенициллинового ряда и сульфаниламидов может отмечаться развитие многоформной экссудативной эритемы с появлением на коже кистей и стоп и на слизистых оболочках пятен, папул и пузырьковых высыпаний, сопровождающихся общим недомоганием, лихорадкой и болями в суставах.
Лекарственная аллергия может проявляться в виде феномена Артюса. В месте введения препарата через 7-9 дней возникает покраснение, образуется инфильтрат с последующим абсцедированием, формированием свища и выделением гнойного содержимого. Аллергическая реакция на повторное введение проблемного медикамента сопровождается лекарственной лихорадкой, при которой через несколько дней после употребления препарата появляются озноб и повышение температуры до 38-40 градусов. Лихорадка самопроизвольно проходит через 3-4 дня после отмены лекарственного средства, вызвавшего нежелательную реакцию.
Системные аллергические реакции в ответ на введение медикаментозного препарата могут проявляться в виде анафилактического и анафилактоидного шока различной степени тяжести, синдрома Стивенса-Джонсона (многоформной экссудативной эритемы с одновременным поражением кожных покровов и слизистых оболочек нескольких внутренних органов), синдрома Лайелла (эпидермального некролиза, при котором также поражаются кожа и слизистые оболочки, нарушается работа практически всех органов и систем). Кроме того, к системным проявлениям лекарственной аллергии относятся сывороточная болезнь (лихорадка, поражение кожи, суставов, лимфатических узлов, почек, сосудов), волчаночный синдром (эритематозная сыпь, артриты, миозиты, серозиты), системный лекарственный васкулит (лихорадка, крапивница, петехиальная сыпь, увеличение лимфатических узлов, нефрит).
Диагностика
Для установления диагноза лекарственной аллергии необходимо проведение тщательного обследования с участием специалистов различного профиля: аллерголога-иммунолога, инфекциониста, дерматолога, ревматолога, нефролога и врачей других специальностей. Тщательно собирается аллергологический анамнез, проводится клинический осмотр, выполняется специальное аллергологическое обследование.
С большой осторожностью в условиях медицинского учреждения, оснащенного необходимыми средствами для оказания неотложной помощи, выполняются кожные аллерготесты (аппликационные, скарификационные, внутрикожные) и провокационные тесты (назальные, ингаляционные, подъязычные). Среди них достаточно достоверным является тест торможения естественной эмиграции лейкоцитов in vivo с лекарственными средствами. В числе лабораторных тестов, применяемых в аллергологии для диагностики лекарственной аллергии, используются базофильный тест, реакция бласттрансформации лимфоцитов, определение уровня специфических иммуноглобулинов классов E,G и M, гистамина и триптазы, а также другие исследования.
Дифференциальная диагностика проводится с другими аллергическими и псевдоаллергическими реакциями, токсическим действием медикаментов, инфекционными и соматическими заболеваниями.
Лечение лекарственной аллергии
Важнейший этап лечения лекарственной аллергии – устранение негативного воздействия медикамента путем прекращения его введения, уменьшения всасывания и быстрейшего выведения из организма (инфузионная терапия, промывание желудка, клизмы, прием энтеросорбентов и т. д.).
Назначается симптоматическая терапия с использованием антигистаминных препаратов, глюкокортикостероидов, средств для поддержания функций дыхания и кровообращения. Осуществляется наружное лечение. Оказание помощи при системных аллергических реакциях проводится в условиях реанимационного отделения стационара. При невозможности полного отказа от проблемного медикамента возможна десенситизация.
Источник

