Если не лечить пищевую аллергию у детей

Пищевая аллергия у ребенка — крайне неприятное состояние. Несмотря на кажущуюся незначительность заболевания, оно сильно снижает качество жизни. При этом иногда сложно выявить патологию. Ведь она способна «маскироваться» под различные недуги. Чтобы ваш ребенок не стал жертвой данного заболевания, внимательно ознакомьтесь с характеристикой недуга.
Описание недуга
Пищевая аллергия у детей, согласно медицинской терминологии, — это высокая чувствительность иммунной системы к определенным компонентам, содержащимся в продуктах питания. Развивается патология в результате того, что белок (иммуноглобулин Е) вступает в химическую реакцию с отдельным «провокатором».
В большинстве случаев проявление пищевой аллергии у ребенка достаточно специфично. Симптоматика легко узнается даже теми родителями, которые не имеют медицинского образования.
Но иногда патология может быть достаточно коварной. Неприятные симптомы, возникающие у ребенка, воспринимаются родителями как инфекционные кожные недуги, расстройство желудка или простуда. При этом они даже не догадываются, что в основе всех проявлений лежит пищевая аллергия.
Конечно же, самым лучшим решением является своевременное обращение к врачу. Это позволит не только диагностировать патологию, но и защитить малыша от развития негативных последствий.
Причины возникновения
У детей, склонных к патологии, очень рано проявляется заболевание. Нередко возникает пищевая аллергия у месячного ребенка. Зачастую она проявляется зудом и кожными высыпаниями.

Основными причинами, провоцирующими аллергические реакции, по мнению врачей, являются:
- Неправильное питание во время беременности. Рацион будущей матери во многом предопределяет здоровье малыша. Беременным рекомендуется из своего питания исключить клубнику, цитрусовые. Следует ограничить употребление морепродуктов и рыбы. На последних месяцах женщине необходимо отказаться от коровьего молока. Рекомендуется вместо данного продукта предпочесть кисломолочные продукты.
- Ранний ввод искусственных смесей. Это частая причина, которая приводит к тому, что развивается пищевая аллергия у грудного ребенка. Следует знать: многие молочные смеси изготовлены из белка коровьего молока. А именно он представляет собой сильнейший аллерген, который провоцирует развитие заболевания. Именно поэтому рекомендуется кормить ребенка грудью как можно дольше. Это защитит малыша не только на первых годах жизни, но и заложит прекрасную «базу» на будущее. Если же грудное вскармливание в результате определенных причин невозможно, то лучше выбирать гипоаллергенные смеси. Они основаны на соевом белке либо козьем молоке. Такие смеси не приводят к развитию аллергии.
- Неправильное питание кормящей матери. Все врачи настаивают на тщательном соблюдении рекомендованной диеты. Конечно, все мамы помнят о строгом ограничении в питании. Но периодически могут возникать соблазны, перед которыми сложно устоять. Если в еде допускаются грубые погрешности, то у малыша очень часто возникает пищевая аллергия.
- Неправильное введение прикорма. Неприятная симптоматика часто возникает после употребления крохой «взрослой» пищи. Такая картина наблюдается в результате несвоевременного ввода прикорма, слишком большого количества еды, употребляемой за раз. Некоторые мамы дают малышу сразу несколько разновидностей продуктов питания, что тоже негативно сказывается на здоровье младенца. Чтобы не развилась пищевая аллергия у ребенка, очень важно соблюдать все рекомендации педиатра.
- Наследственность. Если у родителей диагностируется аллергия, малыш также склонен к патологии. При этом у крохи может проявиться любая форма заболевания.
- Применение антибиотикотерапии. Если такие препараты используются на первом году жизни малыша, то впоследствии у ребенка может развиться аллергия. Ведь именно в этот период интенсивно формируется иммунная система. Антибиотики могут серьезно нарушить естественный процесс.
- Перекармливание. Это очень важный момент. Некоторые родители совершенно забывают об умеренном питании. Любой плач ребенка воспринимается как требование еды. Такое мнение ошибочно. Перекорм ребенка часто приводит к аллергическим реакциям. При этом спровоцировать их могут даже те продукты, на которые ранее малыш реагировал нормально. В этом случае аллергенами могут стать: грудное молоко, продукты прикорма, адаптированные смеси.
- Неправильное питание. Иногда развивается заболевание, когда ребенку 2 года. Пищевая аллергия зачастую спровоцирована большим количеством в рационе консервантов, красителей, эмульгаторов, ароматизаторов. Такие вещества чужеродны для организма. Поэтому иммунная система воспринимает их как агрессоров, с которыми немедленно начинает борьбу.
- Различные патологии. Почему возникает пищевая аллергия у ребенка 3 лет? Нередко в основе лежат заболевания системы пищеварения, желчевыводящих путей, печени. К развитию патологии может привести нарушенная микрофлора кишечника. В основе таких болезней нередко лежит неправильное питание. Но иногда недуги могут быть врожденными. В этом случае неприятная симптоматика даст о себе знать гораздо раньше.
Продукты-аллергены
Для борьбы с патологией изначально следует исключить ту еду, которая способна вызвать неприятное состояние. Очень сложно определить, какие продукты лежат в основе заболевания у маленьких детей.

Чаще всего пищевая аллергия у ребенка (1 год) спровоцирована такими составляющими, как:
- белки коровьего молока (в любом виде);
- рыба (особенно морская);
- белки перепелиных, куриных яиц (иногда и желтки, но такое встречается редко);
- ягоды, овощи, фрукты красного либо ярко-желтого цвета;
- белки пшеницы, ржи, овса, риса (в них содержится аллерген – глютен).
Малышам рекомендуется вводить в рацион только один продукт раз в 2 недели. Это позволит определить, чем именно спровоцирована аллергия. Следовательно, исключить такой продукт будет легко. Следует помнить о важном правиле — любой новый продукт вводится в питание в малых дозах.
Сложнее обстоит дело со старшими детками. К перечисленным выше продуктам добавляется ряд дополнительных. Ведь рацион ребенка значительно расширяется.
Сильная пищевая аллергия у ребенка может быть вызвана следующими продуктами:
- разновидностями орехов;
- кальмарами, креветками, устрицами и другими видами морепродуктов;
- цитрусовыми, клубникой, киви, сливами;
- пищевыми добавками, красителями, консервантами, эмульгаторами;
- натуральным медом, шоколадом;
- бобовыми.
Такая пища является очень опасной для ребят от 1 года до 4 лет. Иммунная система малыша за это время приобретает необходимые навыки распознавания «провокатора»- белка. Реакция организма уже не столь бурная. Но обольщаться на этот счет не стоит. Обострения аллергии будут возникать реже, однако очень высок шанс, что организм «переключится» на другие провокаторы: пыльцу растений, бытовую пыль.
Характерная симптоматика
Достаточно разнообразным может быть проявление пищевой аллергии у ребенка. При этом один и тот же продукт способен вызывать у разных детей разнотипные реакции.
Пищевая аллергия зачастую проявляется:
- поражениями кожи;
- респираторными нарушениями;
- проблемами ЖКТ.
Рассмотрим каждую группу симптомов.
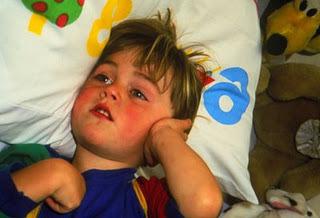
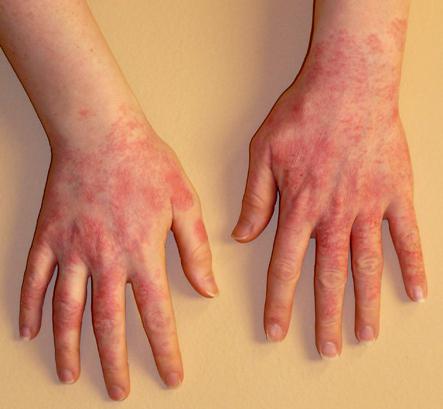
Признаки аллергического поражения кожи:
- возникновение сыпи на поверхности;
- покраснение;
- обильная потница, возникающая даже в результате легкого перегревания;
- крапивница;
- образование характерных чешуек, шелушение (зачастую в волосистой области головы, бровях);
- диатез — шелушение и зуд щек;
- отек Квинке;
- наличие опрелостей, несмотря на тщательный гигиенический уход.
Симптоматикой патологии, затрагивающей ЖКТ, являются:
- запоры;
- метеоризм;
- частый жидкий стул с наличием пены или зелени;
- колики;
- срыгивание;
- рвота.
К респираторным нарушениям относят следующие признаки болезни:
- Аллергический ринит (заложенность носа, отечность слизистой, наличие насморка со слизистыми, бесцветными выделениями).
- Головные боли.
- Отит. Снижение слуха, заложенность ушей.
- Аллергический конъюнктивит (зуд, жжение в глазах, покраснение слизистых, желтоватые либо прозрачные выделения).
- Бронхоспазм. Ощущение стеснения в груди, свистящее, затрудненное дыхание.
В зависимости от проявлений симптоматики патологию подразделяют на:
- слабую;
- умеренную;
- тяжелую.
Серьезная степень пищевой аллергии лечится только в условиях стационара.
Незамедлительного обращения к докторам требует патология, проявляющаяся следующими признаками:
- Ощущение распухшего языка, сдавленность в горле, затруднение глотания. Такая симптоматика может сигнализировать об опасном состоянии — отеке Квинке. Данная патология является серьезной угрозой для жизни.
- Общая слабость, снижение остроты зрения, головокружение. Эти признаки свидетельствуют о гипотонии. В результате патологии происходит снижение давления. Его падение до критического уровня несет фатальные последствия.
- Резкая одышка, судороги, сыпь. Повышенная температура при пищевой аллергии у ребенка, высокое давление, отечность легких и даже потеря сознания. Такая симптоматика характеризует опасную патологию – анафилактический шок. Зачастую такое явление провоцируют не продукты питания, а лекарственные препараты.
Чем опасна патология?
Каждый родитель должен знать, если возникла у ребенка пищевая аллергия, что делать. Безотлагательно обращаться к педиатру! Любое промедление может привести к достаточно серьезным последствиям.
Не надо предпринимать попыток самостоятельного лечения. Любые методы можно использовать после консультации со специалистом. Только грамотный врач, обследовав кроху, способен сказать, как вылечить пищевую аллергию у ребенка.
Игнорирование патологии может привести к таким осложнениям, как:
- снижение давления;
- аллергический васкулит;
- анафилактический шок (его провоцируют: рыба, орехи, морепродукты);
- бронхиальная астма;
- гемолитическая анемия;
- экзема;
- ожирение;
- сывороточная болезнь.
Кроме того, данное заболевание способно поддерживать хронические патологии сердечно-сосудистой, пищеварительной систем, ЛОР-органов.
Методы диагностики
Чтобы определить, как лечить пищевую аллергию у ребенка, необходимо тщательное обследование. Диагностика патологии — достаточно сложная задача, которая требует целого комплекса мероприятий.
Зачастую врачи прибегают к следующим методам:
- Анализ факторов риска. Доктор выяснит у родителей, каков рацион ребенка, режим питания. Узнает о наследственной предрасположенности. Такая информация очень важна для постановки правильного диагноза.
- Ведение родителями пищевого дневника. Данная процедура, как правило, растягивается на 2 недели. Родители должны скрупулезно и тщательно записывать все продукты, которые употребляет кроха. Возле каждого продукта обязательно фиксируется реакция организма на него. Такое мероприятие позволяет очень точно выявить аллерген.
- Иммунологический анализ крови. Это крайне достоверное лабораторное исследование. В крови, взятой из вены, определяется содержание специфического иммуноглобулина. Если анализ подтверждает избыточное содержание данного вещества в сыворотке, то высок шанс наличия у малыша пищевой аллергии.
- Исследование крови на провокаторы. Такой анализ позволяет определить распространенные аллергены. Но иногда подобное обследование не выявляет всех провокаторов. Поэтому, даже определив аллерген, следует очень осторожно вводить новые продукты в рацион ребенка.
- Кожные пробы. Анализ делают, как правило, ребятам старше 5 лет. На предплечье малыша проводят небольшие царапины. На них наносят воду, в которой растворены аллергены. Спустя 10 минут оценивают результаты. Воспаленная, красная царапина сигнализирует, что данный продукт вызывает у малыша пищевую аллергию.
Методы борьбы с болезнью
Как вылечить пищевую аллергию у ребенка? Такой вопрос задают многие родители, наблюдающие мучительную симптоматику у своих малышей.
Методы борьбы с патологией основаны на следующих мероприятиях:
- Диетическое питание. После определения аллергена его рекомендуется исключить из питания малыша. Если провокатором становится необходимый продукт для развития ребенка, то доктор порекомендует добавки либо еду, способную его заменить. Кроме того, родителям необходимо очень осторожно вводить в питание малыша готовую пищу. К примеру, злаковые батончики, мюсли, мороженое. Прежде чем ребенок их съест, обязательно изучите ингредиенты данного продукта, которые печатаются на этикетке.
- Иммунотерапия. Это мероприятие, которое позволяет постепенно снижать интенсивность реакции на определенный аллерген. В организм вводится малое количество антител к установленному провокатору. Постепенно наблюдается снижение чувствительности к нему. В этом случае доза антител увеличивается. Данный метод позволяет значительно снизить неприятную симптоматику пищевой аллергии. Некоторым пациентам удается даже полностью излечиться от недуга.
- Медикаментозная терапия. Данное лечение является своеобразной «скорой помощью». Оно не избавляет кроху от причин патологии, но отлично устраняет симптоматику. К лекарственным препаратам прибегают для купирования приступа аллергии и снижения ее проявлений.
Диетическое питание
Самым важным звеном в лечении патологии является правильный рацион. Детям назначается специальная гипоаллергенная диета. В ее основе — исключение из питания продуктов, способных вызывать нежелательные реакции.

Зачастую данный рацион подбирается для каждого ребенка индивидуально, на основании проведенных тестов. Но иногда доктора считают целесообразным использовать обширную гипоаллергенную диету. Такое питание исключает все продукты-провокаторы.
Выше разбиралось, какие продукты нежелательны. Теперь рассмотрим, что можно ребенку при пищевой аллергии.
Диетологи советуют основывать питание малыша на следующих продуктах:
- Нежирное мясо (свинина, говядина, курица).
- Рыба: морской окунь, треска. Детям до 1 года употребление такой еды не рекомендовано.
- Кисломолочная пища: натуральный йогурт (без добавок), ряженка, кефир, творог.
- Хлебцы: гречневые, рисовые либо кукурузные.
- Сушеный чернослив, а также груши, яблоки.
- Субпродукты: почки, печень и язык.
- Овощи, зелень (брюссельская, белокочанная или цветная капуста, зеленый салат, огурцы, шпинат, брокколи, кабачки, укроп, петрушка, патиссоны, брюква, репа).
- Фрукты и ягоды: белая смородина, груши, крыжовник, белая черешня, зеленые яблоки.
- Крупы: манная, рисовая, перловая, овсяная.
- Масло: подсолнечное, оливковое, сливочное.
- Напитки: отвар шиповника, некрепкий чай, негазированная минералка, компот из груш, яблок.
Гипоаллергенная диета, как правило, рекомендуется на 7-10 дней. Такого периода зачастую достаточно, чтобы появились заметные улучшения.
Спустя определенное время, когда пройдет у ребенка пищевая аллергия, разрешается постепенно вводить в меню исключенные продукты. После употребления новой еды на протяжении 3 дней наблюдают реакцию организма. Если аллергия не возникла, то переходят к вводу следующего продукта.
Данный метод позволяет выявить ту пищу, которая провоцирует развитие патологии.
Медикаментозное лечение
Данная терапия предпринимается только тогда, когда остро встает вопрос, как лечить пищевую аллергию у ребенка, если диетическое питание не принесло желаемого результата.
Но помните, что медикаментозные препараты подбирает только врач. Ведь даже самые эффективные лекарства могут оказаться не только бесполезными, но иногда способны нанести вред здоровью крохи.
В медикаментозное лечение включаются следующие средства:
- Антигистаминные препараты. Современные противоаллергические лекарства разрешено применять даже для грудных детей. Последнее поколение препаратов не вызывает негативных последствий. Отличными медикаментами являются: «Супрастин», «Зиртек», «Парлазин».
- Сорбенты. Они приносят во время приступа аллергии значительное облегчение ребенку. Популярными средствами являются: «Энтеродез», «Активированный уголь», «Полисорб МП», «Энтерос-гель».
- Лекарства, нормализующие функционирование ЖКТ. Аллергические реакции нередко затрагивают пищеварительную систему. Поэтому, если у крохи развился дисбактериоз, необходимо нормализовать микрофлору кишечника. Наиболее эффективными лекарствами являются: «Линекс», «Бификол», «Бифиформ».
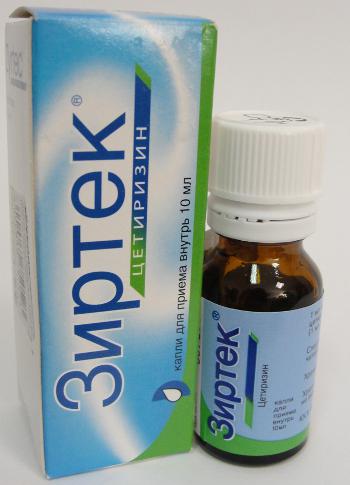
При возникновении конъюнктивита, ринита ребенку назначаются медикаменты, как правило, в виде глазных капель, назальных спреев, направленных на устранение неприятной симптоматики.
Основная профилактика
Главным методом, позволяющим защитить ребенка от развития пищевой аллергии, является соблюдение диеты. Только отказавшись от употребления продуктов-провокаторов, можно уберечь малыша от рецидивов.
И помните, пищевая аллергия у ребенка – серьезная патология, которая способна стать источником развития тяжелых последствий. Поэтому очень важно при малейших проявлениях болезни обращаться к компетентным специалистам для адекватного лечения.
Источник
В последние годы количество больных пищевой аллергией в мире растет. В Украине точной статистики больных нет. Однако, по данным врача-аллерголога и главного врача клиники FxMed Елены Московенко, семейные и детские врачи регистрируют примерно на 20-30 % больше больных пищевой аллергией, чем это было, например, еще десять лет назад.
Сегодня практически каждый ребенок в возрасте до года имеет проявления пищевой аллергии. В чем же причина такой распространенности аллергии на продукты питания? Можно ли ее перерасти? Как правильно лечить заболевание и какой метод диагностики является наиболее информативным?
На эти и другие вопросы Елена Московенко отвечает специально для сайта «Все об аллергии».
Почему у детей возникает пищевая аллергия?
Обычно клинические проявления пищевой аллергии — это сыпь на коже, кишечные расстройства, крапивница, ангионевротический отек, ринит, конъюнктивит.
Выделяют две основные причины их появления. Первая — чисто иммунологическая. Она обусловлена истинной аллергией, которая связана с повышением в крови пациента уровня специфического иммуноглобулина Е к определенному аллергену.
Проявления болезни этого типа зависят от употребления аллергена. Ведь симптомы усиливаются при каждом новом съедании ребенком причинного продукта. И неважно, сколько именно он его съел: каждый новый контакт организма с аллергеном ведет к усилению чувствительности к нему.
Основной причиной возникновения этого вида аллергии может быть генетическая предрасположенность. И здесь очень важно выявить причину аллергии и исключить продукт, который ее вызывает, из рациона ребенка. Это единственный метод лечения.
Срок, на который продукт убирают из меню, зависит от общего состояния ребенка, его возраста и свойств самого аллергена. А установить точно, что именно вызывает реакцию, можно с помощью молекулярной аллергодиагностики.
Кроме пищевой аллергии существует непереносимость продуктов. Как отличить эти состояния?
При истинной аллергии при каждом контакте с аллергеном клинические проявления становятся более выраженными. И их интенсивность не зависит от количества аллергена, которое попало в организм.
При непереносимости имеет значение количество продукта, cъеденного ребенком, и незначительная его порция никаких симптомов не вызывает.
Непереносимость возникает у детей, когда им не хватает ферментов, способных переварить определенную пищу, или когда этой пищи много. Иногда чтобы убедиться, что у пациента именно непереносимость, достаточно сделать УЗИ органов брюшной полости, копрограмму.
У нас был случай, когда мама дала полуторагодовалому ребенку лосося. У малыша была очень тяжелая реакция – и сыпь на коже, и рвота, и диарея. Но это не была аллергия: просто ребенок был не в состоянии переварить жирную рыбу, хотя другие дети могут есть ее уже с года. Все индивидуально.
Во-вторых, причиной возникновения симптомов, о которых мы говорили, может быть увеличение в организме уровня гистамина – вещества-посредника воспаления. При этом не происходит реакция иммунной системы, а анализ на уровне специфического иммуноглобулина Е и кожные тесты являются отрицательными.
Уровни гистамина могут повышаться и потому, что ребенок употребляет продукты с его высоким содержанием. В первую очередь это:
- ферментированные сыры;
- фрукты;
- некоторые овощи;
- мясо и рыба;
- продукты, которые долго хранились замороженными;
- копчености;
- орехи;
- виноград;
- жареные продукты.
В норме избыточный гистамин разрушается ферментом диаминоксидазой (DAO).Если в организме ребенка ее недостаточно, появляются симптомы, похожие на аллергические. Но, повторяю, это не истинная аллергия, это – псевдоаллергия.
Причиной недостаточности DAO является то, что этот фермент плохо производится детским организмом. Также в кишечнике ребенка может наблюдаться повышенное количество патологических бактерий и/или ребенка могут неправильно кормить.
Все это, а также ранний отказ от грудного вскармливания обусловливают снижение уровня DAO в крови ребенка и его чувствительность к гистамину. На качество самих продуктов питания влияют экология и вещества, которые в них находятся, – пестициды, нитраты, другая химия.
Повторное употребление продукта, который содержит истинный аллерген, значительно усиливает симптомы болезни. При псевдоаллергии после перерыва в употреблении подозрительного продукта симптомов непереносимости может не быть.
Какой из факторов является главным в возникновении симптомов пищевой аллергии?
Генетическая предрасположенность, при которой чувствительность к аллергену формируется через иммунную систему. Если у ребенка псевдоаллергия, мы собираем информацию о его рационе, обследуем, рекомендуем продукты, не требующие длительного переваривания, не являющиеся гистаминолибераторами, рассчитываем количество пищи на один раз.
У детей какого возраста возникает пищевая аллергия?
Чаще всего пищевая аллергия возникает у детей первого-второго годов жизни, особенно если их кормят искусственными молочными смесями и вводят докормы – овощи, фрукты, мясо.
У детей старше трех лет проявления пищевой аллергии встречаются реже.
И только у 3-5% детей, у которых в раннем возрасте была истинная пищевая аллергия, подтвержденная аллергопробами, она может оставаться во взрослой жизни.
Какой аллерген является основным для детей первого года жизни?
Белок коровьего молока и яйцо. Очень часто аллергия на них проявляется в виде сыпи на коже, крапивницы, ангионевротического отека, хрипов и свистящего дыхания, насморка.
Также эти пищевые продукты могут вызвать обострение атопического дерматита. Такие состояния обязательно необходимо диагностировать для исключения причинного аллергена.
Вы говорили, что пищевую аллергию можно перерасти?
«Перерасти» – не совсем точный термин. Действительно, с возрастом толерантность к продуктам повышается. Но для того, чтобы это произошло по-настоящему, есть единственный способ – выяснить, какой именно аллергенный белок вызывает пищевую аллергию, и полностью исключить его из рациона.
В зависимости от того, какой это белок, в каких продуктах он содержится, каковы возраст и общее состояние ребенка, врач определяет, как долго должно длиться исключение. Но убрать аллергенный продукт из меню нужно обязательно.
А потом, через некоторое время, нужно правильно его вводить в рацион. Обычно при таких условиях восстанавливается способность нормально воспринимать продукт. И только у 3-5 % пациентов гиперчувствительность может сохраниться.
Почему не повезло тем 3-5% больных, у которых чувствительность к продуктам сохраняется?
Это зависит от аллергена, его агрессивности и устойчивости к нагреванию, основанных на его физических и химических свойствах.
Обычно аллергенами являются белки. Некоторые из них уменьшают аллергенность или полностью ее теряют при нагревании, термической обработке.
Но есть такие, молекула которых сохраняет агрессивность после любого термического воздействия. Именно эти аллергены чаще всего вызывают истинную пищевую аллергию, провоцируют анафилактические реакции. И чувствительность к ним является пожизненной.
Единственное, что радует, – то, что их немного. И мы, имея молекулярный профиль сенсибилизации пациента, можем прогнозировать, к какому аллергену разовьется толерантность, а к какому – нет.
А какую пищевую аллергию нельзя вылечить?
Неизлечимыми являются пищевые аллергии, вызванные едой/напитками, к которым не может выработаться толерантность, переносимость. И тогда таким пациентам прописывается план действий, который помогает сохранить жизнь.
Например, в США очень много случаев анафилактических реакций на арахис. И там знают, что детям, чувствительным к определенным молекулам арахиса, нельзя употреблять его пожизненно.
Они должны всегда носить с собой автоинжектор адреналина, а в кафе или в ресторанах сообщать об аллергии, чтобы им не дали даже кроху продукта, содержащего арахис.
На сегодня серьезной проблемой остается аллергическая реакция на белки коровьего молока, в частности казеин, которая может сохраняться всю жизнь.
В США аллерген № 1 – это арахис. А в Украине?
Это могут быть другие орехи, специи, киви, персик, белки коровьего молока, рыба.
Молекулярная диагностика аллергии расширила наше представление об источниках заболевания. Так, выявление причинного аллергена позволяет прогнозировать возможность перекрестной аллергии: определить, какие продукты или пыльца содержат подобные аллергенные белки, значимые именно для этого пациента.
Например, белок из группы Pr 10 является основным аллергеном березы, содержащимся в ее пыльце. А подобные ему белки есть в пыльце других весенних деревьев и во многих фруктах и овощах: яблоках, грушах, сливах, сельдерее, моркови, киви, персике, орехах и других.
Если мы знаем все источники аллергенного белка для конкретного пациента, это позволяет определить правильный план лечения и дать рекомендации по вскармливанию ребенка.
Еще один пример: аллергическую сыпь из-за употребления дыни у пациента в августе мы смогли объяснить после проведения молекулярной диагностики, когда подтвердили сенсибилизацию к амброзии. В этом случае пациент употреблял дыню в период обострения сезонной аллергии.
Но такие ситуации чаще касаются детей старшего возраста и взрослых.
Каковы основные симптомы пищевой аллергии и имеют ли они возрастные особенности?
У детей раннего возраста чаще всего возникает атопический дерматит. И мама, зная, что ребенок получает определенный небольшой набор продуктов, может связать еду с возникновением или обострением симптомов.
Когда ребенок становится старше, родители начинают давать ему больше овощей и фруктов, особенно летом. Конечно, аллергия уже может проявиться к большему количеству продуктов. Не следует забывать и о возможности проявлений псевдоаллергии.
То есть пищевая аллергия в основном проявляется сыпью на коже?
Могут быть и дерматит, и ангионевротический отек, и, гораздо реже, – анафилактические реакции. Но наука движется вперед, и сейчас ученые уже установили связь между употреблением аллергенных продуктов и появлением запоров или диареи, плохого аппетита, срыгивания, рвоты.
Доказано, что аллергические реакции возникают и на слизистых оболочках желудочно-кишечного тракта. Так, сейчас уже выделяют аллергический эзофагит, то есть воспаление пищевода, аллергический гастрит, аллергический энтероколит.
Диагностировать их очень трудно и лечатся они плохо. Результат может дать только полное исключение продукта, вызывающего аллергию. Если же эти заболевания не лечить, то симптомы у человека только ухудшаются.
Может возникнуть у ребенка, находящегося на грудном вскармливании, аллергия на продукты, которые употребляет мама?
Конечно, может. Ребенок может сенсибилизироваться через плаценту к молочным продуктам, орехам или рыбе, которые мама ела во время беременности. Особенно если они употреблялись в большом количестве.
И эта сенсибилизация может проявиться после рождения и во время грудного вскармливания. Но прекращать его ни в коем случае нельзя – нужно, чтобы мама перестала принимать пищу, которая вызывает у ребенка аллергию.
Если аллергию вызывает казеин, достаточно исключить молочные продукты из рациона мамы, ведь в грудном молоке казеина нет.
Иногда матери необоснованно назначают гипоаллергенную диету, когда из рациона исключается практически все. А маме же нужно есть, маме нужно, чтобы образовывалось молоко, нужно сохранить свое здоровье. Поэтому очень важно точно установить причину аллергии ребенка и составить для матери оптимальную диету.
А если ребенок не на грудном вскармливании и у него проявилась аллергия?
Ребенок может также реагировать на белки коровьего молока, содержащиеся в смеси для вскармливания. С помощью молекулярной диагностики врач определяет аллергены, которые вызывают реакцию малыша.
На основе результата анализа он может составить для ребенка правильный рацион. И после того, как будет выдержана необходимая пауза в употреблении аллергенных продуктов, их можно будет вернуть в рацион ребенка.
Но и исключить продукт из меню и затем его туда вернуть может только врач. Когда закончится период исключения аллергена, нужно обязательно восстанавливать нормальное питание согласно возрасту.
Как долго должен длиться этот перерыв?
Если у ребенка аллергия на казеин, пауза в употреблении молочных продуктов может длиться от 6 до 12 месяцев и более. Если аллергию вызывают другие белки коровьего молока, перерыв может быть 3–6 месяцев. Это единственный способ избавиться от проблемы.
Если у ребенка есть пищевая аллергия, может проявиться склонность к другим ее видам?
Как мы уже говорили, основное проявление пищевой аллергии – это сыпь на коже. А если нарушается целостность кожи, из-за трещинок на ней может развиться сенсибилизация к клещам домашней пыли, к спорам плесневых грибов, в частности альтернарии. Уже даже на первом-втором годах жизни.
А потом, с возрастом, присоединяется ингаляционная аллергия на пыльцу деревьев, трав, сорняков. И чем напряженнее аллергологическое состояние, тем больше количество аллергенов, к которым сенсибилизируется ребенок.
Такое состояние называется полисенсибилизацией. Она плохо лечится, и эффективность такого лечения не будет полной.
Что случается чаще: пищевая аллергия, к которой присоединяется, например, респираторная, или поллиноз, к которому присоединяется пищевая аллергия?
В аллергологии есть такой термин: «аллергологический марш». Это как подъем: сначала развивается атопический дерматит, затем – аллергический ринит, а потом – бронхиальная астма.
Поэтому нужно искать объяснение каждому эпизоду атопического дерматита. И, если он связан с аллергией, нужно понимать, что, нелеченный, он может привести к астме. Если же атопический дерматит возникает из-за непереносимости продуктов, таких тяжелых последствий не будет.
Случается и так, что пищевая непереносимость сочетается у ребенка с истинной аллергией, и оба эти состояния вызваны одним продуктом. И лечить их нужно параллельно: подобрать диету и исключить аллерген.
Такое сочетание встречается примерно в половине случаев. Например, казеин в коровьем молоке может вызвать у ребенка аллергию, а само по себе молоко может быть слишком жирным, из-за чего ребенок не может его переварить.
Итак, как лечится пищевая аллергия?
Только полным исключением продукта, который ее вызывает. Другого пути нет.
Для правильного выбора диеты обязательно нужно проводить молекулярную диагностику аллергии. Существенное значение имеют комплексное лечение, симптоматическая терапия, лечение атопического дерматита.
Источник
