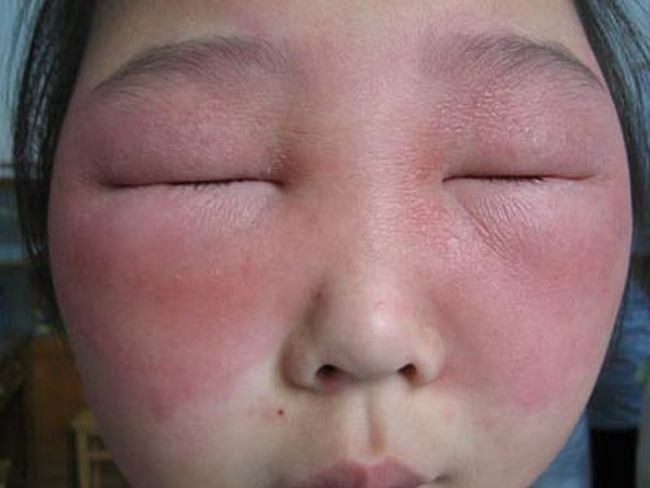
Гипосенсибилизации при аллергии немедленного типа
В стадии ремиссии проводится гипосенсибилизация.
Гипосенсибилизация — комплекс мероприятий, направленных на ¯ чувствительности к аллергену.
2 типа:
Специфическая гипосенсибилизация (СГ) — это ¯ гиперчувствительности к определенному АГ — возможна при алл реакц немедленного типа
Неспецифическая гипосенсибилизация (НГ) — это ¯ чувствительности к различным АГ. СГ возможна при аллергических реакциях немедленного и замедленного типа
Гипосенсибилизация при аллергических реакциях немедленного типа.
1. СГ может произойти при устранении контакта с определенным аллергеном, тк АТ постепенно элиминируются из организма.
2. СГ м.б. осуществлена путем введения больному возрастающих доз экстракта того аллергена, к которому имеется повышенная чувствительность
Наилучшие результаты СГ отмечаются при лечении IgE-опосредованн аллергич реакций
Механизм связывают с образованием блокирующих антител (IgG), которые соединяются с поступающим в организм аллергеном
и предупреждают его контакт с IgE. Происходит переключение иммунного ответа с Тh2‑зависимого типа на Тh1-зависимый (¯ образование IgE и ↑ образование IgG).
СГ проводится, если невозможно прекратить контакт больного с аллергеном, прекратить лечение, исключить продукт из питания , сменить работу
Противопоказания к проведению СГ: обострение основного заболевания
3. Введения гистамина в малых дозах или либераторов гистамина.
НГ — это ¯ чувствительности к различным аллергенам, вызываемое изменением условий жизни индивидуума, действием некоторых лекарственных препаратов, отдельных видов физиотерапевтического и курортного лечения.
НГ применяют в случаях, когда СГ невозможна или недостаточно эффективна, при невозможности выяснить природу аллергена; НГ часто применяют в сочетании с СГ.
Лечение и гипосенсибилизация при аллергических реакциях замедленного типа
Используют методы неспецифической гипосенсибилизации, направленной на подавление афферентного звена, центральной фазы и эфферентного звена гиперчувствительности замедленного типа.
Афферентное звено реакций клеточного типа обеспечивается тканевыми макрофагами. Подавляют ее циклофосфамид, азотистый иприт, препараты золота.
Для подавления центральной фазы реакций клеточного типа, включающей процессы кооперации макрофагов и различных клонов лимфоцитов, а также пролиферацию и дифференцировку антигенреактивных лимфоидных клеток, используют иммунодепрессанты — кортикостероиды, антиметаболиты
Препаратами выбора в патофизиологической стадии являются глюкокортикоидные гормоны.
Глюкокортикоиды могут оказывать влияние на развитие всех 3 стадий аллергических реакций.
В иммунологической стадии подавляют макрофагальную реакцию и изменяют пролиферацию лимфоцитов.
В патохимическ стадии — ограничением освобождения гистамина, ИЛ-1, ИЛ-2, а также ↑ продукции липокортина, угнетающего активность фосфолипаз и образование продуктов циклоксигеназного и липоксигеназного путей превращения арахидоновой кислоты. Наибольший эффект выявляется в патофизиологической стадии в виде угнетения воспаления.
Канцерогенез.
Современное представление об этиологии опухолей. Классификация канцерогенов.
Предшественницей раковой клетки в организме всегда является нормальная клетка какой-либо ткани. Факторы (агенты), способные вызвать превращение (трансформацию) нормальной клетки в опухолевую, называются канцерогенами.
Канцерогены — это этиологические факторы опухолевого процесса. В зависимости от природы канцерогены подразделяются на физические, химические и биологические.
Физические канцерогены. К физическим канцерогенам относятся различные виды ионизирующей радиации (рентгеновские, g-лучи, элементарные частицы — протоны, нейтроны, a, b-частицы), а также ультрафиолетовое излучение.
-Ионизирующее излучение.
-Ультрафиолетовое облучение (УФО) ,возможны разрывы молекулы ДНК или возникновение в ней тиминовых димеров.
-Примером подобной патологии, предрасполагающей к развитию опухолей кожи, является пигментная ксеродерма.
-Своеобразную форму канцерогенного влияния физического фактора представляет собой «пластмассовый канцерогенез».
Химические канцерогены.
1. Полициклические ароматические углеводороды (ПАУ) — гетероциклические соединения, содержащие активные участки, способные взаимодействовать с молекулой ДНК.
2. Ароматические амины и аминоазосоединения. Классическими представителями этой группы являются бензидиновые красители
3. N-нитрозосоединения (нитрозамины). Нитросоединения (НС) используются в народном хозяйстве в качестве консервантов пищевых продуктов, при синтезе красителей, лекарств, полимерных материалов, пестицидов, антикоррозийных средств и т.п.
4. Металлы и металлоиды. Канцерогенным эффектом обладают некоторые минеральные вещества — никель, хром, мышьяк, кобальт, свинец и др. В эксперименте они вызывают опухоли на месте инъекции.
5. Лекарственные препараты.
6. Химические канцерогены биологического происхождения. К этой группе относятся афлатоксины — канцерогены «одной дозы», вещества, образуемые плесневыми грибами рода Aspergillus flavus, поражающими злаковые культуры, арахис.
Источник
Гипосенсибилизация
(греч. hypo- + сенсибилизация) — состояние пониженной чувствительности организма к аллергену, а также комплекс мероприятий, направленных на снижение этой чувствительности
. Применявшийся ранее термин «десенсибилизация» (лат. приставка de-, означающая уничтожение + сенсибилизация) не точен, т.к. добиться полной нечувствительности организма к аллергену практически невозможно. Различают специфическую и неспецифическую гипосенсибилизацию.
Специфическая гипосенсибилизация основана на введении больному аллергена, вызвавшего данное заболевание, в постепенно возрастающих дозах, что приводит к изменению реактивности организма, нормализации функции нейроэндокринной системы, обмена веществ, вследствие чего снижается чувствительность организма, т.е. развивается Р“. Патогенез специфической Р“. сложен и полностью еще не изучен. Имеет значение выработка блокирующих антител к введенному аллергену, которые, связывая попавший в организм аллерген, предупреждают реакцию его с реагинами (lgE), фиксированными на поверхности лаброцитов (тучных клеток). В процессе специфической Р“. снижается синтез реагинов, нарастает количество Т-лимфоцитов, усиливается функция коры надпочечников, повышается титр комплемента и пропердина, улучшается белковый обмен.
Для проведения специфической Р“. необходимо выявить аллерген (или группу аллергенов), вызвавших данное заболевание, что возможно с помощью изучения аллергологического анамнеза, кожных аллергических и провокационных проб, определения специфического иммуноглобулина класса Е. Если предотвратить контакт больного с аллергеном не представляется возможным (при аллергии к домашней пыли, пыльце растений, микробам), прибегают к специфической Р“., которую проводят во время ремиссии болезни (например, бронхиальной астмы, крапивницы), после санации очагов хронической инфекции (синусит, тонзиллит, кариес и др.).
Аллергены чаще вводят внутрикожно или под кожу, однако их можно вводить внутримышечно, внутрь, интраназально, путем ингаляций, методом электрофореза. Используют стандартные пыльцевые, эпидермальные, пылевые, пищевые или бактериальные аллергены. С помощью аллергометрического титрования определяют порог чувствительности: внутрикожно вводят 0,02 мл аллергена в разведении 10-7, 10-6, 10-5 и через 20 мин оценивают местную реакцию. Ежедневно или через день вводят 0,1 мл — 0,2 мл — 0,4 мл — 0,8 мл аллергена, начиная с разведения, на которое была слабоположительная или сомнительная местная реакция. Затем используют дозы аллергена с более низкими разведениями. При применении аллергена в концентрации 1:100 или 1:10 инъекции делают 1 раз в неделю. Специфическую Р“. у больных поллинозом начинают за 4—5 мес. и заканчивают за 2—3 нед. до цветения растений. При пылевой аллергии поддерживающие дозы аллергена вводят 1 раз в 2 нед. в течение 3—5 лет Для уменьшения числа инъекций используют метод депонирования — введение аллергенов, эмульгированных в минеральном масле или с гидратом окиси алюминия. Предлагается лечение больных поллинозом с помощью перорального метода специфической Р“., а также путем электрофоретического введения аллергена, однако эти методы еще не получили широкого распространения и требуют дальнейшего изучения.
При проведении специфической Р“. возможны местные осложнения и системные реакции. К местным осложнениям относится развитие отека в месте инъекции, достигающего иногда значительного размера. Отек появляется сразу же или через 10—40 мин после инъекции аллергена. Он спадает через несколько часов или суток самостоятельно или после назначения антигистаминных препаратов. В подобных случаях необходимо увеличить интервал между инъекциями аллергена и затем вводить 2—3 раза дозу, которая не вызывала реакции. Системные реакции (крапивница, отек Квинке, приступ бронхиальной астмы и др.) обычно отмечаются в случаях быстрого повышения дозы аллергена, сокращения сроков между инъекциями или игнорирования местной реакции. Продолжение специфической Р“. у таких больных возможно только после выздоровления; при этом Р“. начинают с введения доз аллергена, не вызывавших осложнения.
Анафилактический шок как осложнение специфической Р“. наблюдается редко и протекает тяжело. При появлении первых симптомов анафилактического шока больного необходимо уложить в постель (на кушетку), ввести подкожно адреналин, кордиамин, антигистаминные препараты, внутримышечно — преднизолон или гидрокортизон, обеспечить вдыхание кислорода, к ногам — грелку; в случае необходимости проводят реанимационные мероприятия (см. Реанимация).
Специфическая Р“. противопоказана при тяжелом течении бронхиальной астмы с выраженными изменениями в легких, длительном применении глюкокортикоидных препаратов, недостаточности кровообращения II и III стадии, беременности, инфекционных и инфекционно-аллергических заболеваниях в период обострения (туберкулез, ревматизм и др.), болезнях крови, злокачественных новообразованиях, сахарном диабете (тяжелого течения), психических болезнях, диффузных заболеваниях соединительной ткани.
Неспецифическая гипосенсибилизация, основанная на изменении реактивности организма и создании условий, при которых тормозится действие аллергена, вызвавшего данное заболевание, достигается в результате применения препаратов салициловой кислоты и кальция, аскорбиновой кислоты, введения гистаглобулина, плазмы и др. С целью неспецифической Р“. широко применяют различные физиотерапевтические процедуры (УФ-облучение, электрофорез растворов новокаина, кальция, магния и йода, диатермию, УВЧ, индуктотермию, микроволновую терапию), санаторно-курортное лечение, занятия лечебной физкультурой и спортом.
Библиогр.: Аллергические заболевания у детей, под ред. М.Я. Студеникина и Т.С. Соколовой, М., 1986; Беклемишев Н.Д., Ермекова Р.К. и Мошкевич В.С. Поллинозы, М., 1985; Гущин И.С. Немедленная аллергия клетки, М., 1976; Райкис Б.Н. и Воронкин Н.И. Лечебные аллергены, Л., 1987; Частная аллергология, под ред. А.Д. Адо, М., 1976.
Внимание! Статья ‘Гипосенсибилизация‘ приведена исключительно в ознакомительных целях и не должна применяться для самолечения
Source: znaiu.ru
Источник
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология | Острая сывороточная болезнь представляет собойгенерализованную форму иммунокомплексной аллергии. Когда в клинической практике для лечения различных инфекционных заболеваний (ботулизм, дифтерия, газовая гангрена и др.) стали широко применять большие количества чужеродных для человека сывороток, было отмечено, что даже при первичном их введении у больных может развиться четкий симптомокомплекс реакций весьма сходных с анафилактическими, хотя и растянутых во времени. Они заключались в следующем. Через 7-11 суток после введения больших количеств чужеродной сыворотки у больного в месте инъекции (если она производилась подкожно или внутримышечно) появлялись покраснение кожи, отечность, сыпь, ощущался кожный зуд. При внутривенных вливаниях сыворотки местных симптомов, естественно, не наблюдалось, но через некоторый период после инъекции возникала общая реакция: повышение температуры тела, отечность суставов, генерализованная крапивница, бронхоспазм, падение артериального давления. При введении сыворотки подкожно или внутримышечно эта общая реакция присоединялась к местным проявлениям. В отдельных случаях заболевания наблюдались смертельные исходы вследствие сильнейшего бронхоспазма и коллапса. Патогенез сывороточной болезни можно условно разделить на три фазы: 1. Образование в крови комплексов «антиген-антитело»; 2. Осаждение иммунных комплексов в разных тканях; 3. Развитие воспаления в различных органах и тканях организма. Первая фаза инициируется появлением антигена в крови и его взаимодействием с иммунокомпетентными клетками, следствием чего является образование антител. Приблизительно через 5 дней после инъекции сыворотки в крови начинают появляться антитела против введенных с сывороткой антигенов. Эти антитела реагируют с антигенами, еще остающимися в крови, с образованием комплексов антиген-антитело. Таким образом, длительно сохраняющееся в организме большое количество антигена является одновременно и сенсибилизирующей и разрешающей дозой. Во второй фазе образовавшиеся в крови комплексы «антиген-антитело» осаждаются в разных тканях. Преципитация иммунных комплексов в тканях и последующее развитие повреждений зависит, по крайней мере, от двух важных факторов: размера иммунных комплексов и функционального состояния системы мононуклеарных фагоцитов. Очень большие комплексы, образующиеся при значительном избытке антигена, быстро удаляются из крови клетками системы мононуклеарных фагоцитов и, следовательно, не представляют большой опасности. Более патогенными являются комплексы малого и среднего размеров, образующиеся при незначительном избытке антигена. Они дольше циркулируют в крови и гораздо менее активно подвергаются фагоцитозу. Перегрузка, а также дисфункция самой системы мононуклеарных фагоцитов увеличивают «срок жизни» иммунных комплексов в крови и вероятность их осаждения в тканях. Кроме того, такие факторы как заряд иммунных комплексов, валентность антигена и его сродство к антителам, сродство антигена к различным компонентам тканей, а также состояние гемодинамики могут влиять на осаждение комплексов в той или иной ткани (в клубочках почек, суставах. коже, сердце, на серозных поверхностях и в небольших кровеносных сосудах). При осаждении комплексов в сосудистой стенке наблюдается увеличение ее проницаемости. Возможно это происходит вследствие того, что антитела (IgE) связываются с циркулирующими базофилами, из которых освобождается гистамин, вызывающий отслойку клеток эндотелия. Это позволяет иммунным комплексам легко проникать в стенку сосудов. Кроме того, иммунные комплексы связываются с клетками воспаления и запускают освобождение вазоактивных медиаторов и цитокинов. Как только комплексы откладываются в тканях, они инициируют острую воспалительную реакцию — третью фазу сывороточной болезни. Во время этой фазы (приблизительно 10 дней после введения антигена) развиваются такие клинические симптомы как лихорадка, уртикарные высыпания, артралгии, увеличение лимфоузлов, появляется протеинурия. Хроническая форма сывороточной болезни развивается при повторных или пролонгированных инъекциях антигена. Длительная антигенемия является необходимым условием для возникновения этого вида патологии, так как наличие иммунных комплексов при избытке антигена способствует их осаждению в сосудистом ложе. Гипосенсибилизация (греч. hypo- +сенсибилизация) состояние пониженной чувствительности организма к аллергену, а также комплекс мероприятий, направленных на снижение этой чувствительности. Применявшийся ранее термин десенсибилизация (лат. приставка de-, означающая уничтожение + сенсибилизация) не точен, т.к. добиться полной нечувствительности организма к аллергену практически невозможно. Различают специфическую и неспецифическую гипосенсибилизацию. Специфическая гипосенсибилизация основана на введении больному аллергена, вызвавшего данное заболевание, в постепенно возрастающих дозах, что приводит к изменению реактивности организма, нормализации функции нейроэндокринной системы, обмена веществ, вследствие чего снижается чувствительность организма, т.е. развивается Г. Для проведения специфической Г. необходимо выявить аллерген (или группу аллергенов), вызвавших данное заболевание, что возможно с помощью изучения аллергологического анамнеза, кожных аллергических и провокационных проб, определения специфического иммуноглобулина класса Е. Если предотвратить контакт больного с аллергеном не представляется возможным (при аллергии к домашней пыли, пыльце растений, микробам), прибегают к специфической Г., которую проводят во время ремиссии болезни (например, бронхиальной астмы, крапивницы), после санации очагов хронической инфекции (синусит, тонзиллит, кариес и др.). Аллергены чаще вводят внутрикожно или под кожу, однако их можно вводить внутримышечно, внутрь, интраназально, путем ингаляций, методом электрофореза. Используют стандартные пыльцевые, эпидермальные, пылевые, пищевые или бактериальные аллергены. С помощью аллергометрического титрования определяют порог чувствительности: внутрикожно вводят 0,02 мл аллергена в разведении 10-7, 10-6, 10-5и через 20 мин оценивают местную реакцию. Ежедневно или через день вводят 0,1 мл 0,2 мл 0,4 мл 0,8 мл аллергена, начиная с разведения, на которое была слабоположительная или сомнительная местная реакция. Затем используют дозы аллергена с более низкими разведениями. При применении аллергена в концентрации 1:100 или 1:10 инъекции делают 1 раз в неделю. Специфическую Г. у больных поллинозом начинают за 45 мес. и заканчивают за 23 нед. до цветения растений. При пылевой аллергии поддерживающие дозы аллергена вводят 1 раз в 2 нед. в течение 35 лет Для уменьшения числа инъекций используют метод депонирования введение аллергенов, эмульгированных в минеральном масле или с гидратом окиси алюминия. Предлагается лечение больных поллинозом с помощью перорального метода специфической Г., а также путем электрофоретического введения аллергена, однако эти методы еще не получили широкого распространения и требуют дальнейшего изучения. При проведении специфической Г. возможны местные осложнения и системные реакции. К местным осложнениям относится развитие отека в месте инъекции, достигающего иногда значительного размера. Отек появляется сразу же или через 1040 мин после инъекции аллергена. Он спадает через несколько часов или суток самостоятельно или после назначения антигистаминных препаратов. В подобных случаях необходимо увеличить интервал между инъекциями аллергена и затем вводить 23 раза дозу, которая не вызывала реакции. Системные реакции (крапивница, отек Квинке, приступ бронхиальной астмы и др.) обычно отмечаются в случаях быстрого повышения дозы аллергена, сокращения сроков между инъекциями или игнорирования местной реакции. Продолжение специфической Г. у таких больных возможно только после выздоровления; при этом Г. начинают с введения доз аллергена, не вызывавших осложнения. Неспецифическая гипосенсибилизация, основанная на изменении реактивности организма и создании условий, при которых тормозится действие аллергена, вызвавшего данное заболевание, достигается в результате применения препаратов салициловой кислоты и кальция, аскорбиновой кислоты, введения гистаглобулина, плазмы и др. С целью неспецифической Г. широко применяют различные физиотерапевтические процедуры (УФ-облучение, электрофорез растворов новокаина, кальция, магния и йода, диатермию, УВЧ, индуктотермию, микроволновую терапию), санаторно-курортное лечение, занятия лечебной физкультурой и спортом. Дата добавления: 2016-03-26 | Просмотры: 427 | Нарушение авторских прав 1 | 2 | 3 | 4 | 5 | 6 | 7 | |
Источник