Как узнать чесотка или аллергия

Причины развития заболеваний
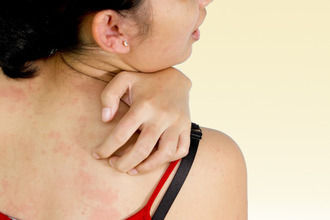 Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
- лекарства;
- пищевые продукты;
- косметика;
- бытовая пыль;
- шерсть и выделения животных;
- химикаты;
- латекс.
Аллергия развивается вследствие дисфункции иммунной системы. В качестве провокаторов выступают разные факторы:
- генетический (отягощенная наследственность);
- инфекционный (заражение вирусами, бактериями, грибами, гельминтами);
- воспалительный (хронические заболевания пищеварительной, респираторной системы).
Дерматитом называют воспалительное поражение кожи. Оно может быть вызвано такими триггерами как:
- Солнечная радиация.
- Высокая или низкая температура.
- Сок растений.
- Механическое воздействие (давление, трение).
- Электрический ток.
- Контакт с химическими веществами.
Существует разделение дерматитов на простые (от воздействия раздражающих веществ) и аллергические (возникают при контакте с соединениями, обусловливающими формирование индивидуальной иммунной чувствительности – сенсибилизации). Для них чаще характерно острое течение – старт симптомов после соприкосновения с провоцирующим компонентом. Отличие аллергии от дерматита не всегда прослеживается четко или есть вообще – все зависит от того, что лежит в основе патогенеза (механизма развития) болезни – раздражение или сенсибилизация, то есть вовлечение иммунитета.
Что же касается чесотки, то это – паразитарное заболевание кожи, разновидность локальной (местной) инфекции. Есть конкретный возбудитель – клещ Sarcoptes scabiei, черепахообразное насекомое, самки которого откладывают яйца и наиболее активны в ночное время суток. При неблагоприятном течении (отсутствии терапии или неправильном ее осуществлении) заболевание может осложниться возникновением аллергических реакций со стороны кожных покровов.
Таким образом, поражение кожи при аллергии имеет иммунопатологический, а при чесотке – инфекционный генез.
Характерные симптомы
Тактика дифференциальной диагностики построена на сравнении объективных клинических признаков, выявленных у пациента и ожидаемых при той или иной форме патологии. Чтобы отличить одну болезнь от другой, важно знать, какие симптомы им свойственны.
Простой контактный дерматит
Развивается после соприкосновения с агрессивными средами: химикатами, соком растений, металлами. При этом для появления симптомов достаточно единственного эпизода контакта. Наблюдаются такие признаки как:
- покраснение;
- отек, зуд;
- трещины;
- сыпь в виде пузырьков или крупных полостных элементов;
- жжение, болезненность.
При хронической форме заболевания изменения выражены не так ярко, как при остром течении, однако к ним присоединяются дополнительные признаки. Это уплотнение и гиперпигментация кожи, многочисленные следы расчесов. Пациента беспокоит постоянный зуд.
Аллергический контактный дерматит
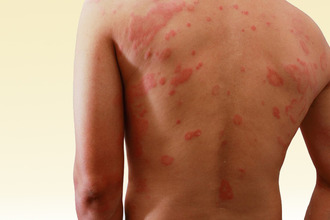 Возникает, если организм человека уже сенсибилизирован к раздражителю.
Возникает, если организм человека уже сенсибилизирован к раздражителю.
Первый контакт не приводит к развитию симптомов, однако уже через 7–14 дней, когда в процесс активно включается иммунная система, повторное соприкосновение вызывает ряд патологических изменений – таких как:
- ярко выраженное покраснение;
- припухлость, сопровождающаяся зудом;
- ощущение покалывания, жжения;
- возникновение пузырьков, пятен.
При любой форме контактного дерматита, будь то аллергический или простой тип, симптомы проявляются в четко очерченных границах области соприкосновения с провоцирующим веществом. В случае хронического течения характерна сухость кожи (вплоть до образования трещин), участки гиперпигментации.
Атопический дерматит
Заболевание, обусловленное наследственными факторами, активизация которых произошла под действием провокаторов из окружающей среды (например, инфекций). Часто сочетается с аллергическим ринитом и бронхиальной астмой. Характерны следующие симптомы:
- Зуд кожи.
- Покраснение (эритема), припухлость.
- Пузырьки, узелки, трещины.
- Участки мокнутия, корки.
- Сухость, шелушение.
- Участки уплотнения.
Атопический дерматит – это форма аллергии, которая чаще всего начинается в детском возрасте. Поражается кожа волосистой части головы, лица, нижних конечностей. В дальнейшем – туловище, задняя поверхность шеи, руки. Хорошо видны следы расчесов, больных беспокоит навязчивый зуд, мучительная сухость. Процесс характеризуется хроническим рецидивирующим (с эпизодами обострений) течением, вероятно присоединение вторичной инфекции.
Чесотка
Паразит попадает в организм при контакте с больным человеком, его одеждой, постельным бельем, полотенцем. Между детьми болезнь может передаваться через игрушки. Пробуравив поверхностный слой кожи, клещ создает ходы – в них находятся яйца. Время от момента заражения до возникновения симптомов, то есть инкубационный период, бывает стандартным или затяжным. В первом случае он длится от 7 до 10 дней, во втором – около полутора месяцев.
Классический симптом чесотки – кожный зуд, резко интенсифицирующийся в ночное время суток.
 Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
- сыпь в виде узелков и пузырьков, или везикул (бывают расположены попарно);
- грязно-серые линии в форме зигзагов (от 0,3 до 1 см длиной) – чесоточные ходы;
- расчесы, кровянистые корочки.
Длительно существующий процесс характеризуется образованием гнойничковых элементов, связанных с присоединением инфекции. Ходы клеща имеют несколько мест излюбленной локализации:
- между пальцами на руках;
- между бедрами;
- на груди, ягодицах, пояснице, животе.
Женщины могут заметить ходы на сосках, мужчины – на наружных половых органах. У детей клещ поражает еще и подошвы, ладони, лицо.
Дифференциальная диагностика
Клиническая картина может быть очень схожей, а это грозит неправильным лечением и, соответственно, отсутствием выздоровления. Кроме того, при паразитарной инфекции высока вероятность заражения окружающих. Отличить чесотку от аллергии можно по ряду дифференциальных признаков. Рассмотрим наиболее значимые из них в таблице:
| Критерий | Чесотка | Дерматит | ||
|---|---|---|---|---|
| Аллергический контактный | Простой | Атопический | ||
| Наличие инкубационного периода | Да, 7–10 дней (до 1,5 мес.) | Есть этап формирования сенсибилизации | Не бывает, возникает сразу после соприкосновения с раздражителем | Отсутствует |
| Локализация элементов сыпи | Руки, ноги: кисти, запястья, локти, стопы. Подмышки, у женщин – молочные железы, у мужчин – наружные половые органы | В зоне, на которую попадает провокатор | В любом участке контакта | Сгибательные области (колени, локти), волосистая часть головы, шея |
| Ключевые признаки | Чесоточные ходы, ночной зуд, расчесы, кровянистые корочки. Попарно расположенные высыпания | Покраснение, отек, жжение, болезненность, пузырьки. При постоянном повреждении – уплотнение, гиперпигментация. Наличие желания чесать кожу. | Эритема, припухлость, везикулы, узелки, утолщение, сухость и усиление рисунка кожи, геморрагические корочки. Зуд, шелушение. | |
| Особенности | Обнаружение клещей-возбудителей при микроскопии соскобов | Исчезновение симптомов после прекращения действия вещества, обусловившего их появление | Рецидивирующее течение | |
Важно помнить, что у больного может быть несколько форм патологии одновременно; к тому же, нельзя исключать присоединение вторичной инфекции (бактериальной, грибковой природы).
Дополнительные методы диагностики
Целенаправленный поиск начинается с опроса больного. Так получают данные анамнеза (сведения о развитии заболевания), имеющие значение для дальнейшего исследования природы нарушений:
- При чесотке – факт соприкосновения с больным.
- При аллергии – наличие чувствительности к каким-либо чужеродным веществам.
- При простом дерматите – внезапное появление симптомов при первом контакте с раздражителем.
Также применяют лабораторные методы:
- общий анализ крови (при воспалении нарастает уровень лейкоцитов, при индивидуальной непереносимости – процент эозинофилов);
- соскоб кожи в области чесоточного хода и извлечение клеща иглой с последующей микроскопией (обнаруживается паразит, яйца, личинки);
- иммуноферментный анализ (ИФА) для выявления антител при аллергии.
Если возникает подозрение на наличие индивидуальной чувствительности, могут выполняться кожные пробы.
На предплечье или спину наносится подготовленное вещество-провокатор, проводится наблюдение за реакцией. Возникновение зуда, волдыря, покраснения, отека – положительные критерии диагностики аллергии. Метод не предназначен для использования в острый период проявлений, неинформативен на фоне приема антигистаминных и глюкокортикостероидных препаратов. Его не применяют, если есть риск анафилактического шока.
Автор: Торсунова Татьяна
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
На ранней стадии развития аллергия и чесотка имеют схожие признаки, поэтому их легко можно спутать. Однако это совершенно разные заболевания, лечение и диагностика которых в корне отличаются. У чесотки, как и у аллергии можно выделить характерные симптомы, которыми первое заболевание отличается от второго.
Отличительные особенности
Аллергическая сыпь абсолютно не заразна в отличие от чесотки. Второе заболевание вызвано кожным паразитом — чесоточным клещом. Главным источником заражения являются инфицированные клещом больные, а также их вещи (посуда, одежда, постель, игрушки). В большинстве случаев инфицирование происходит ночью, когда чесоточный клещ наиболее активен.
Из 100% случаев диагноз «чесотка» ставится молодым людям до 30 лет, каждый пятый из которых — ребенок. Очаги инфекции часто фиксируются в школах, детских садах и больничных учреждениях.
Общий симптом обоих заболеваний — сыпь и кожный зуд. Но благодаря некоторым особенностям симптоматики, можно понять, как отличить чесотку от аллергии. На что обратить внимание:
- Период появления зуда. Отличие аллергических высыпаний в том, что кожа чешется круглосуточно, независимо от времени суток. Зуд при чесотке обусловлен жизненным циклом чесоточного клеща. После заката паразит просыпается для размножения, для чего он начинает прокапывать ходы, что и вызывает сильный зуд в вечернее и ночное время.
Характер высыпаний. Очаги сыпи также отличаются. Распознать аллергическую сыпь намного легче, поскольку она обильно покрывает участки тела на руках, лице, ногах, туловище, животе. Клещ любит селиться в самых нежных участках тела человека, излюбленная локализация паразита это:
-
 промежутки между фалангами и боковые поверхности пальцев;
промежутки между фалангами и боковые поверхности пальцев; - место сгиба лучезапястных суставов;
- половые органы у мужчин;
- внутренняя поверхность бедер;
- боковые поверхности стоп. Клещ очень редко селится на волосистой части головы и коже лица. В этих местах заражение чаще происходит у грудных детей.
-
- Подкожные ходы клещей. Еще один типичный признак, по которому можно определить, чесотка или аллергия появилась на коже. Чтобы добыть себе пищу, клещ продвигается вглубь поверхностных слоев эпидермиса. Внешне ходы паразита похожи на белые царапинки длиной от 3 до 10 мм. Очень хорошо проложенные туннели можно увидеть на смуглой или загорелой коже, так как они белого цвета. По форме они могут быть зигзагообразными, волнистыми или прямыми.
Самостоятельно проверить, какое заболевание поразило человека аллергия или чесотка, можно простыми способами:
-
 При аллергических высыпаниях помогает любое антигистаминное средство. После приема препаратов от аллергии больному становится легче, зуд уменьшается, улучшается общее самочувствие. На чесоточного клеща антигистаминные лекарства не действуют.
При аллергических высыпаниях помогает любое антигистаминное средство. После приема препаратов от аллергии больному становится легче, зуд уменьшается, улучшается общее самочувствие. На чесоточного клеща антигистаминные лекарства не действуют. Также особенность аллергического дерматита — сопутствующие симптомы интоксикации:
- чихание;
- насморк;
- слезотечение;
- общая слабость. При чесотке общее состояние больного остается нормальным. Сильный зуд кожи вызван аллергической реакцией на существование клеща и продукты его жизнедеятельности. Очень часто после расчесывания ходов, созданных паразитом, присоединяется вторичная инфекция, на месте сыпи появляются гнойничковые образования.
- Еще один признак чесотки, который можно заметить самостоятельно, групповой зуд. Если ночью стали чесаться остальные члены семьи больного, значит утром стоит посетить дерматолога.
к содержанию ↑
Методы обследования
Помимо визуального выявления характерных внешних отличий между двумя заболеваниями, существуют лабораторные способы диагностики. Опытный дерматолог знает, как отличить чесотку от дерматита, поэтому порекомендует пройти ряд процедур.
Сложнее всего диагностировать чесотку у детей. Если заражение произошло у ребенка до 6 месяцев, то типичных отличий от аллергии можно и не обнаружить.
Болезнь больше напоминает крапивницу или мокнущую экзему. Клещи очень редко поражают боковые фаланги пальцев и промежутки между пальцами у детей младше 3 лет, зато часто разрушают ногтевые пластины.
к содержанию ↑
Выявление чесоточного клеща
Существует несколько методик диагностики чесотки, для которых требуется качественная аппаратура. После проведения внешнего осмотра кожи, врачу потребуется идентифицировать чесоточные ходы. Проложенные паразитом тоннели не всегда хорошо видны, поэтому их можно определить в лабораторных условиях:
-
 Обработка красителями. Предполагаемый участок кожи окрашивают йодом, анилиновым красителем или чернилами. При окрашивании вещество проникает чесоточные ходы, после чего они визуализируются. Остатки красителей смывают без моющего средства и механического воздействия.
Обработка красителями. Предполагаемый участок кожи окрашивают йодом, анилиновым красителем или чернилами. При окрашивании вещество проникает чесоточные ходы, после чего они визуализируются. Остатки красителей смывают без моющего средства и механического воздействия. - Исследование видеодерматоскопом. Диагностика чесотки намного упрощается, когда участок пораженной кожи анализируется под специальным прибором, который увеличивает изображение эпидермиса в 400-600 раз.
- Анализ кожи под фиолетовой лампой. Кожу предварительно обрабатывают лекарственными растворами, затем просвечивают под синей лампой. Чесоточные ходы имеют зеленовато-желтый оттенок.
Соскоб для точной диагностики. Методика позволяет выявить не только взрослую особь, но и личинки, яйца, продукты жизнедеятельности паразита. Место, где предположительно обитает клещ, подвергается обработке 40 % раствором молочной кислоты.
Это вещество разрыхляет верхние слои кожи, что позволяет собрать материал для исследования. Обычно забор кожи происходит на запястье, кистях рук или локтевых сгибах. Через 5 минут лаборант делает соскоб клеток кожи до момента появления мелких капелек крови. Соскабливать нужно пораженную ткань на границе со здоровой кожей.
к содержанию ↑
Аллергические пробы
Диагностика аллергии имеет совершенно другое направление. В первую очередь пациенту проводят кожные пробы с введением различных аллергенов. Тесты на аллергены бывают разные:
- Скарификационные.
- Prick-test.
- Провокационные пробы назальные.
- Ингаляционный провокационный тест.
Кроме специфических тестов, определение аллергенов возможно по анализу крови (исследование ИФА или РАСТ).
 Дифференциальная диагностика аллергии требует больше времени. Как правило, из-за нестабильности иммунной системы сложно определить причину аллергии у ребенка.
Дифференциальная диагностика аллергии требует больше времени. Как правило, из-за нестабильности иммунной системы сложно определить причину аллергии у ребенка.
При диагностике аллергии врач обязательно опрашивает пациента, был ли употреблен в пищу новый продукт, менялся ли порошок или моющее средство, был ли контакт с домашними животными и. т. д. Иногда на поиски возбудителя уходит не один месяц.
Дифференциальная диагностика аллергии и чесотки должна отличить эти болезни от других, где зуд и сыпь тоже являются основными симптомами:
- пиодермия;
- экзема;
- сахарный диабет;
- застой желчи;
- болезнь Ходжкина;
- укусы блох или москитов;
- лобковые вши (если зудит кожа в паховой зоне).
Диагностика чесотки не потребует много времени, опытный дерматолог может довольно быстро определить патологию. Отличить же чесотку от аллергии самому довольно непросто, поэтому без консультации специалиста лечение может быть назначено неправильно. Не нужно рисковать здоровьем – ни своим, ни тем более ребенка: любые зудящие высыпания на коже необходимо показать дерматологу и лишь после этого лечить.
Полезная статья?
Загрузка…
Источник
7 июня 201715193 тыс.
Что такое чесотка?
Чесотка является очень заразным заболеванием кожи, проявляющимся сыпью с крайне выраженным зудом. Заболевание вызывается специфическим паразитом кожи — чесоточным клещом, который живет на коже и внутри кожи человека. Чесотка передается людям от других людей путем контакта кожа-к-коже. В настоящее время она легко поддается лечению специальными противочесоточными средствами. Обычно достаточно двух применений лосьона с интервалом в одну неделю, для полного выздоровления.
Чесоточные клещи имеют очень маленькие размеры.
Фото 1. Чесоточный клещ (1) под микроскопом, яйца клеща (2).
Под микроскопом легко можно рассмотреть этих паразитов: у них есть тельце кремового цвета, щетинки и шипы на спине, четыре пары ног. Самка клеща имеет более крупные размеры (примерно 0,4 мм х 0,3 мм) по сравнению с самцом (0,2 мм х 0,15 мм).
Фото 2. Чесоточный клещ (1) под микроскопом, яйца клеща (2). Мелкие черные точки около крупных овальных яиц — продукты жизнедеятельности.
Самки клещей бурят в коже человека туннели (на фото 3 указано стрелкой), в которых откладывают яйца.
За жизнь самка откладывает около 40-50 яиц. Из яиц через 3-4 дня вылупляются личинки, которые становятся взрослыми в течение 10-15 дней. Личинки часто гибнут, из каждых 10 личинок половозрелого состояния достигает одна.
Большинство симптомов чесотки обусловлены ответом иммунной системы на самих клещей, их слюну, их яйца, или их фекалии.
Среднее количество половозрелых особей клещей у зараженного человека составляет 12 штук. У детей из неблагополучных районов, с запущенной чесоткой, иногда насчитывается более 100 штук клещей.
Как часто встречается чесотка?
Чесотка является распространенным заболеванием. Например, в Великобритании чесоткой заражается ежемесячно примерно 1 человек на каждую 1000. Чесотка является более распространенной в городских районах, среди женщин и детей (вероятно, вследствие более тесного контакта), в зимнее время (по той же причине — люди больше времени проводят в близком контакте). Общемировая нагрузка чесотки достигает 300 миллионов больных.
Как можно заразиться чесоткой?
Чтобы заразиться, здоровому человеку обычно необходимо иметь тесный контакт кожа-к-коже с больным человеком. Чесоточный клещ не умеет ни летать, ни прыгать.
В большинстве случаев чесотка передается после длительных прикосновений руками к коже инфицированного человека. Именно поэтому первые симптомы чаще всего возникают на руках.
Тесный контакт кожа-к-коже во время секса — второй по распространенности способ заражения чесоткой.
Контакт кожа-к-коже должен быть не мимолетным, и занимать определенное время. Таким образом, вы вряд ли заразитесь чесоткой от инфицированного человека при случайном коротком контакте с ним, например, при рукопожатии или приветственном объятии.
Клещи живут в коже человека, и способны выживать без человека не более 24-36 часов. Поэтому заражение через общее постельное белье, если оно просто лежало 3 дня без обработки. Однако, в связи с потенциальным риском, рекомендуется обработка всех тканевых поверхностей, прикасавшихся к больному, методом горячей стирки.
Иногда вспышки чесотки происходят в местах скученного нахождения людей, таких как детские сады или казармы, где люди находятся в регулярном тесном контакте.
Каковы симптомы и признаки чесотки?
Клещевые ходы (тоннели). Они могут быть замечены на коже в виде мелких, темных или серебристых линий длиной около 2-10 мм (с точкой входа и точкой выхода). Наиболее часто они встречаются на участках кожи между пальцами рук, на внутренней поверхности запястья. Тем не менее, они могут возникнуть на любом участке кожи. Вы можете не заметить ходы, пока не начнется сыпь или не появится выраженный зуд.
Фото 4. Чесоточный ход
- Зуд. Это наиболее тяжелый симптом, начинающийся обычно с какой-то одной области (руки) но быстро распространяющийся на другие места. Зуд, как правило, усиливается в ночные часы и после горячей ванны. Вы можете иметь сильный зуд, даже если заражены всего несколькими клещами.
- Сыпь. Сыпь обычно появляется вскоре после начала зуда. Как правило, это пятнисто-папулезная красная сыпь, которая может появиться на любом участке тела. Сыпь наиболее заметна на внутренней поверхности бедер, на животе и ягодицах, в подмышечной области и вокруг сосков у женщин. Сыпь обычно весьма характерная, и врач легко поставит по ней диагноз. Тем не менее, у некоторых людей сыпь бывает совершенно нетипичной, похожей на совсем другие заболевания кожи, отсюда иногда случаются ошибки в диагностике и терапии чесотки.
Фото 5. Чесоточная сыпь на ягодицах
Фото 6. Сыпь при чесотке в подмышечной впадине
- Расчесы. Расчесы связаны с интенсивным зудом и представляют собой поверхностные повреждения кожи ногтями самого пациента. В некоторых случаях эти повреждения кожи инфицируются болезнетворными бактериями — и возникает вторичная бактериальная инфекция кожи. Такие участки кожи становятся гиперемированными, воспаленными, горячими и болезненными.
Обострение ранее существовавших заболеваний кожи. Чесотка может ухудшить симптомы других заболеваний кожи, особенно болезней, изначально сопровождавшихся зудом, например: атопическая экзема, псориаз и тд. Диагностика чесотки в таких случаях нередко бывает чрезвычайно трудной.
Примечание: зуд и сыпь при чесотке обусловлены аллергической реакцией на чесоточных клещей (или их слюну, фекалии или яйца). Первые симптомы чесотки обычно возникают через 2 — 6 недель от заражения. Зуд и сыпь может развиться на любом участке кожи, а вовсе не только в тех местах, где непосредственно повреждает кожу чесоточный зудень. Помните, что Вы могли быть заразны до появления симптомов, и задолго до того, как Вы узнали, что больны чесоткой.
На фотографии показано несколько типичных чесоточных тоннелей по обе стороны от запястной складки кожи. Этот пациент сфотографирован еще до появления типичной сыпи, возникающей в ответ на укусы клещей.
Сама сыпь, в классическом варианте, выглядит так:
Высыпания, локализованные в типичном месте — межпальцевых промежутках кисти:
А на этой фотографии отлично виден типичный тоннель от чесоточного клеща:
Симптомы при рецидивирующей чесотке
От заражения до появления первых симптомов чесотки обычно проходит 2-6 недель. Однако, если Вы уже болели чесоткой, успешно излечились, но заразились вновь — симптомы могут немного отличаться. В таких случаях сыпь и зуд развиваются гораздо быстрее — в течение одного-двух дней. Это происходит потому, что организм уже сенсибилизирован к аллергенам, выделяемым чесоточным зуднем, и очень бурно на них реагирует.
Как устанавливается диагноз чесотки?
Чесотка является обычно клиническим диагнозом, то есть для ее подтверждения достаточно осмотра врача, без всяких дополнительных тестов и анализов. Врач видит типичную для чесотки сыпь и сразу ставит диагноз и назначает лечение. Но в некоторых сомнительных случаях врач может назначить соскоб с кожи, чтобы найти чесоточного зудня под микроскопом, для подтверждения диагноза. А в случаях, когда зуд и типичная сыпь одновременно развиваются у нескольких людей, проживающих в одном доме — диагноз становится очевидным по осмотру одного из них.
Как это лечится?
Чесотка будет продолжаться бесконечно, если ее не лечить.
Лечение необходимо для:
- Любого человека, заболевшего чесоткой
- Всех членов его семьи
- Всех людей, с которыми он вступал в телесный контакт (массажист, сиделка…)
- Всех сексуальных партнеров.
Лечение проводится всем этим людям, даже если у них нет ни малейших симптомов, так как они могут быть уже заражены и даже заражать других, не имея еще никаких клинических проявлений болезни.
Примечание: все контактные лица должны быть обработаны противочесоточным лосьоном или спреем в тот же день, что и заболевший — для исключения повторного заражения друг от друга.
Какие препараты применяют для лечения?
Чесотка обычно легко излечима. Стандартная терапия чесотки — это кожные препараты, содержащие 5% перметрина (Медифокс, Ниттифор и др). Перметрин — это инсектицид, который убивает чесоточных клещей. Если перметрин не может быть использован (например, из-за аллергии на него), то применяется 0,5% водный раствор малатиона (Пара плюс). Высокоактивным также является сочетание препаратов esdepallethrine + piperonyl butoxide (Спрегаль)
Все эти препараты просты в применении, и обладают высокой эффективностью. Препарат против чесотки наносится на кожу дважды — в первый день терапии, и на седьмой день от первого нанесения. Такая схема гарантированно убивает всех чесоточных клещей на коже человека и внутри нее.
Обратите внимание, что ежедневные горячие ванны, с мылом или гелем для душа НЕ способны вылечить Вас от чесотки. Использование вышеуказанных инсектицидов — обязательно.
Правила использования препаратов против чесотки
- Прочтите инструкцию к выбранному препарату, уточните для каких участков кожи он разрешен. Некоторые препараты применяются на всех участках тела включая кожу головы и лица, в то время как другие должны быть применены только для кожи ниже шеи.
- Не забудьте обработать труднодоступные места, такие как перианальная область, спина, подошвы ступней, межпальцевые промежутки рук и ног, подногтевые ложа и гениталии.
- Обратите особое внимание на те области, где чаще всего бывают клещевые тоннели: запястья и локти, кожа в складке под женской грудью, подмышечные впадины, а также область вокруг сосков у женщин.
- Взрослому человеку необходимо не менее 30 г крема или 100 мл лосьона для достаточного намазывания на все участки тела. То есть для двукратной обработки одного взрослого человека необходимо приобретать не менее 60 г крема или 200 мл лосьона.
- Наносите крем или лосьон на сухую, не распаренную кожу (не после горячей ванны).
- Крем или лосьон следует оставить на коже столько времени, сколько рекомендовано в его инструкции. Например, средства на основе перметрина следует оставлять на коже 8-12 часов. Средства на основе малатиона не следует смывать 24 часа.
- Дети не должны посещать школу или детский сад, пока не пройдут первый день лечения.
- Если в день лечения вы моете руки, или любую другую часть тела после мытья необходимо повторно нанести крем или лосьон на вымытые участки кожи.
- Матери, кормящие грудью, должны смывать лосьон или крем с сосков перед каждым кормлением младенца, а после кормления — повторно наносить его.
- При лечении ребенка раннего возраста – следует надевать ему варежки на ручки, чтобы предотвратить слизывание ребенком лекарства.
- Одежда, полотенца, и постельное белье, которые соприкасались с заболевшим, должны быть постираны при температуре не ниже 50 С сразу после первого курса лечения. Такая температура убивает чесоточных клещей. Если какую-то вещь нельзя постирать в горячей воде, заверните ее в полиэтиленовые мешки и оставьте без использования не менее 72 часов – клещи погибнут от голода. Допустимо также с целью дезинфекции (дезинсекции) проглаживать ткани горячим утюгом, или помещать в горячую сушилку на 10-30 минут. Однако помните, что обработка высокой температурой предметов мебели, жилых помещений, или домашних животных – нецелесообразна и опасна.
Некоторым пациентам, имеющим симптомы вторичной бактериальной инфекции кожи, могут также понадобиться антибиотики.
Когда лечение неэффективно
Обратитесь к врачу повторно, если зуд сохраняется дольше 2-3 недель после лечения. Иногда первая обработка неэффективна, и ее приходится повторять. Наиболее распространенные причины неэффективности лечения против чесотки:
- Крем или лосьон применялся неправильно, с нарушением инструкций препарата.
- Имеется тесный контакт с больным человеком (повторное инфицирование).
Примечание: Помните, что зуд может сохраняться некоторое время после правильного и эффективного лечения, это нормально. Это связано с медленным угасанием аллергической реакции на клещей. Зуд может сохраняться 2-3 недели, а иногда даже до шести недель, и сам по себе он не является надежным признаком неэффективности терапии.
Более того, даже после успешного лечения иногда остаются единичные элементы красно-коричневой узелковой сыпи до 2 см в диаметре. Располагаются такие остаточные элементы чаще всего на половых органах и в подмышечных впадинах. Такая сыпь не говорит о том, что клещи не убиты, или что пациент еще заразен. Это кожная аллергическая реакция на клеща, и она может сохраняться весьма длительное время: от трех месяцев до одного года.
Лечение зуда
Зуд может доставлять значительные неудобства. Он может быть ослаблен или местными препаратами, или с помощью таблеток. Временное облегчение могут дать болтушки с ментолом. Следует избегать применения стероидных кремов, особенно если диагноз чесотки не является несомненным.
Антигистаминные препараты первого поколения также способны ослаблять зуд, и увеличивать сонливость – эти эффекты могут улучшить ваш сон.
Норвежская чесотка
Этот тип чесотки является довольно редким и необычным.
Это наиболее тяжелая форма чесотки, возникающая из-за гиперзаражения чесоточными клещами. При такой форме на человеке обитает несколько тысяч, или даже миллионов клещей, что вызывает чрезмерное шелушение кожи. Чрезмерная десквамация плюс огромное количество клещей – приводят к чрезвычайной заразности такого больного. Обильна сыпь, корки, тяжелые вторичные бактериальные инфекции кожи – делают эту форму болезни очень тяжелой для пациента.
Норвежская чесотка обычно встречается у лиц с резко ослабленным иммунитетом: у пациентов с ВИЧ/СПИДом, пациентов, получающих химиотерапию, у истощенных пациентов пожилого возраста и т.д.
Норвежская чесотка чаще, чем обычная, передается через контакт с полотенцами, постельными принадлежностями и тканью, покрывающей мягкую мебель. Клещи, распространяющиеся от больного норвежской чесоткой, способны выживать вне кожи человека до недели. Даже люди, имеющие минимальный контакт с больным норвежской чесоткой, такие как работники химчисток, способны заражаться, и потому должны получать лечение при устранении вспышки. Вспышка норвежской чесотки в здании, в котором в тесном контакте находится много человек с ослабленным иммунитетом, например в доме престарелых, является чрезвычайно сложной проблемой. В таких ситуациях абсолютно каждый человек, посещавший здание: престарелый пациент, персонал или родственники пациентов, нуждаются в активном лечении.
При контакте с больным норвежской чесоткой, у здорового человека с неповрежденной иммунной системой, развивается обычная чесотка. Чесотку у лиц с ВИЧ-инфекцией бывает очень сложно искоренить, нередки рецидивы даже после нескольких, самых тщательных курсов лечения.
При написании статьи использовались следующие материалы:
Источник



