Как узнать на что аллергия у ребенка анализ
На сегодняшний день проявления аллергии в виде высыпаний на коже у малыша, поражений пищеварительного тракта или респираторных аллергозов возникают все раньше и раньше и это серьезный повод для беспокойства родителей.
Наиболее часто возникают поражения кожных покровов потница и аллергические диатезы, которые развиваются у грудничков.
В большинстве случаев аллергию вызывают пищевые и контактные аллергены (порошок, мыло, масло для кожи, синтетическая одежда).
Но еще до рождения ребенок сталкивается с множеством аллергенов и это связано:
- с постоянно осложняющейся экологией;
- с неблагоприятной наследственно обусловленной повышенной чувствительностью многих людей к сложным аллергенам, которые находятся в пище, воздухе и воде;
- с неправильным питанием беременной.
Будущая мама часто сталкивается с аллергенными факторами в повседневной жизни, но активная защита плаценты предохраняет плод от патологического воздействия аллергенов, а при нарушении ее защитных свойств возникает еще внутриутробная сенсибилизация малыша к различным факторам аллергии.
Также большое значение при развитии аллергических реакций различного типа имеет генетическая отягощенность организма крохи ко многим патогенным агентам.
Ребенок после рождения не имеет надежной защиты, поэтому кожные покровы и другие органы крохи попадают под патологическое воздействие окружающей среды:
- пищевых факторов (даже при естественном вскармливании, когда мама употребляет в пищу аллергенные продукты) – поэтому крайне важно знать, как нужно питаться кормящей маме;
- контактные аллергены (химические и физические аллергены) – с осторожностью нужно относиться ко всем моющим средствам, в том числе детским порошкам и кондиционерам, маслам для кожи;
- эпидермальные факторы (шерсть животных и птиц, корм для рыбок и попугаев) – это необходимо учитывать, если в семье есть дети или при намерении завести домашнее животное;
- лекарства (антибиотики, сиропы с красителями и ароматизаторами и другие препараты).
Самыми распространенными аллергическими заболеваниями у грудничков считаются:
- аллергические высыпания (аллергический диатез, себорейный, атопический дерматит);
- вазомоторный (аллергический) ринит;
- патология пищеварительной системы;
- респираторные реакции (бронхоспазм);
- аллергический конъюнктивит.
Как развивается аллергическая реакция у грудничков
При попадании аллергена в организм ребенка происходит синтез специфических иммуноглобулинов Е, которые и активируют цепь реакций с образованием медиаторов воспаления.
Все эти факторы (гистамин, серотонин и другие биоактивные вещества) приводят к развитию симптомов аллергии – кожной сыпи, диареи, ринита или конъюнктивита.
Клинические проявления аллергии
Повышенная чувствительность к аллергенам у грудничков может проявляться в виде:
- аллергических поражений кожных покровов;
- поражений пищеварительного тракта;
- респираторные аллергозы;
- сочетанные поражения органов различных систем.
К кожным аллергическим реакциям относятся:
- аллергические диатезы (шелушения кожи щек, лба, ягодичной области, интенсивный зуд и покраснение кожных покровов;
- гнейс, крапивница, местные отеки кожи;
- проявления потницы и/или упорные опрелости неизвестной этиологии (при комфортном микроклимате и хорошем уходе за кожными складками малыша).
Нарушения пищеварительного тракта:
- частые срыгивания;
- жидкий стул или запоры;
- метеоризм и упорные колики;
- рвота;
Респираторные проявления аллергической реакции:
- аллергический насморк;
- бронхоспазм (частый сухой кашель, затрудненное дыхание, частые респираторные инфекции с ларингитами, альвеолитами или обструктивными бронхитами).
Сочетание аллергических реакций с поражением нескольких систем у грудничков считается высокой предрасположенностью к возникновению опасных аллергических заболеваний:
- бронхиальной астмы;
- экземы;
- атопических дерматитов;
- развитие сложных воспалительно-аллергических патологий почек, сердца, сосудов, костно-мышечной системы.
Достаточно часто встречаются сочетание нескольких поражений:
- респираторной системы и кожных покровов (ринит или бронхоспазм);
- аллергические реакции кожи и поражения кишечника.
При появлении у грудничка одного из признаков или сочетания патологии нескольких систем предположительно аллергической природы необходима консультация специалиста: педиатра или детского аллерголога, а при пищевой аллергии — диетолога.
Диагностирование аллергии у грудничка
При выраженных проявлениях аллергической реакции, особенно при сочетанных патологиях нужна госпитализация в специализированное отделение для симптоматического лечения и определения аллергенов в условиях стационара.
К этим патологиям относятся:
- стойкий бронхоспазм с крапивницей;
- диспепсические расстройства с рвотой;
- кожной сыпью или выраженным конъюнктивитом;
- при опасных для жизни реакциях немедленного типа (развитие анафилактического шока или отека Квинке).
Многих родителей беспокоит вопрос о том, как определяется диагноз аллергии у детей раннего возраста:
- данных опроса родителей (подробный сбор анамнеза, жалоб, определение наличия наследственной отягощенности);
- определение связи клинических проявлений различных видов аллергической реакции, сенсибилизации организма и приемом в пищу определенных пищевых продуктов, наличия в семье животных, стирки порошком, ношения синтетической одежды и другими факторами);
- осмотр малыша.
Для подтверждения диагноза аллергической реакции проводят лабораторные анализы:
- клинический анализ крови: об аллергической реакции может свидетельствовать повышение эозинофилов;
- определение общего Ig Е (определяется высокий уровень);
- УЗИ органов пищеварительной системы с исключением неаллергического происхождения патологических симптомов.
Также косвенными доказательствами пищевой аллергии при естественном вскармливании могут служить следующие факты:
- постепенное исчезновение признаков аллергии при соблюдении гипоаллергенной диеты; устранение кожной аллергии при прекращении стирки порошками, кондиционерами;
- при замене одежды из синтетики на натуральную из хлопка или льна, особенно нательного и постельного белья;
- положительный эффект после начала приема детских форм лекарственных препаратов против аллергии (антигистаминных лекарственных средств в сочетании с природными сорбентами).
Анализ крови на аллергены у грудничка
Для уточнения аллергической природы высыпаний, патологии ЖКТ, ринита, конъюнктивита или сочетаний патологий, когда сложно определить причинный фактор – аллерген вызывающий развитие аллергической реакции – проводится анализ крови на аллергены.
Сейчас его делают почти в любой крупной детской клинике или в лаборатории при кабинете — аллерголога.
Все исследования необходимо проводить в период аллергологического спокойствия (лучше в зимний период), до начала приема антиаллергических лекарственных средств или после окончания курса лечения.
У детей раннего возраста берут кровь из вены с определением уровня специфических иммуноглобулинов (Ig Е) на определенные виды аллергенов.
Важным условием является отсутствие любых физиологических состояний (синдром прорезывания зубов, перегревания, дисфункции кишечника) или органических заболеваний, которые могут повлиять на достоверность результатов.
У детей старшего возраста ставят кожные пробы или анализ крови на аллергены.
Анализ кожной аллергопробы у грудничка
Детям раннего возраста эталонные кожные пробы на аллергены проводят крайне редко в связи со сложностью их оценки, что определяется анатомо-физиологическими особенностями строения кожи у грудничков и возможностью разлитой реакции.
Кожные пробы проводят у детей старше трехлетнего возраста кожные пробы.
Они проводятся следующим образом: на кожу в области предплечья наносят небольшие дозы определенных аллергенов и проверяется реакция на их введение (в течение полчаса). Кожную пробу на аллергены проводят только при отсутствии воспалительных процессов в организме.
Перед проведением кожных аллергопроб необходимо определить круг возможных аллергенов – существует несколько панелей.
Обычно назначается стандартный набор аллергенов:
- при кожных реакциях (на цитрусовые, шоколад, рыбу, яйца, коровье молоко, сою, глютен);
- при бронхоспазмах: набор пылевых, эпидермальных и пищевых аллергенов;
- при ринитах и конъюнктивитах: пыльцевые, пылевые, эпидермальные и пищевые аллергены.
Дополнительный набор возможных пищевых аллергенов можно выявить при ведении пищевого дневника в течение 7-10 дней – мама постоянно записывает все продукты, которые принимает в пищу малыш в течение дня, особенности их кулинарной обработки блюд и ежедневные реакции ребенка.
Когда делать анализ на аллергены у грудничка
Типичная аллергическая реакция у грудничков развивается в пятнадцати случаях из ста, и хорошо купируются отменой аллергенного продукта или при устранении патогенных факторов.
В большинстве случаев возможны ложные реакции:
- при неправильном введении прикорма или новых продуктов;
- при ферментопатии;
- при наличии дисбактериоза или паразитов в кишечнике.
Аллергологи рекомендуют проводить данные анализы только по строгим показаниям:
- для подтверждения пищевой аллергии, выявленной при пищевых ограничениях;
- при необходимости определения факта уменьшения аллергической реакции на фоне лечения;
- если у малыша развился анафилактический шок от укуса насекомого;
- для подтверждения выявленной аллергической реакции на введение вакцины.
Во всех остальных случаях необходимо использовать все возможные варианты определения аллергена.
Нужно помнить, что анализ на аллергены проводят только по назначению врача.
врач-педиатр Сазонова Ольга Ивановна
Источник
50% детей перед походом в первый класс уже имеют аллергию.
Есть такая Всемирная Организация Аллергии (WAO), так вот, она выяснила, что к школе 40-50% детей имеют какую-либо аллергию.
Причем, чем страна развитее, тем выше процент аллергий.
В Соединенных Штатах, по официальным данным, 6.5% детей страдают пищевой аллергией, 7.7% детей имеют аллергию на пыльцу растений, а 13.5% – кожную аллергию.
А теперь про Россию: ежегодный прирост заболеваемости аллергией в Москве – 10 процентов. Что этому способствует? Да, в общем-то, все: тут и грязный воздух (продукты сгорания топлива), и питание, состоящее зачастую из набора консервантов с загустителями, красителями и ароматизаторами.
Из-за аллергий дети могут страдать бессонницей (ночной кашель, заложенный нос), могут рисковать здоровьем и жизнью из-за укусов пчел. Также пища является одной из наиболее частых причин аллергии и опасных для жизни сильных шоковых реакций (анафилаксия).
Чем раньше вы определите, что вызывает симптомы аллергии, тем раньше вы сможете побороться за то, чтобы ваш ребенок мог вернуться к обычной жизни.
Аллергия — это болезнь?
Не совсем. Это защитная реакция иммунитета на аллерген (то, что вызывает аллергию). Причем на повторное.
В первый раз попробовав что-то новое, организм анализирует это, а вот во второй и последующие разы дает реакцию. Масштабы аллергических реакций поражают: может доходить до того, что реакция развивается у детей на еду, которая лежала в одном холодильнике с тем продуктом, который на самом деле спровоцировал аллергию.
Когда заподозрить аллергию у детей?
Врач, наблюдающий ребенка, должен поинтересоваться у родителей, есть ли у него на что-то сильные “негативные” реакции. Например:
- Насморк или чихание.
- Кашель.
- Нарушение дыхания.
- Сыпь на коже или зуд.
- Проблемы с пищеварением (тошнота, рвота или диарея).
По поводу аллергий на пищу: делать тест на аллергию «на всякий случай» НЕ НУЖНО.
Пищевые аллергены имеют высокий процент ложноположительных результатов, и если даже вы получите позитивный результат на помидоры, а ребенка на помидоры не сыпет, все с ним нормально, это только запутает вас и приведет к ненужным ограничениям в рационе.
Что такое тест на аллергию?
Тестирование на аллергию – это способ определить чувствительность к наиболее популярным аллергенам, как бы смоделировав встречу с ними:
- Растительная пыльца,
- Пыль (пылевые клещи),
- Плесень,
- Шерсть животных,
- Латекс, стиральный порошок, средства для посуды,
- Укусы насекомых (пчелиный, осиный яд),
- «Большая восьмерка» пищевых аллергенов: молоко, яйца, арахис, соя, рыба, пшеница, моллюски и ракообразные,
- Лекарственные препараты.
Кто может проверить ребенка на аллергию?
Не педиатр. Он этим не занимается, зато выдает направление к врачу-аллергологу или иммунологу, если заподозрит аллергию.
Когда можно тестировать ребенка на аллергию?
Аллергия может развиться в любом, абсолютно любом возрасте. Как и наоборот, иногда по мере взросления, аллергические реакции у детей исчезают. Мамы любят говорить: “перерос”. Многие родители считают, что дети должны достичь определенного возраста, прежде чем аллергия разовьется, и можно будет сделать тесты.
В действительности, дети любого возраста могут пройти тестирование на аллергию в соответствии с Американским колледжем аллергии, астмы и иммунологии (ACAAI).
Так что, все зависит от того, что именно вас беспокоит: если вы сами – аллергик, или видите, что ребенок плохо дышит, у него есть реакция на какой-то продукт или вещество, то тестировать его оправданно.
Если вы просто любите сдавать анализы и вас самих есть результаты аллергопанели, где выяснилось, что у вас аллергия на шерсть альпаки или на тропические растения, то лучше потратить деньги на что-то другое. Например, на новую игрушку.
А можно без врача понять, что ребенок – аллергик?
Сложно, но можно. Если есть сильный зуд, это может быть симптомом аллергии. Проще всего заметить это после еды: у ребенка покраснели щечки, кожа стала сухой и начала чесаться. Но это не значит, что нет других причин для зуда во всем мире. Кроме того, аллергические проявления исчезают очень быстро, пары часов хватит, а то и минут (поэтому после прививок просят не уходить сразу из клиники), а не через неделю.
PHOTO: LAPINA/SHUTTERSTOCK.COM
Лучше все-таки отвести ребенка к педиатру, чтобы решить вместе со специалистом, стоит ли беспокоиться вообще.
Хочу все-таки сделать ребенку тест. Какой мне нужен?
Тесты на аллергию бывают самые разные, но наиболее эффективные и информативные – эти:
- Кожные тесты
- Анализы крови на наличие антител IgE
- Элиминационные тесты
Кожные аллергические тесты
В таком тесте аллерголог нанесет небольшое количество аллергена (или нескольких) на поверхность кожи вашего ребенка с помощью иглы или медицинского скарификатора.
Выглядит вот так:
ЭТО НЕ БОЛЬНО! Если у вашего ребенка аллергия, появится выпуклая красная шишка, которая выглядит и ощущается как укус комара. В среднем нужно 20 минут на то, чтобы пошла реакция.
Для детей с тяжелой формой аллергии кожные пробы могут (редко) вызывать анафилаксию (шок).
Поэтому пробы ставит только врач. Не соглашайтесь на другое.
Новорожденным детям и малышам до 3 лет такие пробы не рекомендуются.
Анализы крови на аллергию
Анализ является альтернативой анализу кожных проб.
Их множество типов, в зависимости от вида аллергий. И они, в отличие от кожных проб, безопасны даже для малышей и детей с высокой чувствительностью к аллергенам. Такие тесты более избирательны и могут помочь определить конкретные аллергенные белки.
Например, при наличии аллергии на коровье молоко, анализ поможет выяснить, будет ли это распространяться и на пирожные или печенье тоже.
В лабораториях применяются целые наборы (панели) для диагностики различных аллергенов. Для детей существуют специальные детские панели, куда входят те вещества, с которыми они чаще всего встречаются.
Диетические тесты
При подозрении на пищевую аллергию аллергологи-иммунологи могут порекомендовать очень ограниченную диету, исключающую определенные продукты, которые могут вызывать побочные реакции.
Аллергологи могут порекомендовать исключающие диеты в течение недели или дольше и будут контролировать реакцию при удалении пищи.
Провокационные пробы
Их, как правило не назначают маленьким детям из-за риска. Но все же поясню, что это такое.
Если после кожных проб, исследования крови, попытки соблюдения диеты диагноз остается неясным, врач может назначить провокационные тесты. Врач может попробовать дать небольшое количество пищи, которая вызывает подозрения в аллергичности в присутствии медицинского специалиста, чтобы оценить реакцию. Могут вводить в нос или бронхи.
Но это довольно опасно, поэтому проводится строго по показаниям и в присутствии врача.
ВЫВОД
Если вы подозреваете, что у вашего ребенка может быть аллергия, не сидите на месте и постарайтесь выяснить причину.
Знайте: чем раньше вы определите, что на самом деле вызывает симптомы, тем быстрее вы сможете составить план лечения для их устранения. И вернуться к нормальной жизни.
Источник
Подробная инструкция, которая поможет точно узнать, на что аллергия и она ли это вообще.
Первое, что стоит понять: аллергия непредсказуема.
- Она может возникнуть на что угодно. Пища, пыльца растений, слюна и перхоть домашних животных, укусы насекомых, домашняя пыль и плесень, бытовая химия, косметика, латекс — любой из этих элементов может спровоцировать вашу иммунную систему на чрезмерно бурную реакцию.
- Она может возникнуть у кого угодно. Учёные до сих пор не знают, какие именно механизмы заставляют иммунитет сбоить таким хитрым образом. Это значит, что людей, застрахованных от аллергии, нет.
- Она может возникнуть в любой момент. Если вас никогда не сыпало на клубнику и вы не чихали на берёзовую пыльцу, это ещё не значит, что аллергия обошла вас стороной.
Поэтому, если подозреваете, что у вас аллергия, — возможно, вы не ошибаетесь. Но прежде чем тянуться за антигистаминным, стоит всё-таки убедиться, что речь именно об этом иммунном сбое, а не о другом заболевании.
Вот подробная пошаговая инструкция.
1. Сверьте ваши симптомы с признаками аллергии
Аллергические реакции бывают весьма разнообразными. Однако есть ряд симптомов , которые встречаются чаще всего:
- заложенность носа;
- аллергический насморк — из носа течёт ни с того ни с сего;
- приступы навязчивого сухого кашля;
- бесконечное чихание;
- покрасневшие глаза, которые чешутся и слезятся;
- понос;
- тошнота, порой вплоть до рвоты;
- кожный зуд, который сопровождается появлением пятен, шелушащихся участков или высыпаний, иногда отёчность.
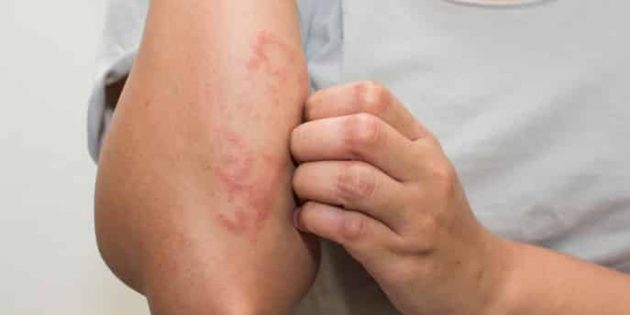
Самая тяжёлая стадия аллергии — анафилактический шок. В этом случае иммунный ответ организма на аллерген оказывается настолько силён, что угрожает жизни. Если вы замечаете отёки в области лица, губ, языка, шеи, а также трудности с дыханием, головокружение, слабость, то немедленно вызывайте скорую.
2. Убедитесь, что это действительно аллергия

Аллергия — из тех «простых» диагнозов, которые так и тянет поставить себе самостоятельно. Но этого делать нельзя. По простой причине: на аллергию похожи десятки других заболеваний — от ОРВИ, глистов и лишая до астмы.
Поэтому, если вы обнаружили у себя симптомы, похожие на признаки аллергической реакции, лучшее решение — отправиться к терапевту.
Врач выслушает ваши жалобы, проведёт осмотр, задаст дополнительные вопросы: о вашем образе жизни, продуктах и лекарствах, которые вы употребляете, используемых бытовой химии и косметике, домашних животных. Возможно, терапевт предположит другой диагноз, о котором вы даже не задумывались, и попросит сдать анализы — например, кала, чтобы исключить паразитарную инфекцию.
3. Сдайте анализ крови на определение общего иммуноглобулина Е (IgE)

Вам его назначат, если под подозрение всё-таки попадёт именно аллергия. Иммуноглобулины — это антитела , которые наш организм вырабатывает в ответ на вторжение опасных, с его точки зрения, веществ. В процессе борьбы с угрозой антитела выделяют особые химические вещества — в частности, гистамины. Они и вызывают симптомы аллергии.
Цель анализа на общий IgE — определить, какое количество антител содержится в вашей крови. Если их уровень выше нормы (её тоже укажут в результатах теста), это может быть признаком аллергической реакции. Чем больше в организме IgE, тем активнее вы контактируете с раздражителем.
Правда, что именно является аллергеном, данный анализ не покажет. Для этого потребуются дополнительные исследования.
Внимание! Вы, конечно, можете сдать анализ на определение общего иммуноглобулина Е (IgE) самостоятельно. Но правильнее делать это по направлению врача. Дело в том, что повышенный уровень антител иногда говорит не только об аллергии, но и о других неприятных процессах внутри организма — инфекциях, воспалениях, развитии опухолей. Поэтому оценивать результаты теста должен медик.
4. Пройдите анализы, чтобы определить свой аллерген
Если терапевт решит, что речь действительно об аллергии, он отправит вас к аллергологу. Профильный специалист поможет выяснить, на что именно у вас такая реакция. Существует два способа .
Кожные аллергопробы
Это самый недорогой, быстрый и надёжный способ определить ваш личный аллерген. В современной медицине используются три варианта кожных тестов.
Скарификационный тест
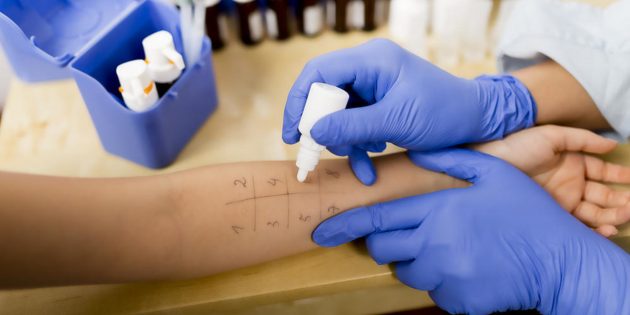
На размеченной коже руки (или спины — у детей) медсестра с помощью специального инструмента — скарификатора — делает несколько царапинок. В каждую из них заносится микроскопическая доза предполагаемого аллергена. Спустя 15–40 минут становится ясно, есть ли у пациента специфический иммунный ответ на какое‑либо из этих веществ. Царапинка покраснеет, начнёт зудеть, на ней появится припухлость, как после укуса комара. Если размер такого участка превышает 2 миллиметра, реакция на аллерген считается положительной.
Чтобы снизить риск ошибки, до нанесения потенциальных раздражителей в царапинки последовательно капают солевой раствор и гистамин. Если кожа среагирует на солевой раствор, значит, она гиперчувствительна и тест может оказаться ложноположительным. Если эпидермис не среагирует на гистамин, есть вероятность, что аллергопроба будет ложноотрицательной.
В любом из этих двух случаев, скорее всего, потребуются другие тесты — например, анализ крови на специфические иммуноглобулины G и E (о нём ниже).
Прик‑тест
Похож на скарификационный, но вместо царапинок кожу пациента лишь чуть прокалывают (от английского prick — укол) в том месте, куда нанесён потенциальный аллерген. Спустя 15–20 минут кожу проверяют на наличие реакций. Покраснение и волдырь — признак того, что аллерген обнаружен.
Патч‑тест (аппликационный)
Заключается в том, что на спину пациента наклеивают пластыри, на которые нанесены до 30 потенциальных аллергенов. Их держат до 48 часов — всё это время надо избегать водных процедур и чрезмерного потоотделения. Затем врач отклеит пластыри и оценит результат.
Анализ крови на специфические иммуноглобулины G и Е
Определение аллергенов с помощью анализа крови — процедура более дорогая, длительная и менее точная. Однако бывают ситуации , когда лучше сдать анализ крови, а не кожный тест. Вот они:
- Вы принимаете лекарство, которое может повлиять на результат кожной аллергопробы, но препарат нельзя отменить на несколько дней. К таким относятся антигистаминные и стероидные средства, препараты от астмы, а также некоторые антидепрессанты.
- По каким‑то причинам вы не можете вытерпеть несколько уколов или царапин. Это часто касается маленьких детей.
- У вас есть проблемы с сердцем.
- Вы страдаете от астмы с плохо контролируемыми приступами.
- У вас экзема, дерматит, псориаз или другие кожные заболевания, из‑за которых на руках или спине недостаточно участков чистой кожи.
- Однажды у вас случался анафилактический шок.
Во время анализа у вас просто возьмут кровь из вены. Затем её разделят на несколько порций и каждую смешают с различными потенциальными аллергенами — компонентами пищевых продуктов, пыльцы растений, химических веществ, спор плесени. Спустя несколько дней специалисты исследуют реакцию каждого из образцов и вычислят так называемый иммунный ответ.
Чем он активнее, тем опаснее для вас конкретное вещество.
Результат выдадут в виде таблицы, где будут обозначены вредные и безопасные лично для вас вещества. Однако интерпретировать эту информацию опять‑таки должны не вы сами, а лечащий врач. Именно он на основе полученных данных назначит наиболее эффективное лечение и порекомендует изменения в образе жизни, которые помогут справиться с аллергией.
Источник


