Клиника пищевой аллергии у детей

Существуют различные клинические формы пищевой аллергии (ПА), опосредованные иммунными механизмами (гастроэнтерит, энтероколит, проктоколит, транзиторная белковая энтеропатия, глютеновыя энтеропатия и др.)
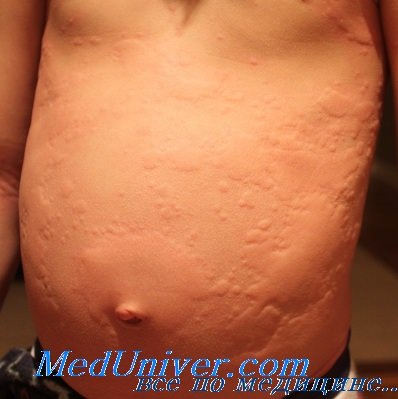
Клиническими проявлениями пищевой аллергии у детей первых 3 лет жизни могут быть атопический дерматит, острые гастроэнтериты, геморрагическая диарея, отек Квинке, крапивница, бронхиальная астма. Симптомы пищевой аллергии выражаются в кожных проявлениях у 50-70% больных, в гастроинтестинальных — у 20-30% пациентов, а аллергические проявления со стороны органов дыхания регистрируются в 20-ov/o случаев
У детей первого года жизни отмечается высокая частота аллергических реакций на белки коровьего молока, куриного яйца, на глютен, протеины орехов, банана и риса.
Многие проявления пищевой аллергии у детей имеют тенденцию с возрастом исчезать, за исключением аллергии на орехи, рыбу и ракообразные.
В связи с этим необходимо оценивать переносимость продуктов, используя кожные тесты, пероральные провокационные пробы и PACT. Так, Host и Halken показали, что толерантность к коровьему молоку у 56% детей раннего возраста развивается к первому году жизни, у 77% — к 2 годам и у 87% — к 3-летнему возрасту.
У детей первого года жизни пищевая аллергия к белкам коровьего молока чаще всего проявляется симптомами атопического дерматита. Он встречается, по данным разных авторов, у 10-20% всех детей этого возраста.
Выделяют 4 клинико-морфологические формы атопического дерматита: экссудативную, эритематозно-сквамозную, эритематозно сквамозную с лихенификацией, лихеноидную.
Одним из клинических проявлений пищевой аллергии может быть крапивница. При ней на кожном покрове или слизистых возникают эритема и папулы вследствие увеличения сосудистой проницаемости и развития отека в этой области. Обычно процесс сопровождается сильным зудом. При хронической форме крапивницы некоторые образования могут рассасываться, но затем появляются новые. При тяжелом течении заболевания возможно развитие отека дыхательных путей. Крапивница бывает рецидивирующей и хронической.
Отек Квинке представляет собой глубокий отек слизистой оболочки или соединительной ткани; он также в определенных случаях вызывается пищевой сенсибилизацией.
У 50-60% больных с пищевой аллергии имеют место гастроинтестинальные симптомы аллергии. Наиболее частыми из них являются тошнота, рвота, боли в животе, метеоризм, диарея, запор, кровь в кале, гастроэзофагальный рефлюкс. Выделяют первичную и вторичную гастроинтестинальную пищевую аллергию. К первичной относятся изолированная (в 18,2% случаев) и сочетанная форма (в 81,8% случаев) гастроинтестинальной аллергии. Сочетанная форма гастроинтестинальной аллергии может включать такие аллергические заболевания, как атопический дерматит, бронхиальная астма и дермореспираторный синдром.
Клиническими проявлениями ПА бывают также аллергический аллергический конъюнктивит, токсико-аллергические реакции, анафилактический шок, мигрень, лейкопнические и тромбоцитопенические реакции. Респираторные симптомы, такие как чиханье, ринорея зуд конъюнктивы, а также бронхоспазм и отек гортани, являются частью общей аллергической реакции немедленного типа на пищевые аллергены.
Синдром Гейнера — это редкая форма превичного гемосидероза легких, вызванного повышенной чувствительностью к коровьему молоку, которая встречается у новорожденных и детей раннего возраста. Клиническими симптомами данного синдрома являются свистящее дыхание, одышка, кашель, инфильтарты в легких, гипохромная микроцитарная анемия, а также задержка роста.
Анафилактический шок — самая тяжелая, последняя стадия развития анафилактической реакции. На коже может появляться эритема, крапивница и отек Квинке, наблюдаются также развитие бронхоспазма и гемодинамические нарушения. Со стороны центральной нервной системы возможны такие реакции: общая слабость, головные боли, судороги и потеря сознания. Симптомы анафилактического шока появляются на первых секундах контакта с пищевым аллергеном либо спустя 15-20 мин, иногда — 1-2 ч после контакта.
Оцените статью:
(8 голосов)
Статьи из раздела Аллергия у детей на эту тему:
Аллергологический анамнез
Бронхоспазмолитические препараты
Дюрантные β2-агонисты
Кожные тесты
Комбинированные бронхоспазмолитические препараты длительного действия
Источник
Клиника пищевой аллергии. Проявления аллергии к пище у детейС клинической диагностической точек зрения пищевую аллергию целесообразнее всего классифицировать по наиболее поражаемым органам и по иммунным механизмам ее развития. Рвота возникает обычно через 1-3 ч после кормления. При дальнейшем потреблении соответствующей пищи может появиться кровавый стул, анемия и вздутие живота, ребенок начинает отставать в развитии. Чаще всего эти симптомы провоцируются коровьим молоком или искусственными смесями на соевой основе, но иногда и белками материнкого молока. В более позднем возрасте аналогичные реакции могут возникать при употреблении куриных яиц, изделий из пшеницы, риса, овса, арахиса, орехов, куриного и индюшачьего мяса и рыбы. Примерно в 15 % таких случаев развивается артериальная гипотония. Проктоколит, вызываемый белками пищи, также проявляется в первые месяцы жизни. У внешне здорового ребенка в стуле появляются прожилки крови. Примерно в 60 % случаев это имеет место при грудном вскармливании; остальные случаи наблюдаются преимущественно у детей, вскармливаемых искусственными смесями на основе коровьего молока или сои. Потеря крови при этом обычно невелика, но иногда приводит к анемии. Энтеропатпия, вызываемая белками пищи, проявляется у грудных детей поносом, стеатореей и недостаточной прибавкой массы тела. Понос продолжается долго; почти в 60% случаев возникают рвота, вздутие живота, быстрое насыщение и нарушения всасывания. Дети отстают в развитии, а иногда наблюдаются анемия, отеки и гипопротеинемия. Самой частой причиной этого синдрома маленьких детей является чувствительность к коровьему молоку, но у старших детей он может быть связан с гиперчувствительностью к куриным яйцам и белкам сои, пшеницы, риса, птицы и рыбы. Наиболее тяжелая форма энтеропатии, целиакия, характеризуется исчезновением ворсинок и гиперплазией крипт слизистой оболочки, что приводит к нарушению процессов всасывания, хроническому поносу, стеаторее, вздутию живота, метеоризму и потере массы тела. Во рту нередко появляются язвы. Наблюдаются симптомы и со стороны других органов, связанные с нарушением всасывания. У генетически предрасположенных лиц (носителей HLA-DQ2 или DQ8) развивается клеточно-опосредованная реакция на глиадин — белок, присутствующий в пшенице, овсе, ржи и ячмене.
Аллергический эозинофильный эзофагит может появиться в грудном возрасте и сохраняться в подростковом. У маленьких детей это преимущественно клеточно-опосредованная реакция, которая проявляется хроническим гастроэзофагеальным рефлюксом, периодической рвотой, отказом от еды, болью в животе, дисфагией, раздражительностью и нарушением сна Обычные средства лечения рефлюкса в этих случаях неэффективны. У 40% детей до 1 года рефлюкс возникает при потреблении коровьего молока. Аллергический эозинофильный гастроэнтерит встречается в любом возрасте. Его симптомы сходны с проявлениями эзофагита Для больных детей характерны значительная потеря массы тела и отставание в развитии. Почти у 50% больных имеются другие признаки аллергии, но IgE-опосредованные реакции на пищевые продукты выявляются лишь в немногих случаях. При выраженной экссудативной энтеропатии с потерей альбумина развиваются генерализованные отеки. Оральный аллергический синдром — это IgE-опосредованная гиперчувствительность, наблюдаемая у многих детей старшего возраста с аллергическим ринитом, вызываемым пыльцой березы и амброзии. Симптомы обычно ограничены ротоглоткой; быстро развивается зуд, парестезии и отек губ, языка, нёба и глотки. Иногда появляется зуд в ушах и/или ощущение спазма глотки. В основе этих кратковременных проявлений лежит локальная активация тучных клеток белками сырых фруктов и овощей, которые перекрестно взаимодействуют с аллергенами пыльцы березы (яблоки, морковь, картофель, сельдерей, лесные орехи и киви) и амброзии (бананы, арбузы, дыни). Анафилактические реакции ЖКТ проявляются обычно острой болью в животе, рвотой и другими IgE-опосредованными симптомами аллергии. Кожные проявления пищевой аллергииУ грудных детей пищевая аллергия часто имеет и кожные проявления. Диффузный нейродермит — одна из хронических форм экземы, начинающаяся в младенчестве и характеризующаяся периодическими обострениями. Нередко ей сопутствуют бронхиальная астма и аллергический ринит. Примерно 30% детей со среднетяжелым и тяжелым диффузным нейродермитом страдают пищевой аллергией, хотя из анамнеза это выясняется далеко не всегда Чем меньше ребенок и чем тяжелее экзема, тем более вероятна роль пищевой аллергии в генезе этого заболевания. К наиболее частым проявлениям пищевой аллергии относятся острая крапивница и отек Квинке. Симптомы могут возникать уже в первые минуты после поглощения соответствующего аллергена Быстро всасываясь и разносясь с кровью по всему телу, пищевые аллергены активируют тучные клетки, покрытые молекулами IgE. К продуктам, обычно вызывающим эти симптомы у детей, относятся куриные яйца, молоко, арахис и орехи; в настоящее время все чаще выясняется роль различных семян (кунжут, мак) и фруктов (например, киви). Хронические крапивница и отек Квинке редко бывают следствием пищевой аллергии. Расстройства дыхания пищевой аллергииПищевая аллергия редко проявляется изолированными нарушениями дыхания. Хотя многие родители относят заложенность носа у грудного ребенка на счет аллергии к молоку, исследования показывают, что это не так. Симптомы пищевого риноконъюнктивита, как правило, сопровождаются аллергическими реакциями других органов (например, кожи) и включают типичные проявления аллергического ринита (зуд вокруг глаз и в носу, слезотечение, заложенность носа и выделения из него, чиханье). Экспираторная одышка наблюдается примерно в 25 % случаев IgE-опосредованных реакций на пищевые продукты, но лишь у 5-10% больных бронхиальной астмой расстройства дыхания связаны с пищевой аллергией. Пищевая аллергия — самая частая причина обращения за неотложной помощью. Помимо быстро возникающих кожных, дыхательных и желудочно-кишечных симптомов у больных могут развиваться сердечно-сосудистые нарушения (падение АД, сосудистый коллапс, аритмии), обусловленные, по-видимому, массивным выбросом медиаторов тучными клетками. Ассоциированные с приемом пищи анафилактические реакции после физической нагрузки чаще встречаются у занимающихся спортом подростков, особенно у девушек. — Также рекомендуем «Диагностика и лечение пищевой аллергии у детей» Оглавление темы «Аутоиммунные болезни у детей»:
|
Источник
Что такое пищевая аллергия?
Пищевая аллергия у детей — повышенная чувствительность организма к пищевым продуктам или непереносимость обычной безвредной пищи. Это иммунологическое нарушение связано с продукцией определенного типа иммуноглобулинов (IgE-антител), возникающей при контакте с теми или иными пищевыми продуктами.
Специалист Фэнтези по детской аллергологии
Пищевая аллергия: симптомы

Симптомы пищевой аллергии у детей могут быть легкими, но, развиваясь постепенно, они переходят в более тяжелые формы. Также аллергия на пищевые продукты может протекать молниеносно в виде анафилактической, жизнеугрожающей формы. Достаточно самого небольшого количества аллергена для развития такого грозного осложнения как анафилактический шок. Симптомы могут включать кожные проявления, симптомы со стороны желудочно-кишечного тракта и дыхательной системы.
Пищевая аллергия: причины
В течение своей жизни приблизительно четверть всех людей имеют различные типы непереносимости пищевых продуктов, особенно это актуально у детей в период грудного и раннего детского возраста. Виды непереносимости пищи можно разделить на реакции, связанные с пищевой аллергией, а также с пищевой непереносимостью, воздействием лекарственных препаратов, пищевыми отравлениями и токсическими реакциями со стороны тех или иных продуктов.
Пищевая аллергия у детей не так часто встречается, как кажется, но дети с проявлениями такой болезни, как атопический дерматит, имеют больший риск развития пищевой аллергии. Дети, которые развили IgE-обусловленные аллергические реакции к одному пищевому продукту, имеют повышенный риск развития IgE-обусловленных реакций на другие пищевые продукты или аэроаллергены.
Факторы риска для проявления пищевой аллергии у детей
В развитии пищевой аллергии у детей играют роль множественные факторы: природа и доза поступившего аллергена, иммунитет ребенка, степень абсорбции аллергена, генетическая предрасположенность. Гиперчувствительность к большинству пищевых аллергенов, таким как коровье молоко, пшеничный белок, куриное яйцо уменьшается к школьному возрасту. Но аллергия на такие продукты, как арахис, фундук и морепродукты может сохраняться в течение всей жизни.
Пищевая аллергия на арахис является наиболее значимым фактором для развития анафилактических реакций, особенно у детей с астмой. Аллергия на фрукты и овощи также часто встречается, но преимущественно у взрослых, как правило, одновременно с аллергией на пыльцу.
Факторы риска для развития пищевой аллергии включают в себя
- наследственную предрасположенность
- употребление матерью во время беременности большого количества аллергенных продуктов
- наличие атопического дерматита
- воздействие аллергена напрямую через кожу
Для детей раннего возраста важным фактором развития пищевой аллергии является отсутствие грудного вскармливания и позднее введение прикорма.
Диагностика пищевой аллергии в клинике Фэнтези
Эффективность лечения пищевой аллергии у детей напрямую зависит от того, правильно ли поставлен диагноз. Если диагноз пищевой аллергии установлен неправильно, то маленький пациент находится на диете и проходит терапию, которая ему совершенно бесполезна. В этом случае ребенок может отставать в росте, нервно-психическом развитии, иметь нарушенный статус питания.
Используя обширные практические знания, а также самые современные методики и оборудование, доктор правильно диагностирует и назначит эффективное лечение ребенку, страдающему пищевой аллергией. Каким образом устанавливается причинно-значимый аллерген? Прежде всего, с помощью молекулярных и иммунологических методов диагностики. Одним из таких является определение уровней специфических IgE к пищевым аллергенам. Этот метод широко используется при наличии тяжелых форм пищевой аллергии. Также врачи Фэнтези используют постановку кожных аллергопроб методом прик-тестирования. Провокационный тест с подозреваемым пищевым аллергеном поможет установить истинного виновника аллергии. При этом ребенок находится под пристальным вниманием, так как при исследовании важно отслеживать малейшую реакцию на аллерген.
Лечение пищевой аллергии у детей
Лечение пищевой аллергии у детей заключается в выявлении виновников аллергической реакции и исключение их из рациона питания. Родители ребенка, как правило, находятся на постоянной связи с врачом клиники и под его контролем корректируют образ жизни и питание маленького пациента. Первоочередная задача — оградить ребенка от аллергена, а значит Вы должны убрать из ежедневного меню малыша все компоненты, включающие возможный аллерген. Исключение аллергена может не сразу привести к быстрому улучшению состояния, так как толерантность или переносимость того или иного пищевого продукта развивается постепенно. Дети, страдающие тяжелыми аллергическими реакциями, находятся под особым контролем врача клиники Фэнтези, а родители, как правило, в курсе всех рисков и имеют в наличии все средства для быстрого и эффективного лечения анафилаксии.
Чтобы записаться на прием к главному врачу клиники Фэнтези, позвоните по телефону: +7 (495) 106-79-99.
Стоимость
Консультация главного врача, педиатра высшей категории в клинике | 6 500 руб. |
Консультация узкого специалиста высшей категории в клинике | от 5 500 руб. |
Прайс-лист Акции | |
|---|---|
Источник

Содержание:
Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика
Аллергия – это специфическая реакция иммунной системы ребенка на какой-либо аллерген (вещество-раздражитель), возникающая из-за повышенной чувствительности организма к данному веществу.
Диагностикой и лечением этого патологического состояния занимается врач-аллерголог.
Описание заболевания
Аллергия не является болезнью в привычном понимании этого слова. Аллергия – это очень сильная реакция иммунной системы ребенка, возникающая исключительно при повторном контакте с раздражителем (аллергеном). В этом и заключается сложность диагностики патологии. При первом контакте с аллергеном иммунная реакция проявляется далеко не всегда. Чаще всего аллергия развивается уже после того, как организм изучит структуру неизвестного ему вещества и поймет, «свой» он или «враг».
Существует множество разновидностей аллергических реакций, в зависимости от клинической картины и группы веществ, вызывающих патологию. Наиболее встречающиеся из них:
- респираторные (дыхательные) аллергозы;
- контактные (кожные) аллергозы;
- пищевая аллергия;
- инсектная аллергия (реакция на контакты с насекомыми и их укусы);
- лекарственная аллергия;
- инфекционная аллергия;
- поллиноз (реакция на пыльцу) и др.
С каждым годом детей с аллергическими проявлениями становится все больше. На данный момент патология диагностируется у 25-30% населения. При отсутствии лечения аллергии у ребенка могут возникнуть серьезные осложнения: астма, отек Квинке, анафилактический шок, потеря сознания и др.
Симптомы аллергии
 Клиническая картина аллергии у ребенка напрямую зависит от вида патологии и места локализации воспаления.
Клиническая картина аллергии у ребенка напрямую зависит от вида патологии и места локализации воспаления.
Проявления кожных дерматозов:
- покраснение участков кожи;
- возникновение сыпи;
- шелушение кожи;
- зуд.
Данный вид аллергии наиболее распространен в младенчестве, однако может сохраняться и во взрослом возрасте.
Проявления аллергического ринита и поллиноза:
- нарушение носового дыхания, заложенность носа;
- водянистые выделения из носа;
- чихание;
- зуд в области носа;
- слезотечение.
Проявления аллергического конъюнктивита:
- отечность и покраснение век;
- покраснение белка глаз;
- обильное слезотечение;
- чувство рези в глазах (или ощущение «песка);
- светобоязнь.
Родителям необходимо также знать симптомы серьезных состояний, протекаемых на фоне аллергических реакций: отека Квинке, анафилактического шока и бронхиальной астмы.
При отеке Квинке внезапно развивается отечность кожи и слизистых оболочек. Наиболее опасен отек слизистой горла, который проявляется затруднением дыхания, охриплостью голоса, сильным лающим кашлем и помутнением сознания (из-за нехватки кислорода). Анафилактический шок можно определить по приступу удушья, падению артериального давления, бледности или синюшности кожи, высыпаниям, бронхоспазму, потере сознания. Бронхиальная астма диагностируется на основании следующих симптомов: кашель с трудноотделяемой мокротой, свист или хрипы при дыхании, одышка (затруднен преимущественно выдох), кислородное голодание организма, приступы удушья.
Причины аллергии
Причина развития аллергических реакций заключается в проникновении в детский организм аллергенов (веществ-раздражителей). Вещества могут попасть в организм тремя способами:
- Пероральным – при употреблении пищи, различных напитков.
- Респираторным – при вдыхании аллергена с воздухом (например, пыльцы растений).
- Контактным – при прямом соприкосновении с аллергеном.
В детском возрасте аллергия чаще всего возникает при контакте организма с пыльцой, шерстью животных, некоторыми лекарственными препаратами, насекомыми, чистящими и моющими химическими средствами, а также продуктами питания с высокой аллергенностью (цельным коровьим молоком, яйцами, орехами, шоколадом, медом и др.).
Почему именно развивается аллергия, ученым до сих пор неизвестно. Однако выделяются факторы, значительно повышающие риски возникновения данной патологии:
- Наследственный фактор.
- Подверженность частым инфекционным заболеваниям.
- Плохая экологическая обстановка в регионе проживания.
- Стремление родителей создать ребенку «стерильные условия» для жизни.
- Слишком раннее введение прикорма, ранний отказ матери от грудного вскармливания.
Диагностика аллергии
 При подозрении на наличие у ребенка аллергии родителям обязательно нужно показать его врачу-аллергологу. Цель диагностики – не только выявить патологию, но и определить причину ее развития, т.е. идентифицировать аллерген, вызывающий повышенный иммунный ответ.
При подозрении на наличие у ребенка аллергии родителям обязательно нужно показать его врачу-аллергологу. Цель диагностики – не только выявить патологию, но и определить причину ее развития, т.е. идентифицировать аллерген, вызывающий повышенный иммунный ответ.
Для этого врач осматривает маленького пациента, беседует с ним и его родителями, собирая анамнез (историю болезни). Затем ребенок направляется на прохождение различных исследований:
- Анализ крови – для измерения количества антител (об аллергии говорит значительное повышение концентрации иммуноглобулинов класса Е).
- Кожные аллергопробы, позволяющие определить аллергены-раздражители (прик-тест, скарификационный тест, аппликационная проба, провокационная проба).
- Определение функции внешнего дыхания (для исключения бронхиальной астмы или аллергического бронхита).
В соответствии с полученными в ходе диагностики данными специалист подбирает наиболее подходящую для каждого ребенка тактику лечения.
Лечение аллергии
Самый эффективный способ борьбы с аллергией – исключение контактов ребенка с веществами-аллергенами. Кроме этого следует максимально огородить ребенка от воздействия раздражающих факторов (контактов с химическими веществами, строительной пылью, табачным дымом и др.).
В острый период аллергических реакций пациенту назначается медикаментозная терапия, включающая:
- Прием антигистаминных препаратов для снятия проявлений патологии.
- Нанесение на кожу противовоспалительных и противозудных мазей, кремов или гелей для снятия раздражения, зуда и жжения.
- Использование гормонсодержащих препаратов при ярко выраженных проявлениях аллергии (обычно в виде кремов или мазей).
В клинике для детей и подростков «СМ-Доктор» активно используется современный метод лечения аллергии — аллерген-специфическая иммунотерапия (АСИТ). Суть данной методики заключается во введении ребенку специальной аллерговакцины, содержащей микродозы вещества-аллергена. С течением времени объем препарата постепенно увеличивают, тем самым обучая иммунную систему правильно реагировать на вещество-раздражитель. К концу курса лечения детский организм намного легче переносит контакты с аллергенами. А в 90% случаев терапия помогает полностью избавиться от проявлений аллергии.
Профилактика аллергии
Современный мир считается очень аллергогенным. Поэтому родители должны придерживаться ряда правил, которые способны предупредить развитие неадекватной реакции иммунной системы ребенка на факторы внешней или внутренней среды. Особенно это касается детей с отягощенной наследственностью.
Мерами профилактики являются:
- длительное продолжение грудного вскармливания, отказ от использования смесей детского питания;
- правильное введение прикормов;
- отказ от употребления продуктов, содержащих консерванты, красители, ароматизаторы и другие синтетические заменители;
- питание натуральными простыми продуктами (мясо, сезонные овощи и фрукты, каши), отказ от сложных многокопонентных (колбасы, соусы промышленного приготовления, торты и т.д.);
- использование гипоаллергенных средств личной гигиены.
В медицинском центре «СМ-Доктор» каждый ребенок может получить квалифицированную помощь. Наши специалисты проводят качественную диагностику, устанавливают причинный аллерген и составляют персонифицированную программу лечения. Обращайтесь к лучшим аллергологам, чтобы подарить ребенку здоровье!
Врачи:
 Детская клиника м.Марьина Роща
Детская клиника м.Марьина Роща
 Детская клиника м.Войковская
Детская клиника м.Войковская
 Детская клиника м.Новые Черемушки
Детская клиника м.Новые Черемушки
 Детская клиника м.Текстильщики
Детская клиника м.Текстильщики
 Детская клиника м.Молодежная
Детская клиника м.Молодежная
 Детская клиника м.Чертановская
Детская клиника м.Чертановская
 Детская клиника м.ВДНХ
Детская клиника м.ВДНХ
 Детская клиника в г.Солнечногорск, ул. Красная
Детская клиника в г.Солнечногорск, ул. Красная
 Детская клиника в г.Солнечногорск, мкр. Рекинцо
Детская клиника в г.Солнечногорск, мкр. Рекинцо
Записаться на прием
Запись через сайт является предварительной.
Наш сотрудник свяжется с Вами для подтверждения записи к специалисту.
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Источник