Контактная аллергия что это такое
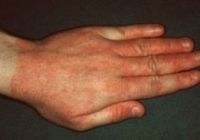
Контактная аллергия (возникает при соприкосновении) — это реакция замедленного типа, проявляющаяся в виде экземы или крапивницы, которая возникает на раздражение кожи каким-либо веществом.
Особенностью данного типа аллергической реакции является местное развитие патологического процесса, локализованное в месте контакта кожи с веществом. Обязательным условием для лечения является исключение аллергена из жизни больного.
Факторы развития
Контактная аллергия у детей может возникнуть на любое вещество или предмет, в силу слабой развитости всех систем, защитные свойства организма уступают взрослому иммунитету.
Аллергическая реакция может возникнуть спустя несколько дней после воздействия вещества на кожу, наличие повреждений (ранок, расчесов, царапин) значительно ускоряет процесс.
Примерный список аллергенов для детей раннего возраста:
- шерсть домашних животных;
- пыльца комнатных растений;
- одежда (чем выше содержание синтетики в составе тканей, тем опаснее вещи ля малышей);
- средства личной гигиены (гель для купания, мыло, крем);
- бытовая химия;
- аэрозольные вещества.
У взрослых круг аллергенов расширяется в связи с их активностью, очень часто развивается профессиональная аллергия. Например, на латекс или антибиотики у медицинских работников (в каждой профессии можно выделить предметы повышенной аллергической направленности).
В отдельную группу выделяется контактная аллергия на ношение линз, проявляется покраснением глаз, чувством жжения и дискомфорта. Реакция чаще возникает на средства для промывки линз, при раздражении следует обратиться к офтальмологу, или по менять жидкость самостоятельно.
Контактная аллергия чаще всего имеет острое течение, но бывают случаи и хронической. Возникает обычно при постоянном контакте с аллергеном.
Усугубляет проявление аллергической реакции снижение иммунитета, неправильное питание и длительное нервное перенапряжение. Особенно подвержены к аллергии, люди наследственно предрасположенные. Если оба родителя аллергики, вероятность возникновения гиперчувствительности у новорожденного составляет 90%, при аллергии 1 из родителей или бабушек/дедушек 50%.
Аллергия у грудничка может появится когда родители создают условия с повышенной стерильностью. Окружение ребенка должно содержаться в чистоте, но использование антибактериальных средств постоянно, провоцирует гиперчувствительность организма ребенка к аллергенам.
Симптомы (фото) аллергии
Возникновение контактной аллергии происходит спустя 12–64 часа. На скорость проявления влияет сенсибилизация организма и сила воздействующего аллергена.
В месте контакта проявляется покраснение, отек, начинают образоваться папулки и пузырьки различной интенсивности (на фото), которые вскрываясь, образуют эрозивную мокнущую поверхность.
При тяжелой форме заболевания процесс может приобрести некротическую форму. Заживление происходит с образованием корочек (на фото), под которыми происходит восстановление поврежденных тканей.
При длительном течении болезни происходит утолщение кожи и образование участков шелушения.
Отличие клинического проявления острой формы аллергии от хронической.
| Симптомы | Острое течение | Хроническое течение |
|---|---|---|
| Покраснение (эритема) | + | – |
| Зуд | + | + |
| Папулы | + | + |
| Пузырьки (везикулы) | + | – |
| Эрозии | + | – |
| Корки | + | – |
| Шелушение | + | + |
| Лихенизация (утолщение кожного покрова) | – | + |
| Экскориация (травмирования при расчесах) | – | + |
Симптомы фотоконтактного аллергического дерматита соответствует классическому.
При возникновении контактной аллергии у ребенка следует как можно раньше выявить причину и устранить ее влияния на новорожденного, иначе лечение не принесет результат. При длительных и частых аллергических реакциях у малыша нарушается общее равновесие организма ребенка, и он приобретает чувствительность к большому количеству аллергенов.
Диагностика
Диагностика заболевания проводится врачебной комиссией, состоящей из дерматолога, аллерголога и иммунолога, при необходимости к исследованию подключается терапевт, офтальмолог, стоматолог и другие специалисты.
Методы, используемые для диагностики контактной аллергии:
- Кожные тесты. На чистую кожу накладываются тестируемые материалы, и фиксируются. Материалы представляют собой пластырь с наложенными на него тампонами смоченными предполагаемыми аллергенами. Через 2–3 суток проводится осмотр с целью выявления реакции. Проводится тестирование только в ремиссию и при полной отмене гистаминных препаратов. Назначается с целью определения аллергена и его исключения из жизни пациента.
- Исследование иммунного статуса. Определяются иммуноглобулины: IgA, IgG, IgM. Показатели аллергического процесса.
- Анализы крови и мочи.
Способов исследования иммунной системы очень много, они используются при необходимости. В случае неосложненного течения достаточно перечисленных выше.
После постановки диагноза назначается необходимый комплекс лечебных мероприятий.
Лечение аллергии
Лечение контактной аллергии держится на 3 основных методах:
- Устранение аллергена;
- Медикаментозная терапия;
- Меры профилактики.
При развитии реакции у грудничков, применяется ванна с отваром календулы, что позволяет снизить кожный зуд и покраснение. Но при продолжающемся контакте ребенка с веществом, вызвавшем реакцию, купание в ванне не принесет облегчения. Первым делом нужно исключить аллерген.
В случае развития аллергического дерматита лечение будет состоять из следующих этапов:
- Мокнущую экзему следует «подсушить», для этого используют примочки с жидкостью Бурова, исключается контакт с водой до заживления поврежденной поверхности;
- Местные кортикостероиды: назначается в виде мази или крема (Акридерм, крема содержащие глюкокортикоиды), курс рассчитан на 12-14 дней;
- При тяжелых и хронических процессах назначается прием антигистаминных средств внутрь, препарат, дозировка и длительность курса подбирается индивидуально, лечащем врачом и проводится под строгим контролем специалиста. Возможны осложнения.
Наиболее используемые антигистаминные препараты: Цетиризин (Цетрин), Эриус, Супрастин, Тавегил.
В лечении детской контактной аллергии применяется Супрастин, при тяжелом течении показана госпитализация.
- При аллергии на контактные линзы назначаются глазные капли с противоаллергической направленностью: Аллергодил, Опанатол;
- Седативные препараты (пустырник, валериана);
- Энтеросорбенты используются при лечении хронической контактной аллергии: Энтеросгель, Полифепан и другие.
Учитывая, что человек не может длительно находиться на подобных препаратах, в случае возникновения профессиональной аллергии (контактного дерматита) единственным действенным способом выздороветь будет смена профессии. При постоянной сенсибилизации организма ситуация будет лишь осложняться.
После купирования острого периода заболевания хороший эффект окажет светолечение (при первичной аллергии не назначается, используется в терапии хронических форм).
Дополнительно применяются методы народной медицины:
- Компрессы с маслом зверобоя;
- Отвар корней лопуха, календулы, чистотела;
- Шиповник (применяется внутрь и наружно);
- Масло облепихи;
- Череда:
- Хмель.
Рецепты народной медицины
| Метод | Применение |
|---|---|
| Аппликации | Картофель мелко натереть смешать с медом, полученной смесью смазать пораженные участки и обернуть пищевой пленкой. Наносить рекомендовано на ночь. |
| Ванночки с отваром трав | Детям допустимо применять ванночки с отваром трав: мелиссы, череды, слабого отвара чистотела (растение в больших количествах ядовито), лопуха, календулы. При аллергическом дерматите рук или ног, ванночки с перечисленными отварами трав принесут значительное облегчение. |
| Маски, втирание | При выраженных кожных проявлениях для облегчения состояния можно использовать кефир, сметану. Данные продукты наносятся на пораженные участки 3-4 раза в день, что позволяет снизить зуд и чувство стянутости кожи. С этой же целью рекомендуется втирать свежеприготовленный сок яблока или огурца. Для этого не обязательно его отжимать. Достаточно приложить дольку огурца или яблока к беспокоящему участку. |
Методы народной медицины подбирает дерматолог или аллерголог, самолечение не допустимо, особенно в детской практике.
Важно! при повышении температуры и нагноении поврежденных участков кожи, особенно у грудничков, следует незамедлительно обратиться к специалистам. Поврежденная аллергией кожа теряет способность сопротивляться инфекции, бактериальное поражение в раннем детском возрасте способствует быстрому развитию тяжелого состояния малыша и может представлять угрозу для жизни.
Меры профилактики
Профилактических мер, полностью исключающих возникновение аллергической реакции, не существуют. Возможно лишь создать благоприятные условия для нормальной жизнедеятельности организма без возникновения реакции, зная аллерген. Общие меры предосторожности заключаются в следующем:
- Диета исключающая условно аллергенные продукты (кофе, шоколад, клубнику и многое другое), при склонности к аллергии родителей, новорожденным прикорм вводится с осторожностью. Не более 1 нового продукта в 2 недели, при появлении аллергии на него, полностью исключается из рациона.
- При выборе украшений предпочтение следует отдать качественным металлам, не вызывающим аллергию: серебро, никель.
- Соблюдать чистоту в доме, особенно при появлении в доме малыша. В уборке использовать гипоаллергенные средства бытовой химии, чаще проветривать помещение.
- Работая на огороде во время цветения трав следует одевать одежду максимально защищающую кожу, на руки перчатки.
- В случае склонности к аллергии снизить количество косметических средств, не контактировать с сильными химическими веществами.
- При фотоконтактной реакции исключить посещение солярия и меньше бывать на солнце, особенно в период с 11:00 – 15:00.
Последствия и осложнения заболевания
В случае простой контактной аллергии прогноз благоприятный. При своевременном выявлении аллергена и полном исключении его из жизни больного, о проблеме можно забыть навсегда, сложнее, когда аллергию вызывают целые группы веществ или вещества избавиться от которых, не представляется возможным.
При несвоевременном или не правильном лечении возможно значительное поражение тканей. В таких случаях происходит рубцевание и образование шрамов или участков с измененной пигментной окраской.
Когда аллергия протекает длительно, возможно вторичное инфицирование поврежденной кожи, особенно опасно присоединение бактериальной инфекции у новорожденных и грудничков, что грозит серьезными последствиями.
При первых признаках контактной аллергии следует обратиться к специалисту для тщательного обследования и назначения адекватной терапии. Самолечение не рекомендуется и может привести к печальному итогу.
Источник
Аллергический контактный дерматит — это воспалительное заболевание кожи, возникающее в месте ее непосредственного контакта с аллергеном. Аллергический контактный дерматит характеризуется отечностью и покраснением тканей, контактровавших с аллергеном, зудом, появлением папул и пузырьков. Диагностика основывается на анамнезе и клинических данных, результатах аллергопроб и лабораторных анализов. В лечении основная роль принадлежит устранению контакта с веществом или предметом, обусловившим возникновение дерматита. Для устранения отечности и зуда возможно применение кортикостероидных мазей, современных антигистаминных препаратов.
Общие сведения
Аллергический контактный дерматит — распространенный аллергодерматоз, которым страдает 1-2% населения. Заболевание чаще регистрируется у жителей промышленно развитых стран, являющихся активными потребителями бытовой химии, лекарственных препаратов, косметических средств, химических реагентов и т.п. В отличие от обычного контактного дерматита, аллергический дерматит развивается у сенсибилизированных лиц, т. е. у лиц с аллергической настроенностью организма. Большую часть пациентов в клинической дерматологии и аллергологии-иммунологии составляют люди молодого и среднего возраста.

Аллергический контактный дерматит
Причины
Современная промышленность выпускает огромное число химических веществ, которые могут стать причиной аллергического контактного дерматита. Это краски и лаки, стиральные порошки и другие средства бытовой химии, некоторые составляющие парфюмерной продукции и косметики, синтетические материалы, из которых сделана одежда и красители, которыми она окрашена. Химические вещества, с которыми человек постоянно контактирует на работе, приводят к развитию профессионального дерматита. Аллергический контактный дерматит может быть вызван некоторыми лекарствами. Растения, такие как борщевик, примула, ясенец белый, и другие, также могут стать причиной аллергического контактного дерматита, который относится к фитодерматиту.
Аллерген воздействует на кожу, но происходящие в результате этого аллергические изменения затрагивают весь организм. Время, за которое развивается сенсибилизация, и возникает аллергическая реакция, зависит от того, насколько сильный аллерген воздействовал на кожу. Большую роль в этом процессе играет и состояние самого организма: предрасположенность к аллергическим реакциям, нарушения иммунитета при хронических воспалительных процессах, истончение рогового слоя кожи и др. Например, при повышенной потливости чаще наблюдается аллергический контактный дерматит, спровоцированный одеждой из окрашенных тканей.
Патогенез
Воспаление развивается по замедленному типу аллергической реакции, то есть при регулярном и достаточно длительном контакте с веществом-аллергеном. За время этого контакта происходит сенсибилизация организма и развивается повышенная чувствительность к аллергену. Местное воздействие на кожу запускает туберкулиноподобную реакцию гиперчувствительности клеточного типа. При связывании аллергена с тканевыми белками образуются антигены, которые вызывают активацию клеток Лангерганса и Т-лимфоцитов. Последние в свою очередь начинают синтезировать интерлейкины 1 и 2, гамма-интерферон, которые стимулируют иммунный ответ и воспалительную реакцию. При повторной встрече с аллергеном Т-лимфоциты (клетки памяти) быстро активируются, обусловливая развитие аллергических проявлений. Обычно от момента первого контакта с веществом-аллергеном до возникновения симптомов проходит от 7 до 10-14 суток.
Симптомы
Изменения кожи при остром аллергическом контактном дерматите всегда локализуются в месте контакта кожи с аллергеном и немного выходят за пределы этого контакта. Характерным является наличие четких границ очага поражения. Вначале развивается покраснение кожи и отечность тканей. Затем возникают папулы, довольно быстро наполняющиеся жидкостью и переходящие в стадию пузырьков. После вскрытия последних на коже образуются эрозии. При заживлении они покрываются корочками. Эти изменения на коже сопровождаются сильным зудом. Процесс заканчивается шелушением.
При продолжающемся воздействии аллергена на фоне уже возникшей аллергической реакции, развивается хроническая форма аллергического контактного дерматита. Для нее характерны размытые границы очагов поражения на коже и распространение воспалительных изменений на участки кожи, не контактирующие с аллергеном. При сильной сенсибилизации организма наблюдается генерализация процесса. Кожные проявления хронического аллергического контактного дерматита характеризуются образованием папул, сухостью и шелушением, утолщением кожи с усилением кожного рисунка (лихенизация). Постоянный зуд приводит к появлению вторичных повреждений кожи из-за ее постоянного расчесывания (экскориация).
Диагностика
Аллергический контактный дерматит достаточно легко диагностируется по характерным для него симптомам и выявлению связи с воздействием на кожу вещества, являющегося потенциальным аллергеном. Точно определить причину возникновения дерматита помогают кожные пробы. Их проводят практикующие аллергологи при помощи специальных тест-полосок, с нанесенными на них аллергенами. Полоски приклеивают на предварительно очищенную кожу. Аллергическую реакцию определяют по возникновению покраснения и отечности в месте наклеивания полоски.
Для выявления сопутствующих заболеваний и дифференциальной диагностики аллергического контактного дерматита проводят дополнительные обследования: клинический и биохимический анализ крови и мочи, анализ крови на сахар, кал на дисбактериоз. При необходимости выполняют обследование желудочно-кишечного тракта и исследование функции щитовидной железы.
Лечение аллергического дерматита
Главным условием успешного лечения контактного дерматита является полное устранение вызвавшего его аллергена. Так при аллергии на средства бытовой химии следует пользоваться защитными перчатками. При аллергии на синтетические материалы — носить только хлопчатобумажное белье, а при покупке одежды тщательно изучать состав ткани. При аллергии на металл металлические части одежды (молнии, пуговицы, крючки и кнопки) не должны соприкасаться с кожей, ножницы и другие инструменты должны иметь пластмассовые или деревянные ручки, необходимо также исключить ношение бижутерии из металла.
В лечении острого аллергического контактного дерматита эффективно применение кортикостероидных мазей. При образовании больших пузырей производят их прокалывание. Для снятия зуда и отечности назначают современные антигистаминные препараты: цетиризин, лоратадин, дезлоратадин и др. В тяжелых случаях принимают внутрь кортикостероидные препараты.
Прогноз и профилактика
При исключении контакта пациента с аллергеном происходит полное выздоровление. Однако повторных контактов с аллергеном не всегда удается избежать, особенно, если речь идет о профессиональной деятельности. В таких случаях аллергический контактный дерматит продолжает развиваться, сенсибилизация организма нарастает, происходит генерализация процесса и клинические проявления захватывают весь организм. Профилактика предполагает исключение контактирования с причинными аллергенами, а при неизбежности контакта — превентивный прием антигистаминных средств.
Источник
Контактная аллергия — например, на руке или лице – также известна в медицине как аллергический контактный дерматит или аллергическая контактная экзема. Она относится к более распространенным заболеваниям кожи и может возникать либо остро, либо хронически. Узнайте больше о симптомах, возможных триггерах и лечении здесь.
Типичные симптомы контактной аллергии
Контактная аллергия обычно возникает на руках, но могут быть затронуты и другие части тела, такие как лицо или ноги. Предпосылкой является лишь то, что они коснулись вызывающего вещества, называемого аллергеном. Типичные признаки включают:
- Покраснение кожи
- Отек пораженной области
- Образование узелков и пузырьков
- Шелушение
- Влажные пятна
Часто возникает жжение или зуд, который может привести к травме кожи из-за возникших царапин. Дискомфорт обычно ограничивается только областью, которая контактировала с аллергенами.
Симптомы появляются не раньше, чем через 4 и не позже чем через 72 часа — часто проявляются через 12-48 часов. По этой причине медицинские работники также говорят о поздней реакции или аллергии позднего типа (так называемая аллергия типа IV) при контактной аллергии. При других аллергиях, например, при сенной лихорадке, реакция наступает значительно быстрее, иногда уже через несколько секунд или минут.
Хроническое течение контактной аллергии
Если в повседневной жизни происходит длительный и/или неоднократный прямой контакт с аллергенами, может развиться хроническая контактная аллергия или хроническая контактная экзема. При этом характерны частично воспаленные загустения кожи. Кроме того, очень сухая или шелушащаяся кожа часто является одним из симптомов, которые, в отличие от острой формы, не должны быть резко ограничены.
С хронической контактной экземой борются сравнительно многие люди определенных профессиональных групп, которые часто вступают в контакт с потенциальными аллергенами в своей работе. К ним относятся, среди прочего, парикмахеры путем частого контакта с шампунями или медсестры — через латексные перчатки.
От ювелирных до чистящих средств: возможные триггеры контактной аллергии
В общей сложности известно более 3000 веществ, которые могут вызвать контактную аллергию. Среди них встречаются искусственные вещества, а также натуральные. В повседневной жизни, однако, обычно встречается только небольшая часть потенциальных аллергенов.
Наиболее частые триггеры контактной аллергии:
- Ароматы могут быть включены не только в парфюмерию, но и в различные продукты личной гигиены. Поэтому при использовании кремов возможны, среди прочего, контактные аллергии на лице.
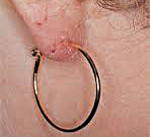
- Никель является компонентом ювелирных изделий и, следовательно, часто приводит к контактной аллергии на руке, ухе или декольте. Кроме того, металл может присутствовать, например, в брючных пуговицах или застежках бюстгальтера.
- Красители и консерванты также часто являются частью косметических продуктов, известных как триггеры для контактной экземы, среди других парабенов.
- Многочисленные растения также относятся к возможным триггерам контактной аллергии, таким как ромашка и арника. Растительные экстракты часто являются частью туалетных принадлежностей, таких как шампуни.
- Шерстяной воск служит основой для мазей и, кроме всего прочего, его все еще можно найти в мыле или даже в пене для бритья. Кроме того, он используется в качестве ингредиента для полирования.
Из-за большого количества возможных аллергенов часто нелегко идентифицировать личный аллерген. Обследование у дерматолога может помочь в этом.
Рекомендуем: Экзема — что вызывает кожные заболевания?
Как возникает контактная аллергия?
Как и в случае с другими аллергиями, контактная аллергия вызывает чрезмерную реакцию иммунной системы. Так называемые Т-клетки становятся активными в случае контакта даже на самом деле с безвредными веществами из окружающей среды, например, металлы или ароматизаторы.
При контактной аллергии клетки иммунной защиты сенсибилизируются при контакте с вызывающим веществом. Это может произойти после первого контакта или развиваться через многократный, повторный контакт. Видимая или заметная реакция тогда еще не происходит — однако вещество теперь классифицируется иммунной системой как опасное. При повторном прикосновении возникает контактная аллергия. Пострадавшие чувствуют это как покраснение или зуд.
Диагностика и лечение у врача
Если есть подозрение на контактную аллергию, например, из-за экземы на руке или лице, следующим шагом является подробное обсуждение анамнеза у дерматолога. При этом, в частности, выясняется, когда симптомы появились в первый раз, и ограничиваются ли они ограниченным диапазоном. Кроме того, важно уточнить, использовались ли в последнее время новые косметические или чистящие средства, которые могли бы вызвать контактную аллергию.
Следующим шагом в диагностике является так называемый Эпикутантный тест. Это тест на аллергию, в котором подозреваемые вещества будут нанесены на кожу спины. Затем по области приклеивают специальный пластырь. После не ранее 48 и не позднее 96 часов область будет изучена для экземы и признаков контактной аллергии.
После диагноза врач выбирает подходящую терапию для пострадавшего. Лечение — это, прежде всего, облегчение симптомов. Для этого дерматолог может назначать различные мази, например, с глюкокортикоидами (кортизоном). Десенсибилизация, как и другие формы аллергии, не возможна при контактной аллергии, согласно сегодняшним знаниям.
Что могут сделать пострадавшие при контактной аллергии
Основные правила при контактной аллергии заключается в том, чтобы последовательно избегать аллергенного вещества, насколько это возможно. Те, кто не может сделать это по профессиональным причинам, таким как парикмахеры, должны носить перчатки, когда это возможно, чтобы обойти контактную аллергию на руках.
Кроме того, в некоторых случаях было полезно укрепить кислотную защитную оболочку кожи. По этой причине щелочные (базовые) мыла следует избегать, более подходящими являются масляные продукты и кремы из жировых отложений.
Оцените статью
Нажмите на звезду, чтобы оценить запись!
Пока никаких голосов! Будьте первым, чтобы оценить этот пост
We are sorry that this post was not useful for you!
Let us improve this post!
Tell us how we can improve this post?
Thanks for your feedback!
Источник


