Контактная аллергия у ребенка фото

Развитие аллергической реакции наиболее часто встречается у детей младшего возраста. Аллергия представляет собой определенную иммунную реакцию организма на контакт с веществом-раздражителем.
На сегодняшний день известно несколько разновидностей данной проблемы. Нередко встречается контактная аллергия у детей, то есть недуг, проявляющийся в виде раздражения кожи при соприкосновении ее с агрессивным веществом.
Особенностью заболевания является четкая локализация кожных высыпаний (они проявляются только в том месте, где произошел непосредственный контакт), а также быстрое улучшение состояния ребенка при устранении провоцирующих факторов.
О симптомах и лечении накопительной аллергии у детей читайте здесь.
Общие сведения

Контактная аллергия представляет собой реакцию замедленного типа.
При попадании агрессивного аллергена на кожу ребенка, его частицы проникают в поверхностные слои кожных покровов, в результате чего на данном участке происходит химическая реакция.
В частности, клетки иммунной системы, расположенные в области контакта, выделяют особое вещество, провоцирующее развитие воспалительной реакции.
Другая часть иммунных клеток формирует иммунную память, которая активизируется при последующих контактах ребенка с аллергеном (в данном случае аллергическая реакция развивается в более короткие сроки).
к содержанию ↑
Что является аллергеном?
К развитию проявлений данного вида аллергии может привести контакт ребенка с:
-
 Растениями, содержащими большое количество пыльцы.
Растениями, содержащими большое количество пыльцы. - Металлами (причем далеко не все из них являются опасными для здоровья, аллергия может развиваться и при контакте с металлами, применяемыми в быту).
- Химическими веществами, входящими в состав гигиенических и косметических средств, а также стирального порошка.
- Синтетическими и натуральными полимерными соединениями.
- Лекарственными препаратами для местного применения (обезболивающие, противомикробные, антисептические гели, мази, спреи).
- Синтетическими или натуральными тканями, из которых изготовлена одежда, постельное белье ребенка, памперсы.
- Шерстью домашних питомцев.
к содержанию ↑
Причины возникновения
Основной причиной развития аллергической реакции является повышенная чувствительность организма к воздействию агрессивных веществ, и, непосредственно, контакты ребенка с данными раздражителями.
Существует ряд провоцирующих факторов, повышающих риск развития недуга:
- повреждения кожных покровов;
- стойкое снижение иммунитета в результате частых инфекционных заболеваний;
-
 неправильное питание, употребление продуктов, не соответствующих возрасту ребенка, ранний прикорм грудничка;
неправильное питание, употребление продуктов, не соответствующих возрасту ребенка, ранний прикорм грудничка; - частые стрессы (например, скандалы в семье, поступление ребенка в школу, резкие изменения привычных условий жизни);
- генетическая предрасположенность (если с аллергическими проявлениями сталкивались оба родителя, шанс того, что данная проблема возникнет и у ребенка, составляет около 90%).
В чем причины респираторной аллергии у ребенка? Ответ узнайте прямо сейчас.
к содержанию ↑
Классификация патологии
Контактная аллергия может иметь различные кожные проявления. В зависимости от характера высыпаний и условий их появления, выделяют 2 основных разновидности недуга. Это:
- контактная крапивница – высыпания возникают при непосредственном контакте кожи ребенка с веществом-аллергеном;
- фотоконтактный дерматит. Обязательным условием для появления воспаления на коже является воздействие на нее самого раздражителя и УФ-лучей.
В зависимости от характера течения недуга, контактная аллергия может иметь следующие формы:
- острую. Симптомы недуга развиваются быстро, в течении короткого времени после контакта с аллергеном. Клиническая картина имеет выраженный характер, однако, симптомы недуга быстро исчезают после прекращения контакта с раздражителем;
- хроническую. Признаки недуга то появляются, то исчезают. Данная форма недуга развивается при постоянном контакте ребенка с веществом-аллергеном.
к содержанию ↑
Симптомы и признаки
Контактная аллергия — фото:

Клиническая картина недуга развивается постепенно:
- Изначально, после непосредственного контакта кожи с аллергеном, на данном участке кожных покровов (руках, лице, других частях тела) возникает покраснение, свидетельствующее о наличии воспалительного процесса.
- С течением времени воспаление становится более сильным, появляется отечность, пораженный участок кожи приобретает более плотную структуру.
- В поврежденной области возникают высыпания в виде мелких пузырьков, заполненных полупрозрачной жидкостью.
- Ребенок испытывает сильный зуд, на коже появляются расчесы, в результате чего вместо сыпи возникают ранки и эрозии.
- Жидкость, выделяющаяся из ранки, с течением времени высыхает и пораженный участок кожи покрывается плотной желтой корочкой.
Рекомендации по лечению вирусной аллергии у детей вы найдете на нашем сайте.
к содержанию ↑
Диагностика и анализы
Для постановки диагноза врачу необходимо провести сбор анамнеза недуга, то есть выявить отягощенную наследственность, узнать, при каких обстоятельствах возникли симптомы аллергической реакции (характер питания, возможный контакт с животными, гигиеническими и косметическими средствами для кожи, металлами, лекарственными препаратами).

Важно выявить конкретную причину недуга.
Для этого ребенку назначают ряд лабораторных исследований, таких как:
- анализ крови на антитела, вырабатывающиеся к тому или иному аллергену;
- кожные пробы – микроскопическое исследование небольших фрагментов кожи, взятых с пораженного участка.
к содержанию ↑
Осложнения и последствия
Опасность аллергической реакции данного типа заключается в возможности вторичного инфицирования. В ранки, появляющиеся на пораженных участках кожи, легко проникает патогенная микрофлора, в результате чего у ребенка развиваются различного рода нагноения.
Болезнетворные микроорганизмы могут проникнуть и в кровь ребенка, что в некоторых случаях приводит к возникновению сепсиса.
к содержанию ↑
Методы терапии
Прежде чем начинать лечение, необходимо точно установить причину развития аллергической реакции, и исключить воздействие данного негативного фактора. В противном случае все используемые терапевтические средства не дадут ожидаемого результата.
Медикаментозное лечение
Для устранения проявлений недуга используют такие препараты как:
-
 Жидкость Бурова в виде компрессов. При этом важно следить, чтобы на протяжении всего курса лечения (то есть до полного заживления ранок) на кожу не попадала вода.
Жидкость Бурова в виде компрессов. При этом важно следить, чтобы на протяжении всего курса лечения (то есть до полного заживления ранок) на кожу не попадала вода. - Глазные капли, обладающие противоаллергическим эффектом необходимо использовать, если у ребенка наблюдается аллергия на контактные линзы или средство, для их промывания. Разумеется, использовать линзы до окончания лечения нельзя.
- Успокаивающие препараты (настой Пустырника, Валерианы) для приема внутрь позволяют снять зуд, беспокойство ребенка.
- Гормональные мази кортикостероидной группы показаны при сильных поражениях кожи.
- При тяжелом течении недуга ребенку показан прием внутрь антигистаминных средств.
- При хронической форме недуга необходимо использование препаратов-сорбентов, позволяющих вывести из детского организма токсичные вещества.
Может ли быть аллергия у ребенка на кокосовый матрас? Узнайте об этом из нашей статьи.
к содержанию ↑
Средства народной медицины
При легком течении недуга можно использовать народные средства, позволяющие устранить кожные проявления патологии. К числу таких средств относят:
- Компрессы из отваров трав (корень лопуха, чистотел, календула). Все ингредиенты берут в равных пропорциях, заваривают кипятком, настаивают, процеживают.
-
 Масло облепихи, которым протирают пораженные участки кожи, обладает успокаивающим действием.
Масло облепихи, которым протирают пораженные участки кожи, обладает успокаивающим действием. - Масло чайного дерева позволяет продезинфицировать кожу.
- Отвар шиповника (используется как для компрессов, так и для приема внутрь).
к содержанию ↑
Гигиенический уход
Ребенку необходимо обеспечить правильный гигиенический уход за кожей. В частности, пораженные участки необходимо промывать проточной водой минимум 2 раза в день.
При этом не рекомендуется использовать какие-либо моющие средства, так как они могут спровоцировать развитие аллергии.
После мытья кожу ребенка аккуратно промокают мягкой и чистой тканью, избегая трения. Не рекомендуется использовать обычные гигиенические средства (например, детский крем), лучше всего обработать кожу лекарственным препаратом, который назначил врач.
к содержанию ↑
Профилактика
Основными мерами профилактики развития контактной аллергии являются:
- использование защитных средств при необходимости контакта с агрессивными веществами;
- исключение необоснованного употребления лекарственных препаратов (антибиотиков, Фурацилина, местных обезболивающих средств);
- нормализация рациона и режима питания;
- укрепление иммунитета.

Контактная аллергия – особый вид аллергической реакции, возникающей при непосредственном контакте кожи ребенка с агрессивными веществами.
Основной симптом недуга – кожные высыпания, зуд, отечность и гиперемия пораженных участков.
Лечение носит комплексный характер, то есть для получения более эффективных результатов рекомендуется сочетать медикаментозную терапию с использованием средств народной медицины. Также важно правильно ухаживать за нежной детской кожей.
О том, как ухаживать за кожей малыша при контактной аллергии, вы можете узнать из этого видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
Источник
Здравствуйте, уважаемые читатели! В этой статье мы рассмотрим одну из важных тем для каждого родителя — контактная аллергия у детей.
Вопросов по этому поводу много, а найти ответы не всегда удается. Мы постараемся достаточно подробно рассказать о механизме возникновения и методах лечения данного заболевания.
Основные типы контактной аллергии
Контактная аллергия бывает нескольких видов.
Аллергический дерматит – сопровождается сильным покраснением, отеком и высыпанием в виде пузырьков.
Данный недуг имеет некоторые отличительные особенности. Среди них сыпь. Она не задерживается на участке ввода аллергена и распространяется за его пределы.
Ей сопутствуют мокнутие, долгое течение болезни и возможный рецидив. Ребенка могут беспокоить излишняя чувствительность в местах высыпания, жжение и боль.
Токсико — аллергический дерматит – возникает вследствие медикаментозной аллергии. Его признаки очень схожи с аллергическим дерматитом.
Однако продолжительность течения зависит исключительно от периода выведения аллергена из организма заболевшего.
Пеленочный дерматит и потница – развивается из-за воздействия на кожные покровы компонентов, входящих в состав пота, мочи и кала.
Сопровождается покраснением и отечностью. Возможно инфицирование грибковой или микробной флорой.
Экзема – наблюдается зуд, эритема, появление пузырьков, чешуек и гнойничков. После вскрытия пузырьки могут покрыться корочкой зеленого, серо – коричневого или желтого цвета.
В основном болезнь проявляется в области щек, шеи, подбородка или лобковой части. Возникает на 3 – 4 месяце жизни малыша.

Может быть наследственной или зависеть от конституционной предрасположенности. Экзема длиться от 1,5 до 2,5 лет. После чего переходит в другое аллергическое заболевание.
Нейродермит – этот недуг очень похож на крапивницу. Для него характерно высыпание на всевозможных участках тела. Найти аллерген при такой болезни крайне сложно.
Строфулюс – чаще всего причиной возникновения служит пищевой аллерген. Сопровождается узелковыми высыпаниями в области рук, ног, ягодиц.
Кто является основным провокатором
Вызвать заболевание может масса факторов, например, стиральное мыло или укус насекомого.
Многие родители обеспечивают своему малышу идеальные условия. Регулярно проветривают комнату, покупают игрушки хорошего качества, не заводят домашних питомцев, а дети все равно покрываются «пятнышками».
Почему и в каких случаях возможна контактная аллергия у ребенка?
Дать весь перечень возможных факторов нереально. Однако, если малыш заболел, значит аллерген есть.
Кроме контакта вызвать аллергию может даже запах духов или краски. Детский организм очень слаб и подвержен воздействию всевозможных факторов.
В особенности, когда имеются повреждения кожных покровов. Через них аллерген поступает быстро и более агрессивно воздействует.
Рассмотрим возможные аллергены:
- бытовая химия (стиральное мыло, порошок);
- гигиенические средства (шампунь, полотенце, крема)
- домашние питомцы и растения;
- одежда из некачественной ткани;
- аэрозоли – ароматизаторы;
- пыль;
- ацитоносодержащие компоненты (ацетон, краска);
- бижутерия (цепочка, кулончик или крестик).
Если у вашего ребенка возникла контактная аллергия, следует немедленно определить причину ее появления, чтобы восстановить нормальный кожный процесс.
«Ловим» первые признаки
После соприкосновения кожи с аллергеном первые симптомы могут появиться через 12, а то и 72 часа.
Обусловлено это силой аллергена и сенсибилизацией организма. Контактирующий участок становиться отечным и покрасневшим.
Возникают пузырчатые и узелковые высыпания, которые сопровождаются мокнутием.

При сложном протекании болезни возможен некроз тканей. Со временем, когда недуг отступает, появляются чешуйки и корочки.
Хроническая форма заболевания провоцирует шелушение и утолщение кожи, усиливая ее рисунок.
При остром течении контактной аллергии у детей проявления бывают следующего характера:
- эритема;
- шелушение;
- зуд;
- корки;
- узелковая и пузырчатая сыпь;
- эрозия.
Необходимо знать, что тяжелейшие формы болезни сопровождаются лихорадкой, ознобом, болью в области головы и шеи.
Станет полезным при контактной аллергии у детей фото, которое покажет все клиническую картину недуга.
Приступаем к активной медикаментозной терапии
Лечение недуга разделяют на два типа этиопатогенетическое и симптоматическое. При первом варианте воздействие оказывают конкретно на источник и течение болезни.
Во втором случае лечат непосредственно симптомы.
Любое аллергическое проявление поддается иммунотерапии, экстракорпоральному методу очищения крови, антигистаминным медикаментам, лекарствам, которые облегчают общее состояние.
Наличие пищевой аллергии говорит о том, что лечение должно проецироваться на желудочно-кишечном тракте.
В данном случае помогут такие препараты, как Полисорб, Энтеросгель и Смекта. Чаще всего с их применением устраняются кожные проявления.
Местная терапия подразумевает применение гормональных мазей от аллергии на лице и негормональных лекарств.
Только при назначении врача можно использовать мази на основе гормонов. И то за исключением инфекции.
Самые распространенные и эффективные средства – Адвантан и Синафлан. Адвантаном мажут пораженные места один раз в день. Лечение может длиться до 3 месяцев.
Синафлан втирают в пострадавший участок после того, как обрабатывают кожу антисептическим средством.
Манипуляцию проделывают 2-4 раза в сутки. Курс лечения продолжается на протяжении от 10 до 25 дней. Привнести изменения может только доктор.
Негормональные средства бывают противовоспалительными, антигистаминными, заживляющими и противозудными.
Солкосерил – мазь, обладающая сильным заживляющим и регенерирующим эффектом. Хорошо подходит для инфицированных ран, которые долго не заживают. Применяется при небольшом раздражении, шелушении, а так же сухости кожи.
Фенистил Гель – универсальный препарат, оказывающий противозудное и антигистаминное действие. Применяется 2-4 раза в сутки на пострадавшие области кожи.
Неплохо сочетается с медикаментами, предназначенными для приема внутрь. Использование препаратов при контактной аллергии у грудничка должно сопровождаться большой осторожностью.
Наибольшую популярность обрело восстанавливающееся средство Ла-Кри. Специализация данного препарата основывается на увлажнении шелушащегося, травмированного и сухого кожного покрова.
Крем не относиться к числу лекарственных препаратов и применяется без назначения доктора.
Не менее эффективным будет использование таблеточных форм антигистаминных медикаментов, которые не относятся к местной терапии. К ним причисляют Тавегил, Кларитин и Супрастин.
Важно запомнить
- Существует несколько разновидностей контактной аллергии.
- Развитие заболевания у малыша связано с воздействием провоцирующего фактора.
- Лечение осуществляется путем комплексного воздействия на организм.
До встречи в следующей статье!
Источник
 Контактная аллергия или контактно-аллергический дерматит – это поражение кожи. Оно появляется вследствие соприкосновения кожных покровов с сенсибилизирующими агентами, а развивается в результате реакции гиперчувствительности замедленного типа. Патология чаще диагностируется у лиц молодого и среднего возраста, но заболевание фиксируется и у малышей.
Контактная аллергия или контактно-аллергический дерматит – это поражение кожи. Оно появляется вследствие соприкосновения кожных покровов с сенсибилизирующими агентами, а развивается в результате реакции гиперчувствительности замедленного типа. Патология чаще диагностируется у лиц молодого и среднего возраста, но заболевание фиксируется и у малышей.
Оглавление:
Классификация
Причины
Клинические проявления контактной аллергии
Контактная аллергия в детском возрасте
Аллергия на контактные линзы
Диагностика
Лечение контактного дерматита
Профилактика контактной аллергии
Классификация
Важно: существуют соединения, которые не являясь аллергенами, вполне могут спровоцировать реакцию гиперчувствительности. Патологическая реакция в данном случае является следствием химического повреждения кожи. Различают два основных проявления патологии:
- контактная крапивница;
- фотоконтактный дерматит.
Клинически различают следующие формы контактного дерматита:
- острая;
- подострая;
- хроническая.
Контактная аллергия обычно характеризуется острым течением, но встречаются и хронические формы. Хронический процесс характерен для людей, которые в силу обстоятельств не избегают регулярного контакта с аллергизирующим фактором.
Причины
Патологические проявления развиваются у людей в результате классической реакции гиперчувствительности замедленного типа. Схема развития аллергической реакции замедленного типа: 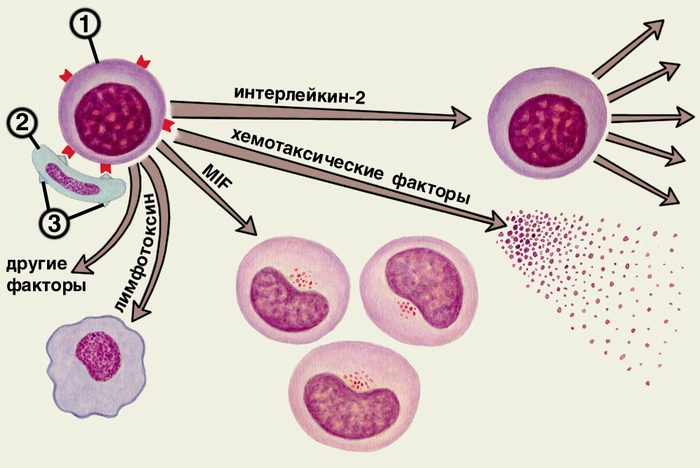 После образования комплекса, состоящего из сенсибилизированного лимфоцита (1 на схеме) и клетки-мишени (2 на схеме), содержащей аллерген (3 на схеме), выделяются лимфокины интерлейкина-2, стимулирующего В-лимфоциты, хемотаксические факторы, вызывающие хемотаксис лейкоцитов, факторы, ингибирующие движение макрофагов (MIF) и вызывающие их накопление, а также лимфотоксины, повреждающие расположенные рядом клетки.
После образования комплекса, состоящего из сенсибилизированного лимфоцита (1 на схеме) и клетки-мишени (2 на схеме), содержащей аллерген (3 на схеме), выделяются лимфокины интерлейкина-2, стимулирующего В-лимфоциты, хемотаксические факторы, вызывающие хемотаксис лейкоцитов, факторы, ингибирующие движение макрофагов (MIF) и вызывающие их накопление, а также лимфотоксины, повреждающие расположенные рядом клетки.
Контактная аллергия возникает только у пациентов с сенсибилизированными (специфичными к определенному веществу) клетками иммунной системы – Т-лимфоцитами. В большинстве случаев контактная аллергия развивается в ответ на совершенно безвредные химические соединения, не вызывающие патологических кожных реакций у других людей.
Наиболее распространенными веществами, которые способны вызывать контактную аллергию, являются:
- растения, содержащие сенсибилизирующие компоненты (тюльпаны, хризантемы и т. д.);
- металлы (в частности – входящие в состав «нержавейки»);
- консерванты и стабилизаторы, присутствующие в косметике;
- динитрохлорбензол (является компонентом краски для волос);
- формалин;
- полимеры (натуральные и синтетические).
Важно: полимерные соединения, а также металлические сплавы входят, в частности, в состав зубных протезов.  Из фармакологических средств наиболее часто провоцируют контактные дерматиты:
Из фармакологических средств наиболее часто провоцируют контактные дерматиты:
- местные анестетики (обезболивающие);
- антисептические средства;
- антибактериальные препараты.
Обратите внимание: нередко отмечается характерная кожная реакция на латекс. Фототоксический (фотоконтактный) дерматит развивается в том случае, если определенный аллерген активизируется под влиянием ультрафиолетового излучения (в частности – под действием солнечного света).
Клинические проявления контактной аллергии
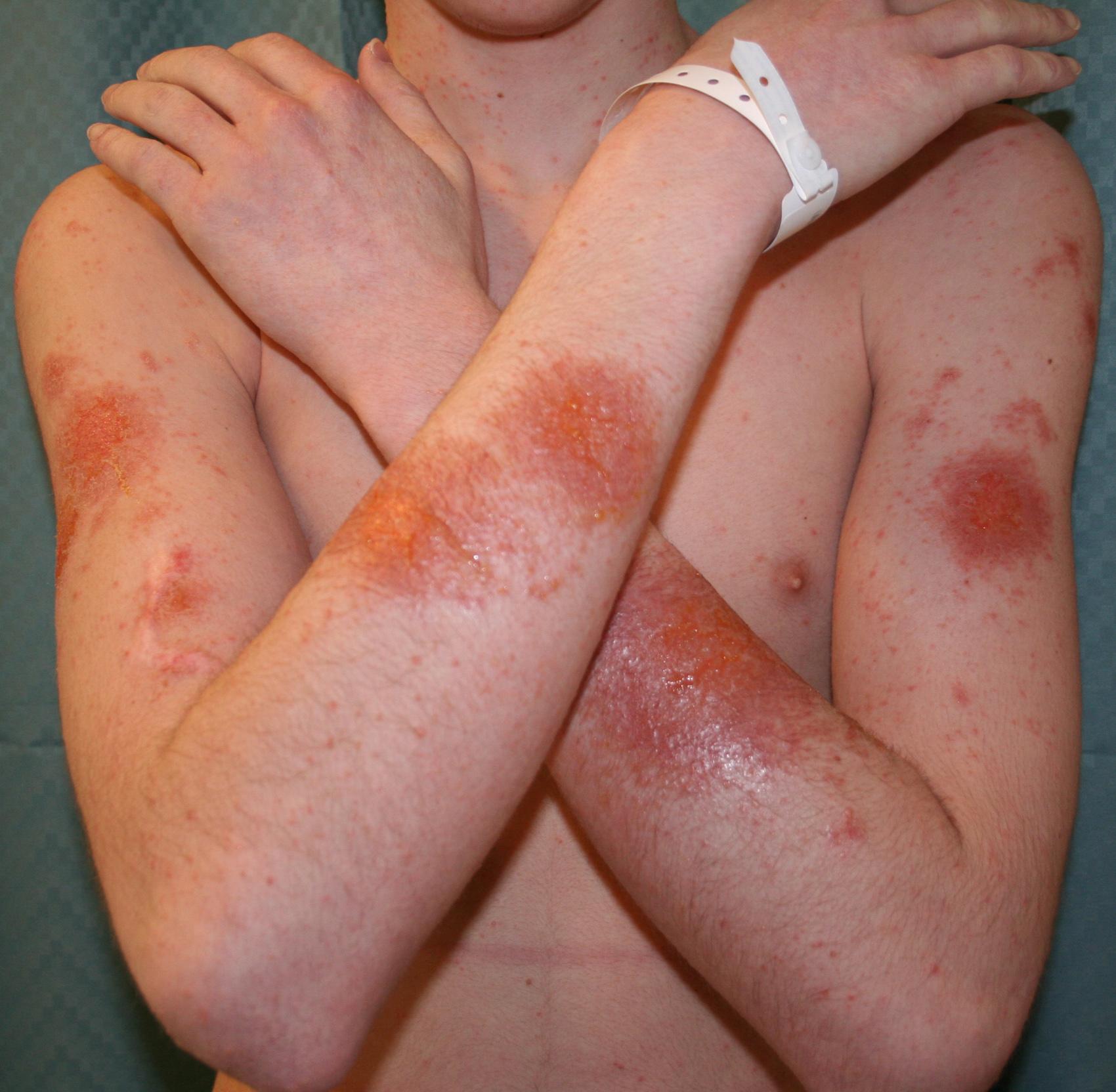
От контакта кожи с аллергеном до первых местных симптомов, как правило, проходит от 12 часов до 3 суток (в зависимости от сенсибилизации организма и силы аллергена). В области контакта возникает выраженная гиперемия (покраснение) и отечность. Практически сразу образуются папулы и пузырьки различного размера, которые вскрываются, оставляя мокнущие эрозии.
При тяжелом течении процесса не исключен некроз кожи. По мере стихания воспаления образуются корочки и чешуйки. Для хронического течение контактной аллергии характерны симптом лихенизации (утолщения участков кожи с усилением рисунка) и шелушение.
Острая форма проявляет себя наличием следующих клинических признаков:
-
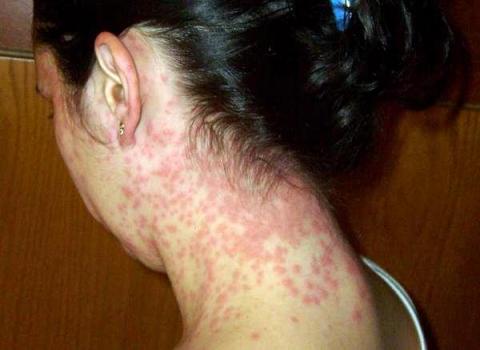 эритема (покраснение) и зуд;
эритема (покраснение) и зуд; - папулы;
- везикулы (пузырьки);
- эрозии;
- корки;
- шелушение.
Последовательность появления и развития симптомов при хронической форме контактной аллергии:
- папулы;
- шелушение;
- лихенизация;
- эскориация (травмы при расчесывании).
Важно: наиболее тяжелые формы патологии могут сопровождаться лихорадочной реакцией, головной болью и ознобом.
Фотоконтакный дерматит проявляется так же, как и «классический» аллергический. Для контактной крапивницы свойственно появление высыпаний уртикарного характера на коже. Помимо этого симптоматика может иметь острый дерматологический характер или же проявляться в виде контактной экземы.
Контактная аллергия в детском возрасте
В раннем возрасте организм в большей степени подвержен воздействию аллергенов. Предрасполагающим фактором к появлению контактно-аллергического дерматита являются царапины и ссадины; через травмированные кожные покровы аллерген воздействует в «усиленном режиме».
Наиболее распространенными аллергенами, способствующими появлению симптомов контактной аллергии у ребенка, являются:
-
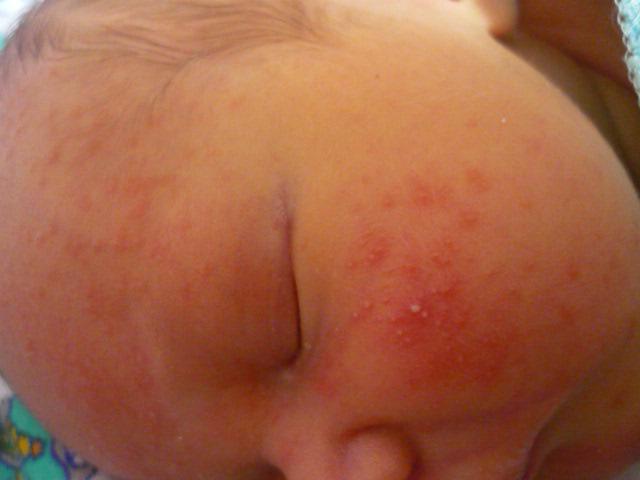 домашние животные;
домашние животные; - комнатные растения;
- бижутерия (содержит полимеры и сплавы металлов);
- одежда (преимущественно – из синтетических и полусинтетических тканей);
- средства личной гигиены;
- аэрозоли-ароматизаторы;
- бытовая химия.
Аллергия на контактные линзы
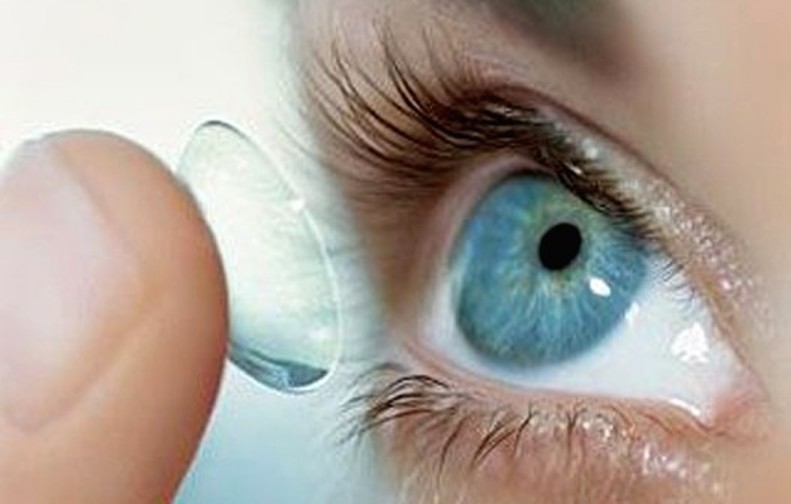 В настоящее время достаточно часто встречается аллергия на контактные линзы. Ее необходимо дифференцировать от патологической реакции на другие раздражители, в частности, на пыльцу растений. Чтобы точно установить причину гиперчувствительности, рекомендуется получить консультацию у офтальмолога и аллерголога.
В настоящее время достаточно часто встречается аллергия на контактные линзы. Ее необходимо дифференцировать от патологической реакции на другие раздражители, в частности, на пыльцу растений. Чтобы точно установить причину гиперчувствительности, рекомендуется получить консультацию у офтальмолога и аллерголога.
Важно: линзы из качественного дорогого материала реакцию гиперчувствительности спровоцировать не могут.
Во многих случаях имеет место реакция не на сами оптические приспособления, а на растворы, которые применяются для ухода за ними. Признаками контактной аллергии на линзы являются:
- покраснение вокруг глаз;
- ощущение дискомфорта;
- чувство зуда в глазах (не всегда).
Диагностика
Рекомендуем прочитать:
Анализ крови на аллергены
Контактная аллергия – это иммунопатологическое заболевание, а, следовательно, его диагностика должна проводиться при непосредственном участии целого ряда специалистов – в т. ч. иммунолога и дерматолога.
Важно: данному заболеванию в различных регионах подвержено от 1% до 2% населения. Распространенность контактной аллергии выше в промышленно развитых странах.
Одной из наиболее распространенных методик для установления аллергизирующего фактора стала инъекция «prick-test», а также одноименные аппликационные пробы для выявления кожной реакции пациента на то или иное вещество. 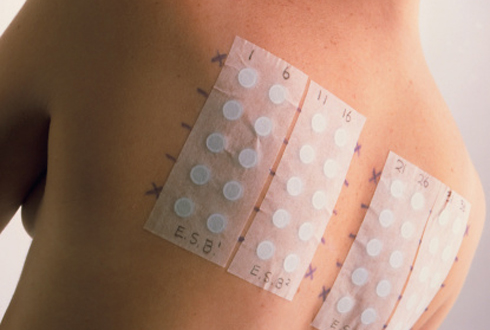 Для проведения аппликационного теста материал накладывают на сухую поверхность кожи (на плече, предплечье или между лопаток) сроком на 2-3 суток. Для выявления сенсибилизирующего компонента пациенту назначается анализ крови. При его наличии в плазме выявляются иммуноглобулины А, М и G. Цель исследования – определение иммунного статуса и установление наличия первичной или вторичной иммунологической патологии.
Для проведения аппликационного теста материал накладывают на сухую поверхность кожи (на плече, предплечье или между лопаток) сроком на 2-3 суток. Для выявления сенсибилизирующего компонента пациенту назначается анализ крови. При его наличии в плазме выявляются иммуноглобулины А, М и G. Цель исследования – определение иммунного статуса и установление наличия первичной или вторичной иммунологической патологии.
Лечение контактного дерматита
Рекомендуем прочитать:
Аллергия на руках и ногах у ребенка: причины развития и лечение
Медикаментозное лечение
Лечение контактно-аллергического дерматита должно осуществляться после тщательного обследования и под контролем лечащего врача. Помните, что далеко не всегда покраснение кожи век, зуд и другие, казалось бы типичные симптомы контактной аллергии, являются проявлением этого заболевания. Не следует сразу начинать использование распространенных глазных капель («Визин» и т. д.) или прием десенсибилизирующих средств. Залогом успешного лечения любого заболевания является устранение вызвавших его причин.
Регулярно применение противоаллергических лекарственных средств бесполезно, если полностью не исключен периодический контакт с аллергизирующим фактором. По мере того, как аллерген установлен и контакт с ним прекращен, проводится комплекс терапевтических мероприятий. Местно показаны прохладные примочки или наложение компрессов с жидкостью Бурова. Наличие выраженных симптомов воспаления при контактной аллергии может потребовать применения топических глюкокортикостероидных средств (по назначению врача). Курсовая терапия обычно длится до 2 недель, а кратность приема составляет 2 раза в течение суток. Если гормональное лечение не дает положительного эффекта, его продолжительность может быть увеличена на усмотрение лечащего врача. 
Обратите внимание: чрезмерно долгое использование глюкокортикостероидов иногда становится причиной развития побочных эффектов.
Пациентам с контактной аллергией показаны антигистаминные средства. Фармакологические препараты данной группы дают возможность значительно уменьшить отечность, избавиться от зуда и других симптомов болезни. К числу наиболее распространенных антигистаминных лекарств относятся «Зиртек», «Фенистил», «Эриус» и т. д.
Народные средства при лечении контактной аллергии
Рекомендуем прочитать:
Лечение аллергии народными средствами
Народная медицина предлагает ряд средств, предназначенных для приема внутрь и наружного местного применения. В качестве внутреннего средства полезно ежедневно после еды пить отвар из сельдерея (по 100 мл).  Для обработки зудящей кожи эффективны отвары следующих лекарственных растений:
Для обработки зудящей кожи эффективны отвары следующих лекарственных растений:
- чистотел;
- зверобой продырявленный;
- череда;
- календула (цветки).
С воспалительным процессом помогают бороться соки свежих яблок и огурцов. Уменьшить кожные симптомы позволяют также кисломолочные продукты – кефир и сметана. Их нужно наносить на чистую кожу 2-3 раза в день до стихания проявлений аллергии.
Важно: к народным средствам следует прибегать только после консультации с лечащим врачом. Кроме того, «бабушкины рецепты», как правило, малоэффективны при лечении контактной аллергии, вызванной частицами растительного происхождения.
Профилактика контактной аллергии
 Специфической профилактики контактной аллергии не разработано, что, впрочем, касается и любых других видов аллергии. Чрезмерно выраженная реакция на то или иное вещество может быть генетически обусловленной, т. е. передаваться по наследству. Кроме того, аллергия в ряде случаев развивается со временем, в результате контакта с теми или иными химикатами, частицами растений, контактными линзами и т. д. Даже если постараться создать почти «стерильные» условия» – возможно развитие контактной аллергии на обычную домашнюю пыль.
Специфической профилактики контактной аллергии не разработано, что, впрочем, касается и любых других видов аллергии. Чрезмерно выраженная реакция на то или иное вещество может быть генетически обусловленной, т. е. передаваться по наследству. Кроме того, аллергия в ряде случаев развивается со временем, в результате контакта с теми или иными химикатами, частицами растений, контактными линзами и т. д. Даже если постараться создать почти «стерильные» условия» – возможно развитие контактной аллергии на обычную домашнюю пыль.
Но вероятность развития реакции гиперчувствительности можно уменьшить. Вот некоторые рекомендации:
- Если вы носите металлические украшения – следите за качеством металла. Когда реакция возникает даже на благородные металлы высокой пробы – откажитесь от украшений вообще.
- Минимизируйте использование косметических средств.
- Постарайтесь меньше пользоваться бытовой химией. Для стирки целесообразно выбирать «детские» гипоаллергенные порошки.
- Если аллергию вызывает зубной протез, обязательно обратитесь к стоматологу. Металлические элементы можно изготовить из иного сплава, а базис съемного протеза – из гипоаллергенной пластмассы.
- Избегайте контакта с растениями, на которые у вас аллергия. Соблюдайте особенную осторожность в сезон их цветения.
- При работе на садовом участке с удобрениями и различной «химией, обязательно надевайте прочные резиновые перчатки и носите одежду с длинным рукавом.
- При диагностированном фотоконтактном дерматите – старайтесь меньше бывать на солнце, особенно летом, а также в часы, когда оно на пике активности – с 11:00 до 15:00. Избегайте посещения соляриев.
Помните, что симптомы контактной аллергии возникают только при непосредственном контакте кожи и (или) слизистых оболочек с определенным веществом. Поэтому избежать возможных неприятностей можно лишь исключив этот контакт!
Плисов Владимир, врач-фитотерапевт
20,820 просмотров всего, 4 просмотров сегодня
Загрузка…
Источник

