Мокнущие раны аллергия у ребенка
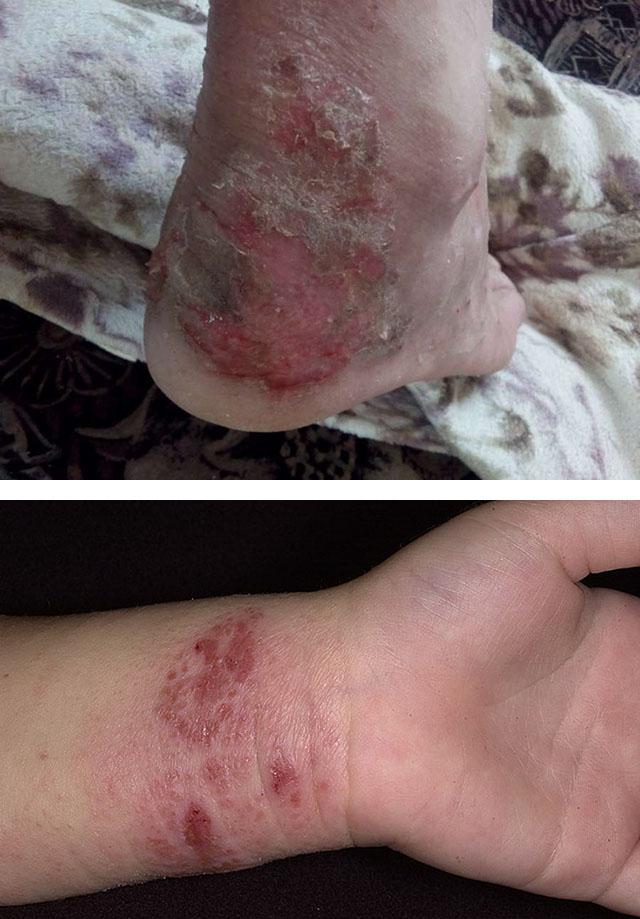
Вследствие нарушения работы внутренних органов, может возникать масса различных заболеваний, среди которых мокнущий дерматит. Различные заболевания снижают уровень иммунитета, что также считается фактором способствующим развитию данного заболевания.
При заболевании очень важно сразу же обратиться за консультацией к врачу, он подтвердит диагноз и назначит необходимую терапию. Диагностика необходима, т.к. мокнущий дерматит схож симптомами с другими дерматологическими болезнями, такими как экзема или псориаз.
Мокнущий дерматит 7 фото с описанием
Причины мокнущего дерматита
Воспалительный процесс, вызванный мокнущим дерматитом обеспечивается воздействием многих негативных факторов, зачастую это внешнее воздействие. Самая основная причина способствующая развитию этого вида дерматита, по мнению специалистов нарушения в работе органов пищеварения и ЖКТ (желудочно-кишечный тракт). Помимо этого:
- сбои в работе эндокринной системы, или заболевания эндокринного хар-ра;
- болезни почек;
- поражение гельминтами;
- низкий уровень иммунитета;
- генетический фактор;
- бактериальные или грибковые инвазии;
- стрессы/психологические заболевания.
Внешние причины мокнущего дерматита:
- контакт с моющими средствами, косметикой, которые имеют в своем составе агрессивные компоненты; бытовая химия;
- аллергические реакции на продукты питания; медикаменты; химические компоненты и пр.;
- аллергия на природные компоненты – шерсть, пыльца, растения и пр.;
- неблагоприятная экологическая обстановка;
- контакт с химическими компонентами по долгу службы (медицина, клининг, строительство и пр.);
В связи с большим списком, возможных возбудителей мокнущего дерматита, выделены подвиды:
- Профессиональный.
- Грибковый.
- Бытовой.
У детей мокнущий дерматит возникает на чаще при наличии других дерматитов, например пеленочный, а так же на фоне существующей аллергии.
Узнать подробнее
Симптомы мокнущего дерматита
Мокнущий дерматит имеет характерные симптомы, благодаря которым легко диагностируется:
- Возникновение сыпи (папулы/везикулы/язвы), с мутноватым содержимым;
- Вскрытие папул или везикул, вследствие чего образуются мокнущие участки кожи;
- Покрытие корочками, образование трещин.
Помимо основных симптомов, клиническая картина может варьироваться в зависимости от возраста пациента:
- Груднички и дети ясельной группы (до 3х лет) – сыпь возникает в основном на сгибах конечностей (руки/ноги), голова (предпочтительно на лице), в редких случаях сыпь возникает на корпусе. Возникают язвы с мутноватым содержимым, которые вскрываясь, образуют болезненные трещины, а с течением болезни (мокнущие участки подсыхают) образуются корочки.
- Дети старше трех и до подросткового возраста – в отличие от малышей сыпь мигрирует в область шеи, может возникать на ладонях, и также на сгибах. Помимо папул, на коже отмечается гиперемия и отечность тканей подверженных высыпаниям, дерма в этих местах может быть несколько уплотненной.
- Подростки (до 18 летия) – клиническая картина такая же как и у пациентов младшего возраста, но отличается склонностью к увеличению кожных поражений и их сливанию между собой.
- Люди старше – сыпь может образовываться практически на любых участках тела, предпочтительно в естественных складках кожи. Общие симптомы те же, но у взрослых отличительный признак образование эрозированных участков тела.
В разделе фото вы можете увидеть, признаки мокнущего дерматита у разных возрастных групп.
Мокнущий дерматит у взрослых
Дерматит у взрослых в основном возникает на фоне острых и хронических болезней (зачастую внутренних органов).
При проявлении любых подозрительных симптомов необходимо сразу же обратиться к врачу, для установления точного диагноза, т.к. мокнущий дерматит может быть спутан с проявление экземы.
Характерные симптомы среди пациентов старше 18 лет:
- образование сыпи в виде папул, с мутноватым содержимым;
- вскрытие папул, образование мокнущего участка;
- образование эрозированных участков;
- образование трещин, корочек;
- кожные поражения сливаются, занимаю большую площадь кожных покровов.
Сыпь сопровождается болью, к тому же существует опасность присоединения инфекции, что увеличит продолжительность лечения и может спровоцировать развитие осложнений, среди которых хроническая форма и постоянные рецидивы.
Мокнущий дерматит у детей
При возникновении дерматита у ребенка, в первую очередь необходимо провести ряд диагностических мер чтобы выявить и устранить причины способствующие возникновению заболевания.
Самые частые причины возникновения этого дерматита у малышей это уже существующая аллергическая реакция, пеленочный дерматит, бактериальные инвазии и др.
Заболевание проявляющееся у малышей приносит им сильный дискомфорт, так как образовавшаяся сыпь самостоятельно вскрываясь образует мокнущие участки, на которых возникают болезненные трещины.
Лечение мокнущего дерматита
Для назначения эффективной терапии, врач назначает ряд диагностических мер:
- забор крови и кала;
- аллергопробы;
- соскоб с пораженных участков дермы;
- гистологическое исследование;
- консультация узкоспециализированных врачей.
На основании полученных результатов анализов и исследований, дерматолог назначает терапию, которая направлена на устранение провоцирующего фактора.
Помимо лекарственной терапии, специалисты рекомендуют придерживаться диеты, основа которой правильное питание и исключение продуктов питания, которые могут спровоцировать развитие аллергии. Нежелательно к употреблению:
- яйца;
- мед;
- шоколад, кофе, какао;
- орехи;
- цитрусовые;
- морепродукты.
Желательно убрать эти продукты из рациона, или свести их употребление к минимуму.
Лечение мокнущего дерматита народными средствами
Наряду с медицинскими препаратами, есть несколько рецептов альтернативной (народной) медицины, которые применяя как дополнение к основному лечению, помогут избавиться от неприятных ощущений.
- Ромашка/кора дуба/календула — на их основе готовят отвары, и после остывания применяют в качестве компрессов. Такой отвар обладает ранозаживляющим и противовоспалительным действием.
- Крапива/подорожник/тысячелистник– на их основе изготавливают мази. Благодаря большому количеству витаминов в их составе, эти травы обладают заживляющими свойствами.
С помощью народных рецептов, вы можете немного облегчить состояние, но фитотерапия не способно губительно воздействовать на инфекции, поэтому необходим прием медицинских препаратов.
Перед применением, каких либо рецептов народной медицины, необходимо сначала проконсультироваться с вашим лечащим врачом о возможности применения каких либо препаратов. Особенно это важно в отношении детей.
Лечение мокнущего дерматита медикаментозными средствами
Лечение мокнущего дерматита подразумевает комплексную терапию в числе которойприем:
- Таблетки – антигистаминные (против аллергии); противовоспалительные (для снятия болевых ощущений, отечности и нормализации общего состояния); иммуномодуляторы (для поддержания уровня иммунитета).
- Мази и крема – подсушивающие или смягчающие в зависимости от этапа болезни, регенерирующие (для нормализации работы клеток и заживления тканей), гормональные.
- Антисептические растворы – для санации перед наложением мазей.
Все медицинские препараты назначаются лечащим врачом, на основании полученных анализов, самолечение чревато возникновением осложнений.
Профилактика мокнущего дерматита
Проще предотвратить недуг чем заниматься лечением, которое занимает долгое время и затратное, чтобы избежать заболевания мокнущим дерматитом следует:
- соблюдать правила личной гигиены;
- рацион питания должен отвечать основам правильного питания;
- носить одежду из натуральных тканей;
- исключать аллергены из рациона питания;
- использовать гипоаллергенную косметику и моющие средства;
- при контакте с бытовой химией и по долгу службы использовать средства защиты;
- лечить острые и хронические заболевания;
- поддерживать уровень иммунитета;
- придерживаться правил здорового образа жизни.
Если заболевание уже есть, для скорого выздоровления необходимо:
- соблюдать предписания врача, и не бросать лечение даже если симптомы болезни идут на спад;
- уделять особое внимание личной гигиене, чаще менять нательное и постельное белье;
- соблюдать диету назначенную врачом;
- сдавать анализы для контроля;
- производить ежедневную обработку пораженных участков.
При возникновении любых подозрительных симптомов необходимо сразу же обратиться за консультацией к врачу. Игнорирование заболевания чревато переходом в хроническую форму, а это значит постоянное развитие рецидивов.
Чтобы этого не допустить следить за свои здоровьем, вовремя проходите обследования и соблюдайте предписания вашего лечащего врача.
Загрузка…
Источник
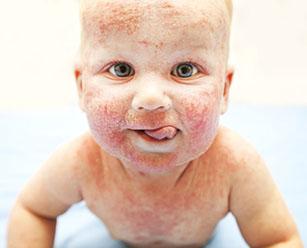 Мокнущим дерматитом называется специфическое воспаление кожи, характеризующееся появлением на ее поверхности участков покраснения, на которых вскоре появляются трещинки, выделяющие гной или сукровицу. Заболевание может появляться при воздействии на кожу различных факторов: микробов, аллергенов, вредных внешних факторов. Причинами могут выступить также и заболевания внутренних органов, в основном, пищеварительной системы.
Мокнущим дерматитом называется специфическое воспаление кожи, характеризующееся появлением на ее поверхности участков покраснения, на которых вскоре появляются трещинки, выделяющие гной или сукровицу. Заболевание может появляться при воздействии на кожу различных факторов: микробов, аллергенов, вредных внешних факторов. Причинами могут выступить также и заболевания внутренних органов, в основном, пищеварительной системы.
Возникнуть острый мокнущий дерматит может в любом возрасте, но проявления его в разные периоды жизни отличаются. Лечение патологии – комплексное, сочетающее прием системных препаратов и нанесение на пораженные участки кремов или мазей. В некоторых случаях необходимо вмешательство врача-дерматолога, который вскроет все пузыри или их часть, после чего произведет обработку раны.
Причины болезни
Мокнущий дерматит развивается вследствие 2 групп причин — внутренней и внешней. К первой группе относятся заболевания:
- желудка и кишечника;
- печени;
- поджелудочной железы;
- почек.
Все эти недуги приводят к тому, что в организме появляются «неправильные» и даже токсичные вещества, которые в норме не образуются или быстро выводятся. Организм пытается вывести их чрезкожно, и в результате она повреждается.
Внешние причины воспалительного заболевания кожи – это: контакт с химическими веществами (например, на производстве или в быту), попадание и последующее размножение на коже грибковой или бактериальной флоры. Последнее возможно только при условиях повреждения кожного покрова: при микротрещинах, в тех местах, где происходит трение об одежду, ремни или обувь.
В зависимости от основных причин, мокнущий дерматит может быть:
- профессиональным (возникает в результате контакта с вредными веществами на производстве);
- пиококковым, когда его вызвала бактериальная флора;
- дерматомикозом (его причина – грибок);
- бытовым — это мокнущий дерматит, возникающий из-за частого контакта кожи со средствами бытовой химии.
Бывает также мокнущий атопический дерматит. Он возникает у людей, имеющих наследственную предрасположенность: если оба родителя имеют эту патологию, шанс заболеть равен 81%, если болен только один родитель – 56%. Провоцируют возникновение болезни определенные обстоятельства: нарушения работы или центральной, или вегетативной нервной системы, попавшие на кожу аллергены (вещества, вызвавшие неправильную реакцию со стороны иммунной системы), хронические стрессы, употребленные непривычные продукты, поездка в местность с другим климатом.
Также в разделе: Атопический дерматит
Когда контакт с аллергеном произошел у человека, не имеющего наследственных сбоев в системе иммунитета, развивается аллергический мокнущий дерматит. Он не имеет склонности к постоянному повторению, в отличие от своего атопического аналога, разве что человек постоянно контактирует с аллергенами.
Читайте также: Простой и аллергический контактный дерматит
Симптомы
У ребенка и взрослого болезнь будет иметь несколько различающиеся симптомы, поэтому их рассматривают отдельно.
Проявления у детей и подростков
Мокнущий дерматит у грудничков и детей до 3 лет проявляется образованием покраснений, на месте которых вскоре возникают мокнущие язвы, и из них выделяется прозрачная жидкость. Затем эти зоны покрываются корочками. Локализуются воспаленные участки на щеках и за ушами, на локтях и коленях. Очень редко поражение кожи затрагивает туловище.
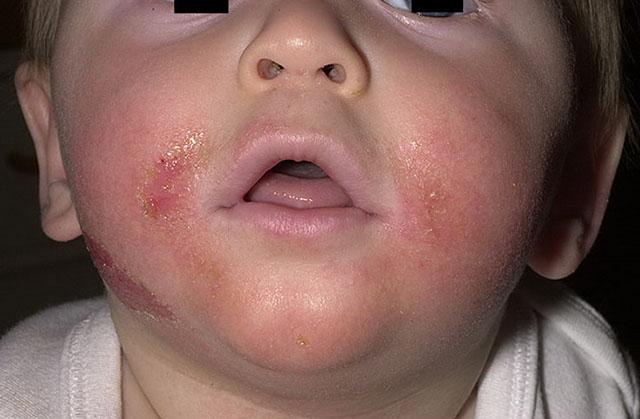
У детей 3-12 лет болезнь характеризуется появлением отека и покраснения в области шеи, тыльной стороны кистей, на локтях и под коленями. На месте покраснений вскоре появляются отдельные более красные участки, пузыри, которые, вскрываясь, образуют блестящие розоватые «островки» — эрозии. Потом области воспаления трескаются и становятся болезненными, из трещин выделяется прозрачная жидкость.
Пораженные участки сильно зудят. Ребенок расчесывает их, в результате заносит сюда инфекцию, и вместо сукровицы из трещин начинает выделяться гной. О заживлении воспаления говорит появление корочек и уменьшение красноты. Там, где были очаги мокнущего дерматита, остаются более темные, чем окружающая кожа, пятна.
У подростков 12-18 лет проявления мокнущего воспаления кожи ненамного отличаются от описанного ранее. Отличие в том, что пораженные участки могут спонтанно исчезнуть, или так же внезапно разрастись.
Проявления у взрослых
Мокнущий дерматит на теле взрослого выглядит как участки покраснения и припухлости, на которых вскоре появляются пузырьки, сменяющиеся затем гладкими и сочащимися эрозиями, трещинами и корочками. Излюбленные места воспалений: естественные складки тела, сгибы суставов, тыльные поверхности кистей и стоп. У взрослых мокнущий дерматит появляется также на лице и шее. Заболевание сопровождается чувством стянутости, зуда и жжения. Человек страдает также и из-за косметического дефекта.

Диагностика
Мокнущий дерматит очень напоминает экзему (хроническое воспаление кожи). Отличается он только тем, что:
- пораженные участки – отечны;
- на них появляются более красные пятна и пузырьки;
- пузырьки могут быть сразу заполнены гноем;
- в воспаленных очагах появляются трещины различной глубины.
Эти различия не всегда видны невооруженным глазом, поэтому, для назначения правильного лечения мокнущего дерматита нужна профессиональная диагностика. Ее проводит врач-дерматолог на основании визуального осмотра и проведения кожных проб пораженных участков.
Лечение
Чтобы знать, как лечить мокнущий дерматит, нужно, во-первых, определить причину этого заболевания и устранить ее. Иначе придется подбирать все более «сильную» мазь, которая только на время уберет симптомы, и через время они возникнут вновь. Так, если причина – в контакте с токсичными химическими веществами, нужно прекратить ими пользоваться, усилить защиту при работе с ними (например, надевать перчатки или использовать респираторы) или даже сменить работу. Если же причина – в аллергии на продукты питания, нужно выяснить, на какие из них, и исключить их.
Во-вторых, лечение мокнущего дерматита как у взрослых, так и у детей требует соблюдения гипоаллергенной диеты. Для разных возрастов и случаев понятие «гипоаллергенности» различно.
Так, если воспаление кожи развилось у грудничка, который находится на грудном вскармливании, кормящей матери придется отказаться от употребления:
- приправ;
- красных овощей, фруктов и ягод;
- морепродуктов;
- копченостей;
- всех продуктов, которые содержат какао;
- бульонов из рыбы, мяса и грибов;
- чеснока и лука;
- чипсов;
- газированных напитков.
Ей придется уменьшить употребление сладостей и хлеба, а из группы молочных продуктов есть только кисломолочные. Соблюдать диету нужно до конца грудного вскармливания, а если и переходить на смесь, то брать только такую, которая имеет пометку «гипоаллергенная».
Если заболел ребенок, которому только был введен прикорм, его на 3-4 недели отменяют, целиком перейдя на смесь или грудное вскармливание. При стихании проявлений мокнущего дерматита для прикорма используют другие продукты.
У детей старше года и взрослых на время лечения из питания убирают все те продукты, которые указаны для кормящей матери. Можно есть каши (особенно рисовую), макароны, картофель, постное отварное мясо и рыбу, зеленые яблоки и груши.
Третьим пунктом лечения мокнущего дерматита является гипоаллергизация среды, окружающей больного. Имеется в виду ежедневное проведение в доме влажной уборки, проветривание несколько раз в день, по возможности – переселение его в комнату, где не будет тяжелых штор и ковров, а книги и игрушки будут или отсутствовать, или храниться в закрытых шкафах.
В четвертых, назначаются системные средства в виде таблеток, капсул или порошков, в тяжелых случаях – в форме уколов:
- антигистаминные препараты;
- сорбенты;
- молочнокислые культуры бактерий;
- средства для поддержания иммунитета;
- ферменты;
- при нагноении – антибиотики;
- в тяжелых случаях, при поражении больших площадей – глюкокортикоидные гормональные препараты.
Также должно применяться минимально возможное (чтобы не вызвать дополнительной аллергизации) количество препаратов для лечения того заболевания, которое вызвало мокнущий дерматит.
Местное лечение
Это обязательный компонент лечения мокнущего дерматита. Его выбор осуществляет врач-дерматолог на основании тех симптомов, которые он видит на коже.
Так, при небольших участках поражения, незначительно выраженных болях и зуде применяются вещества с антигистаминными препаратами, например, Фенистил-гель или Фенистил эмульсия для наружного применения.
Проявления средней тяжести помогают убрать такие крема, как Элидел или Протопик. Первый из них назначается детям с 3 месяцев, второй – с 2 лет, и только в дозировке 0,03%. Эти препараты относятся к группе ингибиторов кальциневрина, и подавляют «нездоровую» реакцию местного иммунитета кожи, при этом не влияя на роговые чешуйки, клетки сосудов кожи и те клетки, которые отвечают за ее обновление (таким образом, атрофии кожных покровов не происходит).
При воспалении средней тяжести, а также для лечения детей от 1 года используются средства на основе цинка (Скин-кап, Цинокап, Судокрем, Деситин).
Если же воспаление склонно к распространению, вызывает сильный зуд и не устраняется указанными выше препаратами, применяются гормональные мази от мокнущего дерматита, содержащие аналоги гормонов коры надпочечников. Их существует большое количество, они различаются по силе воздействия и должны назначаться только врачом. Примеры этих средств: «Фликсотид», «Элоком», «Афлодерм». При выраженном мокнутии их лучше использовать не в виде мазей, а в форме крема или эмульсии.
Если кожа покрывается пузырьками, их вскрывают в стерильных условиях, после чего ранки обрабатываются антисептиками, содержащими анилиновые красители (раствор бриллиантовой зелени, фукорцин). Йод для обработки ран не используется.
Чем лечить заболевание, если ранки выделяют большое количество негнойной жидкости? Для этого применяют подсушивающие примочки: со слабым раствором марганцовки, борной кислотой. Чуть позже, когда воспаленные зоны подсыхают, применяют средства на водорастворимой основе (Левомеколь) и анилиновые красители.
Для выявления грибковой и бактериальной флоры (особенно когда участки мокнущего дерматита локализуются на ногах), из пораженной области берут посев. Если таковая присутствует, назначаются комбинированные (содержащие и антибиотик, и противогрибковое средство, и противовоспалительный компонент) препараты: Пимафукорт, Тридерм. Если в посеве имеются только грибы, прибегают к применению 2 средств – противогрибкового (Кетоконазол, Микосептин, Ифенек) и одного из противовоспалительных: глюкокортикоидного, ингибитора кальциневрина или средства на основе цинка.
Обязательным компонентом любого местного лечения являются средства-эмоленты. Они не будут давать коже пересушиваться, восстановят ее жировой баланс и защитные функции. Их наносят за 15 минут до использования любого другого (особенно гормонального) препарата. Это: Физиогель АИ, Мустела, Топик-крем, Авен и другие.
Методы народной медицины
Может, после консультации с врачом, применяться и лечение народными средствами:
- Примочки с отваром листьев и корней чистотела – на стадии появления пузырьков.
- Обработка воспаленных участков настоем из ромашки – на любой стадии.
- Примочки с корой дуба – при сильном мокнутии.
- Примочки настоем березовых почек – при сильном зуде.
- Натертый сырой картофель, который вкладывается в мешочки из стерильной марли и фиксируется на ночь к сильно мокнущим участкам.
Источник