Не могу дышать от аллергии

Аллергия является наиболее распространенной патологией в мире. Та или иная форма этого заболевания диагностируется у каждого третьего жителя планеты. Проявления аллергической реакции многообразны. Почему во многих случаях возникает одышка и бывает тяжело дышать при аллергии? Как справиться с данным нарушением? Поговорим об этом ниже.
Причины патологии
 Одышка развивается вследствие проникновения в организм раздражающего вещества. В большинстве случаев аллергеном являются частицы пыли, медикаменты, некоторые продукты питания. В легкой степени такое нарушение развивается при поллинозе. Возникновению данного симптома способствует отек слизистой оболочки – это существенно затрудняет дыхание, поскольку просвет дыхательных путей сужен. В некоторых случаях опасное удушье при аллергии развивается вследствие отека гортани.
Одышка развивается вследствие проникновения в организм раздражающего вещества. В большинстве случаев аллергеном являются частицы пыли, медикаменты, некоторые продукты питания. В легкой степени такое нарушение развивается при поллинозе. Возникновению данного симптома способствует отек слизистой оболочки – это существенно затрудняет дыхание, поскольку просвет дыхательных путей сужен. В некоторых случаях опасное удушье при аллергии развивается вследствие отека гортани.
Аллергическое удушье может возникнуть как в результате чрезмерной физической активности, так и в абсолютно спокойном состоянии. Развитие такого нарушения связано только с проникновением в организм раздражающего вещества. К усилению опасного симптома может привести воздействие табачного дыма, неблагоприятные условия внешней среды. Также приступ удушья может возникнуть на фоне стрессовой ситуации.
Если трудно дышать при аллергической реакции, это свидетельствует о развитии тяжелого состояния, исход которого, при отсутствии адекватной медицинской помощи, может быть смертельным. Необходимо принимать срочные меры при возникновении следующих симптомов:
- нарастающее беспокойство больного человека;
- холодный пот;
- свистящее дыхание;
- бледность кожных покровов и акроцианоз (посинение губ, ушей, кончика носа и пальцев).
Терапевтические мероприятия
При развитии приступа удушья пострадавшему необходимо оказать экстренную помощь. Но прежде следует убедиться, что подобный симптом является проявлением именно аллергической реакции.
Нарушение дыхания при аллергии часто сопровождается отечностью лица и слизистых, покраснением век и слезоточивостью, покраснением кожи и появлением сыпи.
Быстро и эффективно купировать приступ удушья смогут только квалифицированные специалисты. Самостоятельно можно осуществить следующее: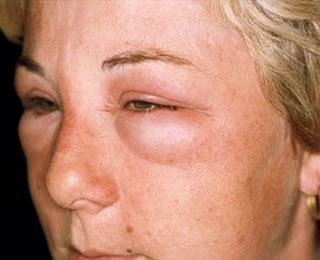
- исключить влияние аллергического вещества на организм пострадавшего — в случае воздействия респираторного раздражителя вывести больного человека на свежий воздух, при контакте с пыльцой растений, наоборот, завести его в закрытое помещение. Если реакция гиперчувствительности спровоцирована медикаментозным средством или пищевым продуктом, больной должен принять сорбент (например, активированный уголь).
- позаботиться о том, чтобы ничего не препятствовало нормальному дыханию — снять лишнюю одежду, расстегнуть пуговицы, ослабить ворот.
- постараться успокоить пострадавшего, так как волнение может усугубить ситуацию;
- дать больному антигистаминное средство, это поможет предотвратить дальнейшее усугубление симптомов;
- если пострадавший находится в паническом состоянии, можно дать ему валериану ли другое средство, обладающее успокоительным эффектом. Прибывшая на место бригада врачей проведет необходимые манипуляции для нормализации дыхания. После того, как приступ будет купирован и состояние пациента придет в норму, потребуется пройти тщательное медицинское обследование. Это поможет определить причину одышки (если она неизвестна) и предупредить рецидив в будущем. Прежде всего, необходимо посетить врача-аллерголога. Специалист соберет тщательный анамнез и назначит исследование крови, в ходе которого будет определена концентрация иммуноглобулина Е, это позволит понять, насколько серьезна аллергическая реакция.
- иммуноглобулин Е является специальным белком, который вырабатывается в организме в случае проникновения в него раздражающего вещества. Основная задача белка — ликвидировать аллерген. Однако в ходе борьбы с болезнетворными элементами повреждаются здоровые клетки собственного организма. Вследствие этого развивается процесс воспаления и появляются признаки аллергии.
Также необходимо выявить причину развития патологического состояния. С этой целью выполняются аллергические пробы. Суть данной процедуры состоит в следующем: под кожу пациента вводят минимальную дозу аллергического вещества и оценивают реакцию организма. После выявления раздражителя специалист назначит необходимые терапевтические мероприятия.
К лечению удушья при аллергии необходимо подходить комплексно. Прежде всего, следует, по возможности, избегать повторных контактов с раздражающим агентом. Далее проводится симптоматическая терапия.
С целью нормализации дыхания могут использоваться бронхолитики и антигистаминные средства. В особо сложных ситуациях могут применяться глюкокортикостероиды.
 Указанные медикаменты категорически запрещено использовать самостоятельно, без предварительной консультации со специалистом. Самолечение может оказаться не только бесполезным, но и спровоцировать тяжелые осложнения. Известно, что антигистаминные средства, особенно в случае продолжительного применения, способны оказывать негативное воздействие на организм. Больше всего побочных эффектов имеют препараты первого поколения, в частности такие средства оказывают седативный эффект и отрицательно сказываются на функции печени, почек, сердечно-сосудистой системы. Антигистаминные средства третьего поколения считаются наиболее безопасными.
Указанные медикаменты категорически запрещено использовать самостоятельно, без предварительной консультации со специалистом. Самолечение может оказаться не только бесполезным, но и спровоцировать тяжелые осложнения. Известно, что антигистаминные средства, особенно в случае продолжительного применения, способны оказывать негативное воздействие на организм. Больше всего побочных эффектов имеют препараты первого поколения, в частности такие средства оказывают седативный эффект и отрицательно сказываются на функции печени, почек, сердечно-сосудистой системы. Антигистаминные средства третьего поколения считаются наиболее безопасными.
Последним этапом устранения патологии является иммунотерапия — в организм пациента вводят малые дозы аллергического вещества. Постепенно количество вводимого раздражителя повышают, способствуя тем самым выработке иммунитета. Подобную процедуру осуществляют исключительно в условиях стационара, под контролем квалифицированного специалиста. Любая ошибка может спровоцировать сильнейшую аллергическую реакцию.
Профилактические меры
Для предотвращения возникновения удушья рекомендуется придерживаться следующих несложных рекомендаций:
- вести активный образ жизни — плавание, легкий бег, ходьба помогают нормализовать работу дыхательной и сердечно-сосудистой систем. Также для восстановления дыхания следует выполнять специальную гимнастику по методике Бутейко, Стрельниковой, Мюллера;
- исключить вредные привычки — отказаться от приема алкоголя, табакокурения, свести к минимуму употребление кофеинсодержащих напитков;
- по возможности, избегать стрессовых ситуаций, чрезмерного перенапряжения организма;
- придерживаться сбалансированного рациона питания — организм будет получать все необходимые витамины и минералы для нормального функционирования.
Приступ удушья при аллергии является грозным симптомом. В данной ситуации больному необходимо оказать незамедлительную медицинскую помощь. В противном случае велика вероятность развития тяжелых последствий, иногда не совместимых с жизнью.
Автор: Юлия Барабаш
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
От чего они возникают? Симптомы и лечение отеков.
Основные правила и первая помощь при болезни.
Источник
Аллергия – реакция иммунной системы на воздействие какого либо раздражителя, поступившего извне или образовавшегося внутри организма.
Этим веществом может быть:
- вирусы;
- бактерии;
- химические вещества;
- пищевые продукты;
- пыльца растений или деревьев.
Аллергия, а точнее сказать, ее разновидностью болеет 85% всего населения.
Неадекватную реакцию организма в ответ на действие аллергенов легче предупредить, чем вылечить.
Профилактические меры будут эффективными в том случае, когда известны причины и симптомы заболевания самому пациенту и близким людям.
В этом случае можно грамотно оказать медицинскую помощь и снять приступы удушья при аллергии.
Возможные причины
Основным фактором развития приступов служат раздражители, на воздействие которых возникает аллергическая реакция.
Основными действующими агентами могут быть:
- лекарственные препараты;
- продукты;
- пыльца растений;
- яд жалящих насекомых;
- физические факторы – холод;
- чужеродные белки, входящие в состав вакцин или донорской плазмы.

Как проявляется приступ?
К признакам начинающегося приступа относятся:
- зуд и покраснение кожи;
- рвота, тошнота;
- слезотечение;
- непрекращающийся кашель
- отек слизистых оболочек;
- озноб или повышение температуры тела;
- заторможенность или наоборот, возбуждение;
- низкие цифры артериального давления;
- изменение сознания, вплоть до потери.
Наиболее опасные формы аллергического приступа: отек гортани и анафилактический шок.
В этом случае человек испытывает:
- резкое затруднение дыхания;
- помутнение сознания вплоть до его потери;
- кожные покровы окрашиваются в красный цвет;
- тяжело дышать при аллергии становится в течение нескольких секунд.
Оказать помощь нужно быстро и качественно. В противном случае возможны негативные последствия (вплоть до смертельного исхода).
Неотложная помощь при анафилактическом шоке:
- постараться исключить действие аллергена, по возможности изолировать пациента;
- по возможности обеспечить доступ кислорода;
- дать принять или ввести внутримышечно антигистаминный препарат;
- уложить пострадавшего на горизонтальную, твердую поверхность;
- использовать любое отвлекающее средство (бутылка с теплой водой, приложенная к ногам);
- при нарастании симптоматики вызвать бригаду скорой помощи.
Отек гортани
Это стремительно развивающийся отечный процесс в области гортани, приводящий к сужению ее просвета.
При развитии отека наблюдается:
- затруднение дыхания на вдохе;
- чувство нахождения инородного тела в горле;
- осиплость голоса вплоть до афонии;
- отек распространяется быстро на все лицо.
Это острое состояние, поэтому нужно очень быстро:
- приподнять голову пострадавшего;
- на область шеи или груди положить пузырь со льдом (или просто холодный предмет);
- вызвать скорую помощь или самостоятельно ехать в больницу.
Причины затруднения дыхания
Факторы, вызывающие затруднение дыхания:
- заболевания сердца (аритмия, врожденные пороки сердца, инфаркт);
- проблемы с легочной системой: наличие сгустков крови в легочных артериях, хронический бронхит, эмфизема легких, пневмония, легочная гипертензия;
- аллергия;
- поднятие на большие высоты;
- травмы грудной клетки;
- эмоциональный стресс.
При развитии затрудненного дыхания невозможно сделать нормальный вдох и выдох, быстро сконцентрироваться и сразу дать ответ на вопрос, поэтому в разговоре используются короткие фразы.
Симптомы затрудненного дыхания:
- боль и чувство сжатия в области грудной клетки;
- нет возможности спать в положении лежа (только сидя);
- при дыхании в легких слышны хрипы, ощущение кома в горле.
Если на фоне нормального дыхания наблюдается один из симптомов: необходимо обратиться за помощью к врачу.
Выявить причину развития и назначить грамотное лечение сможет только специалист.
Одышка – чем облегчить состояние
Одышка – симптом многих заболеваний.
Основные признаки одышки это:
- чувство удушья;
- увеличенная частота дыхательных движений;
- шумное дыхание.
Основными причинами развития одышки могут быть:
- заболевания сердца;
- болезни бронхолегочной системы;
- анемии.
Одышка может быть:
- инспираторная (с затрудненным вдохом);
- экспираторная (возникает при затруднении выдоха);
- смешанного характера.
Чтобы знать, чем и как помочь во время возникшего приступа, необходимо выявить причину возникновения.
Лекарственные препараты от одышки назначаются только врачом.
Симптомы приступа удушья при аллергии
Приступ удушья (асфиксия) проявляется страхом смерти и невозможностью сделать глубокий вдох, слезоточивостью, отеком и покраснением лица.
При развившемся приступе, причиной которого стал аллерген необходимо дать пострадавшему любой из перечисленных антигистаминных препаратов:
- зодак;
- супрастин;
- тавегил.
Если приступ удушья связан с принятием пищевого продукта, то в этом случае нужно принять адсорбент (активированный уголь, полисорб, смекта) и антигистаминное средство.
Помните, что в тяжелых случаях важно оказать первую помощь, которая может спасти жизнь, не дожидаясь приезда медработников.
Состояние улучшилось: что дальше?
При развившемся аллергическом приступе удушья необходимо прекратить действие аллергена.
Если в качестве раздражителя выступало химическое вещество: обеспечить доступ свежего воздуха или переместить пострадавшего на улицу.
В том случае, если аллергеном послужила пыльца растения, то больного лучше разместить в помещении.
Скорейшему выведению аллергического вещества из организма способствует обильное питье: напоить пострадавшего теплым чаем.
Заложенность носа
Затрудненное дыхание, насморк и заложенность носа – симптомы проявления простудного заболевания, или реакция организма на какой-либо раздражитель.
Высыхание слизистой оболочки носоглотки вызывает нарушение защитных функций.
Чтобы такого не произошло, необходимо:
- своевременно заниматься и лечением ЛОР-заболеваний;
- в период эпидемий использовать средства защиты;
- исключить длительное лечение с использованием сосудосуживающих капель;
- своевременно выполнять необходимые оперативные вмешательства;
- ведение здорового образа жизни: употребление продуктов с большим содержанием витаминов, соблюдение правильного режима дня, укрепление иммунитета;
- при начальных признаках болезни своевременно обращаться к специалистам.
Видео: Что еще нужно знать
Развитие бронхиальной астмы
В результате патологически измененной реактивности бронхов, клинически проявляющейся приступами удушья, развитием спазма бронхов и отека слизистой оболочки развивается бронхиальная астма.
Это заболевание в большинстве случаев (50–80%) передается по наследству.
Основным проявлением болезни является сужение легочных путей.
Обострение заболевания возникает в результате воспаления дыхательных путей, нарушения процессов вентиляции и истощения работы дыхательной мускулатуры, под воздействием аллергенов или профессиональных факторов.
В классическом варианте развитию приступа БА предшествует аура, проявляющаяся:
- часто повторяющимся чиханием;
- кашлем и отхаркиванием мокроты стекловидного характера в конце приступа.
Профилактика аллергии
- при установленной причине заболевания по возможности прекратить контакт с аллергеном. Проведение ежегодного курса специфической иммунопрофилактики пыльцевыми аллергенами под наблюдением аллерголога способствует развитию стойкого терапевтического эффекта;
- при развитии аллергии бактериального характера противопоказаны все виды переохлаждения (длительные прогулки на морозе, обтирание снегом, обливания);
- выполнение специального комплекса упражнений, обливание водой, соблюдение режима питания и закаливание организма по согласованию с врачом-аллергологом;
- своевременное лечение хронических заболеваний в организме.
Существует много причин, приводящих к нарушению свободного дыхания.
В каждом случае необходимо обратиться к специалисту, выяснить источник проблемы и пройти обследование.
Не стоит забывать, что свободное дыхание – дар, и пренебрегать им не стоит.
Источник
Аллергия дыхательных путей чаще обостряется у людей, живущих в крупных промышленных городах, мегаполисах. Первые симптомы появляются еще в детском возрасте, но могут обостриться и у взрослых, особенно после перенесенного ранее респираторного заболевания. Поскольку дыхательная аллергия имеет сходную симптоматику с бронхитом и ринитом, необходима своевременная диагностика, лечение.
Причины, вызывающие аллергию
Микроскопические аллергены, преобладающие в воздухе, называются аэроаллергенами. Они проникают на слизистую дыхательных путей, вызывая острую реакцию иммунной системы (вырабатываются антигены). Потенциальные возбудители аллергической реакции:
- споры плесени;
- бытовая химия;
- споры грибов;
- сезонное цветение растений;
- постельные клещи;
- косметические средства (дезодоранты, парфюмированная вода);
- строительные материалы;
- ароматические средства;
- шерсть животных.

Респираторная аллергия – это распространенное заболевание, свойственное порядка 40% населению земного шара любого возраста. Среди возможных аллергических заболеваний врачи выделяют:
- альвеолит;
- ринит;
- ларингит;
- бронхиальная астма;
- фарингит;
- трахеит;
- бронхит.
Симптомы респираторной аллергии прогрессируют под воздействием таких провоцирующих факторов:
- болезни пищеварительного тракта (дисбактериоз);
- погрешности питания;
- аутоиммунные болезни;
- гельминтоз;
- ослабленный иммунитет;
- перенесенный стресс;
- длительный прием медикаментов;
- экологический фактор;
- холодный воздух;
- плохая наследственность.
Врачи не исключают производственный фактор, когда аллергическая реакция развивается постепенно в условиях рабочей среды, становится так называемым «профессиональным заболеванием».
Признаки и симптомы

Респираторная аллергия развивается от нескольких минут до нескольких часов (дней) после взаимодействия с аллергеном. Первым делом пациент обращает внимание на сухость слизистой во рту, жжение и зуд в носу, першение горла. Если игнорировать начальные симптомы, клиническая картина под воздействием аллергена только усугубляется. Появляются жалобы на:
- частое чихание;
- заложенность носа;
- слизистые выделения из носовых ходов;
- покраснение глаз;
- конъюнктивит;
- слезоточивость;
- сдавленное ощущение в груди;
- отечность гортани, век;
- раздражение слизистой во рту;
- скопление слизи в уголках глаз.

Симптомы дыхательной аллергии распространяются на другие органы, системы, заметно снижают качество жизни. Это:
- кожная сыпь, крапивница;
- приступы мигрени;
- нервозность, раздражительность;
- нарушение сна, бессонница;
- снижение концентрации внимания;
- слабость, спад работоспособности.
Если лечение аллергии дыхательных путей не начать своевременно, развиваются симптомы бронхиальной астмы, которые можно временно купировать, но не устранить окончательно. В их числе:
- ощущение постороннего предмета в груди;
- одышка без физической нагрузки;
- свистящее дыхание, хрипы;
- непродуктивный кашель;
- нарушенное, сбивчивое дыхание.
Судить о респираторной аллергии у детей и взрослых возможно уже по 2-3 симптомам из указанного списка. При самолечении патологический процесс запускается, поэтому лучше озвучить жалобы аллергологу, иммунологу, отоларингологу или хотя бы записаться на прием к участковому терапевту.
Методы диагностики

Аллергические болезни дыхательных путей важно правильно и своевременно дифференцировать. Сходство симптомов осложняет постановку окончательного диагноза, отдаляет лечение. Комплексное лечение начинается со сбора данных анамнеза. Помимо изучения жалоб пациента врач прослушивает легкие стетоскопом. При бронхиальной астме определяется характерный свист, которого нет в случае аллергии верхних дыхательных путей. Для выбора схемы лечения задействуются другие методы диагностики:
- Пикфлоуметрия. Определяется продуктивность вдоха.
- Спирометрия. Выявляется степень обструкции бронхов.
В числе дополнительных диагностических мероприятий:
- Общие анализы крови, мочи. Определяется скрытый воспалительный процесс, его стадия.
- Рентгенография. Устанавливается степень поражения легочных тканей при бронхиальной астме, обструктивных процессах.
- Биохимический анализ. Определяется концентрация эозинофилов в крови, как результат аллергической реакции.
- Исследование крови на выявление иммуноглобулинов класса Е. Подтверждается наличие аллергической реакции.
- Анализ мокроты. Исключается присутствие бактериальной флоры, инфекционного процесса в биоматериале.
- Бронхоскопия. Оценивается структура легких и бронхов, эти органы визуализируются на экран монитора.
- ЭКГ (по медицинским показаниям).
Чтобы определить главный аллерген, проводятся такие лабораторные исследования:
- Кожные пробы (прик-тесты, скарификационные тесты). Это принудительный контакт с потенциальным аллергеном, чтобы пронаблюдать за индивидуальной реакцией кожного покрова.
- Провокационные тесты. В этом случае потенциальный аллерген наносится не на кожный покров, а на слизистую оболочку для дальнейшего наблюдения за таковой (возможны отек, гиперемия, зуд).
Чтобы решить вопрос, как отличить респираторную аллергию от пищевой, вовсе необязательно сдавать анализы. Исключите из суточного рациона потенциальные аллергены, пронаблюдайте за реакцией организма. Если лечебная диета не улучшает состояние пациента, причина кроется в аллергии верхних дыхательных путей.
Эффективные способы лечения
Только после полного обследования определяется респираторная аллергия у детей. Симптомы и лечение тесно взаимосвязаны, комплексная терапия начинается с прекращения контакта с аллергеном, включает прием медикаментов для купирования неприятной симптоматики. Общие рекомендации специалиста:
- лечебная диета без пищевых аллергенов в повседневном меню;
- дыхательная гимнастика при аллергии для улучшения доступа кислорода к легким;
- витаминотерапия для укрепления местного иммунитета;
- специфическая иммунотерапия (плазмафорез, десенсибилизация и т. д.).

Медикаментозные препараты
Прием лекарств эффективен, если прекращен контакт с аллергеном. Задача медикаментозной терапии – купировать неприятные симптомы, ускорить выздоровление, исключить течение хронической аллергии. Надежные медикаменты и принцип их действия в организме:
- Антигистаминные средства. Снимают отек гортани, устраняют першение и раздражение в горле, прекращают кашлевой рефлекс, аллергический ринит. Выбирайте препараты третьего поколения, у которых меньше побочных эффектов и противопоказаний, но дольше лечебное действие. Это Цетрин, Зодак, Телфаст.
- Кортикостероиды. Это сильнодействующие гормональные препараты, которые помогают при осложненных формах аллергии. Имеют разные формы выпуска, действуют быстро, длительно. Кратковременными курсами назначаются Дексаметазон, Преднизолон, Флостерон, Бетаметазон, Азмакорт, Пульмикорт.
- Сосудосуживающие средства. Эффективны при аллергическом рините, устраняют заложенность носа и выделения из носовых ходов. Это назальные кортикостероиды Беконазе, Насобек, Альдецин. Спрей Назаваль, формируя защитную пленку, дополнительно защищает слизистую от негативного воздействия аллергенов.
- Поливитаминные комплексы. Укрепляют иммунитет при прохождении полного курса. В числе эффективных препаратов – Дуовит, Алфавит и т.д.
Дыхательная гимнастика
Дыхательные упражнения при аллергии помогают увеличить количество кислорода при вдохе с его дальнейшим проникновением в кровь и распространением к органам дыхания. Это хорошая профилактика бронхиальной астмы, надежный метод купировать рецидив хронического заболевания. Выполняя несложные движения носом и ртом, также можно укрепить иммунитет, повысить выносливость организма:
- Лежа на кровати, сделайте глубокий вдох. На выдохе согните ноги в коленях и подтяните их к груди.
- Стоя, удерживайте руки на поясе. Вдувайте и надувайте живот. Вдох делайте через нос, выдыхайте ртом.
- Закрывайте одну ноздрю, глубоко вдыхайте и выдыхайте. Аналогичные манипуляции проводите со второй ноздрей.
- Выполните несколько коротких вдохов через нос. Затем – выдох через рот при сомкнутых челюстях.
- Сделайте глубокий вдох носом, после – протяжный выдох ртом. Затем глухо прокашляйтесь.

Народные средства
На начальной стадии аллергической реакции пейте ромашковый, липовый или мятный отвар, готовьте водные настои эвкалипта, душицы, календулы. Залейте 1 столовую ложку сырья 1 стаканом кипятка, настаивайте и процедите. Принимайте внутрь вместо чая (можно добавлять в чашку 1 чайную ложку меда), положительная динамика происходит после первого приема. Это больше профилактическое средство, для лечения используйте другие народные рецепты:
- Сварите картофель в мундире, слегка охладите, разрежьте пополам. Приложите на крылья носа и не убирайте до полного остывания компресса. Дыхание улучшается уже после первой процедуры.
- Отожмите чесночный сок. Соедините в равных пропорциях с оливковым маслом. 2 раза в сутки закапывайте нос по 2-3 капли в каждую ноздрю. Курс лечения – 5-7 дней. Чтобы не пожечь слизистую носа, увеличьте порцию оливкового масла.
- Измельчите 250 г листьев алоэ, залейте 500 мл вина Кагор, добавьте 350 г меда. Перемешайте, перелейте в стеклянную банку, настаивайте в темном месте 9 дней. После процедите, принимайте по 1 чайной ложке натощак трижды за сутки.
- В равных пропорциях смешайте высушенные листья росянки, фиалки, бузины и подорожника. 4 столовых ложки готового сбора залейте 200 мл кипятка, томите на огне 3-5 минут. После настаивайте, процедите. Разделите дозу на 3 части, выпейте натощак в течение дня за 3 приема.
- Промойте и просушите 400 г имбиря, измельчите на терке. Залейте 500 мл спирта, настаивайте в темном месте на протяжении 2-3 недель. Периодически помешивайте. Когда имбирь станет желтым, процедите спиртовой настой. Принимайте внутрь по 1 чайной ложке 2 раза за сутки утром и вечером.
Народные средства используйте в одиночку на начальной стадии заболевания. В запущенных случаях альтернативные рецепты здоровья дополняйте приемом медикаментов. Обязательное условие – при выборе народного средства исключите непереносимость организмом отдельных растительных компонентов.

Профилактика и советы
Чтобы снизить риск развития аллергической реакции дыхательных путей, исключите контакт с возможными аллергенами и регулярно придерживайтесь таких профилактических рекомендаций:
- выполняйте влажную уборку в доме, проветривайте помещение;
- защитите глаза от воздействия солнца, носите солнцезащитные очки;
- откажитесь от вредных привычек, избегайте мест скопления курильщиков;
- не используйте аромасредства, от которых слезятся глаза, хочется чихать;
- контролируйте уровень влажности в помещении, исключите сырость;
- придерживайтесь лечебной диеты;
- полноценно отдыхайте, гуляйте на свежем воздухе, занимайтесь спортом;
- соблюдайте правила личной гигиены;
- исключите самовольный прием медицинских препаратов.
Если человек – аллергик, профилактические мероприятия помогут быстро купировать острый приступ, продлить ремиссию. Рекомендации специалистов:
- не держите домашних животных, птиц;
- реже гуляйте в период цветения растений;
- при укусах насекомых срочно примите антигистаминный препарат;
- избавьтесь от «пылесборников» (ковров, тяжелых штор, тяжелых покрывал);
- навсегда откажитесь от вредных привычек;
- при прохождении медикаментозной терапии сделайте тест на непереносимость компонентов;
- проветривайте помещение в безветренную погоду.
Если развивается аллергия дыхательных путей, симптомы и лечение зависят от зоны и стадии поражения органов дыхания, этиологии патологического процесса, состояния иммунитета. Лучше не заниматься самолечением, иначе болезнь может стать хронической – неизлечимой.
Источник
