Не могу понять на что аллергия у младенца

Заболевания аллергического характера – бич ХХІ века. У малышей иммунная система еще не полностью сформирована, поэтому их организм наиболее чувствителен к воздействию аллергенов. Ученые утверждают, что через 20-30 лет аллергические реакции будут наблюдаться у каждого второго жителя нашей планеты. Многие родители интересуются, почему возникает и как выглядит аллергия у грудничков. Ответы на эти и другие вопросы будут представлены ниже в статье.
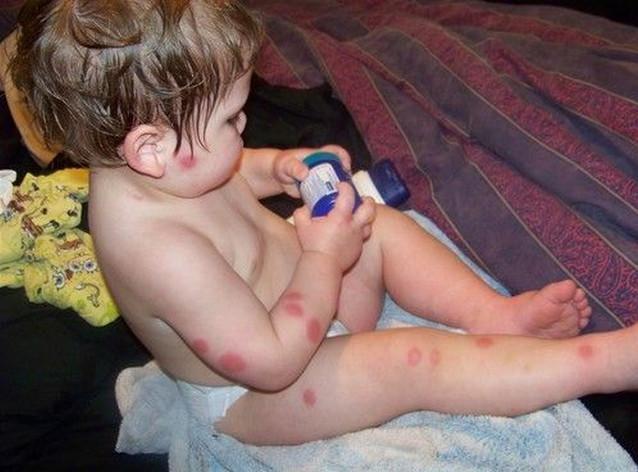
Аллергия у ребенка на укусы насекомых
Аллергические высыпания у новорожденных
Аллергическая реакция детского организма вызвана его повышенной чувствительностью к воздействию самых разнообразных экзо,- и эндогенных факторов. При этом свой отрицательный ответ иммунитет ребенка может дать на самые различные вещества.
Аллергия у новорожденных при грудном вскармливании фиксируется намного реже, чем у детей, которым дают искусственные смеси. Если у младенца, который находится на ГВ, появляется аллергия, мама ни в коем случае не должна прекращать кормить кроху грудью. Наоборот, поддерживать лактацию как можно дольше. Ведь только материнское грудное молочко имеет уникальные свойства. Учитывая то, что малыша обсыпает, маме нужно придерживаться определенной диеты.
Как проявляется аллергия
Чтобы предупредить появление аллергии на коже у ребенка в дальнейшем, нужно узнать симптоматику болезни. У большинства малышей поражаются кожные покровы. О том, как выглядит аллергия у новорожденного, можно узнать у участкового врача-педиатра. Как правило, аллергические высыпания у ребенка появляются по всему телу, чаще всего они локализуются в области шеи, на лице, ягодицах и предплечьях. Из-за постоянного зуда малыши непрерывно капризничают, плохо спят, часто плачут и отказываются от пищи.
Параллельно с высыпаниями у младенцев диагностируется дисфункция системы пищеварения. Если аллерген находится в воздухе, типичных красных пятен на теле новорожденных может и не быть.
Виды кожных высыпаний
Специалисты различают несколько типов аллергий у грудного ребенка:
- Экссудативный диатез. Чаще всего диагностируется на щеках. Наблюдаются покраснение кожи и сильное шелушение. В волосистой части головы образуются корочки.
- Молочный струп – образование небольших мокнущих бляшек в области лба, щек, груди и ягодиц.
- Себорея – в волосистой части головы и в области бровей наблюдается образование корочек и чешуек.
- Опрелости. Чаще всего они локализуются за ушами, подмышками и в области паха.
Примечание. Сыпь у грудничка не всегда означает, что организм ребенка подвергается воздействию аллергена.
Дифференциальная диагностика
Высыпания на коже у младенца могут иметь разную этиологию, поэтому для того, чтобы поставить точный диагноз, нужно уметь отличать аллергию от других патологий. Например, в период так называемого цветения у малыша могут появляться маленькие просяные пятна красно-розового оттенка. Этиология данных высыпаний связана с гормональным дисбалансом у ребенка. Такая сыпь может покрывать не какой-то определенный участок, как при аллергических реакциях, а практически всю поверхность тела.
Многие родители часто путают банальную потницу с аллергией. Она проявляется не высыпаниями, а красными пятнами, которые ассоциируются с опрелостями.

Аллергия у грудничка не должна оставаться без врачебного внимания
Важно! Среди пищевых продуктов аллергию чаще всего вызывают орехи, арахис, красные ягоды, курица, яйца, морепродукты и сыр.
Как выявить аллерген
В случае выявления симптомов аллергии у малыша нужно обратиться к аллергологу. Только он сможет сказать, почему появилась аллергия у новорожденного. При помощи современных методов диагностики каждый желающий за короткое время сможет проверить, если у него аллергия на тот или иной аллерген или нет. Для начала специалисты рекомендуют произвести общий анализ крови.
Кровь сдают утром натощак, при этом последнее употребление пищи должно быть за 12 часов до осуществления исследований. О наличии аллергии может указывать повышенное содержание эозинофилов в крови. Для диагностирования аллергии также нужно сдать анализ на иммуноглобулин Е (специфический иммунореактивный белок). У физиологически здоровых детей это вещество содержится в минимальной концентрации. При наличии аллергических реакций в организме данный показатель возрастает в несколько раз.
Наглядным способом установления отклонений можно считать кожные пробы. Аллерголог с помощью специального инструмента формирует маленькие царапинки на коже руки. Далее на поверхность наносятся препараты, в состав которых входят аллергены. Прочитать реакцию можно уже через 15-20 минут. При положительной реакции на месте введения аллергена появляются небольшая припухлость и покраснение.
Нужно отметить! Лабораторный анализ крови на аллергены является лучшим методом диагностики аллергии у ребенка. Посредством данного метода в организме малыша можно выявить антитела к разным типам аллергенов. Во время определения результатов в расчет берут все итоговые цифры и их значения. Для выявления аллергии на продукты, к примеру, лактозу или глютен, выполняют гемотест.
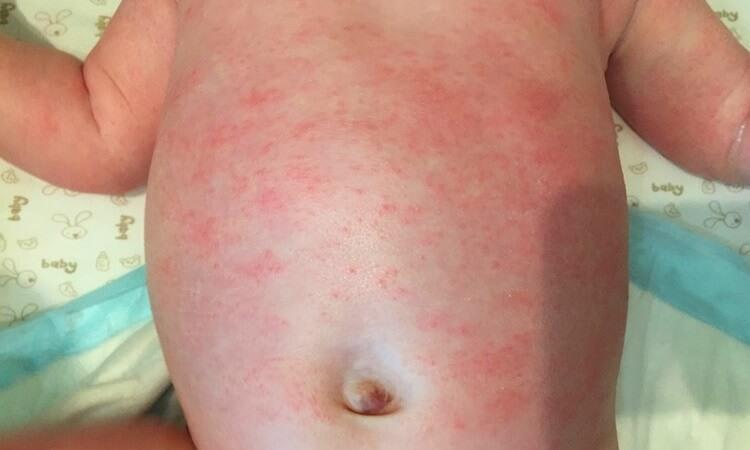
Аллергическая реакция у ребенка на бытовую химию
Сложности при диагностировании аллергии
Выяснить тип аллергена, который спровоцировал развитие аллергических реакций в организме малыша, достаточно сложно. Все дело в том, что аллергию вызывают сотни самых разных веществ. При этом список самых распространенных аллергенов различается от страны к стране, от региона к региону, и даже в разных социальных группах он различен. Аллергологи все аллергены разделяют на группы, так называемые аллергические панели.
Обычно используется 4 основные аллергические панели:
- Ингаляционная: пыльца ольхи, орешника, березовых сережек, полыни, подорожника, соевые бобы, частицы шерсти и кожи кошки, собаки, лошади, хомячков, морских свинок, кроликов.
- Пищевая: арахис, куриный желток и белок, лесной орех, картофель, грецкий орех, молоко, сельдерей, миндаль, казеин, морковь, томаты, апельсин, краб, яблоко, треска, соя, кунжут, пшеничная и ржаная мука.
- Педиатрическая: эпителий домашних питомцев, грибок, пыльца березы, молоко, клещи домашней пыли, лесной орех и т.д.
- Комбинированная: основные ингаляционные и пищевые аллергены.
Совет. Прежде, чем лечить аллергию, нужно понять основную причину ее появления.
Основные аллергены у детей
Список субстанций, которые могут вызывать аллергические реакции, как у детей, так и у взрослых, достаточно велик. Вокруг нас огромное количество потенциально опасных соединений. Многие из них появились, благодаря развитию цивилизации. Однако это совсем не означает, что аллергенами являются исключительно продукты химической промышленности и искусственно созданные человеком соединения. Немало аллергенов присутствует в природных материалах и биологических объектах.
Аллергия на укусы насекомых
Аллергия на комариные укусы в медицине называется кулицидозом. Данное заболевание можно распознать по следующим симптомам:
- сильный зуд;
- отек и гиперемия возле места укуса;
- образование волдырей;
- резкое ухудшение общего состояния здоровья;
- тошнота;
- рвота;
- тахикардия;
- снижение артериального давления;
- иногда возникают приступы удушья;
- анафилактический шок и отек Квинке возникают в крайне сложных случаях.
Примечание. Тяжелые проявления более вероятны при укусах большого количества насекомых, а также у людей, склонных к аллергии. Быстро вылечить человека в таком случае сможет только специалист.
Аллергия на лекарственные средства
Аллергия на лекарства – нередкое явление. Опасность данного состояния заключается в том, что заболевание может проявляться не сразу, а по мере накопления аллергена в организме. Если у больного имеется аллергия на какой-либо препарат, то, скорее всего, негативные явления у него возникнут и после применения других медикаментов, в составе которых также есть уже известный раздражитель. Нередко этиология лекарственной аллергии связана с антибиотиками (пенициллином, тетрациклином, левомицетином, сульфаниламидными препаратами, анестетиками местного действия) и вакцинами.
Реакция на манту (туберкулин) возникает моментально. Ее очень часто путают с простудой, одышкой или потницей. Аллергическая реакция на вакцинацию проявляется следующим образом:
- гипертермия;
- сыпь на кожном покрове;
- крапивница;
- быстрая утомляемость и снижение аппетита;
- анафилаксия.
Сыпь может наблюдаться не только на том месте, где был сделан укол. Волдыри нередко возникают в паховой области, под коленями, на лице, локтях и на ягодицах. Аллергия также сопровождается увеличением лимфатических узлов, появлением отека, зуда и болевых ощущений.
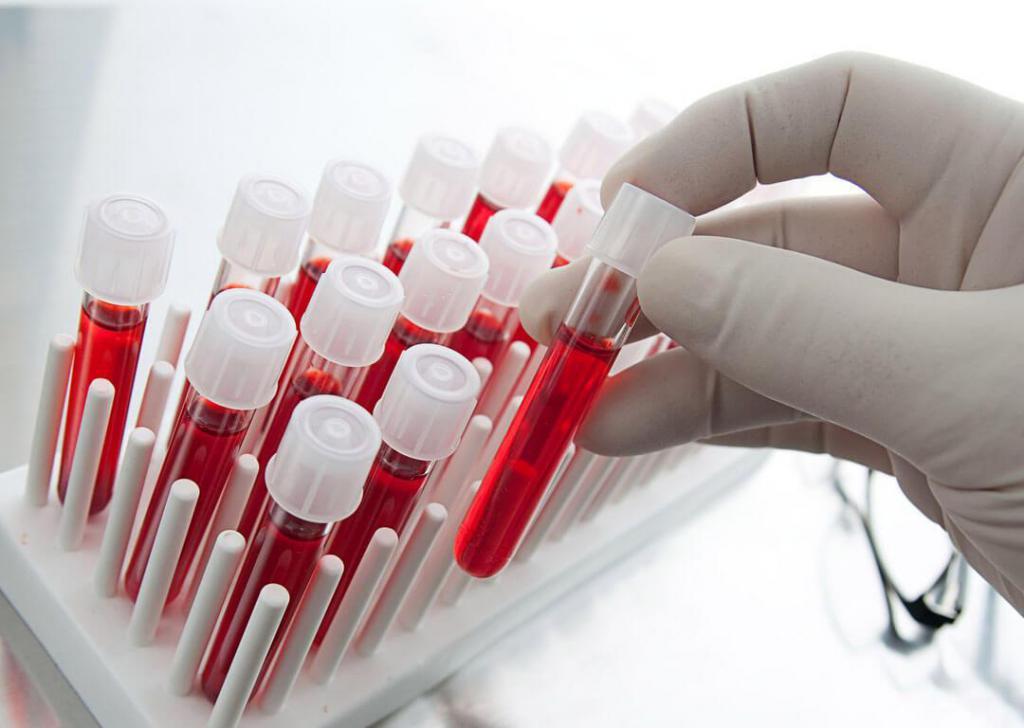
Биохимический анализ крови – наиболее точный метод выявления аллергенов в организме
Совет. Если у ребенка аллергия на манту, его нужно показать аллергологу или иммунологу.
Контактная
У малышей часто диагностируется контактная аллергия, ее этиология, как правило, связана с некачественными моющими средствами. В продаже имеется множество разновидностей бытовой химии, отличающихся между собой производителем, ценой и составом. Как правило, компоненты у них в основном одинаковые, исключением являются специальные средства, которые относят к гипоаллергенным. Чаще всего аллергию вызывают ароматизаторы, фосфаты, отбеливающие вещества. Они опасны тем, что остаются на вещах после стирки и не удаляются с них даже после полоскания.
При контактной аллергии у ребенка могут возникать следующие признаки:
- конъюнктивит;
- светобоязнь, слезотечение;
- сыпь узелкового характера;
- зуд;
- отек кожи;
- ринит;
- кашель;
- выделения из носа.
Пищевая аллергия у грудничка
Аллергия у малышей, находящихся на естественном вскармливании, чаще всего возникает не на само молоко матери, а на аллергены, проникшие в него с употребляемой ею пищей. Поэтому в первую очередь нужно скорректировать рацион матери.
К потенциальным аллергенам относятся следующие продукты:
- орехи;
- яйца курицы;
- коровье или козье молоко;
- сливочное масло;
- цветная капуста;
- цитрусовые фрукты;
- морепродукты и некоторые виды рыбы;
- грибы;
- мед.
Кроме того, при аллергии у малыша мама должна отказаться от сладостей и жареных продуктов. Несмотря на все ограничения, в рационе матери должно быть достаточное количество минералов (кальций, магний, фосфор, цинк, железо, медь и т.д.), витаминов, углеводов, протеинов, липидов и других полезных веществ, которые способствуют лактации.
Диетологи рекомендуют заменить традиционные пищевые аллергены на следующие продукты:
- кисломолочные продукты (творог, кефир);
- каши и супы (гречка, рис, кукуруза);
- овощи и фрукты (кабачки, капуста, яблока);
- говядина;
- нежирная свинина;
- кролятина;
- индюшатина;
- чай;
- ржаной хлеб;
- вода негазированная;
- узвар.

При введении прикорма в рацион малыша иногда бывают проблемы с аллергией
Чаще других симптомов у грудничков аллергия проявляется кожными реакциями в форме всевозможных сыпей, нередко с зудом, пересыханием и шелушением кожи, опрелостями, крапивницей, гиперемией, потницей. При отсутствии терапии к симптомам аллергии присоединяются нарушения работы ЖКТ: срыгивания, рвота, запор или расстройство желудка, вздутие и усиленное газообразование.
Сезонная аллергия
Данный тип аллергии регистрируется в весенне-летний период. Аллергеном в данном случае является пыльца растений, при попадании на слизистые оболочки которой они реагируют воспалением. Воспаление слизистых оболочек носа проявляется насморком, першением в горле, чиханием, жжением в глазах, покраснением слизистой оболочки век и глазного яблока. У ребенка также могут наблюдаться слабость, бронхоспазм, потливость, усталость, судорожные припадки, плохой сон, жар (при этом руки и ноги у него холодные).

В отдельных случаях аллергические реакции могут напоминать бронхиальную астму
Как лечить
Медикаментозные средства
Современная медицина предоставляет покупателю огромный ассортимент медикаментозных средств, которые помогают справиться с симптомами аллергии. Антигистаминные препараты связывают и нейтрализуют синтезируемый иммунными клетками гистамин.
Избавиться от аллергии можно с помощью следующих медикаментов:
- Супрастин;
- Фенистил;
- Зиртек;
- Цетрин;
- Тавегил;
- Коаритин.
Если после назначения антигистаминных препаратов у ребенка наблюдаются зуд и гиперемия кожи, аллергологи рекомендуют применять мази с кортикостероидами.
Народные методы лечения аллергии
Кроме современных средств от аллергии, часто используются народные методы терапии. Прежде, чем лечить ребенка таким способом, нужно проконсультироваться с врачом и проверить, нет ли у него аллергии на лекарственные травы. Лечение необходимо начинать с очень маленьких доз. Траву собирают на экологически чистых территориях или приобретают в аптеке.
Примечание. Не стоит забывать о том, что маленьким детям противопоказаны некоторые лекарственные травы, а также спиртовые настойки. В лечении малышей до года используют только обтирания, употребление каких-либо противоаллергических средств противопоказано.
Мята
Мятный настой обладает седативными и антиаллергическими свойствами. Чтобы приготовить отвар, берут 10 г. сухой травы, заливают 200 мл кипятка и настаивают в течение 10-15 мин. Средство принимают 3 раза в день по столовой ложке.
Тысячелистник
Отвар этой травы – прекрасное противоаллергическое средство. Чтобы его приготовить, необходимо сухую траву (1 ст. л.) залить 200 мл горячей воды и довести до кипения на малом огне. После закипания посуду снимают с огня, средство настаивают в течение часа. Затем настой фильтруют и принимают по 2 ч. л. 3 раза в день.
Крапива
В лечении используются листья молодой крапивы. Перед использованием их хорошо промывают, мелко нарезают и вкладывают в литровую банку. После этого заливают холодной кипяченой водой. Лекарство настаивают в течение 10-12 часов. Крапива хорошо подходит для очищения крови, положительно влияет на работу кишечника, полезна для нервной системы.
Через сколько проходит аллергия
Однозначного ответа на этот вопрос не существует. Чаще всего симптомы патологии исчисляются часами и днями, но нормой признано считать сохранение признаков болезни в течение 6 недель.
По статистике, у детей кожные проявления аллергии сохраняются дольше, нежели у взрослых. Если симптомы болезни не проходят через 3 месяца, то врачи говорят о хроническом недуге и безрезультатности попыток выявить аллерген.
Аллергия – одна из наиболее распространенных болезней современности. С одной стороны, высокие гигиенические стандарты улучшили здоровье человека, но, с другой, чрезмерная патологическая забота о чистоте не позволяет детскому иммунитету формироваться правильно. Кроме того, свой вклад привносят плохая экология, а также широкое применение пестицидов и медикаментов, которые используются при выращивании растений и животных.
Видео
Источник
На сегодняшний день проявления аллергии в виде высыпаний на коже у малыша, поражений пищеварительного тракта или респираторных аллергозов возникают все раньше и раньше и это серьезный повод для беспокойства родителей.
Наиболее часто возникают поражения кожных покровов потница и аллергические диатезы, которые развиваются у грудничков.
В большинстве случаев аллергию вызывают пищевые и контактные аллергены (порошок, мыло, масло для кожи, синтетическая одежда).
Но еще до рождения ребенок сталкивается с множеством аллергенов и это связано:
- с постоянно осложняющейся экологией;
- с неблагоприятной наследственно обусловленной повышенной чувствительностью многих людей к сложным аллергенам, которые находятся в пище, воздухе и воде;
- с неправильным питанием беременной.
Будущая мама часто сталкивается с аллергенными факторами в повседневной жизни, но активная защита плаценты предохраняет плод от патологического воздействия аллергенов, а при нарушении ее защитных свойств возникает еще внутриутробная сенсибилизация малыша к различным факторам аллергии.
Также большое значение при развитии аллергических реакций различного типа имеет генетическая отягощенность организма крохи ко многим патогенным агентам.
Ребенок после рождения не имеет надежной защиты, поэтому кожные покровы и другие органы крохи попадают под патологическое воздействие окружающей среды:
- пищевых факторов (даже при естественном вскармливании, когда мама употребляет в пищу аллергенные продукты) – поэтому крайне важно знать, как нужно питаться кормящей маме;
- контактные аллергены (химические и физические аллергены) – с осторожностью нужно относиться ко всем моющим средствам, в том числе детским порошкам и кондиционерам, маслам для кожи;
- эпидермальные факторы (шерсть животных и птиц, корм для рыбок и попугаев) – это необходимо учитывать, если в семье есть дети или при намерении завести домашнее животное;
- лекарства (антибиотики, сиропы с красителями и ароматизаторами и другие препараты).
Самыми распространенными аллергическими заболеваниями у грудничков считаются:
- аллергические высыпания (аллергический диатез, себорейный, атопический дерматит);
- вазомоторный (аллергический) ринит;
- патология пищеварительной системы;
- респираторные реакции (бронхоспазм);
- аллергический конъюнктивит.
Как развивается аллергическая реакция у грудничков
При попадании аллергена в организм ребенка происходит синтез специфических иммуноглобулинов Е, которые и активируют цепь реакций с образованием медиаторов воспаления.
Все эти факторы (гистамин, серотонин и другие биоактивные вещества) приводят к развитию симптомов аллергии – кожной сыпи, диареи, ринита или конъюнктивита.
Клинические проявления аллергии
Повышенная чувствительность к аллергенам у грудничков может проявляться в виде:
- аллергических поражений кожных покровов;
- поражений пищеварительного тракта;
- респираторные аллергозы;
- сочетанные поражения органов различных систем.
К кожным аллергическим реакциям относятся:
- аллергические диатезы (шелушения кожи щек, лба, ягодичной области, интенсивный зуд и покраснение кожных покровов;
- гнейс, крапивница, местные отеки кожи;
- проявления потницы и/или упорные опрелости неизвестной этиологии (при комфортном микроклимате и хорошем уходе за кожными складками малыша).
Нарушения пищеварительного тракта:
- частые срыгивания;
- жидкий стул или запоры;
- метеоризм и упорные колики;
- рвота;
Респираторные проявления аллергической реакции:
- аллергический насморк;
- бронхоспазм (частый сухой кашель, затрудненное дыхание, частые респираторные инфекции с ларингитами, альвеолитами или обструктивными бронхитами).
Сочетание аллергических реакций с поражением нескольких систем у грудничков считается высокой предрасположенностью к возникновению опасных аллергических заболеваний:
- бронхиальной астмы;
- экземы;
- атопических дерматитов;
- развитие сложных воспалительно-аллергических патологий почек, сердца, сосудов, костно-мышечной системы.
Достаточно часто встречаются сочетание нескольких поражений:
- респираторной системы и кожных покровов (ринит или бронхоспазм);
- аллергические реакции кожи и поражения кишечника.
При появлении у грудничка одного из признаков или сочетания патологии нескольких систем предположительно аллергической природы необходима консультация специалиста: педиатра или детского аллерголога, а при пищевой аллергии — диетолога.
Диагностирование аллергии у грудничка
При выраженных проявлениях аллергической реакции, особенно при сочетанных патологиях нужна госпитализация в специализированное отделение для симптоматического лечения и определения аллергенов в условиях стационара.
К этим патологиям относятся:
- стойкий бронхоспазм с крапивницей;
- диспепсические расстройства с рвотой;
- кожной сыпью или выраженным конъюнктивитом;
- при опасных для жизни реакциях немедленного типа (развитие анафилактического шока или отека Квинке).
Многих родителей беспокоит вопрос о том, как определяется диагноз аллергии у детей раннего возраста:
- данных опроса родителей (подробный сбор анамнеза, жалоб, определение наличия наследственной отягощенности);
- определение связи клинических проявлений различных видов аллергической реакции, сенсибилизации организма и приемом в пищу определенных пищевых продуктов, наличия в семье животных, стирки порошком, ношения синтетической одежды и другими факторами);
- осмотр малыша.
Для подтверждения диагноза аллергической реакции проводят лабораторные анализы:
- клинический анализ крови: об аллергической реакции может свидетельствовать повышение эозинофилов;
- определение общего Ig Е (определяется высокий уровень);
- УЗИ органов пищеварительной системы с исключением неаллергического происхождения патологических симптомов.
Также косвенными доказательствами пищевой аллергии при естественном вскармливании могут служить следующие факты:
- постепенное исчезновение признаков аллергии при соблюдении гипоаллергенной диеты; устранение кожной аллергии при прекращении стирки порошками, кондиционерами;
- при замене одежды из синтетики на натуральную из хлопка или льна, особенно нательного и постельного белья;
- положительный эффект после начала приема детских форм лекарственных препаратов против аллергии (антигистаминных лекарственных средств в сочетании с природными сорбентами).
Анализ крови на аллергены у грудничка
Для уточнения аллергической природы высыпаний, патологии ЖКТ, ринита, конъюнктивита или сочетаний патологий, когда сложно определить причинный фактор – аллерген вызывающий развитие аллергической реакции – проводится анализ крови на аллергены.
Сейчас его делают почти в любой крупной детской клинике или в лаборатории при кабинете — аллерголога.
Все исследования необходимо проводить в период аллергологического спокойствия (лучше в зимний период), до начала приема антиаллергических лекарственных средств или после окончания курса лечения.
У детей раннего возраста берут кровь из вены с определением уровня специфических иммуноглобулинов (Ig Е) на определенные виды аллергенов.
Важным условием является отсутствие любых физиологических состояний (синдром прорезывания зубов, перегревания, дисфункции кишечника) или органических заболеваний, которые могут повлиять на достоверность результатов.
У детей старшего возраста ставят кожные пробы или анализ крови на аллергены.
Анализ кожной аллергопробы у грудничка
Детям раннего возраста эталонные кожные пробы на аллергены проводят крайне редко в связи со сложностью их оценки, что определяется анатомо-физиологическими особенностями строения кожи у грудничков и возможностью разлитой реакции.
Кожные пробы проводят у детей старше трехлетнего возраста кожные пробы.
Они проводятся следующим образом: на кожу в области предплечья наносят небольшие дозы определенных аллергенов и проверяется реакция на их введение (в течение полчаса). Кожную пробу на аллергены проводят только при отсутствии воспалительных процессов в организме.
Перед проведением кожных аллергопроб необходимо определить круг возможных аллергенов – существует несколько панелей.
Обычно назначается стандартный набор аллергенов:
- при кожных реакциях (на цитрусовые, шоколад, рыбу, яйца, коровье молоко, сою, глютен);
- при бронхоспазмах: набор пылевых, эпидермальных и пищевых аллергенов;
- при ринитах и конъюнктивитах: пыльцевые, пылевые, эпидермальные и пищевые аллергены.
Дополнительный набор возможных пищевых аллергенов можно выявить при ведении пищевого дневника в течение 7-10 дней – мама постоянно записывает все продукты, которые принимает в пищу малыш в течение дня, особенности их кулинарной обработки блюд и ежедневные реакции ребенка.
Когда делать анализ на аллергены у грудничка
Типичная аллергическая реакция у грудничков развивается в пятнадцати случаях из ста, и хорошо купируются отменой аллергенного продукта или при устранении патогенных факторов.
В большинстве случаев возможны ложные реакции:
- при неправильном введении прикорма или новых продуктов;
- при ферментопатии;
- при наличии дисбактериоза или паразитов в кишечнике.
Аллергологи рекомендуют проводить данные анализы только по строгим показаниям:
- для подтверждения пищевой аллергии, выявленной при пищевых ограничениях;
- при необходимости определения факта уменьшения аллергической реакции на фоне лечения;
- если у малыша развился анафилактический шок от укуса насекомого;
- для подтверждения выявленной аллергической реакции на введение вакцины.
Во всех остальных случаях необходимо использовать все возможные варианты определения аллергена.
Нужно помнить, что анализ на аллергены проводят только по назначению врача.
врач-педиатр Сазонова Ольга Ивановна
Источник
