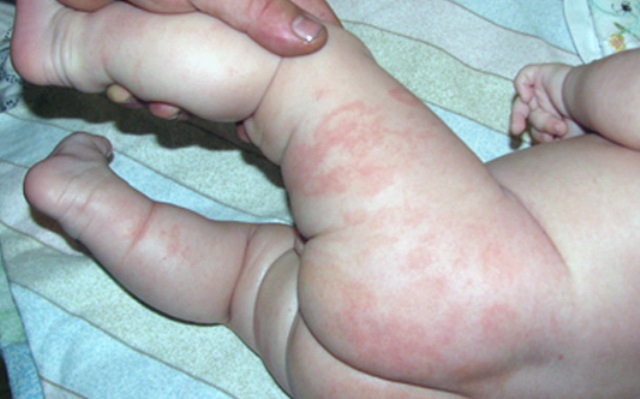
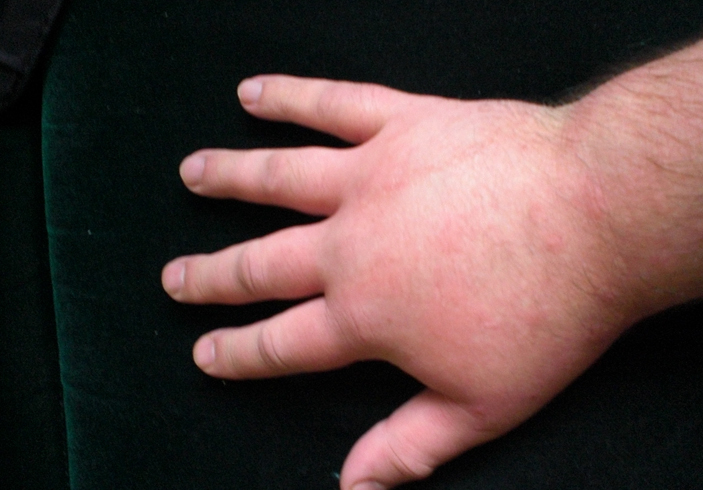
Опухоль на теле от аллергии

Главная » Симптомы »
Аллергический отек лица является сложным состоянием, требующим срочной квалифицированной помощи. Такой симптом является реакцией организма немедленного типа на аллерген, в следствие чего повышается проницаемость стенок сосудов, в тканях накапливается жидкость, что и становится причиной отечности. Лечение аллергического отека лица должно быть немедленным, как при отсутствии необходимых мер состояние быстро ухудшается. В качестве опасных осложнений: отек Квинке, развитие анафилактического шока с летальным исходом. Если лицо опухает, можно предпринять меры для скорой доврачебной помощи, но появление такого симптома требует обязательного обращения к специалисту для назначения терапии.
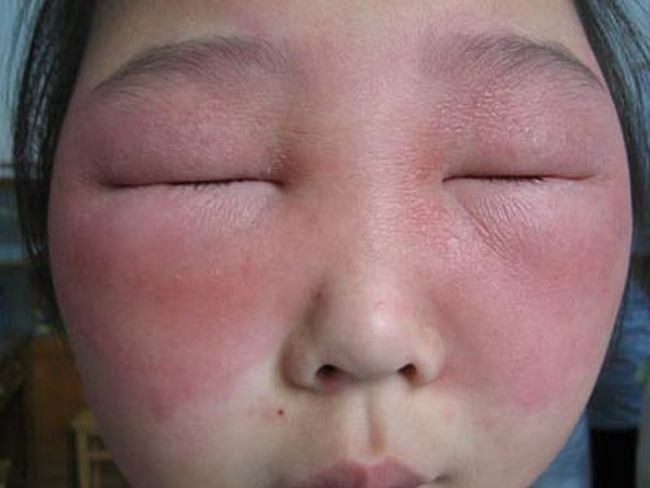
Причины появления отека лица при аллергии
Если опухло лицо от аллергии, то это является ярким сигналом происходящих в организме патологических процессах. Отек – это результат немедленной реакции на аллерген, при которой в тканях происходит накопление жидкости, нарушение водного обмена и повышение проницаемости сосудистых стенок. Причин такого явления несколько, чаще всего это аллергия на пищевые продукты, лекарства, косметику или пыльцу. Первые признаки легко перепутать с такими причинами отечности лица, как сердечно-сосудистые, почечные, печеночные проблемы. Но, в отличие от таких отеков, при аллергии затрагивается все лицо, распухает язык, начинают выпячиваться вены.
Почему отекает лицо? Основными провоцирующими факторами являются:
- локальные анестетики, антибиотики (такая реакция чаще всего наблюдается во время лечения у стоматолога);
- пенициллин, цефалоспорины;
- некоторые вакцины и сыворотки, применяемые для специфической терапии (противозмеиные сыворотки, медикаменты для лечения острых отравлений, инфекций, вакцина АКДС);
- укусы пауков, насекомых (чаще всего реакция наблюдается при укусах пчел, ос);
- средства бытовой химии, особенно летучие, стиральные порошки;
- пищевые продукты (список довольно большой, но чаще всего это продукты пчеловодства, орехи, практически все морепродукты, куриный белок);
- резкое изменение климатического пояса;
- пыльца растений, период цветения, тополиный пух;
- пылевые клещи, домашние животные (это касается не только собак и кошек, но и птиц);
- неправильно подобранные косметические средства, косметика низкого качества.

Отек лица при аллергии может развиваться в любом возрасте, но обычно подобное явление наблюдается у детей, подростков. Самыми распространенными аллергенами являются продукты питания, медикаменты, пух и шерсть животных. У грудничков реакция может развиваться на фоне использования искусственного детского питания.
Симптомы и механизм развития отека
Лицо при аллергии начинает отекать очень быстро, обычно нет никаких внешних признаков наступления реакции, что и делает подобное состояние крайне опасным. Ухудшение также наступает стремительно, буквально на глазах, если не предпринять никаких мер, возможен анафилактический шок, часто влекущий за собой смерть.
Очень важно не перепутать аллергический отек от симптомов других болезней. Для аллергии характерны такие симптомы:
- начало стремительное, отечность затрагивает все лицо и состояние ухудшается буквально на глазах;
- в момент реакции больной ощущает сильную волну жара, как при длительном пребывании на сильном солнце;
- клинические проявления нарастают очень быстро, захватывая кожные покровы, жировую подкожную клетчатку, слизистые;
- в процесс вовлекаются все ткани, но не редкостью бывает ситуация, при которой реакция захватывает только ротовую полость с сильным распуханием языка – больной не может говорить, закрывать рот, нормально дышать.
В особо сложных случаях могут наблюдаться такие признаки:
- появляется одышка, чувство нехватки воздуха и другие признаки поражения бронхолегочного дерева;
- в процесс вовлекаются оболочки мозга;
- наблюдаются крайне сложные и опасные поражения системного кровотока, сопровождающиеся анафилактическим шоком, коллапсом.
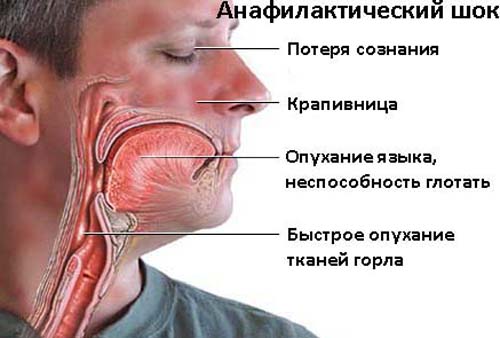
Чтобы снять аллергический отек, следует понимать процесс развития этого симптома. В первые моменты проникновения аллергена начинается синтез антител, то есть особых белковых соединений, которые могут бороться с раздражителем. Если наблюдается повторный контакт, то аллерген соединяется с антителами, начинается мгновенный синтез БАВ – биологически активных веществ. Именно они вызывают повышение проницаемости тканей глаз и лица, вызывая такой биохимический процесс, как отек.
Доврачебная помощь
Что делать при появлении первых признаков отечности? Для облегчения состояния и исключения опасных осложнений необходимо сразу же предпринимать меры первой доврачебной помощи:
- следует немедленно прекратить контакт с аллергеном, если раздражитель известен;
- далее необходим немедленный прием любого противоаллергического средства, включая такие наиболее эффективные, как хлористый кальций, Тавегил, Лоратадин (многие из них вызывают сонливость, это необходимо учитывать всем, кто находится за рулем или его профессиональная деятельность требует повышенного внимания);
- больного надо успокоить;
- даже если отек начал спадать, требуется сразу вызвать скорую помощь.
Внимание! При аллергических отеках все действия должны быть максимально быстрыми и четкими. От это зависит жизнь пострадавшего.
Медицинская помощь
Квалифицированно снять аллергический отек смогут только в отделении неотложной медпомощи или в специализированном центре. Для этого рекомендовано использование следующих медикаментов:
- сорбенты для выведения аллергенов и токсинов из организма (обычно назначают Энтеросгель);
- назначается введение глюкокортикостероидов (Преднизолон или Дексаметазон), что позволяет быстро подавить патологический процесс;
- для снижения отечность назначают диуретики (обычно это Маннитол, Лазикс);
- для эффективной борьбы с реакцией назначают прием антигистаминных препаратов быстрого действия и первого поколения (Тавегил, Пипольфен, Димедрол).

После того, как отек снят, будет назначено дальнейшее лечение, которое может продлиться до 10-14 дней, что зависит от общего состояния пациента. Обычно это курс Фексофенадина или Цетиризина, могут потребоваться различные профилактические меры, в числе которых отказ от контакта с аллергеном, например, не следует показываться на солнце или улице в период цветения растений. Терапия проводится только под контролем врача, что включает в себя такие этапы:
- сначала необходимо определить тип раздражителя, чтобы полностью исключить с ним контакт;
- сбор анализов, определение чувствительности к ряду препаратов;
- курс витаминотерапии;
- регулярный осмотр у наблюдающего специалиста (при особо сложных состояниях лечение проводится только в стационаре);
- использование народных рецептов для поддержки организма дома (только с разрешения врача).
Чем снять отек дома? Обычно это травяные настои для вывода жидкости из организма, использование отваров на лопухе или корнях одуванчика. Но перед приемом необходимо обязательно проконсультироваться с наблюдающим специалистом, чтобы не ухудшить состояние.
Отеки лица на фоне аллергии – это довольно опасное явление, требующее немедленных мер доврачебной помощи и дальнейшего квалифицированного лечения. Нельзя запускать ситуацию, так как в дальнейшем это грозит серьезными ухудшениями общего состояния здоровья и развитием таких опасных осложнений, как анафилактический шок.
Источник
Аллергический отек может быть симптомов любого вида аллергии. Он развивается скоропостижно за счет нарушения в проницаемости клеточных стенок под воздействием главного медиатора аллергических реакция – гистамина.
Жидкость накапливается в тканях в патологических количествах и вызывает характерные проявления.
В этой статье мы рассмотрим основные варианты локализации аллергического отека, способы коррекции патологии и вероятные осложнения при отсутствии своевременной медицинской помощи.
Отечность век
Отек при аллергии в области глаз является следствием развивающегося конъюктивита в тяжелой форме. Первоначально он проявляется потемнением или покраснение кожи век и области вокруг глаз, затем развивается легкий аллергический отек, постепенно распространяющийся на всю область верхнего и нижнего века.
На пике патологического состояния – полное «заплывание» глаза и невозможность его открыть. В таких ситуациях требуется немедленная медикаментозная помощь для предотвращения структурных повреждений глазного яблока.
Наиболее вероятными причинами аллергического отека будут следующие:
- побочные эффекты медикаментов;
- пищевой аллерген;
- некачественная косметика (или индивидуальная реакция на какой-либо ее компонент).
Основными направлениями лечения аллергического отека будут: диета (отмена пищевого аллергена), отмена медикамента, вызвавшего подобную реакцию и терапия антигистаминными медикаментами (таблетки, мази, капли), помогающими снять набухание и устранить нагноение глазной щели.
Особенно опасно данное состояние при повышенном внутриглазном давлении, могут произойти серьезные повреждения глазного яблока, чаще всего – необратимые.
Особого внимания в данном вопросе заслуживают дети. Аллергический отек у ребенка на глазу мгновенно может перерасти в набухание тканей всего лица и гортани, что крайне опасно для жизни малыша. Требуется немедленное обращение к врачу.
Проблемы с носом и гортанью
Наиболее характерные проявления для сезонных типов аллергии: на пыльцу цветов, запахи, тополиный пух. Носоглотка – это место первичного контакта с аллергенов, поэтому и симптоматика наиболее выражена именно в ее области. Проявляется аллергический ринит следующими симптомами:
- обильными, вытекающими выделениями из носа;
- чиханием;
- сухим кашлем;
- храпом (даже при бодрствовании);
- снижением обоняния.
Для коррекции состояния используются противоаллергические медикаменты, капли, морская вода для промывания слизистой, сосудосуживающие средства и иные методы симптоматической терапии.
Часто состояние развивается стремительно и перерастает в аллергический отек лица и гортани. Эти проявления особенно опасны для детей, так как в возрасте от 2 до 6 лет строение гортани ребенка отличается от взрослого узким отверстием.
Даже небольшой отек становится причиной удушья – ложного крупа, приводящего к летальному исходу при отсутствии своевременной помощи. В качестве медикамента, купирующего приступ, используется инъекционная форма «Дексаметазона» (гормонального средства) и растворы для ингаляций с «Будесонидом».
Проблемы с другими органами
Аллергический отек лица может быть проявлен не только увеличением объема тканей носоглотки, но и припухлостью губ, щек и крыльев носа. Часто причинами подобных состояний являются:
- укус насекомых (пчелы, осы, мошки);
- косметические средства;
- пыль, табачный дым, пыльца растений и белок слюны домашних животных.
Средством первой помощи будут антигистаминные препараты – «Эриус», «Лоратадин», «Кларитин», «Зиртек». Они купируют аллергический отек в течение нескольких минут и устраняют вероятность развития осложнений.
Самое опасное осложнение – это «опущение» отека в дыхательные органы. Такое состояние опасно для жизни не только детей, но и взрослых людей.
Особенно опасен отек легкого. Он выдает себя чувством покалывания в груди, осиплостью, повышением температуры и одышкой. Позже – у пациента начинается тяжелая дыхательная недостаточность с потерей сознания, галлюцинациями и синюшностью кожных покровов.
Патология купируется внутривенным введением гормональных препаратов, мгновенно стимулирующих отток жидкости из тканей легкого.
Любая, даже самая «безобидная» форма аллергического отека в потенциале опасна для жизни. Подобные реакции имеют тенденцию мгновенного распространения на близлежащие ткани и, в частности, внутренние органы. Существует реальный риск отказа жизненно-важных систем организма из-за банальной аллергии.
Терапевтические мероприятия
Все мероприятия направлены преимущественно на купирование набухания тканей и отток жидкости от органов дыхания. Для этого предпринимаются следующие методы экстренной терапии:
- снижение объема циркулирующей крови (форсированный диурез – большие дозы мочегонных средств);
- применение аппаратов, искусственно поддерживающих дыхательный процесс (в экстренных случаях – трахеотомия);
- кровопускание и наложение жгутов (выпускание венозной крови уменьшает ее возврат к пораженному участку и блокирует дальнейшее увеличение застоя);
- профилактика сердечной недостаточности (прием «Нитроглицерина» или «Эринита»);
- гормональные средства для устранения застоя жидкости.
Чтобы разобраться, как снять аллергический отек и покраснение на лице (раздражение) доктор в первую очередь должен узнать причину подобного проявления. Только блокируя доступ аллергена можно надеяться на успешность терапевтических мероприятий.
Заключение
Ключевой этап лечения – устранение влияния аллергенов (выявляются с помощью специальных методов обследования). Они и есть главная причина отечности. Далее подключаются медикаменты и реанимационные меры (если необходимо).
Для профилактики реакций отечности на лице и других опухших частей тела следует внимательно относиться к своему здоровью, не допускать контакта с аллергенами, не употреблять в пищу потенциальные провокаторы описываемой патологии.
При наступлении сезона аллергии желательно принимать курсами антигистаминные препараты, служащие главным звеном профилактических мер для аллергиков.
Источник
Ангионевротический отек — быстрый, внезапный и интенсивный отек, который развивается на подкожной клетчатке вследствие расширения и повышения проницаемости кровеносных сосудов. Ангионевротический отек также известен как отек Квинке или аллергический отек.
Очень часто он развивается в результате действия аллергена как аллергическая реакция, в частности — на укусы насекомых и употребление пищевых продуктов.
Болезнь может проявиться в любой период жизни. Однако чаще всего возникает в детском или подростковом возрасте.
Было доказано, что на обострение этого заболевания, особенно наследственного ангионевротического отека, влияет стресс. Поэтому к названию заболевания было добавлено «невротический».
Симптомы ангионевротического отека
По симптоматике ангионевротический отек похож на крапивницу. Однако крапивница распространяется только на эпидермис (верхний слой кожи). Ангионевротический отек поражает более глубокие слои, включая дерму, подкожную клетчатку, слизистую оболочку и подслизистые ткани.
Ангионевротический отек чаще всего нарастает в течение нескольких часов или минут, он хорошо ограничен, не симметричен. Обычно находится в области:
- глаз и век;
- красного окаймления губ;
- половых органов;
- удаленных от тела частей конечностей;
- или на слизистой оболочке верхних дыхательных путей и желудочно-кишечного тракта.
Возникает отек в результате накопления жидкости в тканях и может появляться после инфекции, во время стресса. Или он может быть идиопатическим, то есть развиваться по неизвестной причине.
Часто заболевание сопровождается сильными болями в груди, животе или резким ощущением нехватки воздуха (бронхоспазм). Также может ухудшаться зрение.
Хотя при ангионевротическом отеке могут возникать зуд, покалывание или жжение, часто другие симптомы, кроме дискомфорта, не возникают. Припухлость может быть болезненной, когда возникает над суставами.
Самый опасный — ангионевротический отек гортани. Он возникает реже, однако сопровождается удушьем. Риск смерти от него при отсутствии соответствующего лечения составляет 25 %.
Вызвать отек гортани могут не только, например, пищевые аллергены, но и введение местных анестетиков при стоматологических манипуляциях. Отек лица также может распространиться на гортань.
Ангионевротический отек может быть и одним из симптомов анафилактического шока, который также опасен для жизни.
Ангионевротический отек возникает примерно у каждого третьего человека с симптомами крапивницы. Она, в свою очередь, встречается у 20 % людей. Отек без крапивницы встречается гораздо реже.
Существует три основных разновидности его проявлений:
- Ангионевротический отек в сочетании с крапивницей: крапивница, которая чешется, вместе с зудящим горячим или болезненным отеком.
- Изолированный ангионевротический отек, который чешется: горячие красные припухлости. Часто они большие и вызывают дискомфорт.
- Изолированный ангионевротический отек без зуда или жжения: опухание/ отечность частей тела. Этот тип болезни часто не лечится антигистаминными препаратами.
Ангионевротический отек в конце концов исчезает у большинства людей самостоятельно. Если отеки являются постоянными, не исчезают и не уменьшаются, скорее всего, они вызваны другими причинами и не связаны с ангионевротическим отеком.
Типы и причины возникновения отека
Существуют четыре основных вида ангионевротического отека в зависимости от причины: аллергический, наследственный, идиопатический и индуцированный лекарствами.
Аллергический отек
Распространенным типом ангионевротического отека является аллергический, который обычно поражает людей с аллергией на определенную пищу, лекарства, яд насекомых, пыльцу или перхоть животных.
Отеки вследствие аллергических реакций на пищевые продукты или медицинские препараты могут быть тяжелыми, но обычно проходят в течение 24 часов.
Аллергический отек могут вызвать укусы насекомых, контакт с латексом. Аллергия на продукты или медикаменты обычно вызывает крапивницу или зуд, а также ангионевротический отек одновременно.
В то же время аллергия очень редко является причиной изолированного ангионевротического отека, то есть такого, который не сопровождается другими симптомами аллергии.
Но именно аллергический отек следует заподозрить, если имеют место кратковременные эпизоды возникновения симптомов, встречающихся в похожих ситуациях: например, после приема определенных продуктов или лекарств.
Аллергический отек также может стать симптомом тяжелой аллергической реакции – анафилаксии. Это состояние требует срочной медицинской помощи.
Аллергический ангионевротический отек не является длительным и часто повторяется при контакте с аллергеном. Как только выяснится, какой аллерген вызвал эту реакцию, можно будет ее избежать.
И наоборот: аллергия почти никогда не становится причиной отека, который длится несколько дней или повторяется в течение нескольких недель.
Зато роль непереносимости пищевых продуктов в возникновении отека остается противоречивой.
Наследственный ангионевротический отек (САН)
Наследственный отек является генетически обусловленным заболеванием и часто передается детям от родителей. Это болезнь иммунной системы, связанная с недостаточной функцией ингибитора С1-эстеразы.
Причем ген, отвечающий за развитие болезни, – доминантный. То есть, переданный от одного из родителей, он почти стопроцентно проявится у человека.
Два из трех типов САН связаны с количественными и качественными изменениями структуры белка, кодируемого этим неправильным, мутантным геном.
Мутация, приводящая к возникновению отека, образуется у четверти пациентов заново, то есть не передается им по наследству от родителей.
Третий тип САН преимущественно встречается у женщин. При этом фактором его возникновения являются использование оральных контрацептивов, содержащих эстрогены, и беременность.
При таком типе заболевания у человека наблюдается повышенный синтез брадикинина, способствующего расширению сосудов и снижению артериального давления.
Индуцированный лекарственным средством ангионевротический отек
Отек Квинке могут вызвать некоторые препараты, такие как пенициллин или ингибиторы ангиотензин-превращающего фермента (АПФ), которые используются при лечении гипертонии (высокого кровяного давления).
Согласно данным одной из крупнейших мировых фармацевтических компаний, 30 % случаев ангионевротического отека, которые фиксируются в отделениях неотложной помощи, связаны с использованием ингибиторов АПФ.
В большинстве случаев отеки появляются в течение первых нескольких месяцев лечения. Однако иногда их появление может быть отложено на месяцы или годы, или же отеки появляются только при увеличении дозы препарата.
Если ангионевротический отек связан с использованием ингибитора АПФ, врач может назначить другой тип лекарств от кровяного давления.
Отек, который возникает при приеме АПФ, не чешется и не вызывает боли. Обычно он возникает вокруг лица, языка и горла и не сопровождается крапивницей. Это не аллергическая реакция, которая может быть подтверждена кожным тестом или анализом крови.
Если симптомы исчезают при прекращении приема препарата, то диагноз, как правило, считается подтвержденным. Отек обычно исчезает через несколько недель после прекращения приема лекарств.
Другим распространенным типом лекарств, которые могут вызвать отек, являются нестероидные противовоспалительные лекарственные препараты (НПВС). Например, ибупрофен или аспирин, используемые как обезболивающее.
У каждого третьего пациента с ангионевротическим отеком при приеме этих лекарств быстро усугубляются симптомы, даже если человек не имеет аллергии к препаратам. Поэтому таким людям лучше для лечения боли подобрать альтернативные лекарственные средства, например парацетамол или нимесулид.
Идиопатический ангионевротический отек
Когда врач после анализа всех обычных причин не может определить, что именно вызывает ангионевротический отек, заболевание считается идиопатическим.
Одной из его причин может быть травма.
Также у людей с крапивницей и ангионевротическим отеком чаще встречаются заболевания щитовидной железы и отдельные виды воспалительного артрита.
У некоторых людей отеки развиваются вследствие аутоиммунного процесса – то есть иммунная система атакует собственные клетки организма. Такие отеки сохраняются в течение многих лет без видимых причин.
Инфекция – фактор отека у детей
Вирусная инфекция, как правило, является наиболее распространенной причиной крапивницы и ангионевротического отека у детей, особенно если симптомы длятся более 24 часов.
Опасен ли ангионевротический отек
Опасным ангионевротический отек является тогда, когда распространяется на горло или язык, что приводит к трудностям с дыханием.
Отек горла требует срочного использования лекарств: адреналина в случае анафилаксии или икатибанта – для наследственного ангионевротического отека.
Отек на внешней стороне шеи вызывает неудобства, но не влияет на дыхание.
Необходима медицинская помощь, если:
- симптомы ангионевротического отека развиваются внезапно, например при аллергической реакции;
- внезапно возникают или ухудшаются проблемы с дыханием;
- человек чувствует слабость, головокружение или теряет сознание.
Если после диагностики аллергии врач установил, что осложнением болезни пациента может быть ангионевротический отек, такому человеку целесообразно иметь при себе автоинжектор адреналина, который применяется как первая помощь.
Аллергические отеки, похожие на ангионевротический
Некоторые кожные реакции, внешне подобные ангионевротическому отеку, возникают по разным причинам.
- Контактная аллергия на животных или растения обычно локализуется на месте непосредственного контакта. Часто зуд бывает кратковременным, не вызывает внутреннего отека. Но провоцирует мокнущие высыпания, которые шелушатся в течение нескольких дней.
- Аллергия на животных может вызвать зудящие крапивницу и ангионевротический отек, но встречается преимущественно у людей с тяжелым аллергическим ринитом и/или астмой.
- Укусы насекомых – пчел, ос и некоторых муравьев – могут вызвать сильные местные и временные отеки.
- Палиндромный ревматизм – редкая форма заболевания – проявляется отеком, который длится несколько дней и главным образом поражает суставы и конечности. Отеки, как правило, чаще болезненные и горячие, чем зудящие. У некоторых людей с этим состоянием со временем развивается ревматоидный артрит.
Менее распространены отеки, подобные ангионевротическому, которые являются симптомами различных заболеваний, обычно прогрессирующих:
- Дерматомиозит – мышечная слабость, покраснение лица и отек.
- Синдром верхней полой вены (большой вены в грудной клетке), который может привести к накоплению фиксированной жидкости в шее, лице и руках.
- Заболевание щитовидной железы может вызвать отечность лица и губ, известную как микседема.
- Розацеа вызывает неспецифическую отечность лица, покраснение, гиперемию и прыщи.
- Орофациальный гранулематоз – фиксированный отек лица и губ, иногда связанный с воспалением кишечника.
- Подкожная эмфизема (скопление воздуха в мягких тканях) часто возникает после травмы или операции.
- Кластерная головная боль – сильная односторонняя боль, связанная с отечностью вокруг глаз на той же стороне.
Как долго длится ангионевротический отек
Продолжительность самого отека зависит от его причины. Если обнаружена причина, поддающаяся лечению, или если причиной является ингибитор АПФ, прием которого прекращен, эпизоды отека должны прекратиться.
Когда причина болезни не обнаружена, отек может пройти через несколько недель или месяцев. Или будет продолжаться в течение многих лет и невозможно предсказать, когда он исчезнет.
Диагностика
Врач может сформировать четкий диагноз, основываясь на имеющихся симптомах, описании того, что могло их вызвать, а также на изучении семейной и медицинской историй.
Врач также проверит, принимает ли человек любые лекарства, связанные с ангионевротическим отеком, такие как ингибиторы АПФ.
Если до появления ангионевротического отека пациент подвергался воздействию аллергена, это означает вероятность аллергического ангионевротического отека. Наличие крапивницы также может указывать на этот тип болезни.
С другой стороны, наличие ангионевротического отека у кого-то из членов семьи может свидетельствовать о наследственной природе заболевания.
Человек с ангионевротическим отеком может быть направлен на дальнейшие тесты для подтверждения типа заболевания. Они могут включать:
- кожный тест для подтверждения связи с воздействием аллергена;
- анализ крови на наличие специфических иммуноглобулинов Е к аллергену;
- анализ крови для проверки ингибитора С1-эстеразы, комплемента С3, С4, низкий уровень которых свидетельствует о том, что проблема является наследственной.
Лечение
Обычно ангионевротический отек эффективно лечится медикаментами, но его эпизоды могут быть тяжелыми и требовать госпитализации.
Лечение ангионевротического отека зависит от причины, его вызвавшей. Но самое важное, что должны сделать медики, – обеспечить прохождение дыхательного пути. Это означает, что в экстренной ситуации пациенту для безопасности его жизни может быть установлена дыхательная трубка.
Основу лечения составляют антигистаминные препараты, поскольку высвобождение гистамина является пусковым механизмом отека у большинства людей. Антигистаминные препараты блокируют этот эффект.
К сожалению, антигистаминные препараты менее эффективны в лечении ангионевротического отека, чем крапивницы. Часто они являются абсолютно неэффективными для незудящих типов ангионевротического отека, в возникновении которых не задействован гистамин.
В тяжелых случаях ангионевротического отека, вызванного аллергией, применяют адреналин и кортикостероидные препараты.
Другие лекарства применяются, когда антигистаминные препараты неэффективны в лечении ангионевротического отека. Эти типы лекарств, скорее всего, потребуются людям с САН.
В последние годы несколько новых препаратов стали доступными для пациентов с САН. К ним относятся С1-ингибитор концентрат и ингибитор рецептора брадикинина (икатибант).
Источник