Побочное действие лекарственных средств аллергия
Подробности
Категория: Педиатрия
Автор: Эксперт/модератор

В норме иммунная система защищает нас от чужеродных веществ (техже микробов), поступающих в организм. Но это вредители, которые опасны для всех. А вот при аллергии иммунная система реагирует на вещества, которые безвредны или даже полезны для большинства людей.
Попадание аллергена в организм человека впервые может никакне проявиться, но это не означает, что организм не отреагировал на его присутствие. Период между первичным попаданием аллергена в организм и повторным, после которого возникает уже явная аллергическая реакция, называется периодом сенсибилизации. В это время иммунная система сохраняет в памяти особенности аллергена, с которым ей пришлось встретиться. На повторное проникновение в организм аллергена готовится ответная реакция, вырабатываются специфические антитела для их нейтрализации. При последующем контакте саллергеном, он распознается иммунной системой и атакуется уже имеющимися специфическими антителами с выделением активных веществ (медиаторов), вызывающих различные аллергические реакции (отек, покраснение кожи, слизистых оболочек, раздражение нервных клеток, спазм мускулатуры бронхов). Выходит, аллергия – это измененная ответная реакция иммунной системы. Но аллергическая реакция можетвозникать и без участия иммунитета, а при непосредственном воздействии веществана клетки (так называемый «ложный механизм»).
А теперь, когда мы знаем, что такое аллергия, давайте обсудим вопрос взаимодействия лекарств с организмами маленьких аллергиков. Вот представьте, мама дает ребеночку прописанный врачом препарат…
И дальше что? А вот это уже зависитот того, какое лекарство малышу прописали. Если ребенок пьет его впервые, то несколько дней мама будет радостно потирать руки: ура, хорошее средство, действует! И тут, откуда ни возьмись, высыпания, кожный зуд… Ой, опять мой маленький что-то не то съел? Может, да, а может, он что-то не то выпил? Поди разберись, в чем тут дело. Ясно одно: первичная истинная аллергическая реакция возникает не ранее, чем через 5 дней после начала приема препарата (не путать с реакциями, развивающимися по ложному механизму, они могут возникать уже при первом контакте с лекарством.). У врачей даже существует понятие «реакция 9-годня». Оно означает, что прошло достаточно времени, чтобы иммунная система наработала нужное количество антител против конкретного аллергена… А теперь представим, что нам не удалось уловить связь между лекарством и аллергической реакцией. Тогда через какое-то время может случиться, что оно понадобится малышу снова (ну, опять заболел). А вот повторная реакция на аллерген может возникнуть очень быстро и быть тяжелее, чем первая.
Как же проявляется аллергическая реакция на лекарства? Иногда изменения могут прокрасться в ЖКТ, дыхательныепути и другие системы организма, но чаще родители видят следы аллергической работы на коже малыша: это сыпи, сухость, покраснения, аллергические отеки и др.
К лекарственным поражениям относят иразличные фиксированные дерматиты, при этом на коже в одних и тех же местах появляются единичные или множественные пятна багрового или синеватого цвета. При непосредственном воздействии на кожу лекарство может вызвать контактный дерматит.
А теперь давайте различим некоторые понятия: есть аллергические реакции, а есть побочные эффекты, и не все побочные эффекты являются аллергическими реакциями: эти явления могут иметь разные причины, но проявляться одинаково. Побочные реакции на лекарства могут бытьсвязаны не только с непереносимостью (аллергией), но и с превышением его дозировки, токсическим действием, фармакологическими свойствами медикамента, взаимодействием нескольких лекарственных средств, принимаемых одновременно. Например, малышу от аллергической сыпи назначается антигистаминный препарат.Через некоторое время сыпь проходит, но появляется сильная сонливость, сухость во рту. Аллергия? Нет, это побочная реакция, связанная с механизмом действияпротиво аллергического препарата. Она свойственна всем антигистаминным средствам «старого»поколения.
В некоторых случаях нежелательные реакции возникают из-за особого, «неправильного» ответа организма на лекарство (идиосинкразии), а если ребеночек еще совсем маленький, возникновению побочных реакций могут способствовать незрелость механизмов передачи и выведения поступающих в организм веществ.
Механизмов развития аллергической реакции множество, а достаточно достоверных и одновременно безопасных тестов для доказательства, что в аллергии виновато именно лекарство, пока практически не существует. Чтобы правильно диагностировать лекарственную аллергию, необходимо сопоставить ее проявления с тем лечением, которое проходит ребенок, с препаратами, которые он пьет. Нужно выяснить, есть ли у ребенка склонность к аллергии. Мамам нужно вспомнить и рассказать врачу, какое лекарство ребенок плохо переносил раньше, какие при этом наблюдались симптомы. Также важна информация о том, были ли отрицательные реакции на медикаменты у родителей и других родственников.
Поскольку человеческая память – штука ненадежная, при наличии у малыша аллергии всем мамам советуют вести специальный дневник: в него ежедневно вносятся наименования всех продуктов, которые малыш ел, если они составные, — ингредиенты, из которых состояло сложное блюдо, когда была реакция и какая. То же самое касается и приема лекарств. Записывайте, какие препараты давали ребенку и в какой комбинации, в каких количествах и сколько раз. Мамы и папы, заставляйте себя в этом планебыть занудами и педантами: мы можем что-то забыть, но детский иммунитет отличается «злопамятностью»: он-то помнит, какой продукт обидел его организм, иждет случая с ним расквитаться. Вот только лес рубят – щепки летят, поэтомустрадает в этой междоусобице, прежде всего, организм малыша, его шоковые органы (т. е. те, в которых происходит аллергическая реакция).
Интересно, при выявленной аллергии накакой-нибудь продукт питания его просто исключают из рациона. А вот как поступают с препаратом, который назначают при тяжелом заболевании или для того,чтобы оно не переросло в тяжелое?
При аллергии на какое-либо медикаментозное средство его следует отменить. Если реакция не очень сильная, этого обычно оказывается достаточно, чтобы все симптомы аллергии исчезли. В случаях выраженных, затянувшихся проявлений лекарственной аллергии специалисты принимают меры по выведению лекарства из организма, по восстановлению нормальной работы внутренних органов (если возникли какие-нибудь нарушения),маленькому пациенту назначают антигистаминные препараты, а некоторые аллергические реакции и вовсе требуют лечения в условиях стационара. Понадобится и строгая диета, исключающая традиционные и индивидуальные продукты-аллергены.
Мамам же следует знать, что привозникновении немедленной реакции на лекарство, малышу можно дать 8-10 размельченных таблеток активированного угля (в виде взвеси на четверть стаканаводы), чтобы вывести препарат из организма.
Теоретически вызвать аллергию способен любой медикамент, но в большинстве случаев она появляется в результате приема антибиотиков. Впрочем, не стоит ставить крест на этой группе препаратов.Они делятся на множество групп, на старые и модифицированные, поэтому если малышу не подходит один препарат, это не значит, что его нельзя заменитьдругим. Наиболее аллергенными препаратами считаются пенициллин и его производные («Ампициллин», «Ампиокс», «Амоксициллин»), затем идут антибиотики группы цефалоспоринов («Цефазолин», «Цефуроксим» и др.), имеющие сходство с пенициллинами. Кроме того, виновниками аллергии нередко выступают сульфаниламидные, жаропонижающие и болеутоляющие препараты.
Меры, которые позволяют снизить риск развития аллергических реакций, просты и сложны одновременно: чтобы выстроить в организме малыша защиту против аллергии, с самого детства прививайте малышу гигиенические навыки, которые во многом позволят избежать заболеваний ЖКТ, провоцирующих аллергию (в том числе гельминтоз). Позаботьтесь о том, чтобы вылечить все очаги хронической инфекции в тельце вашего крохи, закаливайте малыша, занимайтесь с ним физкультурой, делайте массаж – это позволит снизить риск повторных ОРВИ. А если уж малыш заболел, не давайте ему большого количества медикаментов, тем более, не назначайте их самостоятельно.Обязательно читайте инструкцию по применению лекарства, особенно, если уребенка есть склонность к аллергии. В этом случае малышу нежелательно давать многокомпонентные препараты, ведь выяснить, на какой именно лекарственныйингредиент возникла реакция, будет очень сложно.
Отдельно хочется сказать о «лечении температуры». Применять жаропонижающие средства следует лишь в том случае, если она поднялась выше 39 градусов (или 38,5, если у малыша раньше наблюдались температурные судороги). Наиболее предпочтительным детским жаропонижающим считается чистый парацетамол, т. е. без комбинации с какими-либо добавками,даже если это витамин С.
Конечно, лекарства необходимы влечении болезней. Современные, правильно используемые препараты позволяют деткам скорее выздороветь и предупреждают обострения при хронических заболеваниях. Но каждое лекарство должно использоваться по строгим показаниям,с учетом индивидуальных особенностей ребенка, с соблюдением дозировки и сроков приема препарата.
К счастью, с возрастом повышенная чувствительность к аллергенам обычно уменьшается, да и фармацевтические компании не дремлют, улучшая качество лекарственных препаратов.
Консультант – Сущеня Е. А., врач-аллерголог.
Для комментирования необходимо войти на сайт или зарегистрироваться
Источник

Лекарственная аллергия – это гиперчувствительность к определенным лекарственным препаратам, характеризующаяся развитием иммунной реакции в ответ на повторное проникновение в организм даже минимального количества аллергена. Проявляется симптомами поражения кожных покровов, бронхолегочной системы и других внутренних органов, кровеносных сосудов и суставов. Возможны системные аллергические реакции. Диагностика основана на сборе анамнеза, осмотре, данных лабораторных исследований и кожных тестов. Лечение – удаление проблемного лекарственного средства из организма, антигистаминные препараты, глюкокортикоиды, поддержание кровообращения и дыхания при системных реакциях, АСИТ.
Общие сведения
Лекарственная аллергия – развитие аллергических и псевдоаллергических реакций при введении в организм медикаментозных средств. По данным статистики, от 1 до 3% используемых в медицинской практике лекарственных препаратов могут приводить к развитию аллергии. Чаще всего гиперчувствительность развивается к антибиотикам пенициллинового ряда, нестероидным противовоспалительным средствам, местным анестетикам, вакцинам и сывороткам. В основе патогенеза лежат аллергические реакции немедленного и замедленного типа, а также иммунокомплексные и цитотоксические реакции. Основные клинические проявления – кожная сыпь по типу крапивницы, эритемы и контактного дерматита, ангиоотек, системные аллергические реакции (лекарственная лихорадка, сывороточная болезнь, системные васкулиты, анафилаксия). Чаще лекарственная аллергия встречается у взрослых в возрасте от 20 до 50 лет, среди них около 70% составляют женщины. Летальный исход, как правило, обусловлен развитием анафилактического шока и синдрома Лайелла.
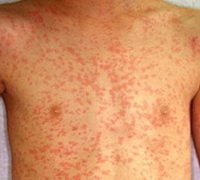
Лекарственная аллергия
Причины
Лекарственная аллергия может отмечаться на любой медикамент, при этом различают полноценные антигены с наличием белковых компонентов (препараты крови, гормональные средства, высокомолекулярные препараты животного происхождения) и частичные (неполноценные) антигены – гаптены, приобретающие аллергенные свойства при контакте с тканями организма (альбуминами и глобулинами сыворотки крови, тканевыми белками проколлагенами и гистонами).
Перечень лекарственных препаратов, способных вызвать аллергическую реакцию, очень широк. Это, прежде всего, антибиотики (пенициллины, цефалоспорины, тетрациклины, аминогликозиды, макролиды, хинолоны), сульфаниламиды, анальгетики и нестероидные противовоспалительные средства, сыворотки и вакцины, гормональные препараты, местноанестезирующие средства, ингибиторы АПФ и другие лекарственные вещества.
Патогенез
При введении в организм проблемного медикамента развивается одна из разновидностей иммунных реакций: немедленного, замедленного типа, цитотоксическая, иммунокомплексная, смешанная или псевдоаллергическая.
- Реакция немедленного типа характеризуется образованием антител изотипа IgE при первом попадании аллергена в организм и фиксацией иммуноглобулинов на тканевых тучных клетках и базофилах крови. Повторный контакт с лекарственным антигеном запускает процесс синтеза и усиленного выброса медиаторов воспаления, развитие аллергического воспаления в пораженных тканях или во всем организме. По такому механизму обычно протекает лекарственная аллергия на пенициллин, салицилаты и сыворотки.
- При цитотоксических реакциях в качестве клеток-мишеней используются форменные элементы крови, клетки эндотелия сосудов, печени и почек, на которых фиксируется антиген. Затем происходит взаимодействие антигена с антителами класса IgG и IgM, включение в реакцию комплемента и уничтожение клеток. При этом отмечается аллергическая цитопения, гемолитическая анемия, поражение соединительной ткани и почек. Такой патологический процесс нередко возникает при употреблении фенитоина, гидралазина, прокаинамида и других медикаментов.
- Развитие иммунокомплексных реакций происходит при участии всех основных классов иммуноглобулинов, которые образуют с антигенами циркулирующие иммунные комплексы, фиксирующиеся на внутренней стенке кровеносных сосудов и приводящие к активации комплемента, повышению проницаемости сосудов, возникновению системного васкулита, сывороточной болезни, феномена Артюса-Сахарова, агранулоцитоза, артритов. Иммунокомплексные реакции могут встречаться при введении вакцин и сывороток, антибиотиков, салицилатов, противотуберкулезных средств и местных анестетиков.
- Реакции замедленного типа включают фазу сенсибилизации, сопровождающуюся образованием большого количества T-лимфоцитов (эффекторов и киллеров) и разрешения, наступающую через 1-2 суток. Патологический процесс при этом проходит иммунологическую (распознавание антигенов сенсибилизированными T-лимфоцитами), патохимическую (производство лимфокинов и активация клеток) и патофизиологическую (развитие аллергического воспаления) стадии.
- Псевдоаллергические реакции протекают по схожему механизму, только иммунологическая стадия при этом отсутствует, а патологический процесс сразу начинается с патохимической стадии, когда под действием медикаментов-гистаминолибераторов происходит интенсивный выброс медиаторов аллергического воспаления. Псевдоаллергию на лекарства усиливает употребление продуктов с повышенным содержанием гистамина, а также наличие хронических заболеваний пищеварительного тракта и эндокринных расстройств. Интенсивность псевдоаллергической реакции зависит от скорости введения и дозы препарата. Чаще псевдоаллергия встречается при использовании некоторых кровезаменителей, йодсодержащих веществ, используемых для контрастирования, алкалоидов, дротаверина и других препаратов.
Следует учитывать, что одно и то же лекарственное средство может вызывать как истинную, так и ложную аллергию.
Симптомы лекарственной аллергии
Клинические симптомы лекарственной аллергии многообразны и включают более 40 вариантов поражения органов и тканей, встречающихся в современной аллергологии. Чаще всего отмечаются кожные, гематологические, респираторные и висцеральные проявления, которые могут быть локализованными и системными.
Аллергические поражения кожных покровов чаще проявляются в виде крапивницы и ангионевротического отека Квинке, а также аллергического контактного дерматита. Несколько реже отмечается возникновение фиксированной эритемы в виде одиночных или множественных бляшек, пузырей или эрозий в ответ на использование салицилатов, тетрациклинов и сульфаниламидов. Наблюдаются и фототоксические реакции, когда поражение кожи возникает при воздействии ультрафиолетового излучения на фоне употребления некоторых анальгетиков, хинолонов, амиодарона, аминазина и тетрациклинов.
В ответ на введение вакцин (от полиомиелита, БЦЖ), антибиотиков пенициллинового ряда и сульфаниламидов может отмечаться развитие многоформной экссудативной эритемы с появлением на коже кистей и стоп и на слизистых оболочках пятен, папул и пузырьковых высыпаний, сопровождающихся общим недомоганием, лихорадкой и болями в суставах.
Лекарственная аллергия может проявляться в виде феномена Артюса. В месте введения препарата через 7-9 дней возникает покраснение, образуется инфильтрат с последующим абсцедированием, формированием свища и выделением гнойного содержимого. Аллергическая реакция на повторное введение проблемного медикамента сопровождается лекарственной лихорадкой, при которой через несколько дней после употребления препарата появляются озноб и повышение температуры до 38-40 градусов. Лихорадка самопроизвольно проходит через 3-4 дня после отмены лекарственного средства, вызвавшего нежелательную реакцию.
Системные аллергические реакции в ответ на введение медикаментозного препарата могут проявляться в виде анафилактического и анафилактоидного шока различной степени тяжести, синдрома Стивенса-Джонсона (многоформной экссудативной эритемы с одновременным поражением кожных покровов и слизистых оболочек нескольких внутренних органов), синдрома Лайелла (эпидермального некролиза, при котором также поражаются кожа и слизистые оболочки, нарушается работа практически всех органов и систем). Кроме того, к системным проявлениям лекарственной аллергии относятся сывороточная болезнь (лихорадка, поражение кожи, суставов, лимфатических узлов, почек, сосудов), волчаночный синдром (эритематозная сыпь, артриты, миозиты, серозиты), системный лекарственный васкулит (лихорадка, крапивница, петехиальная сыпь, увеличение лимфатических узлов, нефрит).
Диагностика
Для установления диагноза лекарственной аллергии необходимо проведение тщательного обследования с участием специалистов различного профиля: аллерголога-иммунолога, инфекциониста, дерматолога, ревматолога, нефролога и врачей других специальностей. Тщательно собирается аллергологический анамнез, проводится клинический осмотр, выполняется специальное аллергологическое обследование.
С большой осторожностью в условиях медицинского учреждения, оснащенного необходимыми средствами для оказания неотложной помощи, выполняются кожные аллерготесты (аппликационные, скарификационные, внутрикожные) и провокационные тесты (назальные, ингаляционные, подъязычные). Среди них достаточно достоверным является тест торможения естественной эмиграции лейкоцитов in vivo с лекарственными средствами. В числе лабораторных тестов, применяемых в аллергологии для диагностики лекарственной аллергии, используются базофильный тест, реакция бласттрансформации лимфоцитов, определение уровня специфических иммуноглобулинов классов E,G и M, гистамина и триптазы, а также другие исследования.
Дифференциальная диагностика проводится с другими аллергическими и псевдоаллергическими реакциями, токсическим действием медикаментов, инфекционными и соматическими заболеваниями.
Лечение лекарственной аллергии
Важнейший этап лечения лекарственной аллергии – устранение негативного воздействия медикамента путем прекращения его введения, уменьшения всасывания и быстрейшего выведения из организма (инфузионная терапия, промывание желудка, клизмы, прием энтеросорбентов и т. д.).
Назначается симптоматическая терапия с использованием антигистаминных препаратов, глюкокортикостероидов, средств для поддержания функций дыхания и кровообращения. Осуществляется наружное лечение. Оказание помощи при системных аллергических реакциях проводится в условиях реанимационного отделения стационара. При невозможности полного отказа от проблемного медикамента возможна десенситизация.
Источник


