Поствакцинальная и инфекционная аллергия туберкулеза

Для поствакцинальной аллергии характерны сомнительные или гипоергические положительные пробы Манту с размером папулы 2–11 мм. Папула при поствакцинальной аллергии нечетко отграничена от гиперемии, не выступает над поверхностью кожи, не сопровождается сильным зудом, быстро исчезает (в течение 7-8 дней), размер папулы при повторных исследованиях из года в год уменьшается. В среднем после прививки БЦЖ поствакцинальная аллергия угасает за 3–3,5 года. К началу проведения туберкулинодиагностики (к 4 годам) у большинства вакцинированный детей поствакцинальный иммунитет исчезает и проба Манту становится отрицательной. Поэтому выявление положительной пробы Манту в возрасте 4 лет требует от врача настороженности в плане возможного развития инфицированности или активного туберкулеза.
В случае инфекционной аллергии инфильтрат имеет размер более 12 мм, проба нередко носит гиперергический характер. Папула яркая, хорошо видна и выделяется над уровнем кожи, сопровождается сильным зудом. Гиперемия значительно выражена и стойко удерживается более недели.
Иногда при проведении пробы Манту с 2 ТЕ может возникнуть, так называемый, бустер-эффект, то есть ложноположительная реакция на туберкулин, которая возникает в результате местной сенсибилизации кожи к туберкулину при его ежегодном введении в одно и то жеместо.
Необходимо учитывать соотношение между размером папулы и величиной поствакцинального знака на плече: чем меньше рубчик, тем слабее должна быть у вакцинированных лиц реакция на туберкулин. Размер поствакцинального рубчика менее 6 мм считается результатом недостаточно эффективной вакцинации и не сопровождается папулами большого размера. Если при маленьком рубчике (1-5 мм) или его отсутствии размер папулы приближается к 12 мм и более, особенно, если вакцинация проводилась более года назад, следует думать об инфицировании. И, наоборот, размер поствакцинального рубчика от 6 до 10 мм свидетельствует о возможности развития эффективного иммунного ответа и формирования положительной гипоергической пробы Манту.
На интенсивность туберкулиновых реакций могут влиять различные факторы, усиливающие или ослабляющие проявление аллергии.
Повышениетуберкулиновой чувствительности отмечается при бронхиальной астме, базедовой болезни, ревматизме, бруцеллезе, пневмонии, скарлатине, обострении хронических заболеваний (тонзиллит, аденоиды, гепатит, холецистит). Туберкулиновые реакции более выражены у детей с предшествующими осложнениями при вакцинации БЦЖ.
Снижениеили угасание туберкулиновой чувствительности отмечается на последних стадиях ВИЧ-инфекции, при кори, коклюше, малярии, вирусном гепатите, раке, лимфогранулематозе, микседеме, белковом голодании, при применении антигистаминных препаратов, кортикостероидных гормонов, витаминов А, С, D, после вакцинации против полиомиелита, кори.
При проведении туберкулинодиагностики в детских коллективах выявляют детей, которые имеют высокий риск заболевания туберкулезом. Это дети у которых определяется:
§ вираж туберкулиновых проб;
§ нарастание туберкулиновой чувствительности;
§ гиперергические пробы Манту.
Вираж – это переход от отрицательной туберкулиновой пробы к положительной впервые в жизни. Вираж туберкулиновых проб свидетельствует о первичном инфицировании МБТ и опасности развития заболевания. У 50-60 % детей раннего возраста после вакцинации в роддоме и у 30-40 % школьников после ревакцинации БЦЖ регистрируются отрицательные туберкулиновые пробы, поэтому первая регистрация положительной пробы Манту отражает появление иммунных клеток в организме в результате внедрения туберкулезных микобактерий в организм.
Нарастание туберкулиновой чувствительности – это увеличение размера папулы по сравнению с предыдущим годом на 6 мм и более. Нарастание туберкулиновой чувствительности тоже расценивается как вираж, то есть отображает момент первичного инфицирования. Рост размера папулы при этом отражает увеличение количества иммунных клеток в результате инфицирования.
Гиперергические пробы Манту. Гиперергической считается проба с размером папулы более 17 мм у детей и 21 мм у взрослых, а также при папуле любых размеров, но с наличием везикулы, некроза, лимфангита. Гиперергические пробы означают бурную реакцию организма на внедрение (размножение) в организме вирулентных МБТ.
Детей с такими изменениями следует направить на консультацию фтизиатра. Кроме того, к фтизиатру следует направить детей у которых определяется:
1. Постепенное нарастание чувствительности к туберкулину (увеличение размеров папулы) в течение нескольких лет;
2. Монотонная чувствительность к туберкулину в сочетании с двумя и больше неспецифическими факторами риска относительно заболевания туберкулезом
Положительная проба Манту у взрослых лиц не имеет существенного значения для диагностики туберкулеза и свидетельствует только об инфицировании, произошедшем в разные периоды жизни. Отрицательный результат туберкулинодиагностики часто встречается при туберкулезе у ВИЧ-инфицированных лиц с глубоким угнетением иммунитета, когда иммунная система уже не может синтезировать иммунные клетки и антитела.
Вопросы для самоконтроля
1. Какие симптомы входят в синдром интоксикации?
2. Какие жалобы больного свидетельствуют о поражении респираторной системы?
3. Какой характер носит кашель при развитии туберкулеза легких?
4. Какие анамнестические данные указывают на вероятность развития туберкулеза?
5. Какие сопутствующие заболевания являются факторами риска для развития туберкулеза?
6. Что нужно сделать, если у больного имеется кашель с мокротой больше 2 недель?
7. Как называются красные палочки, которые выявляются при микроскопии мазка мокроты у больных туберкулезом?
8. Как нужно окрасить мазок мокроты для исследования на наличие КУБ?
9. Какие изменения в общем анализе крови являются характерными для туберкулеза?
10. Что такое туберкулин?
11. В какую часть тела вводится туберкулин?
12. Через сколько часов нужно учитывать результат туберкулинодиагностики?
13. Кому проводится проба Манту с 2 ТЕ?
14. Как часто проводится проба Манту с 2 ТЕ?
15. Какая иммунологическая реакция лежит в основе туберкулинодиагностики?
16. Какие пробы Манту относят к гиперергическим?
17. Что такое «бустер-эффект»?
18. Какие результаты пробы Манту являются показаниями для выделения обследуемых в группу риска?
Источник
Вакцинацию проводят с целью формирования иммунитета к болезни. Выработка специфических антител уменьшает риск заражения, а в случае заболевания — ослабляет его последствия. Часто после введения профилактических препаратов возникает повышенная иммунная реакция, которую называют поствакцинальной аллергией.
Причины поствакцинальной аллергии
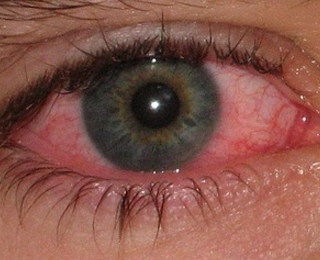 Поствакцинальную аллергию относят к неспецифическим осложнениям после вакцинации.
Поствакцинальную аллергию относят к неспецифическим осложнениям после вакцинации.
Аллергические осложнения могут появиться из-за вводимого препарата. Способность вакцины вызывать повышенную реакцию, т.е. ее реактогенные свойства, зависит от ее состава. Щадящими по составу препарата являются следующие прививки:
- прививки полиовакциной;
- против гепатита В;
- против свинки;
- против краснухи;
- против кори и т.д.
Более реактогенными считаются БЦЖ (вакцина против туберкулеза) И АКДС-вакцины (против дифтерии, столбняка и коклюша).
Причиной поствакцинальной аллергии могут быть индивидуальные особенности организма: скрытые патологии, генетическая предрасположенность к гиперчувствительности, аутоиммунные патологии, конституциональные особенности человека (рост, вес).
Иногда осложнения вызваны нарушением технологии проведения прививки: неправильно подобранной дозировки препарата, нарушения санитарно-гигиенических норм, ошибочного введения препарата внутрикожно/подкожно и т.д.
Симптомы поствакцинальной аллергии
Повышенная чувствительность организма к вакцине проявляется в виде следующих симптомов:
- дерматита;
- крапивницы;
- зуда;
-
 лихорадки;
лихорадки; - отечности;
- отека Квинке;
- бронхиальной астмы;
- конъюнктивита.
Диагноз поствакцинальной аллергии устанавливается только после полного исключения всех других потенциальных причин повышенной гиперчувствительности.
Все проявления симптомов поствакцинальной аллергии делятся на две группы:
- аллергические реакции немедленного типа;
- аллергические реакции замедленного типа.
Их основные отличия заключаются во времени проявления первых симптомов иммунной реакции после контакта с аллергеном и стремительности развития заболевания. Так, при поствакцинальной аллергии немедленного типа симптомы возникают сразу после введения препарата либо в течение короткого промежутка времени.
К симптомам реакции такого типа относятся:
- анафилактический шок;
- бронхиальная астма аллергического типа;
- аллергические кожные воспаления.
Аллергия на вакцину замедленного типа проявляется в виде:
- аллергических дерматитов;
- конъюнктивитов аллергического типа;
- туберкулиновой реакции.
Первые симптомы поствакцинальной аллергии замедленного типа могут проявиться в течение более длительного времени (суток и более).
От типа иммунной реакции зависит дальнейший план лечения поствакцинальной аллергии.
Туберкулиновые пробы. Проба Манту
Для диагностики и постановки диагноза туберкулеза проводятся специфические диагностические пробы, называющиеся туберкулиновыми.
Одним из популярных туберкулиновых тестов является проба Манту.
Такая проба проводится детям и подросткам ежегодно.
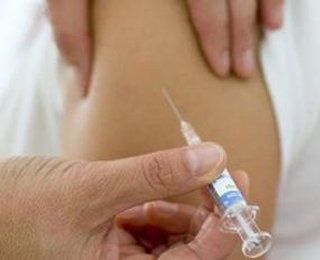 0,1 мл раствора туберкулина вводится в верхний слой кожи с помощью шприца на предварительно продезинфицированный участок тела.
0,1 мл раствора туберкулина вводится в верхний слой кожи с помощью шприца на предварительно продезинфицированный участок тела.
Врач, медсестра или фельдшер оценивают реакцию следующим образом:
- отрицательная (инфильтрат отсутствует);
- сомнительная (инфильтрат размером до 4 мм либо наличие отека);
- положительная (инфильтрат более 5мм);
- резко положительная (инфильтрат диаметром 17 мм и более у детей, 21 мм и более — у взрослых, наличие гнойного воспаления).
Поствакцинальная аллергия выражается диаметром инфильтрата в 12-16 мм.
Пациенты с ярко выраженной поствакцинальной реакцией склонны к повышенному риску заболевания туберкулезом.
Лечение поставкцинальной аллергии
В зависимости от тяжести клинических проявлений врач-иммунолог подбирает оптимальное лечение поствакцинальной аллергии. Обычно курс приема препаратов проводится 1-2 недели. При проявлении поствакцинальных аллергических реакций обычно назначаются антигистаминные препараты, в более тяжелых случаях — глюкокортикоидные, гормональные.
Пациенты с выраженными осложнениями нуждаются в наблюдении специалистов в диспансере.
Если аллергическая реакция тяжелой формы развивается стремительно, как реакция немедленного типа, нужно срочно вызвать бригаду скорой медицинской помощи. Как следствие развития такой иммунной реакции может возникнуть состояние анафилактического шока у больного.
Для оказания первой помощи больному в состоянии анафилактического шока необходимо в первую очередь нормализовать давление и дыхательные функции. При остановке дыхания, его ослаблении и потере сознания проводится реанимация: непрямой массаж сердца, искусственное дыхание.
Такое состояние как анафилактический шок ликвидируется путем введения больному дозы адреналина.
Профилактические меры
 Для проведения профилактики возникновения поствакцинальной аллергии важно учитывать время проведения вакцинации. Следует пересмотреть календарь прививок и убедиться в оптимальности подобранного времени: аллергиков лучше прививать зимой, т.к. весной и летом существует высокий риск возникновения аллергии на пыльцу растений.
Для проведения профилактики возникновения поствакцинальной аллергии важно учитывать время проведения вакцинации. Следует пересмотреть календарь прививок и убедиться в оптимальности подобранного времени: аллергиков лучше прививать зимой, т.к. весной и летом существует высокий риск возникновения аллергии на пыльцу растений.
Пациентам, склонным к респираторным заболеваниям, во избежание осложнений прививки следует отложить до теплого времени года. Важно учитывать последовательность проведения прививок.
Вакцинации нельзя проводить во время обострения инфекционных заболеваний.
Противопоказанием является первичный иммунодефицит.
Стоит избежать вакцинации в период микробной и вирусной обремененности (например, при повышенном стрессе и одновременной смене обстановки во время поступления в учебные учреждения, устройства на новую работу).
Поствакцинальная аллергия является противопоказанием к использованию данной вакцины пациентом в будущем.
Автор: Алена Килич
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Симптомы и лечение грибковой аллергии.
Как правильно диагностировать и лечить данный тип аллергии.
Вследствие чего возникает подобное заболевание.
Этот напиток вызывает не только похмелье. Узнайте, как отличить последствия чрезмерного потребления с болезнью.
Источник
ПОСТВАКЦИНАЛЬНАЯ АЛЛЕРГИЯ (лат. post после + vaccinus коровий; аллергия) — повышенная реакция организма на введение профилактических препаратов.
Введение в организм профилактических препаратов (подкожно, внутримышечно, внутрикожно, аэрогенно и через рот), как правило, заканчивается формированием специфического иммунитета (см.). При этом в организме человека появляются специфические антитела (см.) и активируются клеточные механизмы иммунитета, что ведет к повышению резистентности к данному инфекционному агенту и одновременно уровня неспецифической реактивности организма к другим возбудителям. В основе П. а. лежит специфическая реакция между антигеном и антителом и антигеном и сенсибилизированными клетками, возникающая при повторном введении антигена. Проявления этой реакции зависят от степени повышения реактивности организма (см.), характера и качества профилактического препарата (живая или убитая, вирусная или бактериальная вакцина, сыворотка животных или человека), кратности и интервалов введения препарата.
Календарь обязательных профилактических прививок против инф. болезней, действующий в СССР (см. Иммунизация, календарь прививок), предусматривает иммунизацию детей против туберкулеза (см.), полиомиелита (см.), столбняка (см.), дифтерии (см.), коклюша (см.), паротита (см.), кори (см.) и др.
Каждый профилактический препарат, даже моновакцина, содержит несколько антигенов, которые вызывают реакцию клеток специальных органов защиты организма и соответствующую реакцию всех клеток организма независимо от того, какую функцию они выполняют в нем.
В нек-рых случаях первичное введение антигена вызывает типичную клинически выраженную аллергическую реакцию. Все проявления П. а. можно разделить на две группы — аллергические реакции немедленного типа и аллергические реакции замедленного типа (см. Аллергия). Оба типа этих реакций при известных условиях могут наблюдаться одновременно и даже на один и тот же антиген. При применении профилактических препаратов реакции П. а. немедленного типа возникают чаще при введении гетерогенных сывороток с профилактической (напр., профилактика столбняка) и леч. целями (напр., лечение бешенства, гриппа), при повторном введении вирусных, бактериальных, грибковых антигенов и белковых фракций гельминтов. Реакции П. а. немедленного типа, как правило, вызывают мелкодисперсные антигены при определенных методах введения их в организм. Они возникают у человека при введении бактериальных и вирусных антигенов в случаях появления в их сыворотке антител класса IgE. Бактериальные полисахариды также могут давать положительные кожные аллергические реакции немедленного типа.
Выделение медиаторов аллергических реакций немедленного типа (см. Медиаторы аллергических реакций) может быть не только в результате реакции антигена и антитела (см. Антиген — антитело реакция), но и при первичном введении белковых фракций гельминтов, а также действии токсичных продуктов бактерий на тучные клетки и базофилы. В этом плане особый интерес представляют компоненты нек-рых видов бактерий, по данным А. К. Акатова (1977), — стрептококков и стафилококков, которые вступают в реакцию с нек-рыми классами иммуноглобулинов человека и животных при первой встрече.
Реакции П. а. замедленного типа возникают после повторного введения в организм бактериальных анатоксинов с адъювантами, АКДС-вак-цины (адсорбированная коклюшно-дифтерийно-столбнячная) , корпускулярных вакцин и после однократного или двукратного введения живых вирусных риккетсиозных и бактериальных вакцин. В основе реакций П. а. замедленного типа лежит взаимодействие вводимого в организм антигена-вакцины с предварительно сенсибилизированными Т-лимфоцитами. Положительную кожную реакцию замедленного типа, возникающую при туберкулезе, сибирской язве, туляремии, клещевом энцефалите и других инфекциях, часто отождествляют с состоянием приобретенного иммунитета. В ряде случаев такая реакция кожи на антиген может возникнуть у животного, находящегося в состоянии повышенной чувствительности к бактериальным токсинам. Если этому животному ввести несмертельную дозу бактериального экзотоксина, то оно погибнет. Подобный тип повышенной чувствительности И. Л. Кричевспий и Н. В. Галанова (1934) назвали инфекционной аллергией (см.). Иногда используемые при иммунизации вакцины с высокими аллергенными свойствами не вызывают иммунитет, а сенсибилизируют организм. Так, в 1948 г. в г. Киото (Япония) с целью иммунизации против дифтерии был использован недостаточно обезвреженный анатоксин. Первое его введение не вызвало аллергических реакций, но сенсибилизировало детей к дифтерийному токсину. Вторичное введение дифтерийного анатоксина вызвало спустя 1—2 дня заболевание 606 детей с типичной интоксикацией, из к-рых 68 умерло. У больных была выявлена отрицательная реакция Шика, свидетельствовавшая, что в их крови был антитоксин в титрах, достаточных, чтобы нейтрализовать малую дозу токсина; однако нейтрализации токсина не произошло, т. к. организм находился в состоянии повышенной чувствительности к дифтерийному токсину типа инфекционной аллергии по Кричевскому.
Введение в организм живого вируса гриппа в качестве вакцины влечет за собой размножение его в клетках дыхательных путей. Создаются условия для образования состояния повышенной чувствительности к вирусу гриппа. В крови появляются специфические антитела против этого вируса, но иммунитета не создается, т. к. организм длительное время находится в состоянии повышенной чувствительности к нему.
В качестве вакцины против скарлатины применялся стрептококковый токсин, который был включен как 4-й компонент в вакцину АКДС. Введение препарата обеспечило выраженный иммунитет против столбняка, дифтерии и коклюша, но иммунитет против скарлатины не был получен, т. к. скарлатинозный токсин вызывает сенсибилизацию организма типа инфекционной аллергии.
Для профилактики аллергических реакций разработаны показания и противопоказания к применению убитых и живых вакцин (см. Вакцинация, Иммунизация).
Введение профилактических препаратов строго регламентировано.
Принципы лечения аллергических болезней, вызванных микробными аллергенами, включают специфические и неспецифические методы (см. Гипосенсибилизация).
См. также Аллергические болезни.
Библиография: Акатов А. К. Белок А золотистого стафилококка, Журн, микр., эпид, и иммун., № 5, с. 5, 1977; Беклемишев Н. Д. и С у х о д о е-в а Г. С. Аллергия к микробам в клинике и эксперименте, с. 260, М., 1979; Иммунотерапия при аллергии к микробам, под ред. Н. Д. Беклемишева, с. 260, Алма-Ата, 1980; Кравченко А. Т. Природа аллергических реакций кожи, Журн, микр., эпид, и иммун., № 7, с. 79, 1966; Кравченко А. Т. и Галанова Н. В. Третий фактор приобретенного иммунитета, Иммунитет и аллергия клеток, с. 198, М., 1948; К р и ч e fi-ски й И. JI. и Галанова Н. В. Новые пути изучения иммунитета и аллергии при инфекционных заболеваниях, Журн, микр., эпид. Pi иммун., т. 14, № 5, с. 698, 1935; М а янский А. Н. Иммунологические и неиммунологические механизмы в проявлениях инфекционной аллергии, там же, № 5, с. 14, 1979; Фирсанов В. И. и Кравченко А. Т. Инфекционная аллергия, там же, № 12, с. 78, 1969; Kurokawa М. a. Murata H. On the toxicity of the «toxoid» preparation responsible for the Kyoto catastrophe in 1948, Jap. J. med. Sci. Biol., v. 14, p. 249, 1961.
А. Т. Кравченко.
Источник


