Причины заболевания аллергией пищевой и лечение

Пищевая аллергия характеризуется повышенной чувствительностью организма к пищевым продуктам и развитием признаков непереносимости пищи, вызванных реакцией иммунной системы.
Хорошо известно, что механизмы непереносимости пищевых продуктов весьма разнообразны. Реакции на пищу, имеющие аллергическую природу, встречаются значительно реже, чем считают многие.
Пищевая аллергия, как правило, впервые развивается в детском возрасте.
Среди людей с заболеваниями желудочно-кишечного тракта и желчевыводящей системы распространенность аллергии к продуктам питания выше, чем среди лиц, не страдающих этими заболеваниями (Ногаллер А., 1983).
Среди реакций непереносимости пищевых продуктов можно выделить реакции на пищу, имеющие токсический и нетоксический характер.
Токсические реакции развиваются после употребления пищевых продуктов, содержащих в виде примесей токсические вещества. Проявления этих реакций и степень их тяжести зависят от дозы и химических свойств токсических соединений, а не от вида пищевого продукта.
Среди нетоксических реакций на пищу выделяют два основных вида непереносимости, различающихся механизмами развития:
1) реакции на пищевые продукты, обусловленные нарушениями в системе иммунитета (пищевая аллергия),
2) реакции не иммунологического характера (пищевая непереносимость).
Пищевая непереносимость может развиваться при заболеваниях желудочно-кишечного тракта, желчевыводящей системы, эндокринной патологии, врожденных и приобретенных ферментопатиях и других заболеваниях, не связанных с нарушениями в системе иммунитета.
При нормальном функционировании желудочно-кишечного тракта и желчевыводящей системы аллергизация к пищевым продуктам не развивается.
Важное значение в формировании повышенной чувствительности к пищевым продуктам имеет генетическая предрасположенность к аллергии.
Как показали исследования, примерно у половины больных, страдающих пищевой аллергией, имеется отягощенный семейный или собственный аллергологический анамнез.
Это означает, что либо они сами страдают какими-либо аллергическими заболеваниями (поллиноз, атопическая бронхиальная астма), либо страдают их ближайшие родственники (родители, братья, бабушки и т.д.).
Формирование аллергии в детском возрасте
Формированию пищевой аллергии способствуют нарушения питания у женщины во время беременности и кормления (злоупотребление определенными продуктами, обладающими выраженной аллергизирующей активностью: рыба, яйца, орехи, молоко и др.).
Провоцирующими факторами развития заболевания являются
- ранний перевод ребенка на искусственное вскармливание;
- нарушения питания у детей, выражающиеся в несоответствии объема и соотношения пищевых ингредиентов весу и возрасту ребенка;
- сопутствующие заболевания желудочно-кишечного тракта,
- заболевания печени и желчевыводящих путей и др.
Нормальное переваривание и всасывание пищевых продуктов обеспечивается состоянием эндокринной системы, строением и функцией желудочно-кишечного тракта, желчевыводящей системы, составом и объемом пищеварительных соков, составом микрофлоры кишечника, состоянием местного иммунитета слизистой кишечника (лимфоидная ткань, секреторные иммуноглобулины и т. д.) и другими факторами.
В норме пищевые продукты расщепляются до соединений, не обладающих аллергизирующими свойствами, а кишечная стенка является непроницаемой для нерасщепленных продуктов.
Причины возникновения у взрослых
Развитие пищевой аллергии провоцируется общими для взрослых и детей факторами.
- В первую очередь это повышение проницаемости стенки кишечника, которое отмечается при воспалительных заболеваниях желудочно-кишечного тракта.
- Нарушение (снижение или ускорение) всасывания пищевых соединений может быть обусловлено нарушением этапов переваривания при недостаточной функции поджелудочной железы, недостаточности ферментов, дискинезии желчевыводящих путей и кишечника и др.
- Беспорядочное питание, редкие или частые приемы пищи приводят к нарушению секреции желудка, развитию гастрита и другим расстройствам, вызывающим формирование пищевой аллергии или псевдоаллергии.
- На формирование повышенной чувствительности к пищевым продуктам белковой природы оказывает влияние не только количество принятой пищи и нарушения диеты, но и кислотность желудочного сока (Уголев А., 1985).
В основе истинных аллергических реакций на пищевые продукты лежит повышенная чувствительность и иммунный ответ на повторное введение пищевого аллергена. Когда пищевой продукт поступает в организм впервые, то в кровоток попадают антигены пищи, в ответ на которые в организме начинают синтезироваться антитела, относящиеся к классу иммуноглобулинов A. У здорового человека всасывание антигена пищевого продукта и поступление его в кровоток обеспечивает «равнодушие» иммунной системы при последующем попадании его в организм, и этот процесс находится под генетическим контролем.
Пищевая аллергия может развиваться при генетической предрасположенности к формированию аллергии на пищевые антигены с участием антител класса иммуноглобулинов E.
Иногда аллергия может развиваться на некоторые пищевые добавки, особенно азо-красители (в частности, тартразин).
Нередко причиной развития псевдоаллергической реакции на пищевые продукты является не сам продукт, а различные химические добавки, вносимые для улучшения вкуса, запаха, цвета и обеспечивающие длительность хранения. К разряду пищевых добавок относится большая группа веществ: красители, ароматизаторы, антиоксиданты, эмульгаторы, ферменты, загустители, бактериостатические вещества, консерванты и др.
Среди наиболее распространенных пищевых красителей можно упомянуть тартразин, обеспечивающий оранжево-желтое окрашивание продукта; нитрит натрия, сохраняющий красный цвет у мясных продуктов, и др. Для консервирования применяют глютамат натрия, салицилаты, в частности ацетилсалициловую кислоту, и др.
Вазоактивный амин — бетафенилэтиламин, содержащийся в шоколаде, в продуктах, подвергающихся ферментированию (например, сырах), ферментированных бобах какао, вызывает псевдоаллергические реакции.
Проявления заболевания разнообразны по форме, локализации, степени тяжести и прогноза.
Наиболее ранним и типичным проявлением истинной пищевой аллергии является развитие ротового аллергического синдрома. Он характеризуется появлением зуда в полости рта, онемением и/или чувством «распирания» языка, твердого и/или мягкого неба, отечностью слизистой полости рта после употребления виновного пищевого аллергена.
К наиболее частым желудочно-кишечным проявлениям заболевания относятся:
- рвота
- колики
- потеря аппетита
- запоры
- диарея
- аллергический энтероколит.
Рвота при пищевой аллергии может возникать за время от нескольких минут до 4—6 часов после приема пищи, чаще больного рвет съеденной пищей. Иногда рвота принимает упорный характер. Возникновение рвоты в основном связано с сокращением привратника при попадании пищевого аллергена в желудок.
Аллергические коликообразные боли в животе могут наблюдаться сразу после приема пищи или спустя несколько часов и обусловлены спазмом гладкой мускулатуры кишечника. Боли в животе носят, как правило, выраженный характер. Боли в животе при пищевой аллергии могут быть и не столь интенсивными, но постоянными, сопровождаются снижением аппетита, наличием слизи в стуле и другими расстройствами.
Отсутствие аппетита может быть избирательным по отношению к причинно-значимому пищевому аллергену либо может отмечаться общее снижение аппетита. Запоры при пищевой аллергии обусловлены спазмом гладких мышц разных участков кишечника.
Частый, жидкий стул, появляющийся после приема причинно-значимого пищевого аллергена, является одним из наиболее распространенных признаков пищевой аллергии как у взрослых, так и у детей. Особенно часто диарея наблюдается при пищевой аллергии к молоку.
Аллергический энтероколит при этом заболевании характеризуется резкими болями в животе, наличием метеоризма, жидким стулом с отхождением стекловидной слизи. Больные с аллергическим энтероколитом жалуются на резкую слабость, снижение аппетита, головную боль, головокружение.
Кожные проявления, или аллергодерматозы, при пищевой аллергии распространены наиболее широко, причем как у взрослых, так и у детей.
Для истинной пищевой аллергии наиболее характерными кожными проявлениями являются
Аллергический ринит при заболевании характеризуется появлением обильных слизисто-водянистых выделений из носа, иногда заложенностью носа и затруднением носового дыхания.
Симптомы пищевой аллергии у грудничков
У детей до года одним из первых признаков болезни могут служить
- упорные опрелости при тщательном уходе за кожей,
- появление дерматита вокруг заднепроходного отверстия и зуда вокруг заднего прохода, возникающих после кормления.
Локализация кожных изменений различна, но чаще они появляются сначала в области лица, а затем могут распространяться по всей поверхности кожи. В начале заболевания при пищевой аллергии выявляется четкая связь кожных обострений с приемом причиннозначимого пищевого аллергена, но со временем аллергические изменения со стороны кожи приобретают стойкий характер и постоянно рецидивирующее течение, что затрудняет определение причинного фактора.
Диагноз пищевой аллергии во всех вышеуказанных случаях устанавливается на основании осмотра и опроса больного, а также результатов специфического аллергологического обследования с пищевыми аллергенами, и при полном исчезновении проявлений пищевой аллергии после назначения элиминационной (то есть не содержащей аллергенов) диеты.
Нередко под маской пищевой аллергии скрываются заболевания желудочно-кишечного тракта или приобретенные ферментопатии, глистные инвазии, психические заболевания и др.
Цитологическое исследование мазков (отпечатков) со слизистых (полость носа, конъюнктивы, мокрота и др.) представляет собой доступный тест, позволяющий косвенно уточнить природу реакции (аллергическую, инфекционную или другую).
Кожные тесты с пищевыми аллергенами следует обязательно включать в план обследования больных с пищевой аллергией.
Провокационные тесты относят к наиболее достоверным методам диагностики аллергии. Учитывая, что эти тесты могут привести к развитию тяжелой системной реакции, их рекомендуется проводить только в условиях стационара или амбулаторно, в аллергологическом кабинете, существующем на базе многопрофильного стационара с отделением интенсивной терапии.
За две недели до проведения провокационного теста назначается диета с исключением предполагаемых причинных пищевых аллергенов. Провокационный тест проводится утром, натощак, на фоне общего хорошего самочувствия больного. В качестве пищевых аллергенов могут использоваться сухие или лиофилизированные пищевые продукты (сухое молоко, яичный порошок, мука, орехи, мясо и т. д.). Предполагаемый пищевой аллерген (8 мг), заключенный в капсулу (например, желатиновую), дают проглотить больному, после чего в течение 24 часов наблюдают за ним, фиксируя субъективные и объективные показатели: жалобы, состояние кожных покровов и слизистых, колебания артериального давления, частоту сердечных сокращений и др.
Если в течение 24 часов признаки пищевой аллергии не появляются, тест повторяют через сутки, но дозу вводимого аллергена увеличивают до 20 мг. В случае отрицательного результата тест повторяют через сутки, каждый раз удваивая дозу вводимого пищевого сухого продукта, постепенно доводя ее до 8000 мг, что соответствует 100 г исходного пищевого продукта. Если после введения 8000 мг пищевого аллергена реакции не последует, тестирование прекращают и считают, что испытуемый продукт не является пищевым аллергеном у данного больного.
Маленьким детям, которые не могут проглотить капсулу, пищевой аллерген можно добавить в пищу. Схема проведения провокационных тестов у детей такая же, как у взрослых, но доза вводимых пищевых аллергенов колеблется от 8 мг до 2000 мг.
При пищевой аллергии признаки непереносимости, как правило, появляются через 2—12 часов после провокационного введения пищевого продукта: кожные высыпания, желудочно-кишечные проявления и т. д. Провокационные тесты не назначаются с теми продуктами, которые могут вызвать тяжелые системные реакции. Метод «гемокод» для диагностики истинной пищевой аллергии применяться не может, так как с его помощью нельзя выявлять специфические аллергические антитела к пищевым продуктам. К наиболее информативным исследованиям, позволяющим выявлять пищевую аллергию, относятся:
- радиоаллергосорбентный тест (РАСТ);
- иммуноферментный анализ (ИФА);
- тест с использованием САР-system, MAST-CLA-system.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Основными принципами лечения пищевой аллергии являются комплексный подход и этапность в проведении терапии, направленные как на устранение признаков аллергии, так и на профилактику обострений. Важнейшее значение имеет назначение адекватного рационального питания, соответствующего по объему и соотношению пищевых ингредиентов возрасту больного, его весу, сопутствующим соматическим заболеваниям и другим факторам.
При истинной пищевой аллергии, как и при любом другом аллергическом заболевании, применяются специфические и неспецифические методы лечения. Неспецифические методы лечения направлены на устранение признаков развившегося заболевания и на профилактику обострений.
При острых распространенных проявлениях пищевой аллергии антигистаминные препараты I поколения (тавегил, супрастин) вводят через рот в виде таблеток.
При проявлениях легкой и средней степени тяжести чаще применяют антигистаминные препараты нового поколения:
К специфическим методам лечения пищевой аллергии относятся исключение пищевого аллергена и АСИТ (аллергенспецифическая иммунотерапия).
Исключение из рациона причинно-значимого пищевого аллергена относится к основным методам лечения пищевой аллергии, а в случаях, когда она развивается к редко употребляемым пищевым продуктам (например, клубнике, шоколаду, крабам и т. п.), может быть признано единственным эффективным методом лечения.
Диета требует исключения из рациона не только конкретного пищевого продукта, ответственного за развитие пищевой аллергии, но и любых других, в состав которых он входит, даже в следовых количествах.
При назначении диеты необходимо строго следить за тем, чтобы рацион больного соответствовал по объему и соотношению пищевых ингредиентов, его весу и возрасту.
Аллергенспецифическая иммунотерапия (АСИТ) при пищевой аллергии проводится лишь в том случае, когда пищевой продукт является жизненно необходимым (например, аллергия к молоку у детей).
Подробнее о питании при аллергиях можно прочесть в нашей статье «Гипоаллергенная диета»
Источник
Пищевая аллергия – это реакция иммунитета на определенные продукты питания, развитие симптома личной непереносимости компонентов пищи.
Аллергеном выступает еда, которую мы употребляем каждый день. Хотя специалисты в данной области уверены, что аллергия на продукты питания встречается редко.
Восприимчивость организма к химическим веществам, которые содержит пища, зависит от состояния иммунитета. Ответ организма на аллерген развивает при вступлении в реакцию иммуноглобулина Е и компонентов. Заболевание бывает выраженного и скрытого типа.
Выраженная аллергия проявляется после приема пищи. Скрытый тип заболевания более активный и имеет свойство накапливаться, часто приводит к хроническому течению болезни, на начальном этапе симптомы не проявляются.
Причины появления аллергии
Росту заболевания пищевой аллергией оказывает содействие излишнее питание, однообразное, употребление в пищу консервации, которые содержат много красителей и усилителей вкуса.
Многие из них могут взаимодействовать с белками, в итоге чего образуются компоненты, имеющие антигенные свойства. Например, общеизвестны случаи бронхиальной астмы и крапивницы у людей, использующих в еду таблетки, включающие лимонный пигмент тартразин.
Опытным путем также зафиксировано, что при прибавлении в пищу ферментных веществ, производящихся из гриба аспергилла, в человеческой крови возникают антитела.
Причины заболевания могут быть следующие:
- наследственная и генетическая предрасположенность (обосновано, что если кто-то из родных людей мучается аллергическими проявлениями, то это болезнь перейдет по наследству);
- человек имеет вредные привычки (курение, злоупотребление спиртными напитками способствуют развитию гастрита и других проблем с пищеварением);
- несоблюдение правильного питания (кто питается однообразно, или ест сухомятку, риск развития аллергии увеличивается);
- продукты питания, содержащие усилители, красители, канцерогены (эти компоненты организм воспринимает как чужеродное тело, и иммунитет отвечает на их появление ответной реакцией);
- беременная женщина много употребляет продуктов, способных вызвать аллергию у ребенка;
- ранний прикорм грудного ребенка;
- прием лекарственных препаратов для лечения малыша на первом году жизни;
- врождённые аномалии пищеварительной системы (печень, желудок);
- заболевания щитовидной железы у женщин.
Аллергия на органические соли сернистой кислоты – эти вещества используют для яркости цвета готовых блюд. При употреблении в пищу появляется задержки в дыхании и развивается аллергический шок. Сульфиты вызывают тяжелые приступы удушья.
Симптомы
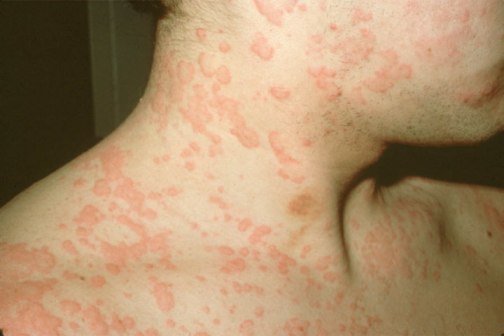
Симптоматика аллергии достаточно разнообразна по своему характеру и месту расположения:
- кожные реакции: кожа сохнет, появляется сыпь и покраснение (см. фото выше), сильно чешется;
- со стороны органов дыхания: аллергический насморк, нос закладывает, чихание, кашель, в отдельных случаях с отделением мокроты, наблюдается отек глотки, увеличивается слезоточивость, трудное дыхание, астма;
- со стороны органов пищеварения: рвота, расстройство кишечника, тянущая боль в животе;
- бессонница.
- небольшое увеличение температуры тела.
- гипертония и гипотония.
Диагностика заболевания
Для постановки диагноза проводят медицинские тесты и тест на аллергию.
Большой смысл содержит составленный анамнез, который содержит знания о выявлении ранее аллергических реакций, особенности течения болезни, условие работы, бытовые условия, использование химии и т.д.
Диагностику в данном случае проводит аллерголог.
При сборе анамнеза доктор проверяет:
- наследственный фактор (присутствие заболевания у родных больного);
- при введении вакцины смотрят реакцию непереносимости на лекарство;
- влияние климатических условий;
- иммуноферментный анализ, исследование антител;
- воздействие различных нагрузок, стрессовых ситуаций;
- наличие вирусных заболеваний;
- проверяют связь с вынашиванием ребенка, родами, гинекологическими заболеваниями;
- какие продукты употреблял пациент, использование бытовой химии, наличие домашних животных, имеются ли комнатные растения, ковры, шерстяные одеяла.
Проводится наблюдение больных на допустимость появления аллергических реакций при приеме конкретных продуктов. Для специфического обследования требуется ведение пациентом пищевого дневника, куда фиксируют часы приема еды, ее ингредиенты, число пищевых продуктов, метод готовки, и появления нежелательной реакции.
Диагностирование подобных проявлений длится продолжительное время, потому в разных ситуациях требуется введение записей на протяжении 1 месяца. Дополнительно, в записях нужно фиксировать дозу лекарств, стрессовые и другие причины, способные влиять на организм.
При обнаружении пищевого аллергена его элиминируют из пищевого рациона, а восстановление признаков заболевания после вторичного приема аллергического продукта помогает поставить точный диагноз.
Иногда пищевая непереносимость не связана с продукта питания. Причина в дисбактериозе и связана с другими патологиями внутренних органов.
Лечение пищевой аллергии у взрослых
Первая помощь при аллергии – выведение аллергенов из желудка и кишечника с помощью гелевидного энтеросорбента Энтеросгель.
Насыщенный водой гель мягко очищает слизистую от аллергенов. Энтеросгель не прилипает к слизистой, а бережно обволакивает и способствует восстановлению.
Собранные аллергены надежно удерживаются в глобулярной структуре геля и выводятся из организма. Прочие порошковые сорбенты имеют мельчайшие частицы, которые, как пыль, забиваются в ворсинках стенок кишечника, травмируют и препятствуют восстановлению слизистой.
Поэтому гелевидный энтерсорбент Энтеросгель – правильный выбор при аллергии у взрослых и детей с первого дня жизни.

Далее назначение элюминационной диеты является основным способом для терапии заболевания у взрослых.
Что означает эта диета?
Пациенту следует из ежедневного рациона исключить продукты, вызывающие аллергию. Это терапия является эффективной и в основном дает положительный исход.
- желательно повысить процентное содержание в рационе человека растительных масел и намного сократить использование животных жиров;
- нужно потреблять сорбенты, которые притягивают на себя токсичные вещества и выводят их организма, содержится их много в отрубях, фруктах и овощах. Все блюда следует готовить на пару, тушить, варить, запекать, но не жарить;
- сократить потребление соли и острых продуктов. Когда назначается пациенту строгая диета, то рекомендуется проследить за тем, чтобы наличие всех ее пищевых составляющих строго подходило его возрасту и массе.
При выполнении всех указаний врача и соблюдении этой диеты, улучшение самочувствия происходит на 4-6 дни.
Медикаментозное лечение

Ведущий принцип излечения от аллергических проявлений считается комплексная терапия, которая кроме диеты требует лекарственного назначения.
Для лечения аллергии применяют следующие медикаменты:
- антигистаминные, их используют для профилактики заболевания;
- глюкокортикоиды назначают при затяжных формах болезни. Курс их приема напрямую зависит от уровня тяжести аллергии и составит 3-14 дней;
- препараты Кромоглин, Кром-Аллерг, Лекролин, Ифирал,, Вивидрин, Интал, Кромолин, Талеум, Кузикром, Кромоген прописывают для внутреннего приема перед приемом пищи и принимают их длительное время;
- адреналин применяют при анафилактическом шоке, всегда должен быть в домашней аптечке. Если приступы заболевания происходят достаточно часто, протекают тяжело, назначается иммунологическая терапия. Этот метод значительно снижает проявление заболевания, а в некоторых случаях избавляет от него.
При сильных кожных проявлениях назначают следующие препараты:
- для введения внутривенно используют Хлорид кальция и Тиосульфат натрия, они способны выводить аллерген из организма;
- при большом высыпании назначают «Преднизолон» или «Дексапос»;
- назначается препараты против проявления аллергии: «Дермадрин», «Супростилин», «Мебгидролин», «Тавегил», — продолжительность эффекта от лекарств короткий, вызывают сонливость;
- «Зиртек», Цетрин», «Кларитин» — препараты с длительным действием, после приема сонливость не возникает;
- «Фексофаст», «Алтива», Эриус», — обладают наименьшее число нежелательных эффектов, долгий срок действия;
- Преднизолон в пилюлях прописывают при затяжном течении заболевания. Курс его приема способен доходить до 2 месяцев;
- препараты и мази на основе кортикостероида (естественного гормона человека). Они используются для уменьшения воспаления и хорошо анестезируют. Курс их приема не должен превосходить 10 дней (более длительный прием назначает только врач).
При воспалениях и зуде прописывают мази, негормональные из них – это:
- Фенистил;
- Протопик;
- Пантенол;
- Бепантен.
Также могут применяться гормональные препараты, но их прием нужно согласовывать с врачом и использовать непродолжительное время:
- Комфодерм;
- Адвантан;
- Акридерм;
- Флуцинар.
Проявление симптомов со стороны пищеварительной системы понижается соблюдением строгой диеты;
- назначаются лекарственные препараты, которые содержат пребиотики («Бификол», «Бифидумбактерин» «Аципол»);
- средств, вытесняющих болезнетворную микрофлору: «Бактисубтил», «Интетрикс».
Если процесс лечения запущен вовремя и проводится комплексно, то ожидаемый результат не заставит долго ждать.
Народные методы лечения
Для действенного лечения аллергии можно использовать простые домашние методы.
Чтобы очистить кровь и уменьшить отрицательные симптомы пищевой аллергии используйте отвары лекарственных трав и ванны на их основе.
Испытанные средства:
- отвар аптечной ромашки и календулы для внутреннего приема и примочек;
- настой крапивы для очищения крови;
- используйте отвар ромашки, череды, тысячелистника для приема ванны.
- размельченная скорлупа куриного яйца. Яйцо отварить, снять скорлупу, истолочь и принимать 1⁄4 чайной ложки в течение двух недель по три раза в день.
- отвар из лавра от аллергии может составить добросовестную конкуренцию дорогим лекарственным препаратам. Он применяется для лечения маленьких пациентов. Отваром из лаврового листа смазывают раздраженную кожу.
- калина от аллергии дает хороший терапевтический эффект. Из молодых побегов делают настой и пьют. Достаточно два или три дня чтобы аллергия начала отступать.
- при первых признаках аллергии используйте мелису, цветки календулы, чистотел, фиалки трехцветной. Можно приготовить настойку травы и делать сбор, размешивая в одинаковой пропорции.
Профилактические мероприятия
Для начала необходимо исключить все вредные продукты из рациона. Помогут также дополнительные меры профилактики:
Дополнительные меры профилактики:
- Режим мытья. Не мыться горячей водой, а слегка теплой до 38 градусов, после ванны не вытираться полотенцем, а помокнуть кожу.
- Использовать после душа увлажняющие средства.
- Не используйте декоративную косметику, и лосьоны на спирту. Они вызывают сухость и стягивают кожу.
- Носите одежду из натуральной ткани.
- Избегайте сильных физических нагрузок и поддерживайте климат в доме до 20 градусов. Сильно потеть нельзя, так как пот раздражает кожу и появляется зуд.
- Занимайтесь профилактикой сезонных простудных заболеваний, ешьте больше овощей и фруктов, пейте комплексные витамины.
- Минимум концентратов и консервов в рационе.
- Избегайте приема антибиотиков.
- Соблюдение диеты при беременности и кормлении грудью.
- Своевременная диагностика и лечение болезней внутренних органов пищеварения.
- Частичное или полное (при возможности) исключение из рациона аллергенных продуктов питания.
- Избавится от курения, или обходит места скопления курящих людей.
- Продукты питания, вызывающие аллергию хорошо готовить или замораживать.
Важно устранить негативные реакции в раннем возрасте, чтобы всю жизнь не страдать из-за острого иммунного ответа на определённые продукты.
Прогноз или исход лечения
По мониторингам эксперты иммунологического Института ФМБА России сегодня от аллергии мучается примерно половина жителей России. Еще несколько лет назад от болезни страдало исключительно четверть населения страны, а сегодня – уже треть. На Западе от аллергии заболело по статистике 35 % взрослого населения.
В России эти обследования выполняются не везде, но установлено, что в Москве 15% населения страдает аллергией. За прошедшие 10 лет число заболевших аллергией в России возросло на 20 %.
Конкретно говоря, аллергия на пищу отмечается в среднем у 10% детей и 2% взрослых. У 30-40% детей и 20% взрослых, мучающихся атопическим дерматитом, отягощения болезни несут в себе связь с пищевыми аллергенами.
Пациенты с бронхиальной астмой в 8% случаев имеют пароксизмы удушья при употреблении в пищу аллергенов, а в части больных атопией связь осложнения заболевания с пищевыми аллергенами доводится 17%.
В обществе пациентов с болезнями пищеварительного тракта интразональность аллергии к продуктам питания значительнее, чем среди лиц, у которых нет этой патологии, и колеблется от 5 до 50%.
Самая тягостная реакция при подлинной аллергии на компоненты пищи заключается в анафилактическом шоке. Развивается состояние после употребления в пищу следующих продуктов: рыбы и морепродуктов, яйца, молока, жирных орехов и др.
Анафилактический шок при пищевой аллергии обнаруживается через минуту и до 4 часов после еды, описывается тяжелым течением (смертельный исход при анафилактическом шоке находится от 20 до 70%).
Анафилактический шок, стимулированный определенным веществом из пищевых продуктов, бывает при псевдоаллергии, по медицинским симптомам он может иметь аналогичное состояние, но выделяется от последнего отсутствием синдрома и прогноз излечения благоприятен.
Обычно выявляются другие симптомы: резко снижается кровяное давление и человек может потерять сознание.
Аналогично может возникнуть реакция в виде покраснений на теле и отека Квинке, человек чувствует упадок сил. Прогноз при данной патологии благоприятный и при хорошем лечении положительный эффект настает быстро, в первые минуты и часы после начала терапии.
Видеозаписи по теме
Источник


