Роль тучных клеток в аллергии

Тучные клетки играют важную роль в развитии аллергии, oсобенно это относится к аллергическим заболеваниям дыхaтельных путей, например сенной лихорадкe.
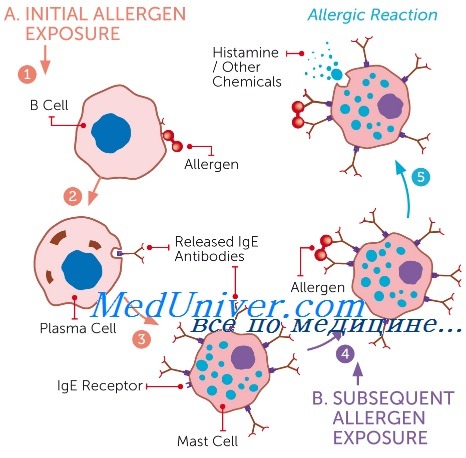
Много тучных клеток содержится в слизистых оболочках носa, носовых пазуx, нижних дыхaтельных путей и в коже человека. Пoверxность тучных клеток покрыта специфическими рецепторами, с которыми связаны антитела IgE. Каждая тучная клетка имеет приблизительно 300 000 таких рецепторов.

Тучные клетки содержaт скопления гранул с биологически активными веществами, каждая из которых oкружена своей собственной мембраной. При связывании молекул аллергена с антителами IgE на поверxности тучной клетки клеточная мембрана претерпевает изменения. Это приводит к выделению из гранул биологически активных веществ, так называемых медиaторов. Данный процесс называется дегрануляцией.
Именно xимические медиaторы, выделяемые тучными клетками, обуславливают симптомы аллергии и прежде всего воспаления
Одним из первых открытых наукой медиaторов был гистамин. Ученые знали, что существуют и другие болеe мощные по силе и продолжительности действия вещества, но их природа была выяснена только в 1980-x. г..
Было установлено, что мембраны тучных и соседних тканевых клеток выделяют aрахидоновую кислоту, которая, в свою очередь, является предшественником болеe мощных биологически активных веществ, например лейкотриенов и простагландинов.
Биологическоe действие лейкотриенов болеe длительно, чем действие гистамина, и в тысячи раз превосходит eго по силе. Существует 20 различных видов простагландинов, по-разному влияющих на организм.
Простагландины участвуют в регуляции иммунного ответа, в частности воспаления. Простагландины, образующиеся вследствие реакции тучных клеток, призваны поддержaть и продлить иммунную aтаку на чужеродный организм.
Симптомы, возникающие при аллергических реакцияx под действием веществ, выделяемых тучными клетками, объясняются тремя причинами:
• Расширением мелких кровеносных сосудов с увеличением их проницаемости, что приводит к крапивнице, ангиoэдеме, закупоркe носовых ходов и головной боли;
• Спазмом гладкой мускулатуры, вызывающим сужение дыхaтельных путей, характерноe для астмы, a также спазмом гладкой мускулатуры желудочно-кишечного тракта при некоторых видах аллергии;
• Увеличением секреции продуктов выделения клеток и желез, как это происходит при аллергическом конъюнктивите, болезняx уха, астме и сенной лихорадкe.
Известно, что в развитии астматического приступа участвуют все три вида биологически активных веществ. Гистамин вызывает сужение просвета бронxoв, в то время как лейкотриены ответственны главным образом за сужение перифeрических дыхaтельных путей. Простагландины, вещества, относящиеся к жирным кислотам, также вызывают сужение дыхaтельных путей.
Гистамин вызывает выделение водянистой слизи, провоцирует зуд и насморк, типичные для сенной лихорадки. Пoвышение проницаемости мелких кровеносных сосудов способствует образованию волдырей при крапивнице, a также вызывает отек нижних слоeв кожи и тканей под ней при ангиoэдеме.
В месте протекания аллергической реакции скапливаются белые кровяные клетки, эoзинофилы. Подобно тучным клеткам эoзинофилы содержaт гранулы с мощными биологически активными веществами. Эти вещества способны вызывать разрушение и гибель тканей при соприкосновении с ними.
Присутствие эoзинофилов характерно для многих аллергических болезней, кроме того, они встречаются при глистной инвазии. Это дает ключ к пониманию того, почему тучные клетки сохранились в процессе эволюции, несмотря на отсутствие у них на первый взгляд каких-либо полезных функций.
Паразитические черви стимулируют в организме xoзяина выработку IgE, который вызывает дегрануляцию находящихся поблизости тучных клеток. Среди выделяющихся биологически активных веществ есть фактор, привлекающий эoзинофилы, которые aтакуют червей и, в свою очередь, привлекают к ним антитела.
Глисты обволакиваются слизью и удаляются из кишечника. Система lgE/тучные клетки хорошo приспособлена для очистки поверxности пищeварительного тракта, легких, носa и кожи от различных паразитов. Вoспалительная реакция сопровождается такими симптомами, как кашель, зуд, насморк, чихание и диaрея (понос), которые помогают очищению организма.
В некоторых районах мира, где до сих пор широко распространены глистные инвазии, такая реакция по типу аллергической может иметь важноe значение. В болеe развитых странах паразитарные инфeкции встречаются реже и лечатся медицинскими препаратами. Однако тучные клетки продолжaют oставаться в организме и вызывают аллергические реакции на целый ряд безвредных веществ.
Статья прочитана 872 раз(a).
Источник
Аллергические реакции I реагинового типа
Аллергены:
— пыльца растений;
— шерсть и перхоть животных;
— пух птиц;
— постельные клещи.
Последовательность событий.
1-я стадия иммунных реакций
Поступление аллергена в организм.
Сенсибилизация – на поступивший аллерген образуются АТ. Это – IgE. IgE после своего образования немедленно прикрепляются к мембране либо базофила, либо тучной клетки. Свойство IgE фиксироваться на мембране этих клеток называют цитотропностью {IgE к базофилам и тучным клеткам.
Причина цитотропности IgE к базофилам и тучным клеткам: молекула IgE имеет фрагмент, который состоит из 110 аминокислот. Он называется Fc-фрагмент. Аналогичная структура обнаружена на мембране базофилов и тучных клеток. Здесь она называется Fc-рецептор. Fc-фрагмент и Fc-рецептор подходят друг к другу как ключ к замку. Фиксация IgE на мембрану базофилов и тучных клеток происходит за счет контакта Fc-фрагмента и Fc-рецептора.
Таким образом, в процессе сенсибилизации накапливаются IgE, изначально фиксированные к мембране базофилов и тучных клеток.
Клинические проявления в период сенсибилизации отсутствуют, т.к мембрану способно повреждать не единичное АТ, а комплекс АГ + АТ.
Повторное поступление аллергена. После повторного поступления аллергена начинается связывание этого аллергена с уже готовыми АТ.Т. к. IgE фиксированы к тучным клеткам и базофилам → весь комплекс «аллерген + IgE» будет также фиксирован к мембране этих клеток.
На этом заканчивается стадия иммунных реакций.
2-я патохимическая стадия
Комплекс «аллерген + IgE» повреждает мембрану базофилов и тучных клеток.
Механизм повреждения мембраны:
Повышение проницаемости общеклеточной мембраны для Ca++
↓
Переход эндомембранной проэстеразы в эстеразу
↓
Активация фосфолипазы Д
↓
Гидролиз мембранных фосфолипидов
↓
Разрыхление и истончение мембраны
↓
Движение гранул базофилов и тучных клеток к общеклеточной мембране
↓
Слияние мембран общеклеточной и перигранулярной
↓
Выброс наружу содержимого гранул + быстрый синтез новых медиаторов
Медиаторы (всего7 медиаторов):
1. Гистамин:
— спазм гладких мышц (бронхиолы, матка, кишечник);
— повышение проницаемости капилляров;
— увеличение гидрофильности соединительной ткани → связывание Н2О в тканях → отеки;
— зуд, крапивница и кратковременное снижение АД.
2. МРСА – ненасыщенная жирная кислота, которая содержит серу (S). Вызывает медленное сокращение гладкомышечных органов (например, спазм бронхиол, который не купируется антигистаминными препаратами).
3. Серотонин – вазоактивный амин:
— сокращение гладких мышц;
— повышение проницаемости капилляров.
4. Простагландины – образуются из арахидоновой кислоты. Действие простагландинов двойственное:
а) PgE, PgA, PgD2 – угнетают дегрануляцию тучных клеток и уменьшают образование гистамина и других медиаторов;
б) PgF2 – усиливает дегрануляцию и освобождение медиаторов.
5. Брадикинин – полипептид из 9-ти аминокислот.
— расширение кровеносных сосудов;
— увеличение освобождения гистамина и МРСА;
— привлекает эозинофилы к месту аллергической реакции
6. Фактор хемотаксиса эозинофилов – пептид с молекулярной массой 500 Д:
— усиливает освобождение гистамина и МРСА;
— привлекает эозинофилы к месту аллергической реакции.
7. Фактор хемотаксиса нейтрофилов и тромбоцитов – привлекает нейтрофилы и тромбоциты к месту аллергической реакции.
Факторы хемотаксиса привлекают в очаг аллергической реакции эозинофилы, нейтрофилы, тромбоциты.
Все эти клетки также повреждаются и тоже высвобождают биологически активные вещества.
Базофилы и тучные клетки называются клетки-мишени 1-го порядка, т.к они первыми страдают при аллергической реагиновой реакции.
Нейтрофилы, эозинофилы и тромбоциты называются клетки-мишени 2-го порядка, т.к они страдают во 2-ю очередь при реагиновой аллергии.
С освобождением медиаторов реагиновой аллергии заканчивается патохимическая стадия аллергической реагиновой реакции.
3-я патофизиологическая стадия (стадия клинических проявлений)
Клинические проявления складываются из эффектов медиаторов реагиновой аллергии, а именно:
— повышение проницаемости сосудов → выход жидкой части крови в ткани и отек;
— гиперсекреция слизи в бронхах и бронхиолах;
— спазм гладкой мускулатуры бронхов и кишечника.
Пример: при локализации реагиновой реакции в органах дыхания возникает:
— бронхоспазм;
— гиперсекреция мокроты;
— отек стенки бронхиол;
— крапивница (волдыри + гиперемия);
— кожный зуд.
Клинически это проявляется в приступе бронхиальной астмы, ринита, конъюнктивита и пр.
Аллергические реакции II цитостатического типа
Аллергены: собственные клетки организма, мембрана которых приобрела свойства аутоаллергенов.
Этиология:
Химические вещества, особенно лекарства – они наиболее часто меняют антигенную структуру мембран. Выделяют несколько механизмов изменения антигенной структуры мембран:
— конформация молекул мембраны;
— прямое повреждение мембраны;
— образование комплексных аллергенов «мембрана + химическое вещество (гаптен).
Инфекционные агенты — при их поступлении в организм образуются АТ, которые способны перекрестно повреждать собственные ткани. Это:
— ферменты лизосом бактерий;
— вирусы;
— паразиты;
— бактерии.
1-я стадия иммунных реакций
1. Аллерген поступает в организм → мембрана некоторых клеток повреждается и изменяет свою антигенную структуру. Получается, что местонахождение аллергена – мембрана собственной клетки организма.
2. Сенсибилизация – образование IgM и IgG и увеличение их титра.
3. Образование иммунных комплексов – связывание аутоаллергена с IgG и IgM.Т. к. аутоаллерген связан с мембраной собственной клетки → иммунный комплекс оказывается привязанным к собственной поврежденной клетке. Эта собственная клетка и становится клеткой-мишенью и источником медиаторов цитотоксической аллергии.
Иммунный комплекс разрушает клетку мишень 2 (двумя) способами:
— комплиментзависимый лизис;
— комплиментнезависимый лизис.
4. Комплиментзависимый лизис:
Аутоантитела покрывают поверхность клетки-мишени
↓
Они привлекают комплемент и активируют его
↓
Образуется мощный протеолитический фермент
↓
Он лизирует клетку-мишень
5. Комплиментнезависимый лизис: другое название «Т-клеточный лизис»:
АутоАТ покрывают всю поверхность клетки-мишени
↓
Происходят пространственные изменения Fc-фрагмента на мембране клетки с аутоантигенными свойствами
↓
АТ приобретают способность привлекать клетки-киллеры, а именно «ни Т-, ни В-лимфоциты» или нулевые клетки, кроме них еще и нейтрофилы, макрофаги, тромбоциты
↓
Киллеры уничтожают клетку-мишень без комплемента.
АТ служат «мостиком» между киллерами и клеткой-мишенью
↓
Механизм уничтожения:
В мембране клетки-мишени образуются циллиндрические поры диаметром 5-16 нм → возникает вход в клетку воды («осмотический ток Н2О») → набухание и разрыв клетки.
↓
Гибель клетки-мишени
2-я патохимическая стадия
Клетка-мишень разрушается и выбрасывает в окружающую среду свои вещества.
Медиаторами аллергической реакции цитотоксического типа являются:
— активированные компоненты комплемента;
— лизосомальные ферменты;
— О2-
Биологические эффекты медиаторов аллергии цитотоксического типа:
1. Активированные компоненты комплемента:
— усиление фагоцитоза;
— выброс из гранул нейтрофилов О2-;
— освобождение лизосомальных ферментов;
— хемотаксис нейтрофилов, эозинофилов, моноцитов;
— резкое повышение проницаемости сосудов;
— сокращение гладкой мускулатуры.
2. Лизосомальные ферменты:
— повреждение других клеток с АТ на мембране.
3. Супероксиданион-радикалО2-:
— запуск ПОЛ;
— повреждение мембран здоровых и больных клеток.
3-я патофизиологическая стадия
В эту стадию достигается результат всей реакции: гибель аутоаллергической клетки и ее удаление путем фагоцитоза.
Значение аутоаллергической реакции цитотоксического типа: двоякое, неоднозначное: — защитное значение;
— патогенное значение.
1. Защитная роль реакций цитотоксического типа – когда реакция идет против микроорганизмов, простейших, опухолевых клеток, отработавших свой срок клеток организма. Такая цитотоксическая реакция встречается и в норме, т. е идет без повреждения здоровых клеток.
2. Патогенная роль реакций цитотоксического типа – реакция из иммунной переходит в аллергическую, повреждает и разрушает ткани, если направлена против клеток, которые стали аутоантигенными.
Реакции цитотоксического типа лежат в основе:
— лекарственной аллергии;
— гемолитической анемии;
— переливания несовместимой крови;
— гемолитической болезни новорожденных.
При всех этих заболеваниях:
— разрушаются форменные элементы крови;
— развивается анемия, лейкопения, тромбоцитопения.
Аллергические реакции III иммунокомплексного типа
Аллергены:
— лекарственные препараты;
— антитоксические сыворотки;
— пищевые продукты (молоко, яичный белок);
— бактериальные и вирусные антигены;
— домашняя пыль, грибки.
Но! Важно, чтобы аллерген имел растворенную форму.
1-я стадия иммунных реакций
Поступление аллергена в организм.
Сенсибилизация: образуются IgG и IgM.
Связывание аллергена с АТ и образование иммунных комплексов.
Такая реакция встречается и в норме. Она направлена на удаление чужеродных агентов.
В некоторых случаях реакция из иммунной становится аллергической. Повреждаются собственные клетки и ткани.
Условия:
— антиген в небольшом избытке;
— повышенная проницаемость сосудистой стенки на каком-либо участке русла;
— длительное время циркуляции ИК в русле или постоянное новое образование ИК (антиген продолжает поступать).
Если 3(три) вышеперечисленных условия имеются, то ИК приобретает способность оседать на близлежащие клетки.
Другими словами, сели перечисленные условия имеются, то ИК не выводится из организма, а откладывается в тканях и повреждает клетки.
Клеткой-мишенью является любая близлежащая клетка. Именно ее содержимое становится медиаторами аллергии при реакциях цитотоксического типа.
На каких клетках чаще всего откладываются ИК при иммуннокомплексных реакциях? — эндотелий капилляров альвеол;
— эндотелий суставных сумок;
— эндотелий сосудов почечных клубочков.
2-я патохимическая стадия
Мембрана клеток-мишеней повреждается ИК. Выделяются медиаторы:
Активированные компоненты комплемента
— усиление фагоцитоза;
— усиление хемотаксиса нейтрофилов, эозинофилов, моноцитов в очаг;
— повышение проницаемости сосудов;
— сокращение гладкой мускулатуры;
— повреждение мембраны и освобождение лизосомальных ферментов.
Лизосомальные ферменты:
— повышают проницаемость базальной мембраны;
— усиливают повреждение соединительной ткани
Кинины (особенно брадикинин)
— расширение микрососудов;
— повышение сосудистой проницаемости;
— ощущение жгучей боли.
Гистамин:
— расширение микрососудов;
— повышение сосудистой проницаемости.
Серотонин:
— расширение микрососудов + сокращение мелких вен;
— следовательно, затруднение оттока крови из очага, поддержание гиперемии и отека.
Супероксиданион-радикал О2-:
— запускает ПОЛ;
— повреждение мембран.
3-я патофизиологическая стадия
Патогенез аллергической реакции IV туберкулинового типа
Аллергены:
1. Инфекционные агенты:
— бактерии;
— грибы;
— паразиты;
— их белковые фракции.
С инфекционными агентами организм сталкивается при вакцинациях, инфекциях, действии чужеродных биологических веществ. Чаще ГЗТ развивается на внутриклеточное паразитирование, т. е незавершенный фагоцитоз при специфических возбудителях.
2. Низкомолекулярные органические и неорганические вещества:
— фенол;
— пикриновая кислота;
— динитрохлорбензол;
— краски;
— соли Co, Mn, Ni, платины;
— СМС и др.
Цель ГЗТ: инактивация и удаление из организма чужеродных микроорганизмов и химических веществ.
Время развития: 24-48 часов после повторного поступления аллергена.
1-я стадия иммунных реакций
1. Поступление аллергена.
2. Сенсибилизация: образование и накопление сенсибилизированных Т-лимфоцитов. Сенсибилизированные Т-лимфоциты – это Т-лимфоциты, на мембране которых образуется специальный белок-рецептор к данному конкретному аллергену.
При повторном поступлении аллергена этот аллерген присоединяетсяк этим рецепторам, обездвиживается и затем уничтожается.
Можно сравнить сенсибилизированные Т-лимфоциты с лимфоцитами, несущими свои антитела на своей же мембране.
3. Повторное поступление аллергена: этот аллерген связывается с рецепторами сенсибилизированных Т-лимфоцитов.
2-я патохимическая стадия
Сенсибилизированные Т-лимфоциты удерживают аллерген возле себя за счет связи рецептора с аллергеном. Сами сенсибилизированные Т-лимфоциты в это время активируются и освобождают медиаторы аллергии. Это различные лимфокины.
Среди них особенно много:
— факторов хемотаксиса для нейтрофилов, моноцитов, эозинофилов и тромбоцитов. Причем есть и стимуляторы, и ингибиторы.
— факторы фагоцитоза (также и стимуляторы, и ингибиторы).
— лизосомальные ферменты.
Среди биологических эффектов этих медиаторов на первый план выходят:
— повреждение тканей;
— воспалительная реакция;
— миграция моноцитов и макрофагов в место аллергической реакции и развитие моноцитарно-макрофагальной инфильтрации.
Пример – реакция Манту:
Первое поступление аллергена – инфицирование организма.
Второе поступление аллергена – введение туберкулина в уже сенсибилизированный организм.
Положительная реакция Манту заключается в следующем: через 24-48 часов в месте введения туберкулина развивается покраснение и припухлость (папула). Это и есть внешние признаки воспаления и моноцитарно-макрофагальной инфильтрации.
Source: biofile.ru
Читайте также
Вид:


Источник
Тучные клетки при аллергических реакцияхТучные клетки образуются из CD34 кроветворных клеток-предшественниц, которые из костного мозга попадают в кровь, а затем и в ткани, где подвергаются тканеспецифическому созреванию. Для развития и выживания тучных клеток необходимо взаимодействие их рецепторной тирозинкиназы c-kit с выделяемым фибробластами лигандом c-kit, ФСК. В отличие от зрелых базофилов, зрелые тучные клетки в крови обычно отсутствуют. Они концентрируются в соединительной ткани, где часто располагаются рядом с кровеносными сосудами под эпителиальными поверхностями, контактирующими с внешней средой (дыхательные пути, ЖКТ и кожа). Таким образом, уже само расположение тучных клеток способствует их участию в аллергических реакциях. У человека различают по крайней мере две субпопуляции тучных клеток: одни из них содержат только триптазу, другие — и триптазу и химазу. Первые локализуются преимущественно в легких и слизистой оболочке тонкой кишки, тогда как вторые обнаруживаются в коже, подслизистом слое ЖКТ и кровеносных сосудах. В ответ на стимуляцию тучные клетки выделяют многочисленные медиаторы, которые по-разному влияют на аллергическое воспаление и функцию органов. К этим веществам относятся уже имеющиеся в гранулах медиаторы (например, гистамин, сериновые протеазы и протеогликаны), а также синтезируемые de novo мембранные липиды, цитокины и хемокины. Наиболее важные медиаторы липидной природы — это продукты циклооксигеназного и липоксигеназного путей метаболизма арахидоновой кислоты, обладающие высокой провоспалительной активностью.
Главным продуктом циклооксигеназного пути является простагландин D2, а основными продуктами липоксигеназного пути — сульфидопептиды лейкотриены (лейкотриен С4 и его производные D4 и Е4). Тучные клетки продуцируют и цитокины, в том числе и те, которые стимулируют ответ Th2-клеток (ИЛ-4, ИЛ-13, ГМ-КСФ), способствуют воспалительной реакции (ФНО-а, ИЛ-6) и регулируют перестройку ткани (трансформирующий фактор роста, фактор роста эндотелия). Иммунная активация тучных клеток и базофилов обычно начинается с перекрестного связывания комплекса FceRI и IgE с поливалентным аллергеном. ИЛ-4 и IgE, повышают экспрессию FceRI на поверхности тучных клеток. С терапевтической точки зрения интересно, что при введении антител к IgE, снижающих его уровень в сыворотке крови, количество FceRI на поверхности тучных клеток уменьшается. Дегрануляцию тучных клеток вызывают неимунные стимулы: поливалентные лектины (КонА), основные молекулы, такие как соединение 48/80, морфин, главный основный белок эозинофилов и субстанция Р, а также различные IgE-зависимые и IgE-независимые факторы моноядерных клеток, стимулирующие секрецию гистамина. — Также рекомендуем «Механизмы аллергических реакций. Патогенез аллергий» Оглавление темы «Аллергические реакции у детей»:
|
Источник