Системные реакции при латексной аллергии
Насчитывается более 4000 медицинских изделий и более 40 000 наименований товаров широкого потребления, изготовленных из материалов, содержащих латекс и, таким образом, вызывающих латексную аллергию: лейкопластыри, резиновые перчатки, системы для в/в инфузий, резиновые судна, надувные матрасы, манжетки и трубки тонометров, жгуты, дренажи, прокладки на поршне шприца, кислородные маски, латексные презервативы, а также предметы ухода за ребенком – клизмочки, резиновые пеленки, пипетки соски-пустышки, «зубные кольца», детские игрушки. Кроме того, латекс содержат материалы, из которых изготовлено спортивное снаряжение, воздушные шары, фурнитура мебели, обратная сторона ковров, шины автомобилей и прочие предметы широкого потребления.
Латексная аллергия встречается примерно у 1% людей в общей популяции, у 3-10% медицинских работников, приблизительно у 50% детей со spina bifida и муковисцидозом и колеблется от 9,0 до 76,5% среди персонала предприятий по изготовлению изделий из латекса.
Симптомы латексной аллергии
Два варианта аллергических реакций на латекс:
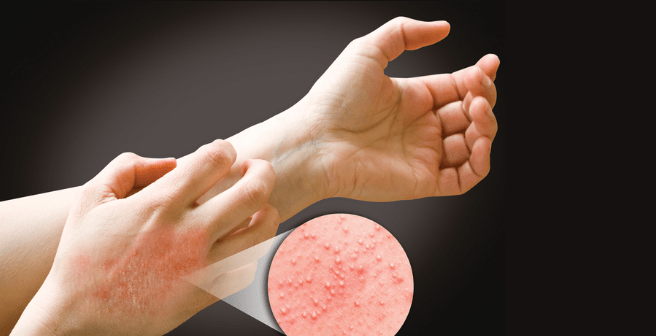
1. Реакция немедленного типа – это IgE-зависимый тип аллергической реакции, развивающийся на белки натурального латекса. Риск развития данной аллергической реакции более характерен для людей с атопией. К примеру, это люди с атопическим дерматитом, аллергическим ринитом или астмой. Возникает обычно через 5-10 минут с момента контакта с аллергеном. Наиболее частым местным симптомом являетсяконтактная крапивница, проявляющаяся гиперемией, зудом кожных покровов и появлением локализованной или генерализованной крапивоподобной сыпи.
Могут возникать и системные симптомы в виде риноконъюктивального (ринорея, зуд в носу, зуд век, слезотечение, покраснение глаз), бронхообструктивного (одышка или затруднение дыхания, приступы астмы, сухой кашель) синдромов.
Наиболее тяжелая системная реакция – это анафилактический шок, при котором возможен фатальный исход. Чаще всего возникает во время проведения хирургических операций.
Фруктово-латексный синдром
Отдельной строкой хочется упомянуть о «фруктово-латексном» синдроме. Доказано, что у людей с латексной аллергией может возникнуть перекрестная аллергическая реакция при употреблении в пищу продуктов, содержащих общие с латексом аллергенные детерминанты (бананы, киви, авокадо, манго, папайя, дыня, инжир, томат, картофель, яблоки, груши, каштаны, крабы, яйца, контакт с пыльцой некоторых растений (например одуванчика, фикуса Бенджамина, каштана и др.).
2. Реакция замедленного типа – тип аллергической реакции, опосредованный Т-клетками, возникающий в ответ на химические добавки, используемые при изготовлении резины (антиоксиданты, вулканизирующие агенты, катализаторы, стабилизаторы, красители).
Возникает спустя 6-48 часов после контакта с латексом.
Реакция всегда остается местной и симптомы ограничены кожей. Чаще выражается контактно-аллергическим дерматитом, проявляющимся отечностью кожных покровов, покраснением, высыпаниями по типу экземы или крапивницы, зудом; могут появляться трещины, мокнутия, утолщается эпидермис не только в местах контакта с латексными перчатками, но и выше манжеты латексной.
При контакте с латексом может развиться контактный дерматит от раздражения, когда задействованы неаллергические механизмы. Наиболее характерными его симптомами являются сухость кожи, зуд, раздражение, гиперемия, чувство жжения в местах непосредственного контакта перчаток с кожей, изменение ее рисунка, возможны трещины, кожные высыпания. Все эти местные симптомы могут исчезать на протяжении короткого периода времени после прекращения контакта с латексом и использования питательных кремов.
Диагностика
Для диагностики аллергической реакции немедленного типа проводят:
Прик-тест со стандартизированным коммерческим аллергеном. Это высокочувствительный (до 100%) и специфичный (до 90%) метод диагностики латексной аллергии IgE-опосредованного типа.
Радиоаллергосорбентный тест (RAST-тест), при котором определяют специфические IgE антитела к латексу в сыворотке крови пациента. Этот метод менее чувствителен, чем прик-тест.
Для диагностики латексной аллергии, развившейся преимущественно по замедленному типу, используют следующие методы:
Патч-тест (метод накожной аппликации): лоскут резины, содержащей латекс, фиксируют на предплечье площадью 1 см2. Оценку проводят через 24-48 часов.
Провокационный «перчаточный» тест. Метод заключается в контрольном ношении латексных перчаток в течение 1 ч. и более до появления симптомов аллергии.
Аллергия на алкоголь: вино, водку, пиво
Профилактика
Любое исследование или оперативное вмешательство должно проводиться только с использованием специальных альтернативных инструментов, не содержащих латекс и нелатексных перчаток. Должны использоваться виниловые, нитриловые, неоприловые перчатки.
Используйте презервативы без латекса, для детей используйте только силиконовые соски, не позволяете им надувать воздушные шары.
Не трите глаза руками после контакта с латексным изделием, поскольку это может привести к развитию отека и зуду глаз.
Если у вас есть аллергия на латекс, вы должны информировать вашего доктора, гинеколога и стоматолога о своем диагнозе. Доктор проконтролирует, чтобы рядом с вами не использовались изделия, содержащие латекс. Весь медицинский персонал, привлеченный к вашему лечению (например, медсестры), также должен быть информирован о вашей аллергии на латекс.
Перед операциями проводится премедикация, которая может уменьшить симптомы в случае развития реакции на латекс.
Придерживайтесь элиминационной диеты с максимальным ограничением продуктов, которые могут вызвать перекрестную аллергию (бананы, киви, авокадо, манго, папайя, дыня, инжир, томат, картофель, яблоки, груши, каштаны, крабы, яйца).
Латексная аллергия: лечение
Лучшее лечение латексной аллергии – устранение контакта с изделиями, содержащими латекс.
Незначительные симптомы, такие как кожный зуд и покраснение, слезотечение, насморк и чихание, можно купировать антигистаминными препаратами.
Если у вас установлен диагноз латексная аллергия, вам следует всегда носить с собой антигистаминные препараты. Те, кто очень чувствителен к латексу, должны всегда иметь при себе шприц с адреналином.
При тяжелых проявлениях незамедлительно обратитесь к врачу.
Индивидуально доктором решается вопрос о назначении глюкокортикостероидов, бронхолитических средств, назальных деконгестантов и других средств оказания неотложной медицинской помощи.
В настоящее время накоплен положительный опыт применения специфической иммунотерапии (СИТ), который проводится врачом-аллергологом.
Другие статьи аллерголога – автора публикации
Источник
Что такое аллергия на латекс?
Аллергия на латекс означает ненормальную и преувеличенную реакцию иммунной системы после контакта или вдыхания частиц латекса, жидкий каучук, полученный из некоторых деревьев, которые растут в тропических районах планеты.
Латекс используется в качестве материала во многих общих предметах обихода, в том числе:
- резиновые перчатки;
- презервативы;
- воздушные шары и надувные шары;
- игрушки;
- спортивное снаряжение для дайверов, такое как ласты, маски и трубки;
- различные медицинские приборы;
- одежда, например плащ.
Аллергия на латекс проявляется различными симптомами, среди которых можно выделить, например:
- кожу и слизистые оболочки: крапивница, покраснение и зуд как на коже, так и в интимном месте, отеки и припухлости, конъюнктивит;
- дыхательную систему: насморк, чиханье, кашель, астма, одышка, дыхательная недостаточность;
- анафилактический шок и смерть (ограничено очень редкими случаями).
Для диагностики аллергии на латекс необходим анамнез и объективное обследование предполагаемого диагноза, который затем подтверждается основным тестом на аллергены, аллергопробой.
Наилучшее возможное лечение аллергии на латекс, очевидно, состоит в том, чтобы избежать любого возможного контакта с конкретными частицами, но с фармакологической точки зрения можно использовать антигистаминные препараты и препараты кортизона, которые значительно уменьшают проявление аллергии, облегчая симптомы.
Причины и классификация
Аллергическая реакция определяется, как когда у иммунной системы развивается ненормальная и чрезмерная реакция на вещество, которое называется «аллергеном». В случае аллергии на латекс контакт может происходить посредством кожи или при вдыхании микрочастиц.
Когда речь идет об аллергии на латекс, можно выделить 4 различные реакции:
- IgE-опосредованная реакция: это немедленная реакция, которая запускается при контакте или вдыхании частиц латекса из-за активации IgE (группы иммуноглобулинов), которые активируют тучные клетки для высвобождения гистамина и других медиаторов воспаления; последние ответственны за типичные симптомы аллергии.
- Аллергический контактный дерматит: это реакция гиперчувствительности замедленного типа IV, которая включает развитие чисто кожных симптомов через несколько дней после контакта с частицами латекса. Симптомы экзематозного типа с кожным покровом:
- зуд;
- покраснения и шелушение;
- пузырьки (волдыри), которые превращаются в корочки.
- Раздражающий контактный дерматит: это наиболее распространенная реакция на латекс; это не аллергическая реакция, а воспалительная реакция кожи на химическую агрессию латекса у пациентов с очень чувствительной кожей. Примерно через 12 часов после контакта обнаруживаются признаки:
- сухой и чешуйчатой кожи;
- покраснения и зуд;
- небольшие пузырьки.
- Анафилактический шок: потенциально смертельная тяжелая аллергическая реакция, представляющая собой реальную неотложную медицинскую ситуацию и, как таковая, требующая немедленного вмешательства отделения неотложной помощи. Симптомы анафилаксии могут появиться в течении нескольких минут или часов после контакта с антигеном:
- аллергические симптомы кожи и слизистых оболочек;
- дыхательные расстройства вплоть до гипоксии (недостаточная концентрация кислорода в крови);
- внезапное падение кровяного давления;
- потеря сознания;
- смерть.
В каких материалах/веществах присутствует латекс?
Ниже приведен краткий неисчерпывающий список материалов, содержащих латекс:
- Медицинские приборы: хирургические перчатки, катетеры для мочевого пузыря, маски для анестезии, эластичные ленты для абстиненции, эндотрахеальные трубки, канюли для внутривенного введения, пластыри, резинки для стоматологических устройств, ортодонтические аппараты из резины и проч..
- Средства контрацепции: презервативы и влагалищная диафрагма.
- Товары для детей: соски и пустышки для малышей, воздушные шарики, резиновые игрушки.
- Спортивное снаряжение: ласты, маски для дайвинга, парусные аксессуары, спортивные мячи.
- Одежда и обувь: эластичные бинты, резиновая обувь, подошва, кроссовки.
- Мебель и предметы быта: хозяйственные перчатки, занавески для душа, пакеты с горячей водой, латексные матрасы и подушки, наклейки.
- Разное: ластики, штампы, шины и проч..
Факторы риска
В настоящее время частота аллергии на латекс среди населения в целом низкая, менее 1% среди взрослого населения и 2% среди детей.
Распространенность заметно выше в определенных категориях высокой экспозиции, определенных как «группы риска», таких как медицинский персонал, где из-за постоянного контакта с латексными инструментами и материалами распространенность достигает 3-5%.
В других группах риска оказываются:
- субъекты с атопическими заболеваниями: астмой, различными аллергиями или пищевой непереносимостью;
- рабочие, работающие в резиновой промышленности;
- дети, страдающие от расщелины позвоночника (аномальное развитие позвоночника);
- пациенты, проходящие многочисленные хирургические процедуры;
- наследственность.
Особенностью аллергии на латекс является возможность развития перекрестных реакций с определенными пищевыми продуктами, поскольку некоторые латексные белки антигенно очень похожи на те, которые содержатся в различных пищевых продуктах. По этой причине у людей, страдающих аллергией на латекс, могут развиться реакции после употребления в пищу таких продуктов, как:
- грецкие орехи и миндаль;
- киви и бананы;
- манго, маракуйя и ананас;
- инжир, клубника, каштаны и проч…
Симптомы

Симптомы аллергии на латекс варьируются в зависимости от чувствительности субъекта и степени тяжести реакции.
Уместно вспомнить, как каждый аллергик может субъективно реагировать на контакт с веществом между двумя крайностями:
- у некоторых пациентов ответ будет полностью бессимптомным;
- в других случаях симптомы могут быть настолько серьезными, что требуют немедленного терапевтического вмешательства.
Основными и наиболее распространенными симптомами аллергии на латекс являются:
- Кожа и слизистая:
- крапивница (высыпания на коже);
- отек губ, языка, век;
- покраснение кожи;
- широко распространенный зуд;
- конъюнктивит (воспаление слизистой оболочки глаза).
- Дыхательная система, особенно после вдыхания частиц латекса:
- насморк с чиханием и выделением из носа слизи;
- сухой кашель;
- отек гортани;
- астма;
- одышка (затрудненное дыхание с кислородным голоданием);
- чувство тяжести в груди.
- Другие органы или системы:
- желудочно-кишечные расстройства и боли в животе;
- головокружение;
- тошнота и рвота;
- падение артериального давления;
- тахикардия;
- анафилактический шок.
Сенсибилизированные субъекты могут подвергаться прогрессирующему обострению при каждом контакте с латексом с всё более осложненными симптомами до развития анафилактического шока и риска смерти.
Диагностика
Диагностика аллергии на латекс начинается с анамнеза, который позволяет доктору сформулировать ряд вопросов, адресованных пациенту, позволяющих ему восстановить построение истории болезни. Обычно об этом спрашивают::
- Если симптомы уже появлялись в прошлом.
- Если пациент атопичен и страдает от других аллергий.
- Если есть родные с аллергией на латекс или другие вещества.
При осмотре врач тщательно анализирует симптомы и объективные признаки, выявленные у пациента.
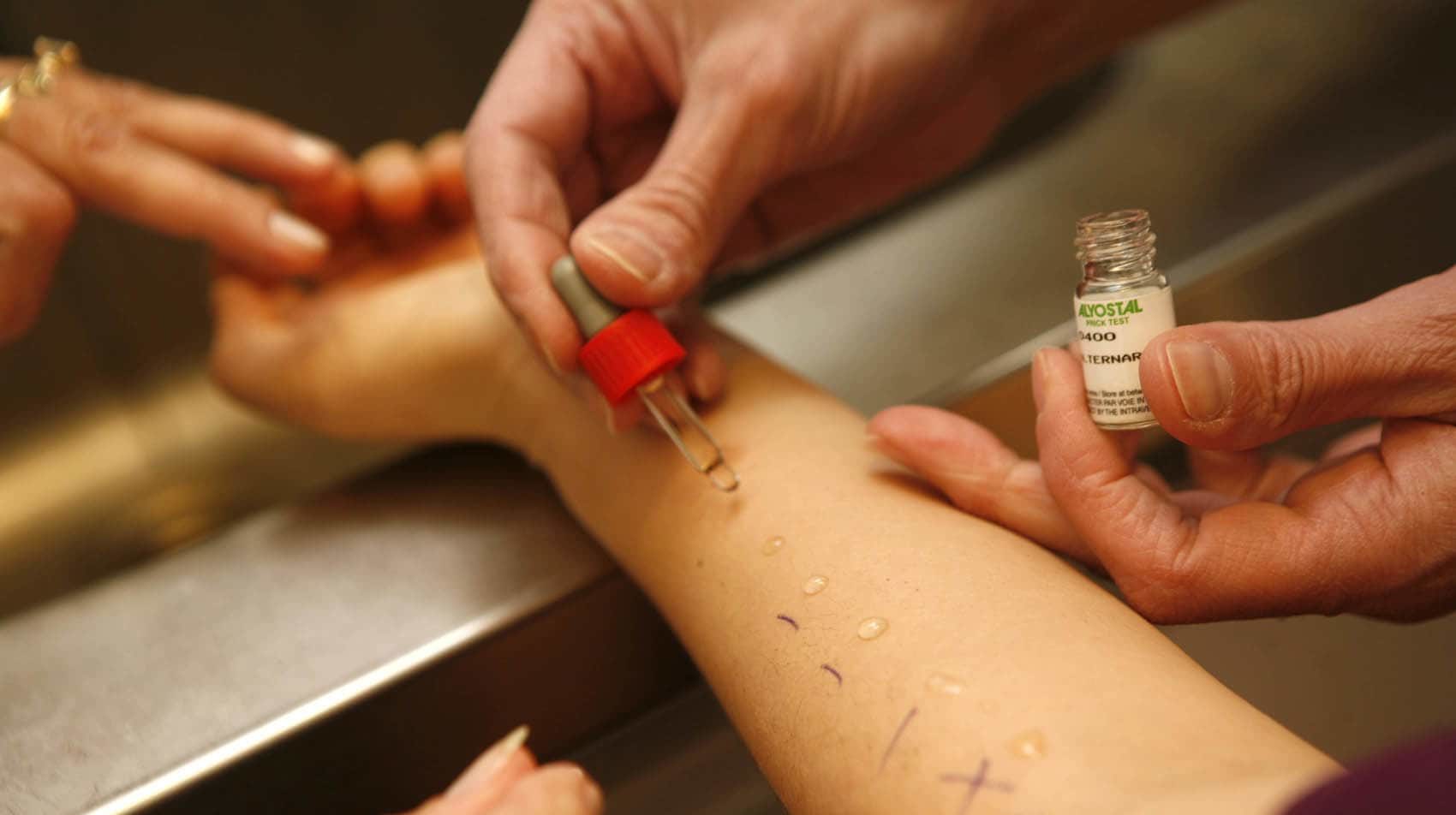
Диагностическое подтверждение предусматривает выполнение накожных тестов:
- Аллергопробы: является наиболее широко используемым тестом для определения чувствительности и специфичности при диагностике многих видов аллергии. Экстракты латекса помещают в раствор на предплечье в виде небольших капель. Каждая капля на коже проколота маленькой иглой. Если в этих зонах происходят кожные реакции, такие как сыпь, эритема, волдыри или везикулы, тест будет положительным и подтвердит наличие аллергии.
- Радиоаллергосорбентный тест и другие исследования проводятся реже и ограничены определенными обстоятельствами.
Лечение и средства терапии
От аллергии на латекс не существует лекарств, позволяющих окончательно вылечить больного, поэтому наиболее эффективным терапевтическим способом является избегание любого возможного контакта с материалами, содержащими латекс.
Особое внимание следует уделить пациенту в случае госпитализации, так как существует много больничных и медицинских приборов, содержащих латекс. В этом случае необходимо как можно скорее предупредить медицинский персонал об его аллергии, чтобы принять все необходимые меры предосторожности.
Для облегчения аллергических симптомов и улучшения качества жизни можно принимать антигистаминные средства и кортизоновые препараты.
В случае анафилактического шока, потенциально смертельной медицинской ситуации, требуется неотложная медицинская помощь. Человека нужно как можно быстрее положить в отделение интенсивной терапии с немедленным лечением и тщательным наблюдением в течение 24-48 часов.
Источник
Îñîáåííîñòè êëèíè÷åñêèõ ïðîÿâëåíèé ëàòåêñíîé àëëåðãèè. Ìåòîäû ñïåöèôè÷åñêîãî àëëåðãîëîãè÷åñêîãî îáñëåäîâàíèÿ. Ðàñïðîñòðàíåííîñòü ñðåäè ìåäèöèíñêèõ ðàáîòíèêîâ àëëåðãèè â ðàçëè÷íûõ ñòðàíàõ ìèðà. Ëå÷åíèå è êîìïëåêñíàÿ ïðîôèëàêòèêà ëàòåêñíûõ äåðìàòîçîâ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Çåëåíàäîëüñêîå ìåäèöèíñêîå ó÷èëèùå/òåõíèêóì/
Ðåôåðàò:
íà òåìó ëàòåêñíàÿ àëëåðãèÿ
Âûïîëíèëà: ñòóäåíòêà 1-îãî êóðñà
Ñïåöèàëüíîñòü Ëå÷åáíîå äåëî
111ãðóïïû 3 ïîäãðóïïû
Ôàõðåòäèíîâà Ðîçà
Ïðèíÿëà ðàáîòó: Ãàðèïîâà À.Ã.
2014
Ââåäåíèå
 ïîñëåäíèå äâà äåñÿòèëåòèÿ âî âñåõ ñòðàíàõ ìèðà ðåãèñòðèðóåòñÿ âûñîêàÿ ðàñïðîñòðàíåííîñòü ëàòåêñíîé àëëåðãèè (ËÀ), êîòîðàÿ ïî òåìïàì ñâîåãî ðîñòà è ìàñøòàáàì îõâàòà íàñåëåíèÿ ïðèîáðåëà õàðàêòåð ýïèäåìèè, ÷òî ñâÿçàíî ñ ðàñøèðåíèåì èñïîëüçîâàíèÿ èçäåëèé èç ëàòåêñà íà ïðîèçâîäñòâå è â áûòó. Îäíàêî îñîáåííî îñòðî âñòàë âîïðîñ îá èíäèâèäóàëüíîé íåïåðåíîñèìîñòè èçäåëèé èç ëàòåêñà ïîñëå 1987 ã., êîãäà ìåæäóíàðîäíûå öåíòðû ïî êîíòðîëþ è ïðîôèëàêòèêå çàáîëåâàåìîñòè âûïóñòèëè èíñòðóêöèè ïî îáÿçàòåëüíîìó èñïîëüçîâàíèþ õèðóðãè÷åñêèõ ïåð÷àòîê ñ öåëüþ ïðåäóïðåæäåíèÿ ðàñïðîñòðàíåíèÿ ÂÈ× ñðåäè ìåäïåðñîíàëà. Ëàòåêñ — ýòî ïðèðîäíûé êàó÷óê, êîòîðûé ïîëó÷àþò èç ìëå÷íîãî ñîêà êàó÷óêîâîãî äåðåâà (Hevea Brasiliensis) è øèðîêî èñïîëüçóþò â ïðîèçâîäñòâå ðåçèíîâûõ èçäåëèé áûòîâîãî, ìåäèöèíñêîãî è òåõíè÷åñêîãî íàçíà÷åíèÿ. Åãî îñíîâó ñîñòàâëÿåò èçîïðåí è öèòîçîë, ñîäåðæàùèé â áîëüøîì êîëè÷åñòâå ëàòåêñíûå áåëêè, ôîñôîëèïèäû, êàðáîãèäðàòû è ìèíåðàëüíûå êîìïîíåíòû.  ñîñòàâå ëàòåêñà íàñ÷èòûâàþò äî 250 ðàçëè÷íûõ âûñîêîìîëåêóëÿðíûõ áåëêîâ, çíà÷èòåëüíàÿ ÷àñòü êîòîðûõ, ñïîñîáíà èíäóöèðîâàòü IgE-îïîñðåäîâàííûå ðåàêöèè. Ëàòåêñ â ïðîöåññå ïðîèçâîäñòâà ðåçèíû ïîäâåðãàåòñÿ òåõíè÷åñêîé îáðàáîòêå, è äëÿ ïðèäàíèÿ íåîáõîäèìûõ êà÷åñòâ ðåçèíîâûì èçäåëèÿì, ê íåìó äîáàâëÿþò ðàçëè÷íûå õèìè÷åñêèå âåùåñòâà, êîòîðûå ïðè ïîïàäàíèè íà êîæíûå ïîêðîâû è ñëèçèñòûå îáîëî÷êè òàêæå ñïîñîáíû îêàçûâàòü ðàçäðàæàþùåå, òîêñè÷åñêîå è àëëåðãåííîå äåéñòâèå ñ ðàçâèòèåì ðåàêöèé ãèïåð÷óâñòâèòåëüíîñòè III è IV òèïîâ. Ïðîáëåìà ëàòåêñíîé àëëåðãèè àêòóàëüíà è òðåáóåò ðåøèòåëüíûõ ìåðîïðèÿòèé íàïðàâëåííûõ íà ïðåäóïðåæäåíèå è êîíòðîëü ðèñêà ïîÿâëåíèé àëëåðãèé Ãðóïïû ðèñêà ðàçâèòèÿ ËÀ ïîïóëÿöèè â öåëîì ðàñïðîñòðàíåííîñòü ëàòåêñíîé àëëåðãèè íå ïðåâûøàåò 1-6%, íî â ãðóïïàõ ðèñêà îíà âîçðàñòàåò äî 30-60%. Ïîñêîëüêó ñåíñèáèëèçàöèÿ (ôð.ëàò. Ñåíñèáèëèçàöèÿ â áèîëîãèè — ïîâûøåíèå ÷óâñòâèòåëüíîñòè îðãàíèçìà ê âîçäåéñòâèþ ðàçäðàæèòåëåé, âûçûâàþùåå àëëåðãè÷åñêóþ ðåàêöèþ.) ê ëàòåêñó âîçíèêàåò àýðîãåííûì, êîíòàêòíûì èëè ïàðåíòåðàëüíûì ïóòÿìè, òî ãðóïïû ïîâûøåííîãî ðèñêà ðàçâèòèÿ ËÀ â ïåðâóþ î÷åðåäü ñîñòàâëÿþò ìåäèöèíñêèé ïåðñîíàë áîëüíèö è ïîëèêëèíèê, à òàêæå ëèöà, êîíòàêòèðóþùèå ñ ëàòåêñíûì ñûðüåì â ïðîöåññå ïðîèçâîäñòâà ðåçèíîâûõ èçäåëèé.  ÷àñòíîñòè, â ÑØÀ óæå â íà÷àëå 90-õ ãîäîâ ÕÕ âåêà áûëî çàðåãèñòðèðîâàíî áîëåå 250000 ìåäèöèíñêèõ ðàáîòíèêîâ, ñåíñèáèëèçèðîâàííûõ ê ëàòåêñó. Íàðÿäó ñ ýòèìè ïðîôåññèîíàëüíûìè ãðóïïàìè ïîäâåðæåíû ðàçâèòèþ ñåíñèáèëèçàöèè ê ëàòåêñó òàêæå ðàáîòíèêè ïèùåâîé ïðîìûøëåííîñòè, òåõíè÷åñêèõ è ëàáîðàòîðíûõ ñëóæá, ñëóæàùèå êîììóíàëüíîãî õîçÿéñòâà. Ðèñê ðàçâèòèÿ àëëåðãèè ïîâûøåí ó áîëüíûõ ñ àòèïè÷åñêèìè çàáîëåâàíèÿìè, óëèö ñ îòÿãîùåííûì àòîïè÷åñêèì àíàìíåçîì, ÂÈ×-èíôèöèðîâàííûõ ëèö, ïàöèåíòîâ ãèíåêîëîãè÷åñêèõ, óðîëîãè÷åñêèõ, õèðóðãè÷åñêèõ, ñòîìàòîëîãè÷åñêèõ ñòàöèîíàðîâ è ïîëèêëèíèê, êîòîðûì ïðîâîäÿòñÿ ïðîöåäóðû ñ èñïîëüçîâàíèåì èçäåëèé èç ëàòåêñà, äåòåé ñ âðîæäåííîé ïàòîëîãèåé Àëëåðãè÷åñêèå ðåàêöèè, ñâÿçàííûå ñ ëàòåêñîì, ìîãóò âîçíèêíóòü êàê ïðè ÷àñòîì è äëèòåëüíîì êîíòàêòå ñ íèì, òàê è ïðè ýïèçîäè÷åñêîì. Ïðè îáñëåäîâàíèè ëþäåé, ïðîôåññèîíàëüíî êîíòàêòèðóþùèõ ñ ëàòåêñîì, áûëî âûÿâëåíî, ÷òî êîæíûå ðåàêöèè ðàçâèâàëèñü ÷àùå â òå÷åíèå ïåðâûõ äâóõ ëåò ðàáîòû ñ íèì, à ðåàêöèè ñ âîâëå÷åíèåì îðãàíîâ äûõàíèÿ — ÷åðåç 2-3 ãîäà.  êà÷åñòâå ôàêòîðîâ ðèñê âîçíèêíîâåíèÿ àëëåðãèè ê ëàòåêñó ðàññìàòðèâàëèñü òàêæå âîçðàñò è ïîë îáñëåäîâàííûõ. Òàê, ñðåäè ëèö ñ ËÀ ïîäàâëÿþùåå áîëüøèíñòâî (70-80%) ñîñòàâëÿþò æåíùèíû, â ãðóïïå ñåíñèáèëèçèðîâàííûõ ê ëàòåêñó ïðåîáëàäàþò ëèöà ìîëîäîãî âîçðàñòà, ïî-âèäèìîìó, â ñâÿçè ñ èõ îñíîâíîé çàíÿòîñòüþ â òåõ ïðîôåññèîíàëüíûõ ñôåðàõ, ãäå ÷àùå èìååò ìåñòî êîíòàêò ñ ëàòåêñîì.
Ðàñïðîñòðàíåííîñòü ëàòåêñíûõ àëëåðèé
Ïî äàííûì èññëåäîâàíèÿ «The Alert», ïðîâåäåííîãî ïîä ýãèäîé Àìåðèêàíñêîé àññîöèàöèè àëëåðãèè, Ëàòåêñíîé Àëëåðãèåé ñòðàäàåò íå ìåíüøå 1,0% íàñåëåíèÿ çåìíîãî øàðà, 3-17% ñòàöèîíàðíûõ ïàöèåíòîâ è 73% äåòåé ñî Spinabifida. Ñðåäè ìåäèöèíñêèõ ðàáîòíèêîâ ÷àñòîòà ËÀ ñîñòàâëÿåò 4,7-44,9%. Íàèáîëåå ÷àñòî ËÀ âñòðå÷àåòñÿ ó ðàáîòàþùèõ ñ ëàòåêñîì-ñûðöîì è ñîòðóäíèêîâ ïðîèçâîäñòâà ïåð÷àòîê, à ñðåäè ìåäèöèíñêèõ ðàáîòíèêîâ — ïåðñîíàëà ëàáîðàòîðíîé è ïàòîëîãî-àíàòîìè÷åñêîé ñëóæá, õèðóðãè÷åñêèõ îòäåëåíèé è îïåðàöèîííûõ áëîêîâ, ñòîìàòîëîãîâ. Äîñòàòî÷íî âûñîêàÿ ÷àñòîòà ËÀ çàðåãèñòðèðîâàíà ñðåäè ìåäèöèíñêèõ ñåñòåð è âðà÷åé îáùåé ïðàêòèêè, îñîáåííî ðàáîòàþùèõ â ïðîöåäóðíûõ êàáèíåòàõ, ãèíåêîëîãîâ è äåðìàòîâåíåðîëîãîâ, ðåãóëÿðíî èñïîëüçóþùèõ â ðàáîòå ïåð÷àòêè è äðóãèå ìàòåðèàëû èç ëàòåêñà. Ðàñïðîñòðàíåííîñòü ñðåäè ìåäèöèíñêèõ ðàáîòíèêîâ ËÀ â ðàçëè÷íûõ ñòðàíàõ ìèðà.
^ Ìåäèöèíñêèå ðàáîòíèêè | ×àñòîòà ËÀ (%) | ×àñòîòà ÏÁÀ (%) | Ñòðàíà, ãîä |
Ëàáîðàòîðíàÿ è õèðóðãè÷åñêàÿ ñëóæáû | 17,3 | 5,4 | Óêðàèíà, 2003 |
Ëàáîðàòîðíàÿ ñëóæáà | — | 10,3-15,7 | Ðîññèÿ, 2006 |
Ïåðñîíàë îïåðàöèîííûõ áëîêîâ | 44,9 | 15,8 | Ðîññèÿ, 2006 |
20,3 | 10,2 | ×èëè, 2003 | |
Õèðóðãè | 7,4 | 2.0 | Íèäåðëàíäû, 1998 |
38,5 | 15,8 | Ðîññèÿ, 2006 | |
Àíåñòåçèîëîãè | 9,9 | — | ÑØÀ, 1992 |
Ñòîìàòîëîãè | 30,0 | 5,0 | Êàíàäà, 1997 |
Ãèíåêîëîãè | 33,3 | — | Ðîññèÿ, 2006 |
Ìåäñåñòðû ìàíèïóëÿöèîííûõ êàáèíåòîâ | 29,2 | 11,1 | Ðîññèÿ, 2006 |
21,8 | — | Èòàëèÿ, 2003 | |
Ïåðñîíàë ïàòîëîãîàíàòîìè÷åñêîé ñëóæáû | 38,9 | — | Ðîññèÿ, 2006 |
Âðà÷è è ìåäñåñòðû îáùåé ïðàêòèêè | 30,9 | 3,3 | Áåëüãèÿ, 1995 |
11,5 | 4,2 | Ðîññèÿ, 2006 |
Îñíîâíûå êëèíè÷åñêèå ïðîÿâëåíèÿ
Àëëåðãè÷åñêèå ðåàêöèè íà ëàòåêñ ïðîòåêàþò ïî íåìåäëåííîìó, çàìåäëåííîìó èëè ñìåøàííîìó òèïàì.  ñâÿçè ñ ýòèì êëèíè÷åñêèå ïðîÿâëåíèÿ ËÀ ìîãóò ðàçâèâàòüñÿ îò íåñêîëüêèõ ñåêóíä äî 24-48 ÷àñîâ ïîñëå êîíòàêòà ñ ëàòåêñîì è õàðàêòåðèçóþòñÿ ðàçíîîáðàçíûìè ñèìïòîìàìè îò ëåãêèõ/òÿæåëûõ ìåñòíûõ äî ñèñòåìíûõ/ôàòàëüíûõ àíàôèëàêòè÷åñêèõ ðåàêöèé. Íàèáîëåå ÷àñòî ñðåäè ìåñòíûõ ðåàêöèé âûäåëÿþò: ëîêàëüíóþ èëè ãåíåðàëèçîâàííóþ êðàïèâíèöó, àíãèîíåâðîòè÷åñêèé îòåê, èððèòàòèâíûé äåðìàòèò, àòîïè÷åñêèé äåðìàòèò, àëëåðãè÷åñêèé êîíòàêòíûé äåðìàòèò, ýðèòåìó. Ñèñòåìíûå ðåàêöèè ïðè ËÀ ìîãóò ïðîòåêàòü â âèäå: àëëåðãè÷åñêîãî ðèíèòà è/èëè êîíúþíêòèâèòà, áðîíõèàëüíîé àñòìû, àíàôèëàêòè÷åñêîãî øîêà (äî 0,3% ñëó÷àåâ ËÀ). Ëàòåêñíûå ïåð÷àòêè, ÿâëÿÿñü èñòî÷íèêîì ñåíñèáèëèçàöèè, âûçûâàþò ðàçâèòèå êîæíîé àëëåðãèè â âèäå ìåñòíîé èëè ãåíåðàëèçîâàííîé êðàïèâíèöû, ýðèòåìû, à òàêæå ñèñòåìíûõ ðåàêöèé îðãàíèçìà: ðèíèòà, êîíúþíêòèâèòà, àñòìû è äð. Âûäåëÿþò ÷åòûðå âèäà ðåàêöèé, êîòîðûå âîçíèêàþò ïðè êîíòàêòå ñ ëàòåêñíûìè èçäåëèÿìè:
1. Ñèñòåìíûå àëëåðãè÷åñêèå ðåàêöèè (àëëåðãèÿ íà ëàòåêñíûå áåëêè) (òèï I);
2. Êîíòàêòíî-àëëåðãè÷åñêèé äåðìàòèò (òèï IV);
3. Êîíòàêòíûé äåðìàòèò îò ðàçäðàæåíèÿ (èððèòàòèâíûé äåðìàòèò);
4. Êîíòàêòíàÿ êðàïèâíèöà.
Ó÷èòûâàÿ îïðåäåëåíèå êîíòàêòíîãî äåðìàòèòà — ýòî ñîáèðàòåëüíûé òåðìèí äëÿ âîñïàëèòåëüíûõ çàáîëåâàíèé êîæè, îñòðûõ èëè õðîíè÷åñêèõ, âîçíèêøèõ â ðåçóëüòàòå íåïîñðåäñòâåííîãî äåéñòâèÿ íà êîæó õèìè÷åñêîãî âåùåñòâà. Ïðîñòîé êîíòàêòíûé äåðìàòèò âûçûâàþò âåùåñòâà, îáëàäàþùèå ðàçäðàæàþùèì äåéñòâèåì. Àëëåðãè÷åñêèé êîíòàêòíûé äåðìàòèò ðàçâèâàåòñÿ êàê àëëåðãè÷åñêàÿ ðåàêöèÿ çàìåäëåííîãî òèïà. Êîíòàêòíî-àëëåðãè÷åñêèé äåðìàòèò è êîíòàêòíûé äåðìàòèò îò ðàçäðàæåíèÿ ñëåäóåò ðàññìàòðèâàòü êàê ïðîÿâëåíèÿ ëàòåêñíîãî äåðìàòèòà. Ïàòîãåíåç ËÀ Ïîïàâøèé íà êîæó àíòèãåí (àëëåðãåí) çàõâàòûâàåòñÿ ñïåöèàëèçèðîâàííûìè îòðîñò÷àòûìè êëåòêàìè ýïèäåðìèñà — êëåòêàìè Ëàíãåðãàíñà, â êîòîðûõ îí ÷àñòè÷íî ðàñùåïëÿåòñÿ è ñâÿçûâàåòñÿ ñ ìîëåêóëàìè HLA êëàññà II. Êëåòêè Ëàíãåðãàíñà ìèãðèðóþò èç ýïèäåðìèñà â ðåãèîíàðíûå ëèìôîóçëû, ãäå ïðîèñõîäèò ïðåçåíòàöèÿ àíòèãåíà Ò-ëèìôîöèòàì. Ò-ëèìôîöèòû ñåíñèáèëèçèðóþòñÿ, ïðîëèôåðèðóþò è èç ëèìôîóçëîâ ïåðåìåùàþòñÿ â êðîâü. Òàêèì îáðàçîì, âñÿ êîæà ñòàíîâèòñÿ ñåíñèáèëèçèðîâàííîé ê äàííîìó àíòèãåíó. Ò-ëèìôîöèòû ñàìè âûñâîáîæäàþò öèòîêèíû è äåéñòâóþò íà äðóãèå êëåòêè, êîòîðûå òîæå âûðàáàòûâàþò öèòîêèíû ïðè âñòðå÷å ñ òåì æå àíòèãåíîì. Âîçíèêàåò òîëüêî ó ñåíñèáèëèçèðîâàííûõ ëþäåé. Êîíöåíòðàöèÿ ðàçäðàæèòåëÿ (àëëåðãåíà) ïðè ýòîì ïî÷òè íå èìååò çíà÷åíèÿ, à òÿæåñòü çàáîëåâàíèÿ îïðåäåëÿåòñÿ ñòåïåíüþ ñåíñèáèëèçàöèè. Ïðè ïðîñòîì êîíòàêòíîì äåðìàòèòå î÷àã ïîðàæåíèÿ îãðàíè÷åí ó÷àñòêîì âîçäåéñòâèÿ ðàçäðàæèòåëÿ. Àëëåðãè÷åñêèé êîíòàêòíûé äåðìàòèò íà÷èíàåòñÿ ñ ó÷àñòêà âîçäåéñòâèÿ àëëåðãåíà, çàõâàòûâàåò îêðóæàþùóþ êîæó è íåðåäêî ðàñïðîñòðàíÿåòñÿ íà îòäàëåííûå ó÷àñòêè òåëà. Âñòðå÷àåòñÿ è ãåíåðàëèçîâàííîå ïîðàæåíèå êîæè. Ïðè õðîíè÷åñêîì ëàòåêñíîì äåðìàòèòå Çàáîëåâàíèå âîçíèêàåò ïðè äëèòåëüíîì âîçäåéñòâèè ðàçäðàæàþùåãî âåùåñòâà â òîêñè÷åñêèõ èëè áîëåå íèçêèõ, ïîäïîðîãîâûõ, êîíöåíòðàöèÿõ. Ïðè÷èíîé ÷àñòî ñëóæàò äåòåðãåíòû è îðãàíè÷åñêèå ðàñòâîðèòåëè, êîòîðûå ïðè îäíîêðàòíîì êîíòàêòå ñî çäîðîâîé êîæåé âðåäà íå îêàçûâàþò. Ïî-âèäèìîìó, íåìàëîâàæíóþ ðîëü â ïàòîãåíåçå èãðàåò íàðóøåíèå áàðüåðíîé ôóíêöèè êîæè, ÷òî îáëåã÷àåò ïðîíèêíîâåíèå ðàçäðàæèòåëÿ â êîæó è ïðèâîäèò ê õðîíè÷åñêîìó âîñïàëåíèþ. Êëèíè÷åñêàÿ êàðòèíà ëàòåêñíîãî äåðìàòèòà. Êîíòàêòíî-àëëåðãè÷åñêèé äåðìàòèò — ýòî èììóíîëîãè÷åñêèé îòâåò çàìåäëåííîãî òèïà; ñîñòàâëÿåò äî 30% ñëó÷àåâ ËÀ. Îí ïðåäñòàâëåí îòñðî÷åííûìè ðåàêöèÿìè ãèïåð÷óâñòâèòåëüíîñòè IV òèïà ïî Êóìáñó. Êëèíè÷åñêàÿ ñèìïòîìàòèêà âîçíèêàåò ÷åðåç 6-48 ÷àñîâ ïîñëå ïðåêðàùåíèÿ êîíòàêòà ñ ëàòåêñíûìè èçäåëèÿìè. Ïðè÷èíîé òàêîé ðåàêöèè ìîæåò áûòü íå òîëüêî ñàì ëàòåêñ, íî è õèìè÷åñêèå âåùåñòâà, äîáàâëåííûå â èçäåëèå ïðè ïðîèçâîäñòâå. Àëëåðãè÷åñêèå êîíòàêòíûå äåðìàòèòû õàðàêòåðèçóþòñÿ èñêëþ÷èòåëüíî êîæíûìè ïðîÿâëåíèÿìè, ëîêàëèçóþùèìèñÿ â ìåñòàõ êîíòàêòà êîæè ñ ëàòåêñíûìè ïåð÷àòêàìè è âûøå ìàíæåòû, è íèêîãäà íå áûâàþò ãåíåðàëèçîâàííûìè. Ê îñíîâíûì êëèíè÷åñêèì ïðèçíàêàì êîíòàêòíî-àëëåðãè÷åñêîãî äåðìàòèòà îòíîñÿòñÿ ëîêàëüíûé îòåê, ãèïåðåìèÿ, âûñûïàíèÿ íà êîæå ïî òèïó ýêçåìû èëè êðàïèâíèöû, çóä, òðåùèíû, ìîêíóòèå êîæè, óòîëùåíèå ýïèäåðìèñà, ïðè÷åì íå òîëüêî â ìåñòàõ êîíòàêòà ñ ëàòåêñíûìè ïåð÷àòêàìè, íî è âûøå íåãî. Êîíòàêòíûé äåðìàòèò îò ðàçäðàæåíèÿ ñîñòàâëÿåò äî 40% ñëó÷àåâ ËÀ. Ïðè÷èíîé åãî ðàçâèòèÿ ìîãóò áûòü è ëàòåêñ, è õèìè÷åñêèå âåùåñòâà, äîáàâëåííûå â èçäåëèå ïðè ïðîèçâîäñòâå. Ðåàêöèÿ âîçíèêàåò íà ðóêàõ èëè ëþáîé äðóãîé ÷àñòè òåëà ïîñëå êîíòàêòà ñ èçäåëèÿìè èç ëàòåêñà.  ðàçâèòèè ýòîãî çàáîëåâàíèÿ ïðèíèìàþò ó÷àñòèå àëëåðãè÷åñêèå è íåàëëåðãè÷åñêèå ìåõàíèçìû. Èððèòàòèâíûé äåðìàòèò ïîÿâëÿåòñÿ â ñâÿçè ñ íàðóøåíèÿìè âîäíîãî áàëàíñà â êîæå, ïîýòîìó íàèáîëåå õàðàêòåðíûõ åãî ñèìïòîìàìè ÿâëÿþòñÿ ñóõîñòü êîæè, çóä, ðàçäðàæåíèå, ãèïåðåìèÿ, ÷óâñòâî ææåíèÿ â ìåñòàõ íåïîñðåäñòâåííîãî êîíòàêòà ïåð÷àòîê ñ êîæåé, èçìåíåíèå åå ðèñóíêà, âîçìîæíû òðåùèíû, êîæíûå âûñûïàíèÿ. Âñå ýòè ìåñòíûå ïðîÿâëåíèÿ ËÀ ìîãóò èñ÷åçàòü íà ïðîòÿæåíèè êîðîòêîãî ïåðèîäà âðåìåíè ïîñëå ïðåêðàùåíèÿ êîíòàêòà ñ ëàòåêñîì è èñïîëüçîâàíèÿ ïèòàòåëüíûõ êðåìîâ. Èñòèííûå àëëåðãè÷åñêèå ðåàêöèè ñëåäóåò îòëè÷àòü îò áàíàëüíîãî äåðìàòèòà, êîòîðûé ÷àùå âñåãî âîçíèêàåò ïðè èñïîëüçîâàíèè îïóäðåííûõ ïåð÷àòîê. Òàêîé äåðìàòèò õàðàêòåðèçóåòñÿ ðàçäðàæåíèåì, ñóõîñòüþ è ïîÿâëåíèåì òðåùèí êîæíûõ ïîêðîâîâ â ìåñòå êîíòàêòà ñ ïåð÷àòêàìè. Çàáîëåâàíèå ìîæåò áûòü õðîíè÷åñêèì ñ ïåðèîäàìè óëó÷øåíèÿ. ×àùå âñåãî ýòè ÿâëåíèÿ èñ÷åçàþò ïðè ïåðåõîäå íà âûñîêîêà÷åñòâåííûå íåîïóäðåííûå ïåð÷àòêè. Êðîìå òîãî, íåîáõîäèìî ïðàâèëüíî ïîäáèðàòü êîæíûå àíòèñåïòèêè è ñðåäñòâà äëÿ ìûòüÿ è çàùèòû ðóê, íå èñïîëüçóÿ êðåì íà ìàñëÿíîé îñíîâå. ^ Äèàãíîñòèêà ëàòåêñíûõ äåðìàòîçîâ. Îñíîâàíà íà ïðîâåäåíèè ðÿäà îáÿçàòåëüíûõ è âñïîìîãàòåëüíûõ èññëåäîâàíèé.
Ê îáÿçàòåëüíûì ìåòîäàì èññëåäîâàíèÿ îòíîñÿò:
1. Ñáîð àëëåðãîëîãè÷åñêîãî àíàìíåçà. Ïðè ñáîðå àíàìíåçà èñïîëüçóþòñÿ òàêæå ñïåöèàëüíûå îïðîñíèêè äëÿ âûÿâëåíèÿ ËÀ.
2. Îñìîòð àëëåðãîëîãà.
3. Êîæíîå òåñòèðîâàíèå: ïðèê-òåñò ñ ËÀà è/èëè ïàò÷-òåñò ñ ôðàãìåíòîì ëàòåêñíîé ïåð÷àòêè.
4. Òåñò ñïåöèôè÷åñêîãî âûñâîáîæäåíèÿ ãèñòàìèíà èç áàçîôèëîâ êðîâè.
Ê äîïîëíèòåëüíûì ìåòîäàì èññëåäîâàíèÿ îòíîñÿò:
1. Áðîíõèàëüíûé è/èëè íàçàëüíûé ïðîâîêàöèîííûé òåñò ñ ïóäðîé èç ëàòåêñíûõ ïåð÷àòîê.
2. Îïðåäåëåíèå óðîâíÿ îáùåãî IgE.
3. Îïðåäåëåíèå óðîâíÿ ëàòåêñ-ñïåöèôè÷åñêèõ IgE-àíòèòåë.
4. Èññëåäîâàíèå ôóíêöèè âíåøíåãî äûõàíèÿ.
Íåîáõîäèìî îòìåòèòü, ÷òî äèàãíîç ËÀ ìîæíî óñòàíîâèòü òîëüêî ïðè íàëè÷èè íå ìåíåå äâóõ êðèòåðèåâ.
Ëå÷åíèå ëàòåêñíîãî äåðìàòèòà
Òàêòèêà ëå÷åíèÿ áîëüíûõ ñ ëàòåêñíûì äåðìàòèòîì çàâèñèò îò ñòàäèè çàáîëåâàíèÿ, ñòåïåíè åãî òÿæåñòè, îñîáåííîñòåé êëèíè÷åñêîãî òå÷åíèÿ, íàëè÷èÿ ñîïóòñòâóþùåé ïàòîëîãèè, îñîáåííî äðóãèõ àëëåðãè÷åñêèõ çàáîëåâàíèé, âîçðàñòà ïàöèåíòîâ è õàðàêòåðà èõ ïðîôåññèîíàëüíîé äåÿòåëüíîñòè. Ëå÷åíèå ïðîñòûõ ôîðì ëàòåêñíîãî äåðìàòèòà ïðè âûÿâëåíèè è óñòðàíåíèè îáû÷íî ðàçðåøàåòñÿ ñàìîñòîÿòåëüíî. Ïðè îñòðûõ ñîñòîÿíèÿõ èñïîëüçóþò ñèìïòîìàòè÷åñêóþ òåðàïèþ, íàïðàâëåííóþ íà ëèêâèäàöèþ êëèíè÷åñêèõ ïðîÿâëåíèé çàáîëåâàíèÿ.  çàâèñèìîñòè îò îñîáåííîñòåé ëàòåêñíîãî äåðìàòèòà áîëüíûì íàçíà÷àþò àíòèãèñòàìèííûå ïðåïàðàòû ñèñòåìíîãî è/èëè ìåñòíîãî äåéñòâèÿ, ïðåïàðàòû êðîìîãëèöèåâîé êèñëîòû, ãëþêîêîðòèêîñòåðîèäû ñèñòåìíîãî è/èëè òîïè÷åñêîãî äåéñòâèÿ, áðîíõîëèòè÷åñêèå ñðåäñòâà, íàçàëüíûå äåêîíãåñòàíòû è ïðî÷èå ñðåäñòâà îêàçàíèÿ íåîòëîæíîé ïîìîùè â äîçàõ è ïî ñõåìàì, êîòîðûå ïîäðîáíî îïèñàíû â îòå÷åñòâåííûõ Ïðîòîêîëàõ îêàçàíèÿ ìåäèöèíñêîé ïîìîùè áîëüíûì àëëåðãè÷åñêèìè çàáîëåâàíèÿìè äëÿ ñîîòâåòñòâóþùèõ ôîðì àëëåðãè÷åñêèõ çàáîëåâàíèé.
Ïðîôèëàêòèêà ëàòåêñíûõ äåðìàòîçîâ
 ïîñëåäíèå ãîäà âî ìíîãèõ ñòðàíàõ ìèðà áîëüøîå âíèìàíèå óäåëÿåòñÿ ðàçðàáîòêå ìåð ïðîôèëàêòèêè ëàòåêñíûõ äåðìàòèòîâ. Îíè çàêëþ÷àþòñÿ, ïðåæäå âñåãî, â ïðåêðàùåíèå êîíòàêòà áîëüíîãî ñ ïðè÷èííî-çíà÷èìûì àëëåðãåíîì. Øèðîêî òàêæå èñïîëüçóþòñÿ îáðàçîâàòåëüíûå ïðîãðàììû äëÿ ìåäèöèíñêèõ ðàáîòíèêîâ è íàñåëåíèÿ ïî âîïðîñàì àëëåðãèè ê ëàòåêñó. Ïðè èõ ïðîâåäåíèè äëÿ áîëüíûõ ñ âûñîêèì ðèñêîì ðàçâèòèÿ ËÀ ñîñòàâëÿþòñÿ èíäèâèäóàëüíûå ïëàíû çàíÿòèé äëÿ êàæäîãî ïàöèåíòà ñ àíàëèçîì ïðîãíîçà çàáîëåâàíèé è ôîðìóëèðîâêîé ïîñëåäóþùèõ ðåêîìåíäàöèé. Âàæíûì ìåòîäîì ïðîôèëàêòèêè ËÀ ÿâëÿåòñÿ òàêæå ìàðêèðîâêà èçäåëèé, êîòîðûå ñîäåðæàò èëè íå ñîäåðæàò ëàòåêñ. Ëèöàì, èìåþùèì ðèñê ðàçâèòèÿ àíàôèëàêòè÷åñêèõ ñîñòîÿíèé, âñëåäñòâèå ËÀ, ñëåäóåò èìåòü ïðè ñåáå ñòàíäàðòíûé ïðîòèâîøîêîâûé íàáîð.  íàñòîÿùåå âðåìÿ ïðè èçãîòîâëåíèè ëàòåêñíûõ ïåð÷àòîê ñòàëè èñïîëüçîâàòüñÿ íîâûå òåõíîëîãèè, óìåíüøàþùèå ñîäåðæàíèå àëëåðãåííûõ áåëêîâ, ÷òî äîñòèãàåòñÿ ïóòåì èñïîëüçîâàíèÿ ñîëåâûõ ðàñòâîðîâ, õëîðèðîâàíèÿ è ïðèìåíåíèÿ ïîëèìåðíîãî ïîêðûòèÿ â ïðîèçâîäñòâåííîì ïðîöåññå. Ïåðñïåêòèâíûì íàïðàâëåíèåì ÿâëÿåòñÿ èçãîòîâëåíèå ïåð÷àòîê èç ïîëèâèíèëõëîðèäà è òåðìîïëàñòè÷åñêèõ ýëàñòîïîëèìåðîâ. Îäíàêî ìåäèöèíñêèå è äðóãèå èçäåëèÿ, íå ñîäåðæàùèå ëàòåêñ, ÷àñòî íåäîñòóïíû èç-çà èõ äîðîãîâèçíû è íåäîñòàòî÷íîãî êîëè÷åñòâà âûïóñêàåìîé ïðîäóêöèè. Êðîìå òîãî, ñòåðèëüíûå ïåð÷àòêè èç äðóãèõ íåëàòåêñíûõ âåùåñòâ, íå âñåãäà ìîãóò êîíêóðèðîâàòü ñ ëàòåêñíûìè, îòëè÷àþùèìèñÿ áîëüøåé ýëàñòè÷íîñòüþ è óäîáñòâîì ïðè âûïîëíåíèè òîíêèõ õèðóðãè÷åñêèõ è òåõíè÷åñêèõ ìàíèïóëÿöèé.  ñâÿçè ñ ýòèì ïðîöåññ ïîèñêà è ñîçäàíèÿ áåçàëëåðãåííîé ðåçèíîâîé ïðîäóêöèè ïðîäîëæàåòñÿ. Ó÷èòûâàÿ îñîáåííîñòè ËÀ, çàêëþ÷àþùèåñÿ â íàðàñòàíèè ñèìïòîìîâ è ïðîãðåññèðîâàíèè áîëåçíè â óñëîâèÿõ ïðîäîëæàþùåãîñÿ âîçäåéñòâèÿ ËÀÃ, àêòóàëüíûì ÿâëÿåòñÿ âîïðîñ î ðàöèîíàëüíîì òðóäîóñòðîéñòâå áîëüíûõ. Îíî ìîæåò áûòü âðåìåííûì (íà ïåðèîä îáîñòðåíèÿ çàáîëåâàíèÿ) èëè ïîñòîÿííûì (â ñëó÷àÿõ íàðàñòàíèÿ è ïðîãðåññèðîâàíèÿ ñèìïòîìîâ àëëåðãèè).  íàñòîÿùåå âðåìÿ ðàññìàòðèâàåòñÿ âîïðîñ î âíåñåíèè çàáîëåâàíèé, ðàçâèâøèõñÿ âñëåäñòâèå ïðîôåññèîíàëüíîãî êîíòàêòà ñ ëàòåêñíûì ìàòåðèàëîì, â ïåðå÷åíü ïðîôåññèîíàëüíûõ áîëåçíåé.
ëàòåêñíûé äåðìàòîç àëëåðãèÿ
Âûâîä
Òàêèì îáðàçîì, ñ ó÷åòîì âûøåïðèâåäåííûõ äàííûõ, ñëåäóåò ñ÷èòàòü ïðîáëåìó àëëåðãèè ê ëàòåêñó àêòóàëüíîé, îñîáåííî â õèðóðãèè è àíåñòåçèîëîãèè. Ïðîáëåìà, ê ñîæàëåíèþ, ñîâåðøåííî íå èçó÷åíà â Óêðàèíå. Âñåîáùóþ èíôîðìèðîâàííîñòü ìåäèöèíñêîãî ïåðñîíàëà ìîæíî ðàññìàòðèâàòü â êà÷åñòâå îäíîé èç îñíîâíûõ ìåð ïðîôèëàêòèêè. Îñîáåííîå âíèìàíèå ïðè äàëüíåéøåì èçó÷åíèè ËÀ äîëæíî áûòü óäåëåíî ðàçðàáîòêå ïðèíöèïèàëüíûõ ïîäõîäîâ ê äèàãíîñòèêå, ïðîôèëàêòèêå è ëå÷åíèþ çàáîëåâàíèé, âûçâàííûõ êîíòàêòîì ñ ëàòåêñîì, â ÷àñòíîñòè ñïåöèôè÷åñêîé èììóíîòåðàïèè àëëåðãåíîì èç ëàòåêñà.
Ðàçìåùåíî íà Allbest.ru
…
Источник


