Тесты на аллергию у детей в домашних условиях
На сегодняшний день проявления аллергии в виде высыпаний на коже у малыша, поражений пищеварительного тракта или респираторных аллергозов возникают все раньше и раньше и это серьезный повод для беспокойства родителей.
Наиболее часто возникают поражения кожных покровов потница и аллергические диатезы, которые развиваются у грудничков.
В большинстве случаев аллергию вызывают пищевые и контактные аллергены (порошок, мыло, масло для кожи, синтетическая одежда).
Но еще до рождения ребенок сталкивается с множеством аллергенов и это связано:
- с постоянно осложняющейся экологией;
- с неблагоприятной наследственно обусловленной повышенной чувствительностью многих людей к сложным аллергенам, которые находятся в пище, воздухе и воде;
- с неправильным питанием беременной.
Будущая мама часто сталкивается с аллергенными факторами в повседневной жизни, но активная защита плаценты предохраняет плод от патологического воздействия аллергенов, а при нарушении ее защитных свойств возникает еще внутриутробная сенсибилизация малыша к различным факторам аллергии.
Также большое значение при развитии аллергических реакций различного типа имеет генетическая отягощенность организма крохи ко многим патогенным агентам.
Ребенок после рождения не имеет надежной защиты, поэтому кожные покровы и другие органы крохи попадают под патологическое воздействие окружающей среды:
- пищевых факторов (даже при естественном вскармливании, когда мама употребляет в пищу аллергенные продукты) – поэтому крайне важно знать, как нужно питаться кормящей маме;
- контактные аллергены (химические и физические аллергены) – с осторожностью нужно относиться ко всем моющим средствам, в том числе детским порошкам и кондиционерам, маслам для кожи;
- эпидермальные факторы (шерсть животных и птиц, корм для рыбок и попугаев) – это необходимо учитывать, если в семье есть дети или при намерении завести домашнее животное;
- лекарства (антибиотики, сиропы с красителями и ароматизаторами и другие препараты).
Самыми распространенными аллергическими заболеваниями у грудничков считаются:
- аллергические высыпания (аллергический диатез, себорейный, атопический дерматит);
- вазомоторный (аллергический) ринит;
- патология пищеварительной системы;
- респираторные реакции (бронхоспазм);
- аллергический конъюнктивит.
Как развивается аллергическая реакция у грудничков
При попадании аллергена в организм ребенка происходит синтез специфических иммуноглобулинов Е, которые и активируют цепь реакций с образованием медиаторов воспаления.
Все эти факторы (гистамин, серотонин и другие биоактивные вещества) приводят к развитию симптомов аллергии – кожной сыпи, диареи, ринита или конъюнктивита.
Клинические проявления аллергии
Повышенная чувствительность к аллергенам у грудничков может проявляться в виде:
- аллергических поражений кожных покровов;
- поражений пищеварительного тракта;
- респираторные аллергозы;
- сочетанные поражения органов различных систем.
К кожным аллергическим реакциям относятся:
- аллергические диатезы (шелушения кожи щек, лба, ягодичной области, интенсивный зуд и покраснение кожных покровов;
- гнейс, крапивница, местные отеки кожи;
- проявления потницы и/или упорные опрелости неизвестной этиологии (при комфортном микроклимате и хорошем уходе за кожными складками малыша).
Нарушения пищеварительного тракта:
- частые срыгивания;
- жидкий стул или запоры;
- метеоризм и упорные колики;
- рвота;
Респираторные проявления аллергической реакции:
- аллергический насморк;
- бронхоспазм (частый сухой кашель, затрудненное дыхание, частые респираторные инфекции с ларингитами, альвеолитами или обструктивными бронхитами).
Сочетание аллергических реакций с поражением нескольких систем у грудничков считается высокой предрасположенностью к возникновению опасных аллергических заболеваний:
- бронхиальной астмы;
- экземы;
- атопических дерматитов;
- развитие сложных воспалительно-аллергических патологий почек, сердца, сосудов, костно-мышечной системы.
Достаточно часто встречаются сочетание нескольких поражений:
- респираторной системы и кожных покровов (ринит или бронхоспазм);
- аллергические реакции кожи и поражения кишечника.
При появлении у грудничка одного из признаков или сочетания патологии нескольких систем предположительно аллергической природы необходима консультация специалиста: педиатра или детского аллерголога, а при пищевой аллергии — диетолога.
Диагностирование аллергии у грудничка
При выраженных проявлениях аллергической реакции, особенно при сочетанных патологиях нужна госпитализация в специализированное отделение для симптоматического лечения и определения аллергенов в условиях стационара.
К этим патологиям относятся:
- стойкий бронхоспазм с крапивницей;
- диспепсические расстройства с рвотой;
- кожной сыпью или выраженным конъюнктивитом;
- при опасных для жизни реакциях немедленного типа (развитие анафилактического шока или отека Квинке).
Многих родителей беспокоит вопрос о том, как определяется диагноз аллергии у детей раннего возраста:
- данных опроса родителей (подробный сбор анамнеза, жалоб, определение наличия наследственной отягощенности);
- определение связи клинических проявлений различных видов аллергической реакции, сенсибилизации организма и приемом в пищу определенных пищевых продуктов, наличия в семье животных, стирки порошком, ношения синтетической одежды и другими факторами);
- осмотр малыша.
Для подтверждения диагноза аллергической реакции проводят лабораторные анализы:
- клинический анализ крови: об аллергической реакции может свидетельствовать повышение эозинофилов;
- определение общего Ig Е (определяется высокий уровень);
- УЗИ органов пищеварительной системы с исключением неаллергического происхождения патологических симптомов.
Также косвенными доказательствами пищевой аллергии при естественном вскармливании могут служить следующие факты:
- постепенное исчезновение признаков аллергии при соблюдении гипоаллергенной диеты; устранение кожной аллергии при прекращении стирки порошками, кондиционерами;
- при замене одежды из синтетики на натуральную из хлопка или льна, особенно нательного и постельного белья;
- положительный эффект после начала приема детских форм лекарственных препаратов против аллергии (антигистаминных лекарственных средств в сочетании с природными сорбентами).
Анализ крови на аллергены у грудничка
Для уточнения аллергической природы высыпаний, патологии ЖКТ, ринита, конъюнктивита или сочетаний патологий, когда сложно определить причинный фактор – аллерген вызывающий развитие аллергической реакции – проводится анализ крови на аллергены.
Сейчас его делают почти в любой крупной детской клинике или в лаборатории при кабинете — аллерголога.
Все исследования необходимо проводить в период аллергологического спокойствия (лучше в зимний период), до начала приема антиаллергических лекарственных средств или после окончания курса лечения.
У детей раннего возраста берут кровь из вены с определением уровня специфических иммуноглобулинов (Ig Е) на определенные виды аллергенов.
Важным условием является отсутствие любых физиологических состояний (синдром прорезывания зубов, перегревания, дисфункции кишечника) или органических заболеваний, которые могут повлиять на достоверность результатов.
У детей старшего возраста ставят кожные пробы или анализ крови на аллергены.
Анализ кожной аллергопробы у грудничка
Детям раннего возраста эталонные кожные пробы на аллергены проводят крайне редко в связи со сложностью их оценки, что определяется анатомо-физиологическими особенностями строения кожи у грудничков и возможностью разлитой реакции.
Кожные пробы проводят у детей старше трехлетнего возраста кожные пробы.
Они проводятся следующим образом: на кожу в области предплечья наносят небольшие дозы определенных аллергенов и проверяется реакция на их введение (в течение полчаса). Кожную пробу на аллергены проводят только при отсутствии воспалительных процессов в организме.
Перед проведением кожных аллергопроб необходимо определить круг возможных аллергенов – существует несколько панелей.
Обычно назначается стандартный набор аллергенов:
- при кожных реакциях (на цитрусовые, шоколад, рыбу, яйца, коровье молоко, сою, глютен);
- при бронхоспазмах: набор пылевых, эпидермальных и пищевых аллергенов;
- при ринитах и конъюнктивитах: пыльцевые, пылевые, эпидермальные и пищевые аллергены.
Дополнительный набор возможных пищевых аллергенов можно выявить при ведении пищевого дневника в течение 7-10 дней – мама постоянно записывает все продукты, которые принимает в пищу малыш в течение дня, особенности их кулинарной обработки блюд и ежедневные реакции ребенка.
Когда делать анализ на аллергены у грудничка
Типичная аллергическая реакция у грудничков развивается в пятнадцати случаях из ста, и хорошо купируются отменой аллергенного продукта или при устранении патогенных факторов.
В большинстве случаев возможны ложные реакции:
- при неправильном введении прикорма или новых продуктов;
- при ферментопатии;
- при наличии дисбактериоза или паразитов в кишечнике.
Аллергологи рекомендуют проводить данные анализы только по строгим показаниям:
- для подтверждения пищевой аллергии, выявленной при пищевых ограничениях;
- при необходимости определения факта уменьшения аллергической реакции на фоне лечения;
- если у малыша развился анафилактический шок от укуса насекомого;
- для подтверждения выявленной аллергической реакции на введение вакцины.
Во всех остальных случаях необходимо использовать все возможные варианты определения аллергена.
Нужно помнить, что анализ на аллергены проводят только по назначению врача.
врач-педиатр Сазонова Ольга Ивановна
Источник
/О детях/Детское здоровье и уход/Аллергии. Астма
- Зачем нужны аллергопробы
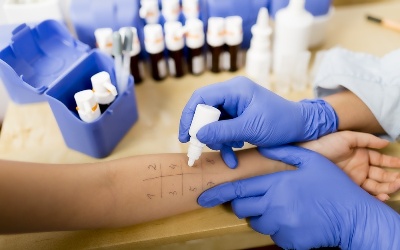
- Виды аллергопроб
- Аппликационный тест (патч-тест)
- Скарификационный тест
- Прик-тест
- С какого возраста делают аллергопробы
- Анализ крови на аллергены
- Определение общего IgE (Иммуноглобулин Е общий, IgE total)
- Определение специфических IgE (специфического иммуноглобулина Е)
- Технология ImmunoCAP («Фадиатоп детский», Phadiatop Infant )
- Подготовка к аллергопробам и противопоказания
Об особенностях аллергических реакций у детей разных возрастов читайте ЗДЕСЬ >>>>
Кому назначают аллергопробы? Безопасны ли они для детей? С какого возраста можно их делать? Что покажет анализ крови? Отвечает Евгения ВОДНИЦКАЯ, врач второй категории, аллерголог-иммунолог медицинского центра «АллергоСити».
ВОЗМОЖНЫ ПРОТИВОПОКАЗАНИЯ,
ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Зачем нужны аллергопробы?
По данным ВОЗ аллергия – одно из самых распространенных заболеваний, ей подвержен каждый пятый житель нашей планеты. В крупных городах статистика радует еще меньше: от 30 до 60% жителей мегаполисов – аллергики. Аллергия может возникнуть буквально на что угодно: на пух одуванчиков, на кошачью шерсть, на бабушкин пирог, на собственное одеяло… Для того чтобы сохранить в этих условиях присутствие духа и понять, что именно вызывает зуд, чих, кашель и прочие неприятности и существуют аллергопробы – кожные тесты на аллергию.
Комментарий специалиста
Показаниями для аллергопроб является подозрение на аллергию: аллергический, атопический дерматит, аллергический, ринит, коньюнктивит, рецидивирующий ларингостеноз, повторные эпизоды обструктивного бронхита, подозрение на бронхиальную астму, часто длительно болеющие дети, гипертрофия аденоидов.
Определение спектра аллергенов проводит врач. Их набор зависит от возраста пациента, являются ли симптомы аллергии круглодичными или сезонными, наличия животного в доме, где обостряются симптомы в помещении или на улице и т.д.
Виды аллергопроб
Существует три основных вида кожных аллергопроб.
Аппликационный тест (патч-тест)
Этот метод считают наименее агрессивным и используют для диагностики контактной аллергии. В ходе процедуры на спину пациента наклеивают тест-полоски с нанесёнными на них аллергенами (до 10 разновидностей на каждом пластыре). Ходить с этими наклейками придется довольно долго: от 24 до 48 часов. Затем врач отклеивает пластыри и оценивает состояние кожных покровов.
Комментарий специалиста
Результаты оцениваются через 24-48 часов, затем через 3-4 дня, в некоторых случаях повторно через 7 дней. При проведении такого теста возможны как ложноположительные, так и ложноотрицательные реакции, как при любых других методах диагностики.
Скарификационный тест
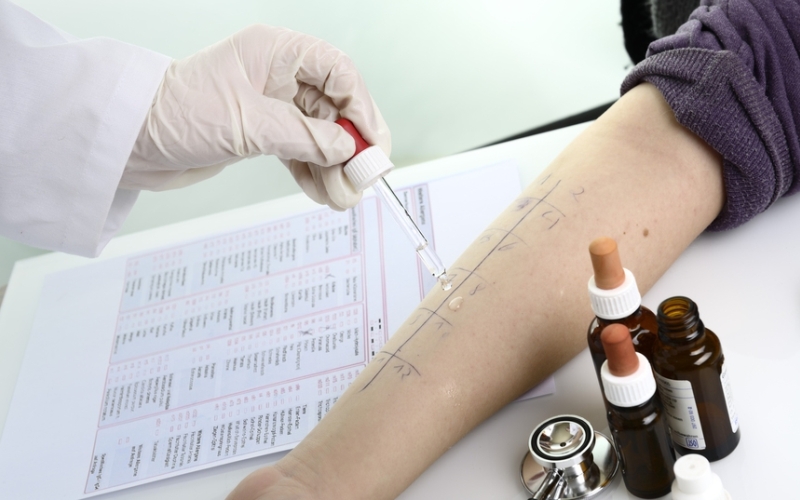 Одновременно можно исследовать реакцию организма на 40 различных аллергенов. Тест позволяет выявить аллергию на цветочную пыльцу, почву, плесень, перхоть домашних животных, пылевой клещ, продукты питания.
Одновременно можно исследовать реакцию организма на 40 различных аллергенов. Тест позволяет выявить аллергию на цветочную пыльцу, почву, плесень, перхоть домашних животных, пылевой клещ, продукты питания.
У взрослых скарификационные пробы проводятся в области предплечья, у детей — в верхней части спины. В процессе диагностики доктор тонким стерильным ланцетом или иглой слегка царапает кожу. Затем на каждую царапину наносят по капле диагностического аллергена. Через 15 минут становится очевидным есть ли у пациента аллергия на какое-либо из нанесенных веществ. Если реакция есть – царапина начинает сильно чесаться, припухает и краcнеет, на месте нанесения появляется волдырь похожий на укус комара. Если диаметр такого волдыря более 2 мм, реакция признается положительной.
Чтобы минимизировать вероятность ошибки перед началом теста на царапину наносят два «проверочных» вещества: гистамин и солевой раствор. Если кожа не реагирует на гистамин, то не среагирует и на реальный аллерген, а реакция на солевой раствор скажет о повышенной чувствительности кожи, а, значит, риске ложноположительной реакции.
Этот вид теста сертифицирован в России и наиболее часто применяется для диагностики аллергии в нашей стране.
Прик-тест
Этот тест во многом похож на скарификационные пробы, однако вместо царапин кожу пациента лишь слегка прокалывают в месте нанесения аллергена (название теста произошло от англ. prick — укол). Из-за меньшей травматизации кожи такой тест, как правило, переносится легче, хотя выраженность результатов несколько ниже. Прик-тест рекомендован для приоритетного использования Европейской академией аллергологии и клинической иммунологии (EAACI) и Всемирной аллергологической организацией (WAO). Однако в России данный метод не сертифицирован и потому применяется намного реже, чем скарификационные пробы.
Стоимость: сертифицированные в России кожные пробы можно сделать бесплатно в поликлинике по месту жительства.
Стоимость кожных проб в частных клиниках: 100-200 руб. за 1 аллерген.
Комментарий специалиста
Прик-тесты менее травматичны, по достоверности результаты прик-тестов и скарификационных проб практически не различаются. Золотой стандарт в диагностике — именно прик-тесты.
С какого возраста делают аллергопробы?
Если выявленная аллергия протекает без серьезных осложнений, то, как правило, врач советует воздержаться от аллергопроб до пяти лет. Это связано с тем, что у маленьких детей могут возникать и проходить аллергические реакции на разные раздражители, и как положительный, так и отрицательный результат проб не даст гарантий, что через несколько месяцев ситуация не изменится.
Однако при наличии показаний кожные аллергопробы делают и детям с двух лет, однако количество аллергенов, которые входят в исследование, сокращают.
Комментарий специалиста
Скарификационные тесты проводятся с двухлетнего возраста, если ребенок может сидеть спокойно 15-20 минут, пока проводится диагностика. Прик-тест также можно проводить с двух лет. До этого возраста проведение кожных проб возможно, но их информативность снижается — за счет анатомических особенностей кожи ребенка могут быть ложноположительные результаты.
Анализ крови на аллергены
Если маленькому ребенку необходимо обследование, то чаще врачи назначают анализ крови на аллергены. Такое исследование можно проводить с 4-6 месяцев.
В основе анализов крови на аллергию лежит определение уровня иммуноглобулинов Е – антител, которые усиленно вырабатываются в организме человека, который случайно съел, понюхал или прикоснулся к аллергену. В настоящее время доступно несколько анализов.
Определение общего IgE (Иммуноглобулин Е общий, IgE total)
Это анализ крови, который показывает общий уровень иммуноглобулина Е в крови. Повышенная концентрация IgE в крови скажет о том, есть ли у пациента склонность к аллергии. Этот анализ могут назначить ребенку родителей-аллергиков для того, чтобы оценить риск развития аллергии.
Ориентировочная стоимость: 300-400 руб.
Определение специфических IgE (специфического иммуноглобулина Е)
В ходе этого исследования образец сыворотки крови вводят в контакт с определенными аллергенами и в лабораторных условиях определяют уровень иммуноглобулина к каждому из них. Так можно определить наличие аллергической реакции на:
- Отдельные пищевые аллергены;
- Общие панели (один результат по смеси сходных аллергенов, например, грызунов, разных грибков плесени или пищевых продуктов);
- Бытовые аллергены;
- Пыльца растений;
- Также существуют разнообразные панели, в которых результат выдается списком по каждому аллергену в отдельности (педиатрическая, респираторная и т.д.).
Недостатки этого метода
- Высокая стоимость.
- В отличие от кожных тестов методне чувствителен к небелковым антигенам, а значит, может выявить не все виды аллергии.
Ориентировочная стоимость: 300-400 руб. за каждый аллерген.
Технология ImmunoCAP («Фадиатоп детский», Phadiatop Infant )
Это одно из самых современных исследований, которое заявлено как специально разработанное для выявления предрасположенности к аллергии у детей до пяти лет. Тест отличается высокой чувствительностью и позволяет обнаружить сверхнизкие концентрации IgE-антител.
В состав исследования входят наиболее распространенные аллергены, которые чаще всего вызывают реакции у детей младшего возраста. В итоге исследование дает определенный ответ: есть или нет у ребенка склонность к аллергии. Также с помощью системы ImmunoCAP можно исследовать реакцию на отдельные аллергены.
Стоимость: панель «Фадиатоп детский» — от 1950 руб, отдельные аллергены по методу ImmunoCAP — от 640 руб. за 1 аллерген
Комментарий специалиста
В крови для выявления аллергии определяют наличие специфических IgE (иммуноглобулинов Е), существует несколько лабораторных методик. На сегодняшний день самым чувствительным методом считается ImmunoCAP. Преимущества: можно проводить обследование с 4-6 месяцев, не требуется отмены антигистаминных и других препаратов перед обследованием, можно брать кровь в период обострения, в период цветения растений. Недостатки: не показывает не-IgE-зависимую аллергию.
Подготовка к аллергопробам и противопоказания
Строгие противопоказаниями к кожным аллергопробам:
- обострения хронических заболеваний;
- острые инфекционные заболевания;
- обострения аллергии.
Подготовка к кожным аллергопробам:
- за две недели прекратить прием антигистаминных препаратов;
- за неделю перестать пользоваться противоаллергическими мазями.
Перед аллергообследованием крови отмены антигистаминных не требуется. Кровь рекомендуется сдавать утром (в период с 8 до 11 часов), натощак.
Комментарий специалиста
Противопоказания для проведения кожных проб: прием антигистаминных препаратов, обострение аллергии, острое инфекционное заболевание, обострение хронического заболевания, цветение причинно-значимого аллергена, прививки, постановка реакции Манту, психические заболевания, анафилактические реакции, уртикарный дерматографизм, крапивница, неконтролируемая бронхиальная астма, беременность, тяжелые поражения сердца, печени, почек, системы крови.
Возможно, вам будет интересно узнать об аллергенспецифичной иммунотерапии (АСИТ). Прочитать об этом можно ЗДЕСЬ >>>>
6.07.2016
Полезная статья? Оставь на нее ссылку в социальных сетях!


![]()
Lana
(02/02/2019)
Тиннер
скарификацию (царапки) делают бесплатно
сделают ту панель, которая есть в наличии в поликлинике/диагностическом центре.
В Ленинском р-не это диагностический центр на Новогодней, 35
А через сколько дней после ОРВИ можно сделать аллергопробы? У ребенка после ОРВИ, снова ОРВИ начался 1 февраля с температурой, если к 4 февраля с помощью антибиотиков он поправиться, можно 8 февраля сделать аллергопробы или нужно отменить поездку.
![]()
А где можно узнать какие пробы делают ребенку бесплатно по ОМС?
Sima
(08/07/2016)
Огромное спасибо за статью!
Источник


