Выделения из влагалища при аллергии

 Аллергический вагинит – это воспалительный процесс влагалища, который возникает при контакте наружных половых органов с каким-то веществом, вызывающим аллергическую реакцию (аллергеном). Часто аллергические вагиниты осложняются присоединением инфекции.
Аллергический вагинит – это воспалительный процесс влагалища, который возникает при контакте наружных половых органов с каким-то веществом, вызывающим аллергическую реакцию (аллергеном). Часто аллергические вагиниты осложняются присоединением инфекции.

Как начинается аллергический вагинит
Аллергический вагинит начинается обычно после повторного контакта наружных половых органов с тем или иным веществом, вызывающим аллергическую реакцию. При этом развивается воспалительный процесс неинфекционной природы.
Первое соприкосновение с веществом, вызывающим аллергию, обычно не вызывает никаких симптомов аллергии. Аллерген попадает в организм, в ответ на это вырабатываются особые белки (антитела) к данному аллергену (антигену). При повторном попадании аллергена на слизистую оболочку половых органов развивается аллергическая реакция, сопровождающаяся отеком и покраснением тканей, зудом, жжением, появлением выделений и так далее.
Аллергический вагинит часто развивается при контакте с различными косметическими средствами (дезодорантами), средствами личной гигиены (мылом, гелем, прокладками), контрацептивами местного действия (например, с фарматексом), а также с лекарственными препаратами для местного (вагинального) применения – вагинальными свечами, кремами, гелями и так далее.
Особенностью аллергических вагинитов является то, что к ним часто присоединяется инфекционный процесс – воспаленная слизистая оболочка влагалища и наружных половых органов является воротами для проникновения бактериальной, грибковой, вирусной инфекции. Но чаще всего аллергические вагиниты осложняются кандидозом влагалища – грибковой инфекцией, вызванной дрожжеподобными грибками рода Candida.
В некоторых случаях аллергические вагиниты могут развиваться на фоне других аллергических заболеваний (аллергического насморка, бронхиальной астмы, атопического дерматита) в ответ на попадание в организм пищевого или лекарственного аллергена (при приеме лекарства внутрь или при его введении в виде инъекции).

Как проявляется
Аллергический вагинит проявляется после повторных соприкосновений с веществом, вызывающим аллергическую реакцию. При этом чаще развивается вульвовагинит – воспалительный процесс не только в области влагалища, но и в области наружных половых органов. Первым его признаком является появление жжения и зуда в области половых органов. Затем могут появиться выделения из влагалища (бели). При выраженных аллергических реакциях они могут носить кровянистый характер.
Аллергический вагинит может доставлять женщине множество неприятных ощущений, вплоть до бессонницы и выраженного расстройства нервной системы. Когда беспокоит постоянный зуд в области половых органов невозможно ни работать, ни заниматься домашними делами.
Часто аллергический процесс поддерживается присоединением кандидоза влагалища, так как грибки рода Candida обладают выраженными аллергенными свойствами. В этом случае на поверхности воспаленной слизистой оболочки появляются мелкие творожистые налеты, вначале легко снимающиеся, а затем разрастающиеся и превращающиеся в пленку, плотно спаянную со слизистой оболочкой. Бели также могут приобретать творожистый характер.

Что делать, если начался аллергический вагинит?
Прежде всего, нужно полностью исключить контакт с веществами, которые могли бы вызвать аллергию. Если после этого воспалительный процесс не уменьшается, зуд, жжение и выделения не проходят, следует обратиться к врачу и пройти полное обследование: не исключено, что к аллергическому процессу присоединился инфекционный.
Опытный врач уже после осмотра и проведения кольпоскопии (специального исследования, позволяющего детально рассмотреть слизистую оболочку влагалища) может заподозрить наличие инфекции. Но это необходимо подтвердить лабораторными исследованиями. Берутся мазки из влагалища и мочеиспускательного канала – при помощи этого исследования можно выявить наличие воспалительного процесса, аллергии, дисбактериоза.
Посев выделений на питательные среды выявляет наличие инфекции и чувствительность ее к различным лекарственным препаратам. При необходимости инфекционный процесс подтверждается анализами ПЦР (выявляет ДНК возбудителя) и иммунологическими исследованиями (выявляются антитела к определенному возбудителю инфекции).
Если обследование инфекции не выявило, женщине после полного устранения аллергена назначаются антигистаминные средства, подавляющие аллергические реакции и снимающие зуд. После проведенного лечения и выздоровления женщина должна навсегда исключить использование вещества, вызвавшего у нее аллергию.
Галина Романенко
Источник
Уровень эстрогена также высок на протяжении первых двух недель жизни (потому что материнский эстроген передался плоду перед родами), в течение нескольких месяцев перед менархе и в течение беременности (когда уровень эстрогена повышается), и при употреблении лекарств, содержащих эстроген или способствующих повышению уровня эстрогена (некоторые препараты для лечения бесплодия). Тем не менее раздражение, жжение и зуд не должны сопровождать выделения.
Выделения из влагалища обычно встречаются у пациенток репродуктивного периода, но бывают в любом возрасте. Они могут быть связаны с менструальным циклом, приемом лекарств, возрастом, беременностью и сексуальной активностью. Как правило, лечение достаточно простое, но если оно неэффективно или есть факторы риска ЗППП, то целесообразно направить пациентку в центр патологии МПС.
Обычно у женщин репродуктивного возраста лактобактерии являются основной составляющей нормальной вагинальной флоры. Эти бактерии поддерживают вагинальный рН в пределах нормы (от 3,8 до 4,2). Также высокий уровень эстрогена обеспечивает местную защиту и нормальную толщину слизистой оболочки влагалища.
Факторами, предрасполагающими к чрезмерно быстрому росту бактериальных вагинальных патогенов, являются:
- антибиотики (которые могут уменьшить количество лактобактерий);
- щелочная рН влагалища вследствие загрязнения менструальной кровью, спермой, или снижения количества лактобактерий;
- недостаточная гигиена;
- частое спринцевание;
- беременность;
- сахарный диабет.
Причины выделения из влагалища у женщин
Частые причины:
- избыточные нормальные выделения;
- молочница;
- бактериальный вагиноз;
- трихомонадный вагиноз;
- цервицит (гонококк, хламидия, герпес).
Возможные причины:
- эрозия шейки матки;
- полип шейки матки;
- забытый тампон, маточное кольцо или иное инородное тело;
- внутриматочные контрацептивные устройства;
- бартолинит;
- сальпингит.
Редкие причины:
- вульвовагинальная неоплазия;
- цервикальная или маточная неоплазия;
- отторжение внутриматочной миомы;
- пиометра;
- тазовая фистула.
Сравнительная таблица
| Нормальные выделения | Молочница | Бактериальный вагиноз | Трихомонадный вагиноз | Цервицит | |
| Сильный зуд | Нет | Да | Нет | Возможен | Возможен |
| Неприятный запах | Нет | Нет | Да | Да | Возможен |
| Болезненность вульвы | Нет | Да | Нет | Да | Возможна |
| Желто-зеленовато-серые (слизисто-гнойные) выделения | Нет | Нет | Да | Да | Да |
| Воспаление шейки | Нет | Нет | Нет | Да | Да |
Наиболее частые причины варьируются в зависимости от возраста пациентки.
Дети. Вагинит обычно развивается вследствие инфицирования кишечной флорой (неспецифический вульвовагинит). У девочек в возрасте от 2 до 6 лет причиной может стать недостаточная гигиена промежности. Химические вещества, содержащиеся в пене или мыле, могут вызвать воспаление и зуд вульвы. Инородные тела могут вызвать неспецифический вагинит, часто со скудными кровяными выделениями.
Женщины репродуктивного возраста. Вагиниты, как правило, носят инфекционный характер. Самые распространенные типы:
- бактериальный вагиноз,
- кандидозный вагиноз,
- трихомонадный вагиноз.
Вагиниты также могут быть вызваны наличием инородных тел (забытый тампон). Воспалительные неинфекционные вагиниты крайне редки.
Женщины всех возрастов. В любом возрасте состояния предрасполагающие к вагинальным инфекциям или инфекциям вульвы, включают свищи между кишечником и генитальным трактом (позволяющие кишечной флоре проникнуть в половые пути) и тазовые опухоли или облучения. Свищ, как правило, возникает как акушерское осложнение родовых травм или как результат инфицирования эпизиотомии, но иногда как следствие воспалительных заболеваний кишечника или как осложнение после операции на органах таза (например, гистерэктомии, хирургия прямой кишки).
Неинфекционный вульвит составляет до 30% случаев вульвовагинита. Он может возникнуть вследствие гиперчувствительности или реакции на различные вещества, в том числе гигиенические спреи или духи.
Диагностика при выделениях из влагалища у женщин
Методы обследования
Основные: мазок из верхней части влагалища [влагалищный мазок (ВМ)].
Дополнительные: эндоцервикальный мазок, мазок из уретры, анализ мочи на хламидии, OAK на глюкозу или HbAlc.
Вспомогательные: иные обследования, выполняемые специалистом.
Многие врачи общей практики ограничиваются ВМ, эндоцервикальным мазком и анализом мочи. Особо интересующиеся проводят еще микроскопию.
- При помощи ВМ быстро и просто выявляют кандидоз, бактериальный вагиноз и трихомонадный вагиноз.
- При проведении микроскопии с солевым раствором выявляют ключевые клетки при бактериальном вагинозе, подвижные трихомонады при трихомонадном вагинозе.
- При окраске по Граму цервикального или уретрального экссудата в 85% случаев гонококковых инфекций выявляют грамотрицательные диплококки.
- Иммуноферментный анализ эндоцервикального мазка является «золотым стандартом» выявления хламидий.
- Метод ДНК амплификации первой порции мочи на хламидии является неинвазивным и относительно удобным методом для больных.
- Определение уровня глюкозы крови или HbAlc проводят для выявления диабета при тяжелой или рецидивирующей молочнице.
- К исследованиям, выполняемым специалистами, могут относиться дилятация и кюретаж или гистероскопия (при подозрении на малигнизацию) и ирригоскопия (при подозрении на тазовую фистулу).
Полезные советы
Считается допустимым эмпирически диагностировать и лечить молочницу у женщин с классическими симптомами, отмечавшимися и ранее. Многие женщины успешно лечатся самостоятельно и обращаются к врачу только для получения бесплатного лечения и рецепта. Но если есть хоть какие-нибудь сомнения в диагнозе, то следует провести обстоятельный осмотр и обследование.
Имеет смысл потратить время на больную, страдающую подтвержденной рецидивирующей молочницей, и выдать дополнительную письменную информацию для пациентки, что может минимизировать проблемы в будущем.
Следует сделать все необходимые мазки (ВМ, эндоцервикальный, уретральный) — вы никогда не знаете, когда они понадобятся.
Чрезмерное внимание к нормальным выделениям может скрывать сексуальные проблемы или беспокойство пациентки — осторожно расспросите об этом.
Рецидивирующая или выраженная молочница может быть проявлением недиагностированного сахарного диабета. Узнайте, не беспокоят ли пациентку жажда, полиурия, повышенная утомляемость, есть ли в семейном анамнезе диабет, и в случае подозрения определите уровень глюкозы натощак.
До полового созревания выделения из влагалища являются редким симптомом. Не забывайте о возможности сексуального насилия или введения инородных тел.
У постменопаузальных женщин с выделениями из влагалища всегда следует проводить полный гинекологический осмотр. Одна из наиболее вероятных причин — злокачественное новообразование.
Выраженные эрозии с высокой вероятностью могут быть вызваны хламидийным цервицитом — возьмите мазок и назначьте соответствующее лечение.
При подозрении на ЗППП направьте больную в центр патологии МПС для полного обследования и отслеживания контактов. Незамедлительно направьте больную к специалисту, если у нее есть гриппоподобные системные симптомы, лихорадка, боли в тазу и выделения из влагалища.
История. При наличии вагинальных выделений необходимо спросить пациентку о цвете и запахе выделений и о факторах, вызывающих усиление или ослабление вышеперечисленных симптомов.
Оценка общего состояния должна быть направлена на поиск симптомов, указывающих на возможные причины, включая лихорадку или озноб, боль животе или надлобковой области, полиурию и полидипсию.
История прошлых заболеваний должна учитывать факторы риска кандидозной инфекции, свищи, и венерические заболевания.
Физикальное исследование. Физикальное исследование сфокусировано на тазовой области.
Для осмотра стенок влагалища на наличие эритемы, выделений и свищей используется увлажненное зеркало. Шейку матки исследуют на предмет наличия воспаления и выделений. Измеряют влагалищный рН и берут образцы выделений для анализа. Проводят бимануальное исследование, чтобы определить болезненность придатков или матки, а также шейки матки (что указывает на ВЗОТ) при смещении.
Тревожные признаки. Следующие находки являются особенно тревожными:
- трихомонадный вагиниту детей (предполагает сексуальное насилие);
- выделение кала (предполагают свищи, даже если они не видны).
Интерпретация данных осмотра. Часто история болезни и физикальное исследование помогают поставить правильный диагноз.
У детей в случае отсутствия инородных тел, вероятнее всего, причиной явилось сексуальное насилие. При наличии выделений из влагалища, цервицита, необходимо провести обследование на венерические заболевания. Неспецифический вульвовагинит является диагнозом исключения.
Бактериальный вагиноз является причиной жидких, серых выделений с «рыбным» запахом. Кандвдозный вагинит — белые, творожистые выделения, часто усиливающиеся за неделю до менструации, симптомы усугубляются после полового акта.
Аллергические реакции вызывают значительное раздражение и воспаление при относительно незначительных выделениях.
Выделения из-за цервицита (из-за инфекционных заболеваний тазовых органов) могут быть похожими на выделения при вагините. Боли в животе, болезненность при смещении шейки, воспаление шейки матки предполагают инфекционные заболевания тазовых органов.
У женщин всех возрастов влагалищный зуд и выделения способны возникнуть в результате заболевания кожи, которые часто несложно дифференцировать по анамнезу и осмотру кожного покрова.
При атрофическом вагините выделения скудные, нередка диспареуния, слизистая влагалища тонкая и сухая.
Исследование. Всем пациенткам необходимо сдать следующие анализы:
- уровень рН,
- мазок с физтологическим раствором,
- КОН-тест.
Анализ на гонорею и хламидиоз выполняют, если неинфекционные причины (например, аллергия, инородное тело) неочевидны.
Влагалищное отделяемое анализируют с помощью индикаторной бумаги от 4,0 до 6,0 рН с интервалом 0,2 рН. Затем ватным тампоном помещают материал на 2 стекла; на одном стекле материал разбавляют 0,9% NaCl, на другом -10% КОН (КОН-тест).
С помощью КОН-теста пытаются выявить «рыбный» запах, являющийся признаком наличия аминов, продуцируемых при трихомонадном вагините и бактериальном вагинозе. Препараты микроскопируют; КОН растворяет большинство клеточного материала, за исключением гифов дрожжей, что упрощает идентификацию. Материал рассматривают в физиологическом растворе сразу же с помощью микроскопа с целью обнаружения подвижных трихомонад.
Если клиническая картина и результаты анализа однозначны, влагалищные выделения могут быть культивированы на грибы и трихомонады.
Лечение и терапия при выделениях из влагалища у женщин
Проводится лечение всех вышеперечисленных заболеваний.
Необходимо соблюдать гигиену и содержать в чистоте половые органы. Если причиной хронического воспаления вульвы стало недержание или лежачее положение, лучшая терапия — соблюдение гигиены.
Если симптомы умеренные или тяжелые, или вышеперечисленные меры неэффективны, необходимо применение препаратов. Для лечения зуда кортикостероиды (например, 1% гидрокортизона) могут быть нанесены на вульву, но не во влагалище. Антигистаминные препараты уменьшат зуд и вызовут сонливость, помогая пациенткам заснуть.
Девочек в препубертате нужно научить основам гигиены промежности (например, правильно вытирать промежность спереди назад после дефекации и мочеиспускания, мыть руки, избегать прикосновений к промежности).
Основы гериатрии
У женщин в постменопаузе заметное снижение уровня эстрогена является причиной истончения слизистой оболочки влагалища. Другие распространенные причины снижения уровня эстрогена у пожилых женщин включают в себя удаление яичников, облучение таза и некоторые химиотерапевтические препараты.
Source: www.sweli.ru
Источник
Выделения из влагалища — результат работы желёз, располагающихся в слизистой оболочке влагалища. По характеру выделений можно оценить состояние органов женской половой сферы.
Нормальные влагалищные выделения не считаются болезнью, так как необходимы для нормальной работы репродуктивной системы. В преддверии влагалища и около шейки матки находятся секреторные железы, которые продуцируют слизь, необходимую для увлажнения слизистой оболочки и формирования здоровой микрофлоры. Здоровые выделения формируются в небольшом объёме, они прозрачные, не имеют запаха и не сопровождаются болью и зудом. Когда вид выделений меняется, это свидетельствует о наличии патологического процесса в органах женской половой сферы.
Виды выделений
В зависимости от количества продуцируемой слизи, выделения подразделяются на скудные, обильные и нормальные.
Скудными называют выделения, которых недостаточно для нормального функционирования влагалища и наружных половых органов. Слизистые оболочки начинают пересыхать, трескаться. При половом акте чувствуется трение и боль. Скудные выделения становятся результатом гормональных изменений из-за возраста, эндокринного заболевания или приёма гормональных препаратов.
Обильными называют выделения, которые приводят к постоянному ощущению влаги во влагалище. Они заметны на нижнем белье. Обильные выделения могут диагностироваться у молодых женщин в период овуляции в середине менструального цикла, они прозрачны и не имеют неприятного запаха. При беременности, особенно перед родами, выделения также делаются более обильными. Это здоровые выделения, их не стоит опасаться. Если же меняется консистенция, объём, цвет или запах выделений — это свидетельствует о начале патологического процесса.
Естественными считаются выделения, которые в достаточной мере увлажняют влагалище и не причиняют беспокойства. При наличии нормальных выделений, дополнительного увлажнения влагалища перед половым актом не требуется.
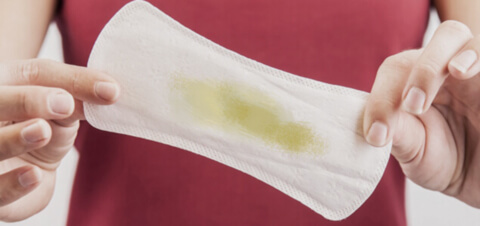
По консистенции выделения различаются на водянистые, слизистые, творожистые и пенистые.
- Жидкие выделения — водянистые и слизистые — без запаха и цвета значатся нормальными. Водянистые выделения отмечаются в середине цикла в период овуляции, слизистые появляются во время полового акта и служат смазкой.
- Густые творожистые выделения говорят о наличии грибковой инфекции. Врачи обычно ставят диагноз кандидоз. Выделения напоминают жидкий творог, они не однородны по консистенции.
- Пенистые выделения говорят о присутствии бактериальной инфекции. Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза.
По цвету выделений различают прозрачные (нормальные), белые, кровянистые, жёлтые, зелёные и коричневые.
- Прозрачные выделения являются нормой. Обычно они незаметны на нижнем белье и на теле.
- Густые белые выделения сигнализируют о наличии кандидоза (молочницы). В здоровом состоянии белые выделения могут появляться перед родами.
- Кровянистые и коричневые выделения — самые опасные, так как сигнализируют о присутствии крови во влагалище. В норме они бывают только во время менструации. При приёме гормональной контрацепции, особенно в первые месяцы, допустимо появление межменструальных кровянистых выделений, это значится нормальным и сообщает об адаптации организма к искусственным гормонам. В иных случаях кровянистые выделения оповещают о наличии серьезной патологии или начале кровотечения.
- Жёлтые и зелёные выделения свидетельствуют о наличии инфекционно-воспалительного процесса.
По запаху дифференцируют выделения без запаха, со сладковатым запахом, с кислым запахом, с неприятным запахом.
- Фраза «выделения без запаха» условна, так как все выделения человека характеризуются некоторым запахом. В здоровом состоянии этот запах приятный и едва уловимый. Он индивидуален для каждого человека. Так как человек чувствует его постоянно, он со временем перестаёт его ощущать. Если женщина не чувствует запах выделений, можно заявить, что это выделения без запаха.
- Выделения со сладковатым или кисловатым запахом чаще всего говорят о молочнице. Грибки Candida используют сахар для питания, любят его и селятся в среде, богатой сахаром.
- Выделения с неприятным запахом вызываются бактериальной инфекцией. Часто они напоминают по запаху несвежую рыбу. Характерный запах рыбы дают анаэробные бактерии. Чем сильнее запах, тем сильнее инфекция.
Причины появления
Интимные выделения служат своеобразным индикатором здоровья женской сферы.
При естественных выделениях, не вызывающих дискомфорта, можно делать вывод о здоровом состоянии органов женской репродуктивной системы. Однако, регулярные осмотры у гинеколога в начале цикла всё же необходимы. Многие патологические процессы проходят без симптомов, показать их наличие может только гинекологический осмотр и лабораторные анализы.
На вид выделений у здоровой женщины может повлиять несколько факторов. Это стресс, перемена климата, приём гормональных препаратов, приём сильнодействующих лекарств, аллергические реакции. Также на характер выделений может повлиять личная гигиена.
Женщине следует побеспокоиться, когда выделения меняются по консистенции, приобретают странный цвет или запах, изменяется их интенсивность. Часто такие выделения сопровождаются болью в нижней части живота, зудом, резью в промежности, раздражением внешних половых органов, дискомфортом при мочеиспускании.
Есть некоторые симптомы, по которым можно предварительно определить заболевание. Конечно, точная диагностика возможна только у врача после осмотра и лабораторной диагностики, но появление некоторых может дать более-менее точную картину заболевания.
Творожистые выделения белые со сладковатым или кислым запахом говорят о кандидозе. Другими симптомами кандидоза являются:
- жжение, зуд во влагалище и наружных половых органах;
- отёчность влагалища после полового акта;
- боль при мочеиспускании и во время полового акта.
Обильные жёлтые или кровянистые выделения с неприятным запахом могут сообщать о бактериальном вагините. Это воспаление влагалища, вызванное нарушением микрофлоры. Это значит, что местный иммунитет не может сдерживать рост патогенных бактерий, они атакуют клетки влагалища, начинается воспалительный процесс. Характерные симптомы бактериального вагинита:
- покраснение, зуд и отёк половых органов;
- тянущие боли внизу живота;
- болезненность полового акта;
- небольшое увеличение температуры тела;
- слабость и утомляемость;
- учащённое мочеиспускание.
Обильные пенистые бели с неприятным запахом могут говорить о трихомониазе. Возбудителем заболевания являются трихомонады. Также наблюдаются следующие симптомы:
- раздражение гениталий и внутренних поверхностей бёдер;
- эрозия слизистых оболочек интимной зоны;
- боль при мочеиспускании;
- боли внизу живота;
- боль при половом контакте.
Однородные выделения жёлто-зелёного цвета с неприятным запахом могут быть признаком гонореи. Это острое инфекционное заболевание, вызываемое гонококком и передающееся половым путём. Симптомами гонореи являются:
- зуд и боль в мочеиспускательном канале и влагалище;
- повышение температуры тела;
- отделение гноя из влагалища;
- частое болезненное мочеиспускание;
- увеличение и болезненность лимфатических узлов;
- слабость;
- тошнота;
- нарушение аппетита.
Серозно-гнойные выделения с кровью часто говорят о наличии кисты в матке или её придатках. Симптомами кисты кроме кровянистых выделений являются:
- дискомфорт во влагалище;
- боль в нижней части живота;
- боль при половом акте;
- увеличение менструальных выделений;
- нарушение менструального цикла;
- болезненность менструации.
Ярко жёлтые и зелёные выделения в обильном количестве с очень неприятным запахом сигнализируют об эндометрите. Это воспаление матки, вызванное бактериями или травмой. Симптомы эндометрита:
- острая боль в животе, в нижней его части;
- повышение температуры с ознобом;
- учащение пульса;
- болезненное мочеиспускание;
- слабость;
- увеличение матки, вызванное воспалением тканей;
- обильные и болезненные месячные;
- бесплодие.
Коричневые выделения при задержке менструации могут информировать о патологическом течении беременности, например, о внематочной беременности. Судить о вероятности этой патологии можно по следующим симптомам:
- отсутствие менструации;
- острая или схваткообразная боль в нижней части живота, обычно сбоку;
- токсикоз и другие признаки беременности.
Это очень опасное состояние, которое требует немедленной медицинской помощи. Даже если беременность маточная, но присутствуют кровянистые выделения, необходимо немедленно обратиться к врачу, так как это признак угрозы прерывания беременности.
К какому врачу обратиться при нездоровых выделениях из влагалища
При выделениях неестественного цвета, запаха или консистенции необходимо посетить гинеколога. Врач расспросит о симптомах, проведёт визуальный осмотр, возьмёт мазок из влагалища и поставит диагноз на основании полученных результатов исследований. Анализ влагалищных выделений покажет, есть ли бактериальная, вирусная или грибковая инфекция, какова степень заражения. После этого назначают ультразвуковое исследование органов репродуктивной системы. УЗИ покажет размер органов женской системы, их положение, наличие новообразований, например, кист или опухолей и поможет конкретизировать диагноз. Кроме того, врач назначает общий анализ крови, цитологическое исследование и/или кольпоскопию.
При кисте или опухоли потребуется дополнительная консультация онколога. При возникновении обильных выделений на фоне стресса полезно обратиться к психологу. При обнаружении венерических заболеваний потребуется консультация иммунолога. При длительном течении заболеваний полезно обратиться к иммунологу и оценить иммунный статус. При обильных выделениях на фоне аллергии рекомендуется консультация аллерголога. У детей нездоровые выделения оценивает детский гинеколог и педиатр.
Как лечить патологические выделения из влагалища

Лечение проблемных выделений всегда должно проходить при участии врача после тщательной диагностики.
При бактериальной инфекции и воспалениях на её фоне назначают противомикробные препараты. Антибиотики назначают орально и местно в виде свечей, крема, мази.
При грибковой инфекции назначают противогрибковые препараты. Стоит помнить, что молочница является местным проявлением обширного поражения организма грибком, и её лечение не ограничивается свечами и кремами. Основная масса грибка находится в кишечнике, поэтому лечить стоит весь организм в целом, а не только влагалище.
При вирусной инфекции назначают противовирусные препараты. Вирусы — опасные организмы, и врачи ещё не научились эффективно лечить их. Здесь важнейшую роль играет повышение иммунитета.
При появлении новообразований возможно их консервативное лечение или удаление. Здесь решающую роль играет характер новообразования — доброкачественный или злокачественный — и скорость его развития.
При маточной беременности с угрозой выкидыша пациентку отправляют в стационар, обследуют состояние матки, плаценты, плода. При внематочной беременности требуется немедленное удаление плодного яйца из организма женщины.
В любом случае, при появлении нездоровых выделений требуется очень тщательная гигиена, так как многие патологические выделения разъедают кожу гениталий. Иногда врач назначает ванночки с лечебными растворами и спринцевания.
Существует множество народных методов лечения выделений. Они порой помогают, но иногда могут смазывать клиническую картину и затруднять диагностику и лечение заболевания. Из народных методов безопасными и полезными считаются подмывания с отварами трав. Ромашка, календула, зверобой снимают воспаление, повышают местный иммунитет и успокаивают раздражённую кожу. Ни в коем случае нельзя вводить во влагалище посторонние предметы, как это советуют некоторые народные рецепты. Это может навредить микрофлоре и травмировать и без того раздражённую слизистую оболочку влагалища.
Как предотвратить патологические влагалищные выделения
Первым правилом профилактики болезненных выделений является регулярная гигиена. Подмываться необходимо каждый раз после посещения туалета и вечером перед сном. Подмывание проводится чистой тёплой водой со специальными средствами для интимной гигиены. Обычное мыло может уничтожить естественную микрофлору и способствовать размножению патогенных бактерий. Горячая вода убивает полезные лактобактерии, а холодная может способствовать обострению вирусной инфекции.
Менять нижнее бельё следует ежедневно. Бельё должно пропускать воздух и впитывать влагу, поэтому советуют бельё из натуральных тканей — хлопка, льна. Синтетическое бельё нельзя носить постоянно. Узкое бельё и стринги способствуют раздражению кожи гениталий и снижают местный иммунитет. Гинекологи не советуют пользоваться ежедневными прокладками, так как они нарушают воздухообмен. Лучше чаще менять нижнее бельё.
На характер выделений влияет и питание. Поглощение сладкой пищи в больших количествах повышает сахар в крови и способствует быстрому размножению грибков Candida.
Источник


