Выявить на что аллергия в екатеринбурге

Аллергопробы — цены и отзывы. Сравнительная таблица медицинских центров Екатеринбурга, где можно сдать анализы на аллергию.
Качество
Техническое оснащение
Квалификация персонала
Надёжность
Услуги
Наличие услуги
Многопрофильность
Узкая специализация
Цены
Низкие цены
Наличие акций
Инфо
Хорошие отзывы
Много отзывов
Подобрать
раскрыть параметры
Сортировка:
Рейтинг
Название
Рейтинг
Взятие аллергопроб (сначала дешёвые)
Взятие аллергопроб (сначала дорогие)
Метро
Отзывы
Название
Взятие аллергопроб
Метро
Отзывы
Рейтинг
УНИИФ
на ул. XXII партсъезда
звоните
Аллергическая реакция при контакте с аллергенами проявляется в форме зуда, чиха, кашля и других неприятных симптомов. Если вовремя не выяснить причину аллергии, у человека может развиться астма, а в тяжелых случаях наступает анафилактический шок.
Наиболее достоверные способы диагностики заболевания — анализ крови и аллергопробы. Пробу берут одним из 3 методов:
- Аппликационно: выявляют реакции эпидермиса.
- Скарификационно: методикой царапины.
- Прик-тест: определяют аллерген с помощью укола.
Медики предлагают для исследования базовый набор раздражителей — шерсть, пух, пыльцу растений, домашнюю пыль и продукты питания. Но, при желании, можно увеличить список стимулов до 120. На портале Med.Firmika.ru мы подробно расскажем о каждом способе диагностики.
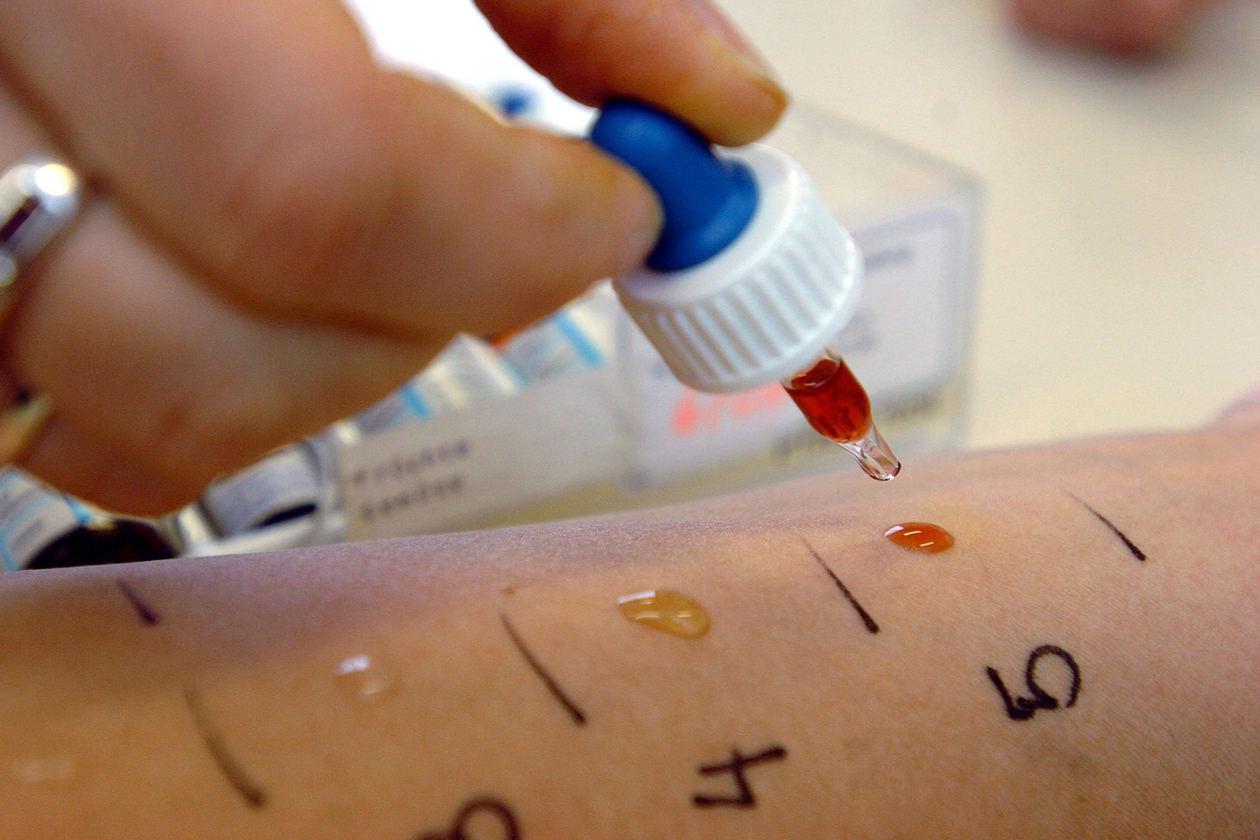
Как берут кожные аллергопробы
Чтобы узнать, есть ли болезнь и чем она вызвана, аллерголок сначала подробно беседует с пациентом. Он выясняет, когда проявляются симптомы, как живет аллергик и чем питается. Затем назначает общие анализы крови и мочи, а также биохимию. Информация об образе жизни и результаты обследования помогают определить набор возможных аллергенов.
Аллергопробы делают одним из трех способов:
- Аппликационный. Доктор наклеивает на спину пациента полоски пластыря с аллергенами. Через 1-2 суток их снимает их и проверяет состояние кожи. Области, которые покраснели, указывают на реакцию.
- Скарификационный. На предплечье аллергика делают небольшие царапины иглой или хирургическим ланцетом. На каждую из них капают диагностический аллерген. Если ранка начинает чесаться, краснеть и на ее месте появляется волдырь более 2 мм, реакцию признают положительной.
- Прик-тест. Метод схож с предыдущим: лаборант на 1 мм прокалывает кожу пациента и капает препарат с раздражителем. Ответ иммунитета менее выражен, но процедура легче переносится. В России прик-тест не сертифицирован, поэтому применяется редко.
Каждый из этих методов аллергопроб может дать ошибочные результаты. Поэтому аппликационное исследование повторяют через несколько дней, чтобы получить более точные данные. При скарификационной пробе до начала теста наносят на царапину солевой раствор и гистамин. Так узнают о чувствительности эпидермиса: если она пониженная или повышенная, результат будет ложным.
Как берут аллергопробы у детей
До 2 лет тесты на аллергию не проводят: они дают ложноположительный результат. До 5 лет их назначают только при тяжелых формах заболевания. С 5-летнего возраста возможна точная диагностика. Для дошкольников аллергопробы — болезненная процедура, поэтому ее часто заменяют на анализ крови.
Как проводят анализ крови на аллергены
Чтобы узнать причину заболевания, измеряют уровень антител в организме — иммуноглобулинов Е или IgE. Они вырабатываются при взаимодействии с аллергеном.
Для проверки анализ берут из вены натощак. За 3 суток до процедуры нужно избегать физических и эмоциональных перегрузок, а также не употреблять алкоголь. Накануне в течение 12 часов нельзя курить.
Есть два типа проверки на иммуноглобулин Е:
- Общий IgE. Его назначают детям и взрослым при астме, гельминтозе, дерматите, экземе и ненормальной реакции на пищу и лекарства. Он показывает только, что заболевание есть, но причину не выявляет.
- Специфический IgG и IgE. Кровь делят на порции и смешивают с пищевыми, контактными и ингаляционными аллергенами. Метод работает только с белковыми раздражителями.
Общий анализ не диагностирует вид аллергии, а специфический дает информацию только о белковых раздражителях, поэтому чаще используют методы кожных проб.
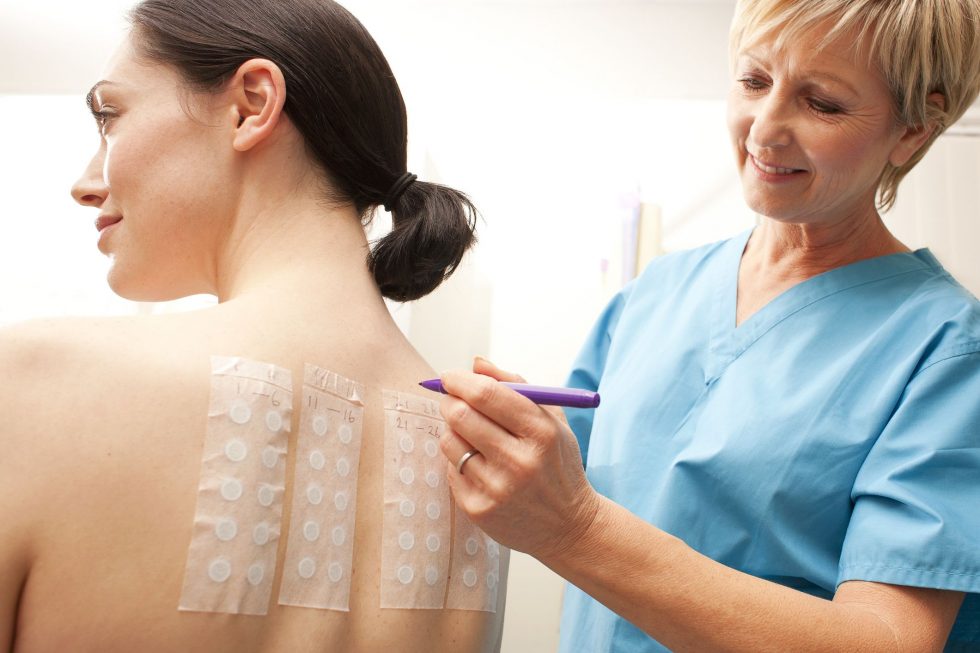
Цены на аллергопробы в Екатеринбурге
На сайте Med.Firmika.ru собраны телефоны и адреса частных клиник Екатеринбурга, где можно сделать тест на аллергию и получить консультацию специалиста. Чтобы сэкономить время, воспользуйтесь фильтром и подберите ближайший к дому или работе медицинский центр.
Итоговая стоимость услуги зависит от количества стимулов, взятых для проверки, дополнительных и повторных обследований:
- Минимальная цена — 190 ₽ за пробу.
- Максимальная — 16050 ₽.
- Средняя — от 670 до 890 ₽.
Откройте карточку клиники, чтобы посмотреть действующие акции на аллергопробы. Некоторые центры предоставляют скидки до 15% на комплексное обследование аллерголога.

Автор статьи:
Наталья Александровна Козлова
Копирайтер информационного портала Firmika.ru
Специализируется на медицинских и стоматологических текстах
Источник
Аллергия — это измененная реакция организма человека на воздействие определенных факторов (в этом случае они называются аллергенами). Вызвать аллергию может все, что нас окружает: бытовая химия, шерсть животных, пищевые продукты, пыль, перья, косметика, химикаты, алкоголь и даже холод и солнечные лучи.
Аллергические заболевания в настоящее время широко распространены, постоянно растет их количество и тяжесть течения. Это связано, по-видимому, с загрязнением окружающей среды, появлением в быту множества синтетических материалов, красителей и других веществ, которые являются аллергенами, а следовательно, и способствуют распространению аллергических заболеваний. Массовое и бесконтрольное использование лекарственных препаратов тоже приводит к росту числа аллергических реакций.
В возникновении аллергических заболеваний играют роль климатические факторы, наследственность, общесоматическая патология, характер питания и др. Риску заболевания подвержены как молодые люди, так и лица пожилого возраста. Впервые возникшая у пятилетнего ребенка аллергия может быть дебютом бронхиальной астмы, которая сохраняется всю жизнь. У некоторых детей и подростков неожиданно развивается тяжелая или даже смертельная анафилаксия после употребления такого популярного продукта, как арахис.
По своей распространенности аллергические заболевания вышли на одно из первых мест. Согласно данным эпидемиологических исследований, от 10 до 30% населения различных стран страдают аллергией. В структуре этих заболеваний преобладают бронхиальная астма, аллергический ринит, атопический дерматит, аллергический конъюнктивит, крапивница, отек Квинке.
Природа аллергии во многом остается загадкой. Аллергия может неожиданно возникнуть и так же неожиданно пройти. Но в основном природа аллергии — иммунологическая и кроется в нарушении регуляции иммунного ответа.
Аллергическое заболевание можно заподозрить при наличии следующих симптомов:
- заложенность носа, зуд в полости носа, частое чихание, насморк;
- зуд век, слезотечение, ощущение «песка» в глазах, покраснение глаз;
- зуд в ушах;
- першение в горле, кашель, эпизоды затрудненного дыхания или удушья;
- сухость и/или высыпания на коже, сопровождающиеся зудом;
- отеки век, губ или других участков тела.
Если у вас есть данные симптомы, то вам следует получить консультацию врача и пройти обследование для установления точного диагноза. В случае той или иной аллергии правильный диагноз можно поставить только после комплексного обследования.
Можно выделить следующие основные факторы риска и причины возникновения аллергии:
Генетическая предрасположенность
Если аллергией страдает один из родителей, то вероятность развития аллергических реакций у ребенка составляет, по оценкам исследователей, примерно 30%. При наличии аллергии у обоих родителей этот риск удваивается (60%).
Профессиональные и бытовые аллергены
Провоцировать аллергию могут самые разные вещества и соединения. Наиболее активны соли платины, соединения хрома, никеля, пигменты, пестициды, формальдегид, эпоксидные и другие фенолформальдегидные смолы, органические соединения, содержащие хлор, фтор и фосфор.
Последние отметим особо: подобные вещества входят в состав различных элементов компьютера (пластмассовый корпус, печатные платы) и способны, пусть и в небольших количествах, выделяться в воздух при нагревании. Пыль, которой обычно хватает и дома и в офисе, — самый распространенный источник аллергии и один из самых опасных. Можно сказать, что любая пыль содержит комплексный набор аллергенов. Это пылевые клещи и споры плесневых грибов, роговые чешуйки и эпителий, пыльца комнатных растений, экскременты домашних животных и бытовых насекомых.
Курение
Табачный дым оказывает чрезвычайно неблагоприятное воздействие на людей, предрасположенных к аллергическим заболеваниям. Причем страдает не столько сам курильщик, сколько окружающие: курильщиками вдыхается только 15% табачного дыма, остальное попадает в окружающий воздух. Вдыхая табачный дым, некурящие становятся пассивными курильщиками и подвергаются даже большему, чем сам отравитель, риску заболеть, в том числе и получить обострение аллергических реакций.
Инфекции верхних дыхательных путей
Простудные заболевания, инфекции верхних дыхательных путей, особенно вирусные, часто провоцируют обострения аллергии. Объясняется это тем, что вирусы повреждают слизистую оболочку дыхательных путей и облегчают проникновение аллергенов. Кроме того, заболевания верхних дыхательных путей повышают чувствительность к различным раздражающим веществам, резким запахам. Именно поэтому после перенесенного простудного заболевания нередко развивается обострение проявлений аллергии в виде аллергического ринита, конъюнктивита, приступообразного кашля или даже приступов удушья.
В настоящее время, в зависимости от ведущего механизма развития, принято выделять четыре основных типа аллергических (иммунопатологических) реакций:
I тип гиперчувствительности — гиперчувствительность немедленного типа, или анафилаксия. Наиболее распространенный тип аллергических реакций, опосредованный специфическими IgE — антителами, образующимися при иммунном ответе на соответствующие аллергены. Данный тип реакций лежит в основе развития анафилаксии, крапивницы, атопических заболеваний (бронхиальная астма, аллергический ринит, аллергический конъюнктивит, атопический дерматит). Реакция развивается в течение 5–15 минут.
II тип гиперчувствительности — цитотоксический, опосредованный антителами классов IgM и IgG, образующимися на антигены соб- ственных клеток организма. Этот тип реакций может быть основным фактором при аутоиммунной гемолитической анемии, лекарствен- ной гемолитической анемии, резуснесовместимости, агранулоцитозе.
III тип гиперчувствительности — цитотоксический, опосредован- ный иммунными комплексами IgM и IgG с антигенами. Данный тип гиперчувствительности лежит в основе развития аллергических альвеолитов, поражений кожи, суставов, почек. Пик воспалитель- ных реакций достигается через 3–6 часов.
IV тип гиперчувствительности — гиперчувствительность замедлен- ного типа (ГЗТ), клеточно-опосредованная (Т-лимфоцитами). Сенсибилизированные Т-лимфоциты синтезируют целый спектр провос- палительных интерлейкинов, которые вовлекают в воспалительный процесс другие клетки. Реакция развивается в течение 24–72 часов. Реакции этого типа встречаются при инфекционно-аллергических заболеваниях, контактных дерматитах и ряде хронических заболеваний.
Некоторые авторы выделяют и V тип гиперчувствительности (смешанные аллергические реакции). Смешанные аллергические реакции характеризуются различным сочетанием немедленных и замедленных реакций, наблюдаются при различных аутоиммунных и аллергических заболеваниях.
Понятия «аллергические заболевания» и «атопические заболевания» часто путают. В патогенезе аллергических заболеваний могут играть роль аллергические реакции любого типа, а в патогенезе атопических — только аллергические реакции немедленного типа. К атопическим заболеваниям в настоящее время относят бронхиальную астму, аллергический ринит, аллергический конъюнктивит, атопический дерматит.
В США атопическими заболеваниями страдает 10—20% населения. Следует подчеркнуть, что контакт с аллергеном приводит к образованию IgE у всех людей, однако атопическое заболевание возникает лишь у немногих. Доказано, что в патогенезе атопических заболеваний важную роль играет наследственная предрасположенность, в частности наследование некоторых генов HLA. Возможно, экспрессия этих генов сочетается с повышенной способностью В-лимфоцитов секретировать IgE при контакте с аллергенами. Тяжесть атопического заболевания зависит от дозы, пути попадания аллергена, продолжительности контакта с аллергеном, применения целого ряда лекарственных средств и наличия сопутствующих заболеваний.
Различают два вида аллергии: сезонную и круглогодичную, что связано с характером аллергена. Круглогодичную реакцию вызывают аллергены, постоянно присутствующие в нашей среде обитания: домашняя пыль, плесневые грибы, лекарства, бытовая химия, профессиональные аллергены и т.п. Сезонная аллергия связана с временами года и с жизненным циклом растений, и это позволяет достаточно точно определить дату обострения.
В центральной полосе Европейской части России выделяют три волны сезонных аллергических заболеваний:
- весенняя волна, продолжающаяся с середины апреля до конца мая, связана с цветением деревьев — ольхи, орешника, березы и др.;
- летняя волна, продолжающаяся с начала июня до конца июля, обусловлена пыльцой луговых злаковых трав (тимофеевки, овсяницы, мятлика, пырея и др.) и, в некоторой степени, пыльцой липы;
- летне–осенняя волна, продолжающаяся с конца июня до октября, вызвана цветением сложноцветных (полыни) и маревых растений (лебеды).
Особо следует выделить пищевую аллергию, являющуюся одной из причин многих острых и хронических заболеваний. Пищевая аллергия трудно распознается. Многие люди имеют симптомы аллергии на часто употребляемые продукты, однако не подозревают об этом.
Главное, что нужно делать при аллергии, — выявить тот аллерген, который вызвал заболевание, и избегать с ним контакта. Но, к сожалению, это не всегда возможно. Существует определенная сложность, так как однокомпонентная аллергия встречается крайне редко. Как правило, больной, имеющий реакцию на один из аллергенов, может так же реагировать и на другие аллергены. Известно также понятие «перекрестной аллергии», в основе которой лежит схожесть иммунологических характеристик аллергенов. Показателен пример с полынью. Если у больного на нее аллергия, то возможна реакция и на череду, георгин, ромашку, одуванчик, подсолнух, подсолнечное масло, цитрусовые.
Источник
Кожное аллергологическое тестирование
В настоящее время с целью специфической аллергологической диагностики используют следующие тесты: кожные аппликационные, скарификационные, внутрикожные и prick — тесты. Кроме того, возможно определение общего уровня и содержания специфических иммуноглобулинов класса Е в сыворотке крови, и в редких случаях — проведение провокационных проб с аллергенами.
ПРИЕМ В НАШИХ КЛИНИКАХ ЭТО:
 |  |  |  |  |
ВЫСОКАЯ КВАЛИФИКАЦИЯ | БЕРЕЖНОЕ ОТНОШЕНИЕ | СОВРЕМЕННОЕ ОБОРУДОВАНИЕ | УДОБНОЕ РАСПОЛОЖЕНИЕ | ПРИЕМЛЕМЫЕ ЦЕНЫ |
Кожное тестирование (аллергопробы) в настоящее время являются первичными подтверждающими тестами для постановки и подтверждения диагноза аллергии.
Это наиболее распространенный и точный метод определения чувствительности (сенсибилизации) организма человека к различным аллергенам путем введения через кожу аллергена и оценки развившегося при этом ответа.
Среди существующих кожных тестов наиболее информативными, безопасными, минимально инвазивными и быстрыми в проведении – являются кожные скарификационные и prick-методы кожного тестирования.
Для проведения кожных аллергопроб используются стандартизованные растворы аллергенов (бытовые, эпидермальные, пыльцевые, пищевые).
Цель проведения кожных аллергопроб
Кожные аллергопробы позволяют определить, какое именно вещество вызывает аллергическую реакцию, определить чувствительность организма к различным группам аллергенов.
Проведение аллергопроб и результаты кожного тестирования позволяют разработать индивидуальные элиминационные режимы, а также наряду с данными аллергологического анамнеза определить целесообразность проведения аллергенспецифической иммунотерапии (АСИТ).
Противопоказания к проведению аллергопроб
- возраст до 5 лет и старше 60 лет
- обострение основного аллергического заболевания или его тяжелое некомпенсированное течение
- острые инфекционные заболевания (респираторные заболевания, ангины, пневмонии и др.)
- активная фаза хронических инфекционных заболеваний (туберкулеза, сифилиса, бруцеллеза и др.)
- обострение любого другого хронического заболевания
- злокачественные, аутоиммунные и системные заболевания
- нервные и психические заболевания, судорожный синдром
- беременность, лактация
- синдром приобретенного иммунодефицита и различные первичные иммунодефицитные состояния
- указание в анамнезе на острую реакцию к определенному аллергену (анафилактический шок, синдромы Лайела, Стивенса-Джонсона в анамнезе)
- предшествующая в течение месяца острая аллергическая реакция
Техника проведения кожных аллергопроб
Кожные тесты проводятся в процедурном кабинете под контролем врача-аллерголога. Аллергологические пробы проводит врач-аллерголог либо специально обученная медицинская сестра.
Аллергопробы обычно выполняются на коже внутренней поверхности предплечий или спины (реже). Это безболезненные и бескровные методы исследования, во время процедуры ощущается лишь лёгкий укол или царапина.
Предварительно кожу в месте постановки аллергопроб обрабатывают спиртом и дают высохнуть. Далее на кожу наносят по одной капле исследуемых аллергенов, тест-контрольной жидкости (отрицательный контроль) и 0,01% гистамина (положительный контроль) на расстоянии 2,5-3 см друг от друга. Через капли одноразовым скарификатором делают небольшие царапины (либо уколы ланцетом на глубину 1-1,5мм при проведении prick — теста). При этом для каждого раствора используется новый стерильный скарификатор (ланцет). Оценку проб проводят через 20 минут. Невысохшие остатки жидкости удаляют ватным тампоном.
Результат определяют по степени выраженности реакции – волдырю и гиперемии, которые имеют округлую форму и измеряются по максимальному диаметру
Оценка кожных аллергопроб
Реакцию оценивают в крестах (+):
отрицательная (-)
сомнительная (±)
слабоположительная (+)
положительная (++)
резко положительная (+++)
очень резко положительная (++++)
Несмотря на то, что кожное тестирование является основным уточняющим методом диагностики аллергологических заболеваний, специфичность кожных аллергических тестов не является абсолютной.
Кожное тестирование может быть неинформативным (ложноположительные или ложноотрицательные результаты) по ряду причин: снижение кожной реактивности, выраженный кожный дермографизм, прием пациентами непосредственно перед исследованием препаратов, тормозящих развитие аллергических реакций, нарушение техники постановки кожных проб и изменение свойств аллергенов при неправильном их хранении.
Возможно появление положительных результатов кожных проб у пациентов, не имеющих клинических симптомов заболевания, так называемая латентная сенсибилизация.
Не пытайтесь самостоятельно сделать выводы из результатов аллергообследования!
По результатам кожного тестирования можно установить лишь наличие повышенной чувствительности организма к определенному аллергену. Для того чтобы поставить заключительный диагноз и определить тактику лечения необходимо обратиться к врачу аллергологу-иммунологу!
Подготовка к проведению аллергопроб
- Аллергологические кожные пробы проводятся только по назначению врача — аллерголога и после врачебного медицинского осмотра.
- Перед проведением проб обязательно проводиться минимальное обследование: общий анализ крови, общий анализ мочи, анализ гала на яйца гельминтов, соскоб на энтеробиоз.
- Обязательно сообщите врачу обо всех препаратах, которые в настоящий момент получаете Вы или ваш ребенок. За 14 дней до исследования следует исключить приём антигистаминных препаратов, кетотифена. Если пациент получал лечение системными глюкокортикостероидными препаратами (инъекционные или пероральные формы), выполнение проб возможно не ранее, чем через 14 дней после их отмены. В случае, если пациент получал лечение гормональными мазями, кремами, пробы выполняются на участках, не затронутых данными препаратами, либо как минимум через 14 дней после отмены. Получение базисной противовоспалительной терапии (ИГКС) не влияет на проведение аллергопроб.
- Кожные аллергопробы проводятся не ранее чем через 14 дней после постановки реакции Манту и не ранее чем через 1 месяц после вакцинации.
- Проведение кожных аллергопроб не рекомендуется выполнять натощак, Вы или Ваш ребенок не должны быть голодными.
Осложнения кожных аллергопроб
Любое кожное тестирование очень редко, но может дать осложнение со стороны шокового органа или системную аллергическую реакцию в виде анафилактического шока. Но при правильной подготовке к проведению проб и выполнении рекомендаций врача -аллерголога, риск возникновения осложнений минимален.
Источник
