Аллергия при синдроме раздраженного кишечника
ПИЩЕВАЯ АЛЛЕРГИЯ
Недомогания, связанные с непереносимостью некоторых пищевых продуктов, известны с давних времен. Ещё Гиппократ отмечал появление кожных высыпаний и зуда после употребления молока. Такие состояния обычно называют пищевой аллергией.
Пищевая аллергия — это состояние повышенной чувствительности организма к пищевым продуктам, которое развивается при нарушениях иммунной системы.
По данным отечественных и зарубежных исследователей распространённость пищевой аллергии колеблется в широких пределах — от 0,01 до 50%.
Чаще пищевая аллергия наблюдается у детей, взрослые, как правило, страдают ею с детства.
Среди людей с заболеваниями желудочно-кишечного тракта, печени и желчевыводящих путей распространённость аллергии к продуктам питания шире, чем среди лиц, не страдающих этой патологией, и колеблется от 5 до 50%.
Также часто встречается пищевая аллергия у больных с другими аллергическими заболеваниями, в частности, при поллинозе (аллергия к пыльце растений).
Пищевую аллергию следует отличать от другого, очень похожего на неё состояния — пищевой непереносимости.
II. КАКИЕ ОТЛИЧИЯ ИМЕЮТ «ПИЩЕВАЯ АЛЛЕРГИЯ» И «ПИЩЕВАЯ НЕПЕРЕНОСИМОСТЬ»?
При пищевой непереносимости, в отличие от пищевой аллергии, изменений в иммунной системе нет, а причины развития реакций непереносимости часто связаны с наличием у человека разных сопутствующих заболеваний, например, желудка, кишечника, печени, нервной и эндокринной системы. Кроме того, пищевая аллергия сохраняется в течение всей жизни человека, а пищевая непереносимость может исчезать после устранения причин, её вызвавших. При пищевой аллергии развитие аллергической реакции не зависит от количества принятой пищи, напротив, она развивается при употреблении очень малого количества пищевого продукта-аллергена. Пищевая аллергия может развиваться даже в том случае, когда пищевой аллерген находится в следовых количествах, в виде добавки к другому продукту. Например, при аллергии к куриному яйцу аллергическая реакция может развиться при употреблении мучных изделий (макароны, лапша, булочки и т.п.), в состав которых входит яйцо. При пищевой аллергии недомогания возникают сразу после приёма пищевого продукта и всегда появляются вновь при повторном его употреблении (степень тяжести реакции после повторного приёма этого продукта, как правило, усиливается). При пищевой непереносимости жалобы появляются спустя определённое время после приёма пищи, характер их меняется с течением времени, реакции зависят от количества принятой пищи. При соблюдении диеты, рекомендуемой больному по поводу имеющегося у него заболевания (например, язвенной болезни 12-перстной кишки), реакции вообще могут не возникать. Чтобы понять, есть ли у Вас пищевая аллергия, нужно знать её проявления. Однако не следует забывать о том, что поставить окончательный диагноз и назначить соответствующее лечение может только врач-аллерголог.
III. КАКИЕ СИМПТОМЫ ХАРАКТЕРНЫ ДЛЯ ПИЩЕВОЙ АЛЛЕРГИИ?
Клинические проявления пищевой аллергии разнообразны по форме, локализации, степени тяжести и прогнозу. Самым тяжёлым проявлением пищевой аллергии является анафилактический шок. Анафилактический шок при пищевой аллергии протекает так же, как и при других аллергических заболеваниях, но отличается скоростью развития (от нескольких секунд до 4-х часов), тяжестью течения (резкое падение артериального давления, удушье, потеря сознания, судороги, покраснение и отёк лица, кожные высыпания, зуд, понос, рвота, непроизвольное мочеиспускание и дефекация и др.) и серьёзным прогнозом.
К наиболее частым клиническим проявлениям пищевой аллергии с преимущественным поражением желудочно-кишечного тракта относятся: рвота, колики, анорексия (отсутствие аппетита, отказ от еды), запоры (задержка стула), диарея (жидкий стул), аллергический энтероколит, зуд в полости рта или в горле.
Рвота. Рвота при пищевой аллергии может возникать от нескольких минут до 4-6 часов после приёма пищи, чаще — съеденной пищей. Иногда рвота принимает упорный характер.
Колики. Аллергические коликообразные боли в животе могут на блюдаться сразу после приёма пищи или спустя несколько часов. Боли в животе при пищевой аллергии могут быть и не столь интенсивными, но постоянными, сопровождаются снижением аппетита, наличием слизи в стуле и другими нарушениями пищеварения.
Анорексия (отсутствие аппетита). Отсутствие аппетита при пищевой аллергии может быть избирательным по отношению к определённому продукту, либо отмечается снижение аппетита вообще.
Запоры. Запоры при пищевой аллергии обусловлены спазмом гладких мышц разных участков кишечника.
Диарея. Частый, жидкий стул является одним из наиболее распространённых клинических симптомов пищевой аллергии как у взрослых, так и у детей. Особенно часто диарея наблюдается при пищевой аллергии к молоку. Стул при поносе, связанном с пищевой аллергией, носит водянистый характер, до 6 раз в сутки.
Аллергический энтероколит. Аллергический энтероколит при пищевой аллергии характеризуется резкими болями в живте, наличием метеоризма (вздутие живота), жидким стулом с от хождением стекловидной слизи.
Больные с аллергическим энтероколитом жалуются на резкую слабость, снижение аппетита, головную боль, головокружение.
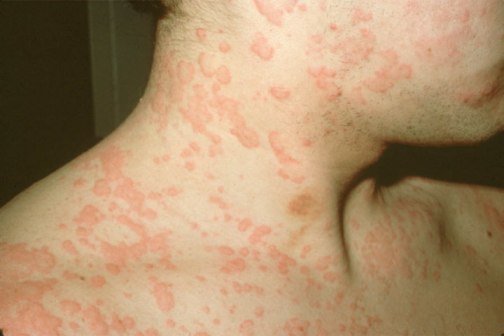
Кожные проявления пищевой аллергии. Кожные проявления, или аллергодерматозы, при пищевой аллергии относятся к самым распространённым как у взрослых, так и у детей. У детей до года одним из первых признаков пищевой аллергии могут служить упорные опрелости при тщательном уходе за кожей, появления симптомов раздражения кожи и зуда вокруг заднего прохода, которые возникают после кормления. Локализация кожных изменений при пищевой аллергии различна, но чаще они появляются сначала в области лица, вокруг рта, а затем имеют склонность к распространению процесса по всей кожной поверхности. В начале заболевания при пищевой аллергии можно выявить чёткую связь кожных обострений с приёмом определённого продукта, но со временем аллергические изменения со стороны кожи приобретают стойкий характер, что затрудняет определение «виновного» пищевого продукта.
Кожные проявления при любой форме пищевой аллергии сопро вождаются, как правило, зудом разной интенсивности.
Проявления пищевой аллергии со стороны дыхательных путей
Аллергический ринит. Аллергический ринит при пищевой аллергии характеризуется появлением обильных слизисто-водянистых выделений из носа, иногда заложенностью носа и затруднением носового дыхания.
Нередко наряду с обильными выделениями из носа или отёчностью слизистых, у больных отмечается чихание, зуд кожи вокруг носа или в носу. Наиболее частой причиной развития аллергического ринита у больных с пищевой аллергией являются рыба и рыбные продукты, крабы, молоко, яйца, мёд и другие.
Ларингит — аллергические реакции со стороны гортани развиваются после приёма «виновного» пищевого продукта и характеризуются появлением осиплости голоса, першением в горле, иногда затруднением глотания. У детей раннего возраста возможно развитие «ложного крупа».
Изменения со стороны нервной системы
Головная боль. Головная боль может появляться как при пищевой аллергии, так и при пищевой непереносимости, обычно связана с приёмом определённых пищевых продуктов.
Мигрень. Особый вид головной боли, характеризующийся локализацией с одной стороны (слева или справа), пульсирующего характера, сопровождается тошнотой или рвотой, светобоязнью. Боль усиливается при шуме (музыка, громкий разговор и т.п.). Обычно приступу мигрени предшествует предчувствие развития головной боли, снижение настроения. Развитие приступа мигрени имеет связь с приёмом определённых пищевых продуктов.
IV. КАКИЕ ПИЩЕВЫЕ ПРОДУКТЫ ЧАЩЕ ВЫЗЫВАЮТ ПИЩЕВУЮ АЛЛЕРГИЮ?
Пищевая аллергия может развиваться после приёма практически любого пищевого продукта, однако существуют продукты питания, обладающие выраженными аллергизирующими свойствами и имеющие слабую аллергенную активность. Более выраженными аллергизирующими свойствами обладают продукты белкового происхождения, содержащие животные и растительные белки, хотя прямая зависимость между содержанием белка и аллергенностью продуктов отсутствует. К продуктам, обладающим наиболее выраженной аллергизирующей активностью, относят следующие:
- рыба, особенно морская;
- морепродукты (устрицы, ракообразные, моллюски и т.п.);
- орехи (особенно фундук);
- арахис;
- яйца, чаще белок куриного яйца;
- молоко;
- косточковые (абрикосы, красные сорта яблок и др.);
- овощи (морковь, томаты);
- пищевые злаки (пшеница, овес, просо и др.).
Однако следует помнить, что после употребления пищевых продуктов может развиваться не только истинная пищевая аллергия, но и ложная или, другими словами, пищевая непереносимость. Наиболее часто пищевая непереносимость развивается после употребления продуктов, богатых биологически активными веществами (гистамином, тирамином). Наиболее распространёнными из них продуктами являются: сыры и вина, подвергшиеся ферментации в процессе приготовления; кислая капуста; шпинат; томаты; вяленая ветчина; говяжьи сосиски; свиная печень; консервированные продукты: тунец, филе хамсы, филе сельди, копчёная селёдочная икра; сыры: рокфор, камамбер, бри, грияр, чеддер, плавленые; пивные дрожжи, маринованная сельдь, авокадо. В последние годы отмечается рост пищевой непереносимости на примеси, обладающие высокой физической и биологической активностью (пестициды, фторсодержащие, хлорорганические соединения, сернистые соединения, аэрозоли кислот, продукты микробиологической промышленности и т.д.), загрязняющие пищевые продукты. Нередко причиной развития пищевой непереносимости является не сам продукт, а различные химические добавки, вносимые для улучшения вкуса, запаха, цвета и обеспечивающие длительность хранения. Пищевые добавки включают большую группу веществ: красители, ароматизаторы, антиоксиданты, эмульгаторы, ферменты, загустители, бактериостатические вещества, консерванты и другие. К наиболее распространённым пищевым красителям относятся тарт разин, обеспечивающий оранжево-жёлтое окрашивание продукта; нитрит натрия, сохраняющий красный цвет мясным продуктам и другие. Для консервации пищи применяют глютамат натрия, салицилаты, в частности, ацетилсалициловую кислоту. На этикетках товаров пищевых продуктов должны быть сообщения о содержании в них пищевых добавок, например: Тартразин — Е 102, Эритрозин — Е 127, Бензойная кислота — Е 210, Бензоаты — Е 21 1-219, Глютамат натрия — Е 621.
V. ЧТО ТАКОЕ ГЕНЕТИЧЕСКИ ОБРАБОТАННЫЕ ПИЩЕВЫЕ ПРОДУКТЫ И МОГУТ ЛИ ОНИ ВЫЗЫВАТЬ ПИЩЕВУЮ АЛЛЕРГИЮ?
В последние годы появился качественно новый вид продуктов, полученных путём генетической обработки. Эти продукты получают методом биотехнологии путём переноса определённых генов, ответственных за плодовитость, устойчивость к инфекциям, насекомым и другим неблагоприятным факторам внешней среды, в растительные культуры, например, в картофель, сою, пищевые злаки. Это делается для того, чтобы увеличить объём плодов, возможность более длительного хранения, улучшить товарный вид. Употребление таких продуктов в пищу может привести к развитию аллергических реакций.
VI. КАКИЕ ФАКТОРЫ СПОСОБСТВУЮТ ФОРМИРОВАНИЮ ПИЩЕВОЙ АЛЛЕРГИИ?
Факторы, способствующие формированию пищевой аллергии, являются общими для взрослых и детей:
- наследственная предрасположенность к развитию аллергии;
- повышение проницаемости слизистой кишечника при воспалительных заболеваниях желудочно-кишечного тракта (например, хронический гастродуоденит, язвенная болезнь желудка или ки шечника, недостаточность функции поджелудочной железы, энзимопатии, дискинезии желчевыводящих путей и кишечника и др.);
- нарушение питания матери во время беременности и кормления (злоупотребление некоторыми продуктами, обладающими выраженной
- аллергизирующей активностью: рыба, яйца, орехи, молоко и др.);
- ранний перевод ребёнка на искусственное вскармливание;
- нарушение питания детей, выражающееся в несоответствии объёма
- и соотношения пищевых ингредиентов весу и возрасту ребёнка;
- беспорядочное питание, редкие или частые приёмы пищи, приводящие к нарушению секреции желудка, развитию гастрита, гиперсекреции слизи и другим расстройствам;
- низкая кислотность желудочного сока;
- недостаток в пище солей кальция.
VII. КАКИЕ МЕТОДЫ ЛЕЧЕНИЯ ИСПОЛЬЗУЮТ ПРИ ПИЩЕВОЙ АЛЛЕРГИИ?
При истинной пищевой аллергии применяются специфические и неспецифические методы лечения.
К специфическим методам относятся устранение (элиминация) пищевого аллергена и аллергенспецифическая иммунотерапия, заключающаяся в подкожном введении возрастающих доз причинных аллергенов, что позволяет значительно уменьшить проявления пищевой аллергии, а также снизить риск перехода аллергического заболевания в более тяжелую форму.
Неспецифические методы направлены на устранение симптомов развившегося заболевания и на профилактику обострений. Ввиду важнейшей роли гистамина в развитии как истинной, так и ложной пищевой аллергии, особое место в лечении заболевания отводится антигистаминным препаратам.
До сих пор применяются антигистаминные препараты первого поколения (например, супрастин, димедрол), которые нередко отпускаются даже без рецепта врача, но вызывают целый ряд побочных эффектов (среди которых наиболее выраженный — седативный или снотворный эффект), ограничивающих их применение. Всё чаще используют препараты нового поколения. Они, как правило, не вызывают побочных эффектов, свойственных антигистаминным препаратам первого поколения. К таким препаратам нового поколения относится Кестин.
Отечественная аллергология располагает достаточно продолжительным опытом применения Кестина, подтвердившим его высокую лечебную эффективность и безопасность. Кестин устраняет симптомы аллергии, не вызывая сонливости и привыкания. На фоне приема Кестина не снижается внимание. Кестин не влияет на способность управлять транспортными средствами и механизмами. В настоящее время получены убедительные данные о высоком лечебном эффекте Кестина у больных с пищевой аллергией. Применение Кестина позволяет быстро устранить зуд и интенсивность высыпаний при кожных проявлениях пищевой аллергии, а также устранить болезненные симптомы со стороны носа и глаз у больных пищевой аллергией, проявляющейся в виде аллергического ринита или конъюнктивита. Показано, что Кестин значительно улучшает качество жизни пациентов, страдающих пищевой аллергией.
Элиминация (устранение) пищевого аллергена
Элиминация, или исключение из питания «виновного» пищевого аллергена, относится к основным методам лечения пищевой аллергии, а в случаях, когда пищевая аллергия развивается к редко употребляемым пищевым продуктам (например, клубника, шоколад, крабы и т.п.), единственным эффективным методом лечения. Элиминация требует не только исключения конкретного пищевого продукта, ответственного за развитие пищевой аллергии, но и любых других, в состав которых он входит, даже в следовых количествах.
При непереносимости пищевых продуктов необходимо проконсультироваться у врача-аллерголога, который после обследования предложит примерный перечень продуктов, рекомендуемых при пищевой аллергии.
VIII. ПРОФИЛАКТИКА ПИЩЕВОЙ АЛЛЕРГИИ.
Меры профилактики следует применять только в тех случаях, когда в семье оба родителя страдают аллергическими заболеваниями или когда другой ребёнок в семье страдает пищевой аллергией. Выделяют первичную профилактику, направленную на предупреждение развития аллергии вообще и пищевой аллергии, в частности, и вторичную профилактику. Вторичная профилактика направлена на предупреждение обострений уже развившейся пищевой аллергии.
Первичная профилактика:
- устранение «виновных» пищевых аллергенов;
- создание оптимальных условий питания, труда, быта и отдыха беременной;
- естественное вскармливание;
- борьба с курением;
- профилактика инфекций,
- проведение профилактических прививок с обязательным обследованием ребенка до вакцинации;
- своевременное проведение обще укрепляющих мероприятий (закаливание, массаж, лечебная физкультура и т.п.;
- ранняя диагностика симптомов аллергического заболевания.
Вторичная профилактика:
- контроль за качеством кормления, назначение гипоаллергенной и элиминационной диет;
- адекватная терапия своевременно выявленных заболеваний желудочно-кишечного тракта, печени и желчевыводящих путей;
- специфическая диагностика пищевой аллергии с использованием специальных тестов;
- адекватное лечение сопутствующих заболеваний нейро-эндокринной системы;
- правильно подобранное лечение имеющегося заболевания пищевой аллергией.
IX. ЧТО ТАКОЕ ПЕРЕКРЕСТНАЯ НЕПЕРЕНОСИМОСТЬ ПРОДУКТОВ? ГИПОАЛЛЕРГЕННАЯ ДИЕТА.
Перекрестные аллергические реакции возникают при употреблении пищевых продуктов, которые имеют сходные химические структуры или относятся к одному семейству растений. Например, при аллергии к грибам-микроорганизмам аллергические реакции развиваются при употреблении кефира, кваса, ферментированных сыров, шампанского и др., поскольку все они имеют общие антигенные структуры, свойственные грибам (плесени).
Перекрестные аллергические реакции могут возникать между пищевыми и ингаляционными (пыльца растений, пыль, шерсть, пух животных и птиц) аллергенами. Например, при аллергии к пыльце злаков аллергические реакции могут возникать при употреблении пищевых злаков (макаронных и мучных изделий) и продуктов их содержащих, мёда и т.п. При аллергии к пыльце сложноцветных могут развиваться реакции при употреблении семян подсолнечника, подсолнечной халвы, подсолнечного масла, мёда и других.
При аллергии к арахису перекрестные аллергические реакции могут возникнуть при употреблении сои, гороха и других, относящихся к семейству бобовых.
Тем не менее следует помнить, что наличие аллергии к пищевому продукту, относящемуся к определённому семейству, не означает, что аллергия будет ко всем продуктам из этого семейства. Поэтому необходима консультация врача-аллерголога, который после постановки проб может определить наличие аллергии к конкретным пищевым продуктам.
Источник
Аллергия и кишечник
 Пищеварительная система человека – это сложный функциональный комплекс, в задачи которого входит не только переваривание поглощенной еды с последующим удалением балластных компонентов.
Пищеварительная система человека – это сложный функциональный комплекс, в задачи которого входит не только переваривание поглощенной еды с последующим удалением балластных компонентов.
Кишечник с первых дней жизни (а до этого – внутриутробно) влияет на формирование иммунного ответа.
От того, насколько стабилен и сбалансирован состав микрофлоры, начинающей населять стерильную поверхность слизистой оболочки пищеварительного тракта новорожденного, зависит и становление защитных механизмов, и их активность в будущем.
Таким образом, предпосылки для возникновения нарушений в иммунной системе появляются еще в раннем детском возрасте. Незрелый организм маленького ребенка вынужден адаптироваться к новым, порой враждебным для него условиям. Вначале справиться с угрозами помогает защита, полученная от матери (антитела, или специальные белковые комплексы, передаются через плаценту и с грудным молоком). Однако ее хватает лишь на несколько месяцев – после истечения этого срока ребенку нужно располагать уже собственным, пусть и несовершенным иммунитетом.
Желудочно-кишечный тракт – это физиологический барьер для антигенов, то есть чужеродных организму веществ. Он ежедневно задерживает сотни и тысячи патогенов – таких как:
- вирусы;
- бактерии;
- паразиты;
- пищевые белки.
Микробная флора, заселяющая кишечник, активно участвует в поддержании местного (локального) и общего (системного) иммунитета. Она вступает во взаимодействие с клетками лимфоидной ткани (физиологической структуры, выполняющей защитную функцию) – в этом исследователи видят основу взаимосвязи системы «аллергия и кишечник». Если флора нормальная и включает преимущественно «правильные» типы микроорганизмов (бифидо- и лактобактерии и др.), иммунитет реагирует только на нужные антигены – например, инфекционные агенты. А механизм формирования толерантности, то есть невосприимчивости к белкам, поступающим с пищей, работает слаженно и точно.
В то же самое время аллергия как патологически обостренная чувствительность к антигенам пищи, шерсти и слюны животных, косметики, бытовой пыли и других сред может быть связана с изменением соотношения полезной и условно-патогенной флоры, или дисбактериозом. Последняя группа в кишечнике живет всегда, но если «правильные» микробы преобладают, не представляет опасности. Однако в определенных обстоятельствах происходит резкое увеличение колоний неблагоприятных микроорганизмов, подавить их рост больше не удается, что влияет на процессы пищеварения и иммунной защиты.
Почему возникает аллергия от кишечника?
Ее развитие объясняется наличием у пациента дисбактериоза – состояния, обусловленного преобладанием в кишечнике условно-патогенной микрофлоры. Эта группа бактерий, в отличие от «правильной», не помогает реализовать иммунную толерантность, а напротив, способствует возникновению сенсибилизации – обостренной чувствительности специфического характера (по отношению к конкретным антигенам). Если она формируется, возникают иммунные реакции. Изначально защитные, они становятся опасными и, атакуя ненужную цель, повреждают собственные ткани организма, провоцируя аллергическое воспаление.
Однако дисбактериоз – это не окончательный диагноз, так как нарушение состава микроорганизмов – вовсе не самостоятельное заболевание. Во многих научных работах подчеркивается вторичный характер этой патологии – она формируется в результате таких причин как:
-
 Заболевания пищеварительной системы (энтерит, колит, муковисцидоз, целиакия, лактазная недостаточность).
Заболевания пищеварительной системы (энтерит, колит, муковисцидоз, целиакия, лактазная недостаточность). - Нерациональное питание, применение антибактериальных препаратов (особенно важно для детей в первые месяцы жизни).
- Позднее прикладывание к груди или отсутствие естественного вскармливания.
- Длительное пребывание новорожденного в условиях медицинского учреждения (где могло произойти заселение кишечника неблагоприятными микроорганизмами).
- Инфекции у матери и ребенка, осложненное течение беременности и родов.
Аллергия может быть как следствием, так и первичной причиной развития дисбактериоза.
Она формируется не только из-за изменения состава микрофлоры – это лишь один из факторов. Имеет значение наследственная предрасположенность, массивное поступление антигенов на фоне ослабления иммунитета (инфекции, неправильно составленный рацион, применение лекарств). Если триггеры (провоцирующие факторы) объединяются, результатом становится возникновение чувствительности. При этом нарушение физиологического барьера кишечника может сыграть решающую роль.
Симптомы
Аллергия, обусловленная нарушениями со стороны пищеварительной системы, может проявляться по-разному, и вовсе не ограничивается признаками поражения желудка и кишечника. Реакцию могут вызывать следующие группы антигенов:
- пищевые (рыба, коровье молоко, цитрусовые, арахис);
- ингаляционные (шерсть животных, бытовая пыль, пыльца);
- лекарственные (антибиотики, витамины, нестероидные противовоспалительные препараты);
- инфекционные (бактерии, вирусы, грибы, паразиты);
- контактные (металлы, химикаты, косметика, латекс).
Есть несколько основных форм течения, развивающихся при чувствительности к названным триггерам. Рассмотрим их подробнее.
Атопический дерматит
Это заболевание, в основе развития которого лежит наследственная предрасположенность – то есть наличие генов, обусловливающих избыточную продукцию антител класса IgE. У детей первых лет жизни наиболее значимую роль играют белки, получаемые с пищей: молоком, яйцами, злаками. Именно в это время дисбактериоз кишечника может привести к существенным изменениям иммунного ответа и развитию заболевания, для которого характерны такие симптомы как:
-
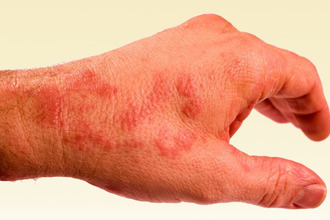 Сыпь на коже. Она представлена узелками, пузырьками, пятнами, бляшками; элементы часто мокнут, покрываются корочками. Области локализации – лицо (без поражения носогубного треугольника), конечности, ягодицы, разные участки туловища.
Сыпь на коже. Она представлена узелками, пузырьками, пятнами, бляшками; элементы часто мокнут, покрываются корочками. Области локализации – лицо (без поражения носогубного треугольника), конечности, ягодицы, разные участки туловища. - Зуд. Достаточно сильный, приводит к расчесам, следы которых можно видеть на коже пациентов даже при быстром осмотре.
- Сухость. Больные жалуются на стянутость, шелушение, порой – возникновение трещин.
Также характерно утолщение кожи и усиление ее рисунка (лихенификация), наличие участков покраснения, эрозий. Вероятно поражение ногтевых пластин.
Крапивница
Это патология, проявляющаяся остро – в виде единичного эпизода или рецидивирующих признаков (стихание симптомов, а затем – возобновление спустя небольшой промежуток времени). Ее характеризуют такие изменения кожи как:
- покраснение;
- отек;
- зуд;
- сыпь.
Все нарушения возникают внезапно – «кишечная аллергия» может обусловить сенсибилизацию к пыльце растений или пище; контакт с провоцирующим веществом приводит к практически мгновенному развитию симптомов. Впрочем, сохраняются они недолго – чаще всего несколько часов (до суток). Сыпь представлена волдырями, имеющими красный или фарфоровый цвет. Они очень сильно чешутся и могут быть мелкими или большими, часто сливаются между собой.
Аллергический риноконъюнктивит
Это комплексное поражение слизистой оболочки носа и глаз. Симптомы возникают остро, быстро нарастают. Аллергия кишечника проявляется такими признаками как:
- Покраснение.
- Зуд.
- Слезотечение.
- Обильное выделение слизистого секрета из носа.
- Приступообразное чихание.
- Отек (особенно заметен на веках, которые иногда почти смыкаются).
Характерно наличие неблагоприятных изменений с обеих сторон. Не всегда возникает ярко выраженный насморк – в некоторых случаях слизь стекает по задней стенке глотки, тогда как нос не дышит из-за отека. Расчесывание глаз, спровоцированное зудом, может служить причиной присоединения вторичной инфекции (характерна болезненность, появление гноя).
Аллергический энтероколит
 В простом понимании это расстройство функций кишечника, вызванное воспалительным процессом, обусловленным контактом с провоцирующими веществами. Может проявляться следующими изменениями:
В простом понимании это расстройство функций кишечника, вызванное воспалительным процессом, обусловленным контактом с провоцирующими веществами. Может проявляться следующими изменениями:
- снижение или отсутствие аппетита;
- тошнота, рвота;
- боль в животе;
- метеоризм;
- диарея.
Аллергия кишечника протекает остро или хронически, может приводить к истощению, развитию анемии (снижению показателей эритроцитов и гемоглобина крови).
У некоторых пациентов наблюдается запор, то есть задержка каловых масс в кишечнике. Так как своевременное очищение от балластных веществ невозможно, происходит интоксикация – всасывание в кровь продуктов распада и отравление организма. Это усугубляет нарушения пищеварения, дисбактериоз и, в свою очередь, индивидуальную непереносимость – возникает «порочный круг».
Лечение
Дисбаланс микрофлоры кишечника – это вторичное нарушение; целью терапии является воздействие на первопричину возникновения патологического процесса. Это может быть воспаление (не всегда инфекционной природы), ферментная недостаточность, функциональные изменения – например, неэффективная моторика пищеварительного тракта. Основной провоцирующий фактор нужно устранить; для этого используются способы, описанные в таблице:
| Методы | |||||
|---|---|---|---|---|---|
| Основные | Дополнительные | ||||
| Элиминация | Применение противоаллергических препаратов | Диета | Использование пробиотиков | Лечение первичной патологии пищеварительного тракта | |
| Цель | Уберечь чувствительный организм от контакта с триггером. | Прекратить развитие реакции и убрать симптомы | Улучшить состояние желудка, кишечника, исключить раздражение слизистой оболочки. | Коррекция состава микрофлоры и качества иммунного ответа | Снижение активности воспалительного процесса, нормализация функции кишечника |
| Алгоритм выполнения | Устранение провоцирующих веществ из зоны соприкосновения: влажная уборка пыли, отказ от употребления причинно-значимого пищевого продукта, содержания животных, отъезд в безопасный регион во время пыления растений. | Назначение таблеток, мазей, капель с антигистаминными (Зиртек, Фенистил), кромонами (Интал, Кетотифен) и топическими глюкокортикостеродами (Элоком, Мометазон) на ограниченный период времени (несколько дней, недель). В острой стадии могут понадобиться сорбенты (Смекта, Белый уголь). | Рекомендуется готовить на пару, варить, тушить или запекать еду. Стоит выбирать продукты, богатые клетчаткой (овощи, фрукты, крупы), а также пищу с низким уровнем аллергенности (исключив цитрусовые, томаты, морепродукты, арахис). Нельзя есть острые приправы, употреблять газированные напитки, алкоголь, жирные и жареные блюда. | Прием препаратов, содержащих полезные бактерии и вещества, стимулирующие их рост (Лацидофил, Бифиформ, Лактулоза, Хилак форте). | Необходимо рациональное питание, прием медикаментов: прокинетиков (Мотилиум), ферментов (Мезим), иногда – антибиотиков (Имипенем). |
Таким образом, нет единственного лекарства – нужен комплексный подход.
Не стоит использовать чрезмерно агрессивные методы – например, противопоказана чистка кишечника с помощью голодания.
Она приводит к возникновению дефектов слизистой оболочки пищеварительного тракта, истощению, анемии, снижает сопротивляемость инфекциям и, в целом, не дает того эффекта, которого можно добиться с помощью коррекции рациона (при нормальной его калорийности) и адекватной лекарственной терапии.
Автор: Торсунова Татьяна
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник