Бывает ли аллергия на черемуху

Аллергия на черемуху, как и на большинство других растений, обусловлена развитием специфической реакции организма на вдыхаемую человеком пыльцу. Воспринимая ее как чужеродный антиген, иммунная система начинает вырабатывать защитные антитела, что сопровождается появлением клинических симптомов различной интенсивности.
Цветение черемухи наблюдается весной, а именно, в конце апреля и мае. Пыльца, оседая на слизистую верхних респираторных путей, провоцирует ее воспаление, что проявляется признаками ринита, назофарингита или ларингита.
Гиперчувствительность иммунной системы после контакта с аллергеном проявляется мгновенной реакцией. Массивный выброс гистамина приводит к бронхоспазму, возникновению зудящих ощущений, слезотечения и ринореи.
Теперь более подробно рассмотрим, может ли быть аллергия на черемуху, и как она проявляется.
Симптомы аллергии на черемуху
 Специфическая реакция иммунной системы в большинстве случаев проявляется признаками поражения респираторного тракта и слизистой глаз, что получило название «риноконъюнктивальный синдром». Вначале возникает первый признак аллергии частое чихание, которое считается защитной реакцией организма, направленной на удаление «провокатора» из носовых проходов.
Специфическая реакция иммунной системы в большинстве случаев проявляется признаками поражения респираторного тракта и слизистой глаз, что получило название «риноконъюнктивальный синдром». Вначале возникает первый признак аллергии частое чихание, которое считается защитной реакцией организма, направленной на удаление «провокатора» из носовых проходов.
Раздражение слизистой глаз сопровождается зудящими ощущениями, жжением, дискомфортом и слезотечением, отчего снижается острота зрения. Затем отмечается светобоязнь, отечность век и гиперемия конъюнктивы. Поражение охватывает оба глаза.
Неотъемлемый симптом аллергии на черемуху это обильная ринорея. Человека беспокоит неукротимое течение из носа водянистой консистенции. По мере накопления выделений в околоносовых пазухах может появляться болезненность в зоне их проекции.
Кроме того, аллергия на цветы черемухи может проявляться диспепсическими расстройствами, которые представлены тошнотой, вздутием живота и рвотой. Интенсивность симптомов угасает по мере уменьшения концентрации пыльцы в воздухе.
Заметим, что максимальная выраженность аллергических признаков наблюдается в ветреную погоду, а минимальная после дождя.
Симптомы заболевания зависят от степени чувствительности иммунной системы к пыльце и продолжительности контакта с ней. Таким образом, у одного человека могут наблюдаться лишь признаки конъюнктивита, а у другого приступы удушья на фоне массивного отека слизистой респираторных путей.
Причины
Существует множество растений, цветение которых сопровождается распространением пыльцы по воздуху. Путем клинических исследований было установлено, что около 50 видов трав в большинстве случаев становятся причиной аллергии.
Учитывая небольшой размер пыльцевых частичек, аллерген легко проникает в слизистую и провоцирует развитие специфической реакции. Иммунные клетки, отвечающие за защиту организма от чужеродных тел, выделяют гистамин. Он в свою очередь оказывает влияние на кровеносные сосуды, вследствие чего последние расширяются.
В результате этого в ткани поступает жидкая часть плазмы и биологически активные вещества, которые приводят к появлению отечности, зуда, гиперемии и кашля.
Среди предрасполагающих факторов развития аллергии стоит выделить:
- генетическую наследственность;
- аутоиммунные заболевания;
- наличие аллергий, например, на продукты питания или бытовую химию.
Особенности течения у детей
 Зачастую аллергическая предрасположенность проявляется еще в детском возрасте. У ребенка могут длительно сохраняться симптомы диатеза, или наблюдаться приступы затрудненного дыхания как начальные проявления бронхиальной астмы.
Зачастую аллергическая предрасположенность проявляется еще в детском возрасте. У ребенка могут длительно сохраняться симптомы диатеза, или наблюдаться приступы затрудненного дыхания как начальные проявления бронхиальной астмы.
Специфическая реакция иммунной системы может выражаться аллергией как на пыльцу, так и другие провоцирующие факторы, например, шоколад, гигиенические средства или шерсть животных. Симптомы возникают в период, когда цветет черемуха, после контакта с аллергеном. Они представлены:
- заложенностью носа, обильной ринореей, чиханием, зудящими или жгучими ощущениями в носоглотке, что сопровождается затрудненным дыхания и снижением обоняния;
- гиперемией конъюнктивы, слезоточивостью и дискомфортом в глазах;
- першением в горле;
- кашлем. При развитии бронхоспазма у ребенка появляется одышка. Она усугубляется на фоне нарастания отека тканей шеи, сдавливающего гортань;
- кожными высыпаниями, зудом и шелушением;
- изменением психоэмоционального состояния. Дети становятся капризными, раздражительными и вялыми.
Аллергия на черемуху у ребенка зачастую диагностируется с помощью кожных проб. Учитывая продолжающееся формирование иммунной системы, детям до пяти лет подобные тесты не используются. Более предпочтительны лабораторные исследования.
Чтобы помочь ребенку избавиться от симптомов болезни, необходимо не только использовать медикаментозные средства, но и следить за питанием и режимом дня маленького пациента.
Диетический режим подразумевает исключение из рациона возможных аллергенов, таких как шоколад, цитрусовые, морепродукты и яйца. Кроме того, рекомендуется избавиться от «пылесборников» в детской комнате ковров, книг, декоративных подушек, а также уменьшить количество мягких игрушек.
Возможные осложнения
Одним из наиболее серьезных осложнений, которое может вызывать аллергия на цветение черемухи, является анафилактический шок. Его опасность заключается в быстром ухудшении общего состояния и высокой летальности при отсутствии своевременной медицинской помощи.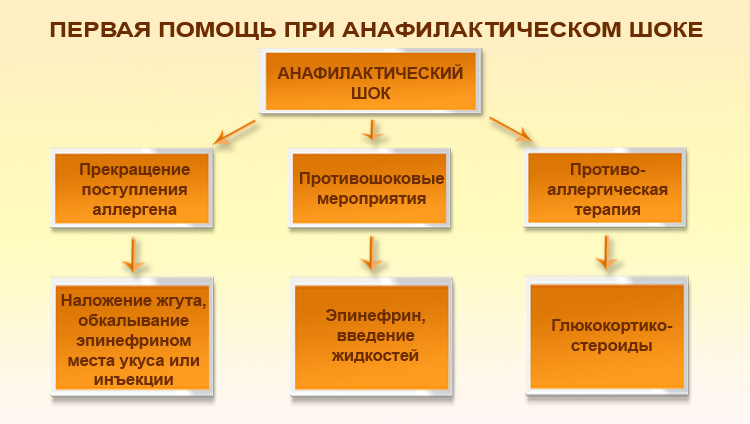
Данное осложнение встречается редко, однако о его проявлениях следует знать. Симптомокомплекс анафилактического шока включает:
- выраженный отек слизистой носоглотки, тканей шеи и лица;
- зудящие ощущения и гиперемию в месте контакта с пыльцой;
- стремительное снижение артериального давления;
- головокружение;
- недомогание;
- обморок;
- одышку, приступ удушья;
- тошноту.
Еще одна группа осложнений представлена бактериальной инфекцией. Дело в том, что воспаленная слизистая утрачивает физиологическую защиту и становится входными воротами для патогенных возбудителей. Вследствие этого у пациента может диагностироваться гнойный конъюнктивит, ринит, блефарит или синусит.
Присоединение бактериальной инфекции требует назначения антибиотиков, что является дополнительной нагрузкой на организм.
Если ринорея и заложенность носа наблюдаются не только в цветущий период, но и круглый год, то повышается риск возникновения полипозных образований в носовых проходах. Они еще больше затрудняют дыхание и способствуют развитию осложнений.
Наиболее частым осложнением аллергии является бронхиальная астма.
На начальном этапе развития болезни приступы удушья возникают только при вдыхании пыльцы. По мере прогрессирования заболевания одышка наблюдается чаще, например, после контакта с животными, бытовой химией или употребления пищевых аллергенов.
В таком случае бронхиальная астма является не сезонным проявлением аллергии, а хроническим заболеванием. Длительное сохранение признаков болезни сопровождается необратимыми изменениями в бронхиальном дереве и тяжелым нарушением дыхательной функции. Серьезное осложнение патологии астматический статус, который может приводить к удушью, выраженной респираторной недостаточности и летальному исходу.
Перекрестная аллергия на черемуху проявляется симптомами гиперчувствительности иммунной системы не только на пыльцу растений, но и продукты пчеловодства, некоторые фрукты, овощи, растительное масло и квас. Также признаки болезни могут возникать после приема отвара лекарственных трав.
Диагностика
Наиболее часто аллергия на цветущую черемуху диагностируется кожными, а также провокационными тестами. Они могут проводиться при отсутствии:
- острой инфекционной патологии (гриппа, туберкулеза);
- обострения хронического заболевания;
- беременности;
- острого периода аллергии.
Для получения достоверных результатов диагностики за несколько дней до исследования человеку отменяется прием антигистаминных и стероидных медикаментов.
Помимо этого, врач должен подробно собрать анамнез болезни у пациента. Что касается лабораторных исследований, они представлены анализами крови на определение уровня эозинофилов и иммуноглобулина Е.
Кожные пробы
На сегодняшний день различают несколько методов проведения кожных тестов:
- скарификационные. Диагностический способ заключается в нанесении на обработанную антисептиком внутреннюю зону предплечья нескольких капель различных аллергенов. После этого делаются насечки стерильным скарификатором. Расстояние между царапинами не должно быть меньше пяти сантиметров. Реакция оценивается спустя 20 минут, затем через 24 часа и двое суток;
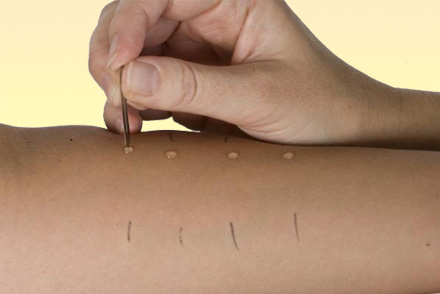
- prick-тест является наиболее чувствительным. Метод основан на выполнении прокола кожи на глубину 0,1 см через нанесенную на предплечье каплю аллергена. Оценка теста спустя четверть часа;
- внутрикожные — проводятся после получения сомнительного ответа при выполнении вышеперечисленных проб. Для методики используется инсулиновый шприц, с помощью которого раствор аллергена в объеме 0,02 мл вводится в толщу кожных покровов.
Для оценки результатов проб необходимо сделать контрольную насечку или инъекцию гистамина. При появлении отека, гиперемии ткани и зуда в месте укола тест считается положительным.
Провокационные тесты
Иногда результат кожных проб оказывается ложноположительным, что обусловлено реакцией сосудов на механическое воздействие или консервант, который добавляется к раствору аллергена.
Провокационные тесты могут проводиться следующими способами:
- путем интраназального введения жидкости с предполагаемым аллергеном, которая использовалась для внутрикожного теста. Если через четверть часа реакция будет отсутствовать, нужно закапать более концентрированный раствор. Тест считается положительным при возникновении чихания, ринореи и заложенности носа;
- путем ингаляторного введения слабого раствора с «провокатором». Аллергия подтверждается при изменении показателей спирометрии и появлении свистящих хрипов как признака бронхоспазма.
Учитывая высокий риск развития анафилактического шока, провокационные тесты следует проводить исключительно в лечебном учреждении под наблюдением врача.
Лабораторные методы
В отличие от провокационных и кожных тестов, лабораторные анализы могут проводиться в фазу обострения аллергии. Среди часто назначаемых исследований крови стоит выделить:
-
 непрямой метод выполнения кожных проб. Он заключается во внутрикожном введении сыворотки крови со специфическими иммуноглобулинами Е в объеме 0,1 мл. Спустя сутки необходимо ввести 0,02 мл аллергена в место вчерашней инъекции. Через четверть часа нужно оценить результат;
непрямой метод выполнения кожных проб. Он заключается во внутрикожном введении сыворотки крови со специфическими иммуноглобулинами Е в объеме 0,1 мл. Спустя сутки необходимо ввести 0,02 мл аллергена в место вчерашней инъекции. Через четверть часа нужно оценить результат; - определение IgE методами RAST и ИФА. Первый способ — более точный. Он подразумевает оценку радиоактивных комплексов, которые образуются вследствие связывания меченых антител с «провокаторами», закрепленных на бумажной пластине. Второй метод заключается в нанесении сыворотки крови пациента на планшет с различными аллергенами, после чего добавляются меченные ферментом антитела. Результат оценивается путем анализа цветной реакции как показателя концентрации IgE.
Иногда дополнительно могут назначаться анализы:
- пассивной гемагглютинации;
- разрушения тучных клеток;
- торможения дислокации лейкоцитов.
Лечение
Успех в лечении напрямую зависит от правильного определения аллергена. Основная задача терапии заключается в прекращении контакта организма с провокатором, угнетении аллергической реакции и уменьшении выраженности симптоматики.
Элиминационное
Первым делом необходимо максимально сократить контакт с пыльцой. Для этого следует:
- находиться дома в сухие солнечные дни, когда концентрация пыльцы в воздухе максимальна;
- проветривать комнату после дождя или в безветренную погоду (желательно рано утром);
- регулярно проводить влажную уборку в комнате;
- отказаться от отдыха на природе, чтобы избегать цвета черемухи;
- использовать солнцезащитные очки, чтобы пыльца не оседала на конъюнктиву;
- ежедневно принимать душ дважды в сутки;
- за две недели до цветущего периода начинать прием антигистаминных препаратов.
Для очищения крови может потребоваться плазмаферез или гемосорбция.
Десенсибилизация
Иммунотерапия проводится для уменьшения чувствительности организма к действию аллергена, а также снижения выраженности симптомов болезни. Вопрос о десенсибилизации решается при отсутствии эффекта от приема медикаментов антигистаминного и гормонального ряда.
Методика основывается на подкожном введении раствора с аллергеном в минимальном объеме. Постепенно его концентрация увеличивается, тем самым снижая чувствительность иммунной системы к «провокатору».
Подобный метод терапии используется исключительно при отсутствии симптомов аллергии. Дополнительный контакт организма с пыльцой в острую фазу заболевания может существенно усугубить его течение и ухудшить состояние больного.
Антигистаминное
Назначение антигистаминных средств позволяет блокировать развитие аллергии и уменьшить выраженность симптомов. Препарат может быть в таблетированной форме или в виде раствора для интраназального введения. Так, часто применяется:
- Аллергодил, Тизин Алержди антигистаминные спреи;
- Виброцил, Аналергин комбинированные средства (с сосудосуживающим компонентом);
- Центрин, Эриус таблетки.
Также для угнетения аллергической реакции назначаются:
- стабилизаторы тучных клеток (Кромогексал);
- стероиды для интраназального введения (Авамис, Назонекс).
Симптоматическое
Для уменьшения выраженности ринореи могут использоваться сосудосуживающие средства для интраназального введения. Они различаются по длительности действия, составу и способу применения.
Сосудосуживающие капли при превышении недельного курса использования могут приводить к снижению чувствительности кровеносных сосудов носоглотки к лекарству. Вследствие этого требуется увеличение дозировки препарата для получения первоначального эффекта.
Для уменьшения отечности слизистой носа, выраженности ринореи, а также облегчения дыхания можно применять:
- Тизин;
- Ксимелин;
- Отривин;
- Назол;
- Нокспрей.
Профилактика и полезные советы
Чтобы аллергия больше не беспокоила, рекомендуется своевременно обращаться к врачу для установления причины заболевания. Только путем ограничения контакта с «провокатором» можно избежать повторного появления симптомов болезни. Наиболее эффективным способом профилактики является отдых на море или в лесной местности на протяжении всего периода цветения черемухи, что предупредит взаимодействие пыльцы со слизистой респираторных путей.
Автор: Галактионова Светлана
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
Аллергия на черемуху возникает достаточно часто, провоцируя развитие серьезных осложнений. Не редко аллергическую реакцию принимают за банальную простуду, так как симптоматика этих заболеваний практически идентична.

Однако насторожить должна сезонность проявлений (черемуха начинает цвести в конце апреля — начале мая). Важно также учитывать, что негативная реакция может быть не только при цветении черемухи. Аллергенами могут стать любые деревья, включая хвойные и лиственные, но хвойные породы деревьев вызывают аллергическую реакцию намного реже, так как их пыльца тяжелее и крупнее, чем у черемухи.
Причины и механизм развития заболевания
Развитие аллергии связано, прежде всего, с нарушениями в иммунной системе, которая определяет пыльцу черемухи, как чужеродный белок, что приводит к резко негативной реакции. В этом случае антигены и гистамин активно пытаются вывести аллерген из организма, проявляясь негативной реакцией.
При перекрестной аллергии аналогичную симптоматику вызывают все растения, относящиеся к семейству черемуховых. В зависимости от подготовленности иммунной системы пациента, реакция может быть от почти незаметной до бурной (протекающей с нарастающими симптомами).
Немаловажное значение имеет наследственная предрасположенность и наличие хронических заболеваний, сопровождающихся нарушением иммунной системы. Поэтому следует проводить своевременную санацию очагов воспаления.
Характерные симптомы аллергии
В случае поллинозов возможны следующие реакции организма:
- повышенное слезотечение;
- длительно протекающий ринит;
- отмечается гиперемия и отеки в области глаз;
- практически каждый аллергический приступ сопровождается кашлем, одышкой, а при отсутствии своевременного лечения возможно развитие удушья;
- отмечаются кожные проявления (покраснение и мелкоточечная сыпь, которая может захватывать большие участки тела, сопровождаясь сильнейшим зудом и шелушением);
- у детей возможна гипертермия с ознобом;
- при тяжелом развитии аллергии наблюдаются такие осложнения, как отек Квинке (разлитая крапивница) и анафилаксия. Эти состояния считаются неотложными и требуют оказания экстренной медицинской помощи.
Как правило, аллергические симптомы активно прогрессируют в сухую погоду или при усилении ветра, когда наблюдается повышенная концентрация аллергенов в окружающем пространстве.
Каждый приступ аллергии протекает индивидуально, но во всех случаях требуется консультация специалиста, который проведет ряд диагностических обследований для выявления характера аллергена, и назначит соответствующую терапию.
Диагностика
Аллергия на черемуху диагностируется рядом специалистов, среди которых основное значение имеет врач-аллерголог. Он назначает ряд лабораторных и диагностических обследований.
В первую очередь назначается анализ крови на выявление иммунных антител. Кроме того рекомендуется провести радиоаллергосорбентный анализ, преимуществом которого является отсутствие обострений аллергии.
Для диагностики можно проводить кожные пробы, когда на ограниченном участке кожи скарификатором делается небольшая царапина и наносится небольшое количество предполагаемого аллергена. Положительной реакцией считается появление покраснения и отека. Кожные пробы не рекомендуется проводить беременным женщинам и детям.
Необходимо учитывать, что перед выполнением любых анализов рекомендуется провести полное обследование организма, а также исключить за 2-3 дня употребление антигистаминных препаратов.
Тактика лечения
Лечение аллергической симптоматики может назначаться непосредственно врачом и заключаться несколькими этапами:
- первоочередно необходимо ограничить контакты с пыльцой черемухи, а также исключить все продукты (бытовые вещества, парфюмерию, отдушки и т.д.) с присутствием черемухи в любом виде;
- следующим этапом является прием антигистаминных препаратов: взрослым пациентам чаще всего назначаются пероральные препараты, такие как: Телфаст, Кестин, Эриус. Для лечения детей используются: Кларитин, Лоратадин, Супрастин;
- отек слизистых оболочек носа, возможно, снять при помощи Називина или Галазолина;
- симптомы конъюнктивита эффективно снимаются при помощи глазных капель Левокабастин и Аллергодил;
- нейтрализовать зудящие высыпания можно с помощью наружных средств (мазей, гелей и кремов). При нарастании симптоматики используются мази, в основе которых присутствуют гормональные компоненты (Преднизолон, Адвантан, Гидрокортизон и т.д.);
- для быстрого выведения токсинов из организма рекомендуется принимать энтеросорбенты (Энтеросгель, Полисорб и т.д.), они максимально эффективно снимают токсическое воздействие на организм;
- немаловажное значение при лечении имеет соблюдение гипоаллергенной диеты, исключающей употребление шиповника, клубники, орехов, шоколада, молочной продукции и других высокоаллергенных продуктов.
Следует помнить, что антигистаминные препараты запрещены для лечения беременных и кормящих женщин, так как в это время организм женщины наиболее подвержен гормональным изменениям и способен отреагировать на любое лекарственное вещество неадекватной реакцией.
Профилактика
Несмотря на то, что аллергия на черемуху возникает достаточно часто, механизм ее возникновения до конца не изучен, но существуют общие профилактические рекомендации по предотвращению развития этого состояния.
Самое важное условие профилактики — это ограничение любых контактов с аллергеном. Кроме того, необходимо принимать иммуномодуляторы для повышения защитных сил организма и своевременно санировать хронические очаги воспаления. Хороший эффект наблюдается при проведении закаливающих процедур и умеренных занятиях спортом.
Необходимо помнить, что самостоятельное лечение аллергических проявлений категорически запрещено! Все лекарственные препараты должны приниматься только по назначению врача для того, чтобы избежать возможных осложнений.
Источник

