Что относится к пищевой аллергии
Что можно есть при пищевой аллергии – список продуктов
Сегодня аллергия практически самое распространенное патологическое состояние, ведь от этого явления не застрахован никто. Сталкиваются с этим недугом совершенно разные люди – дети и пожилые, те, кто все время проводит в сельской местности и горожане, не покидающие мегаполис.
Аллергия представляет собой особо сильную чувствительность организма человека к определенным веществам и реакция на раздражитель может проявляться в самых разнообразных формах. Гипоаллергенная диета поможет стабилизировать состояние в случае, если человек страдает пищевой аллергией, но такое питание рекомендуется и при других видах аллергии как вспомогательное средство.
Гипоаллергенная диета выполняет сразу две функции – лечебную и диагностическую. Когда человек, страдающий от пищевой аллергии станет постепенно исключать из привычного рациона высокоаллергенные продукты, появится возможность определить, какая именно пища вызывает аллергическую реакцию.
Гиппоалергенная диета: основные принципы
Для того чтобы меню гипоаллергенной диеты было действительно грамотно составлено, следует полностью исключить и своего рациона продукты-аллергены. К слову, продукты могут быть аллергенами как в высокой, так и в средней степени, первые следует не употреблять вовсе, а потребление вторых нужно попытаться ограничить в максимальной мере.
Как в организме человека развиваются острые аллергические реакции
Перед тем, как приступать к соблюдению гипоаллергенной диеты, обязательно проконсультируйтесь с врачом и пройдите специальные тесты, какие именно продукты провоцируют возникновение аллергической реакции.
Продукты-аллергены в высокой степени
При пищевой аллергии категорически нельзя употреблять определенные виды продуктов, так как существует большая вероятность аллергические реакций.
Следует отказаться от следующих продуктов:
- куриные яйца, коровье молоко;
- морепродукты;
- консервация;
- копчености;
- красные овощи – томаты, свекла, болгарский перец, морковь. Также следует отказаться от потребления сельдерея, щавеля;
- фрукты красной или оранжевой окраски – клубника, красные яблоки, смородина, вишня, хурма, дыня, ананас, цитрусовые;
- мед, орехи, грибы;
- кондитерские изделия с шоколадом, карамелью или мармеладом;
- кофе, какао, спиртные напитки, окрашенная газированная вода.
Что касается продуктов-аллергенов в умеренной степени, то следует ограничить потребление жирной свинины, кролика, утки и индейки. С осторожностью нужно относится к гречке и кукурузе, а также злаковым.
Особо опасная аллергия: как предотвратить токсический некролиз
Овощи и фрукты оранжевых цветов также могут стать причиной аллергической реакции, поэтому в список продуктов-аллергенов попадают бобовые, картофель, горох, абрикосы, бананы, персики.
Существует список гипоаллергенных продуктов, которые не способны навредить человеку, страдающему от пищевой аллергии.
Гипоаллергенная диета: продукты, которые можно при пищевой аллергии
- Отварная говядина или курица. Разрешается также нежирные части свинины и определенные виды нежирной рыбы;
- Кисломолочные продукты, в идеале – домашние творог, ряженка и нежирный кефир;
- Рисовые, геркулесовые или пшенные каши. Также не навредят перловая, манная и овсяная крупы. При пищевой аллергии можно есть рисовые, кукурузные и гречневые хлебцы;
- При гипоаллергенной диете допускается потребление домашних крупяных и овощных вегетарианских супов. Допускается потребление сливочного, оливкового и подсолнечного масла;
- Фрукты, ягоды и овощи зеленой окраски: салат, капуста, огурцы, петрушка, укроп, репа, груши, яблоки, белая черешня и смородина;
- При пищевой аллергии допускается потребление следующих напитков: чай, вода минеральная без газа, яблочные и грушевые компоты, отвар шиповника.
Помните, что длительность гипоаллергенной диеты не должна превышать двух-трех недель для взрослых и семь-восемь дней, если пищевая аллергия у ребенка.
Как проявляются аллергические дерматозы: особенности клинической картины
Когда состояние улучшится, в рацион постепенно может вводиться по одному продукту-аллергену, благодаря чему можно проследить за реакцией организма на ту или иную пищу. При этом, перерыв между введением новых продуктов должен составлять три дня.
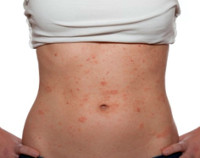
Пищевая аллергия может проявляться красными высыпаниями на теле.
Источник
27 февраля 2020669,8 тыс.
Пищевая аллергия (ПА) — это вызванная приемом пищевого продукта патологическая реакция, в основе которой лежат иммунные механизмы (специфические IgE-опосредованные реакции, клеточный иммунный ответ (не IgE-опосредованные) или их сочетание — реакции смешанного типа).
В так называемую «большую восьмерку» пищевых аллергенов входят:
- коровье молоко
- куриное яйцо
- арахис
- орехи
- рыба
- морепродукты
- пшеница
- соя.
1. Белок коровьего молока (БКМ) — главный аллерген раннего детского возраста. ПА к БКМ проявляется на 1-м году жизни, составляя 2-3% среди грудных детей. В дальнейшем — к 3-5 годам — примерно у 80% больных ПА ослабевает и к возрасту 6 лет заболеваемость снижается до показателя менее 1%.
Практически любой белковый компонент молока способен вызвать аллергию, но чаще это:
- β-лактоглобулин
- а-лактальбумин
- бычий сывороточный альбумин
- γ-8 глобулины
- а- и β-казеины.
Аллергенными свойствами обладает и молоко других млекопитающих, в том числе козье.
2. В курином яйце определяется 13 аллергенов. У детей с аллергией к белкам куриного яйца к 4 годам она ослабевает в 4 %, а к 6 годам — в 12% случаев.
Нередко причиной возникновения аллергии может явиться соя или продукты, в состав которых входит соевый белок. Аллергия на сою проявляется в виде орального аллергического синдрома, но в случае сопутствующей сенсибилизации к березе, употребление необработанной сои у таких пациентов может спровоцировать развитие анафилаксии.
3. Белки арахиса содержат широкий спектр аллергенов: вицилин, профилин, конглютин, глицинин и др.
Арахис широко применяется в пищевой промышленности и часто становится так называемым «скрытым аллергеном». После обжаривания и варки его аллергенные свойства усиливаются.
В группу орехов входят:
- грецкие орехи,
- орех-пекан,
- фисташки,
- кешью,
- бразильские орехи,
- орехи букового дерева,
- каштаны,
- фундук,
- миндаль,
- орех макадамия и др.
В орехах — кешью, фундуке, грецких орехах, миндале и др. содержатся белки, обладающие выраженными аллергенными свойствами и приводящие к перекрестной реакции.
4. Белки злаков. Аллергия на глиадин пшеницы, глютен ржи, ячменя и овса, реже — белки кукурузы, риса, гречихи. Сенсибилизация к злакам обычно развивается не ранее второго полугодия жизни на фоне введения прикорма. К 4 годам более чем у 50% детей развивается толерантность к глиадину.
⠀
5. Рыба и морепродукты. Так, термостабильный белок саркоплазмы — М-протеин трески, при кипячении переходит в паровой дистиллят, имеет специфический запах и становится ингаляционным аллергеном для сенсибилизированных лиц.
Аллергия на рыбу с возрастом не имеет тенденции, сохраняясь у подростков и взрослых. Кроме того, аллергены рыбы и морепродуктов способны вызывать тяжелые системные реакции при попадании даже крайне малого количества аллергена в организм.
6. К морепродуктам, обладающим выраженными аллергенными свойствами, относятся:
- ракообразные (креветки, крабы, раки, лобстеры)
- моллюски (мидии, гребешки, устрицы, кальмар, осьминог и др.).
Реакции на пищевые добавки и другие химические вещества, содержащиеся в продуктах. Распространенность реакций на пищевые добавки в целом в популяции составляет 0,01-0,2%, в то время как у пациентов с атопией — от 2 до 7%.
Анафилаксия может развиваться в ответ на употребление продуктов, содержащих добавки натурального происхождения, которые получают из растений, насекомых или животных аннато (Е160b), кармин (Е120), шафран, эритритол (ERT), гуаровую камедь (Е412), каррагинан, желатин, пектин (IIВ).
Источник

Пищевая аллергия – это одно из наиболее распространенных аллергических состояний, обусловленное непереносимостью соединений в составе некоторых продуктов питания. Проявления заболевания разнообразны: кожные симптомы (высыпания, зуд, крапивница), нарушения функции ЖКТ (диспепсические расстройства), иногда возможны системные анафилактические реакции. Диагностика производится посредством постановки кожных аллергологических проб, изучения анамнеза и пищевого дневника больного, выполнения лабораторных анализов. Лечение заключается в элиминации провоцирующих продуктов из рациона пациента, назначении антигистаминных средств, в редких случаях – десенсибилизирующей иммунотерапии.
Общие сведения
Пищевая аллергия является самой частой аллергопатологией, что обусловлено значительным разнообразием веществ, входящих в состав продуктов питания человека. Примерно половина больных – дети в возрасте до 12 лет, у старших лиц распространенность заболевания снижается. Более частое возникновение болезни у детей объясняется контактами с новыми для организма антигенами и повышенной реактивностью в данный период жизни. В дальнейшем на большинство соединений пищи вырабатывается иммунологическая толерантность, и проявления аллергии встречаются намного реже. Существует генетическая предрасположенность к развитию данного состояния, имеющая полигенный характер. В отдельных случаях непереносимость определенных продуктов сохраняется всю жизнь и может осложняться перекрестными реакциями и иными аллергическими состояниями (к примеру, бронхиальной астмой).

Пищевая аллергия
Причины
Большая часть случаев заболевания обусловлена гиперчувствительностью первого типа, опосредованной выделением IgE и активацией тканевых базофилов. Непосредственной причиной патологии является попадание в желудочно-кишечный тракт белковых соединений, которые распознаются иммунитетом и запускают его аномальный ответ. Выявлено огромное количество предрасполагающих к пищевой аллергии состояний и особенностей организма, часть которых характерна только для детей. Это является еще одной причиной частого развития аллергической реакции в детской популяции. Среди наиболее распространенных факторов, способствующих возникновению пищевой непереносимости, выделяют:
- Особенности аллергена. Гиперреактивность чаще вызывают антигены пищи, обладающие высокой иммуногенностью и способные без деградации преодолевать барьеры пищеварительной системы (в частности, агрессивную среду желудка). Большая часть из них содержится в коровьем молоке, рыбе, белке яиц, злаках, некоторых фруктах (клубника, цитрусовые) и орехах. Порядка 80% всех случаев заболевания обусловлено гиперчувствительностью к данным продуктам.
- Генетические факторы. Развитие непереносимости может быть обусловлено наследственными и генетическими свойствами организма. Они могут проявляться повышенным уровнем реактивности, аномальной активностью иммунитета и другими состояниями, облегчающими развитие аллергических реакций.
- Возрастные особенности ЖКТ. Возникновению аллергии на продукты способствуют наблюдаемая у детей высокая проницаемость стенок желудочно-кишечного тракта, низкая кислотность желудочного сока, нарушения состава микрофлоры кишечника. Эти условия облегчают контакт аллергена с иммунокомпетентными клетками, запускающими аллергический процесс.
На вероятность возникновения заболевания также влияет количество попавшего внутрь организма аллергена, характер кулинарной обработки продуктов, содержащих в себе провоцирующие вещества. Непереносимость продуктов может быть следствием перекрестной аллергии на пыльцу растений или бытовую пыль. Сенсибилизацию организма при этом вызывают антигены, переносимые по воздуху, но реакцию могут инициировать и продукты питания, имеющие схожие соединения в своем составе.
Патогенез
В процессе развития пищевой аллергии первоначально возникает сенсибилизация организма – она происходит при первом контакте с аллергеном. Последний распознается клетками иммунитета, которые через ряд промежуточных реакций вызывают образование иммуноглобулинов класса Е, специфичных к данному белковому соединению. Антитела такого типа обладают свойством адсорбироваться на поверхности тканевых базофилов, оставаясь там длительное время. При повторном поступлении провоцирующего антигена он связывается с IgE, которые активируют тучные клетки, вызывая их дегрануляцию с выходом гистамина. Этот биогенный амин обуславливает расширение кровеносных сосудов, отек тканей, раздражение нервных окончаний – данные изменения проявляются кожным зудом, крапивницей, диспепсическими расстройствами.
Особенностью аллергии к пищевым компонентам в младенческом возрасте является исключение этапа сенсибилизации из патогенетической цепи заболевания. Антитела против аллергена попадают в организм ребенка трансплацентарно или с грудным молоком от матери, которая страдает от непереносимости некоторых продуктов. По этой причине женщинам с аллергией особенно важно контролировать свое питание в период беременности и кормления грудью – в противном случае существует риск развития патологии у младенца. Но длительность такого состояния у детей незначительна – материнские антитела полностью элиминируются из организма через несколько недель после прекращения естественного вскармливания.
Симптомы пищевой аллергии
Клиническая картина патологии довольно разнообразна, статистически чаще регистрируются кожные симптомы, возникающие в течение 2-х часов после приема пищи. Развивается зуд, высыпания различной локализации, обычно эритематозного характера. Часть пациентов жалуется на крапивницу и иные отечные явления на поверхности кожи. В зависимости от тяжести аллергии и характера провоцирующего вещества эти симптомы могут сохраняться на протяжении нескольких часов или дней. После этого, при условии отсутствия контактов с аллергеном, кожные проявления обычно полностью и бесследно исчезают. При продолжении употребления опасного продукта аллергическая реакция регистрируется вновь, причем каждый новый эпизод характеризуется все более выраженными и тяжелыми симптомами.
Пищевая аллергия может проявляться нарушениями ЖКТ в первые часы после употребления аллергенных продуктов. Больные жалуются на боли в животе, тошноту, иногда рвоту и диарею. При особенно высокой аллергической готовности организма данные симптомы способны развиваться уже в момент приема пищи. Диспепсия сопровождается отеком слизистых оболочек полости рта, губ, поверхности языка. Иногда такой аллергический процесс приводит к заложенности носа, слезотечению, конъюнктивиту, что создает ложную картину поллиноза или непереносимости бытовой пыли.
Отдельные продукты питания (арахис, некоторые виды рыб, клубника) содержат аллергены, вызывающие сильные системные реакции – ангионевротический отек и анафилактический шок, сопровождающиеся спазмом гортани и падением артериального давления. У больных бронхиальной астмой гиперчувствительность к компонентам пищи может спровоцировать развитие приступа по механизму перекрестной аллергии. Ряд больных отмечает появление головных болей, повышенной утомляемости и слабости после употребления блюд с провоцирующими продуктами.
Осложнения
Наиболее тяжелым осложнением пищевой аллергии является анафилактический шок, вызванный массированной дегрануляцией базофилов и выделением большого количества гистамина. Он возникает при предрасположенности к непереносимости определенных продуктов или при длительном игнорировании проявлений заболевания. Продолжающееся поступление аллергена в организм приводит к постепенному нарастанию симптомов и в конечном итоге провоцирует развитие шока. Если аллергия сопровождается рвотой или диареей, то длительный контакт с антигеном может приводить к электролитным нарушениям. Среди других осложнений можно выделить возникновение перекрестной непереносимости антигенов цветочной пыльцы или бытовой пыли, инфицирование кожи в результате расчесов и повреждений.
Диагностика
Определение пищевой аллергии производится аллергологом-иммунологом, при этом важен тесный и доверительный контакт врача с пациентом или его родителями (при развитии патологии у детей). Для диагностики заболевания используют данные анамнеза, результаты лабораторных и иммунологических исследований, а также провокационных тестов. Последние следует использовать только в случае относительно низкой реактивности организма и легкости проявлений аллергии. При наличии риска системных реакций (отека Квинке или анафилактического шока) проведение исследований, предусматривающих контакт пациента с аллергеном, запрещено. Подтверждение диагноза и определение провоцирующего продукта проводят по следующему алгоритму:
- Осмотр и сбор анамнеза. Осматриваются кожные покровы больного для определения характера и выраженности высыпаний, в спорных случаях может потребоваться консультация дерматолога. Анализируется пищевой анамнез: выясняется, какие продукты употреблялись в последние дни и в каком количестве. На основе этого ограничивается круг возможных аллергенов, что облегчает дальнейшие исследования.
- Лабораторные анализы. В общем анализе крови незначительная эозинофилия определяется лишь при сильных либо неоднократных эпизодах аллергии. По показаниям микроскопическому исследованию подвергают смывы носоглотки, мазки-отпечатки с конъюнктивы – в них также обнаруживаются эозинофилы. Биохимическое исследование крови выявляет высокий уровень иммуноглобулинов классов E и G.
- Кожные аллергологические пробы. Для точного определения аллергена используют аппликационные пробы или прик-тест. При этом на кожные покровы наносят эталоны антигенов, попавших под подозрение в ходе расспроса больного. Развитие покраснения и отека является положительной реакцией и указывает на наличие непереносимости аллергена.
- Иммунологические анализы. К ним относят твердофазный иммуноферментный тест (ELISA) и радиоаллергосорбентный тест (RAST). Их проводят для определения типа провоцирующего антигена при высокой реактивности организма, когда кожные пробы исключены. Эти анализы с высокой точностью определяют наличие специфических к аллергену IgE в крови больного
Дифференциальную диагностику пищевой аллергии следует проводить с иными заболеваниями аллергического характера (поллиноз, атопический дерматит) и кожными патологиями (экзема, инфекционные поражения). При развитии диспепсических расстройств необходимо исключить риск пищевой токсикоинфекции или других болезней пищеварительной системы. Иногда симптомы, схожие с проявлениями аллергии, могут возникать из-за употребления непривычных или экзотических блюд. Обычно данные состояния самопроизвольно исчезают за несколько часов и редко возникают повторно.
Лечение пищевой аллергии
Лечебные мероприятия в практической аллергологии включают три этапа: облегчение симптомов аллергии, ускорение элиминации аллергена и предотвращение последующих контактов с ним. При непереносимости незаменимых продуктов питания используется десенсибилизирующая иммунотерапия. Важно также учитывать риск перекрестных реакций, поэтому после выявления аллергена специалист может ограничить потребление сразу ряда блюд. Их исключение из рациона надежно гарантирует отсутствие новых эпизодов пищевой аллергии. Основные этапы лечения складываются из:
- Симптоматической терапии. Применяют антигистаминные средства в различных формах выпуска – в виде таблеток, сиропов (в педиатрической практике) и назальных спреев. В большинстве случаев однократного приема препаратов данной группы достаточно для полного устранения проявлений пищевой аллергии. При более тяжелом течении специалистом может быть назначено их курсовое применение.
- Элиминации аллергена из организма. Может обеспечиваться как назначением специальной гипоаллергенной диеты, так и фармакологическими методами. В случае недавнего (несколько часов) попадания провоцирующего продукта в ЖКТ эффективны энтеросорбенты – активированный уголь, полисорб. Они связывают антигены в просвете кишечника, не позволяя им проникать в системный кровоток. Если после проникновения аллергенов прошло несколько дней, или они поступали в организм на протяжении длительного времени, то их элиминация возможна только естественным путем. Несколько ускорить ее можно инфузионной терапией или назначением диуретиков.
- Аллерген-специфической иммунотерапии (АСИТ). Этот этап лечения возможен только после полноценной диагностики патологии и точного определения провоцирующего антигена. Назначается в случае, если перечень запрещенных продуктов слишком обширен, или в него попадают незаменимые компоненты пищи. АСИТ заключается во введении постепенно повышающихся дозировок аллергена с целью выработки иммунологической толерантности к нему.
Прогноз и профилактика
Прогноз пищевой аллергии благоприятный, особенно при развитии состояния в детском возрасте – по мере роста ребенка непереносимость продуктов постепенно исчезает и практически не проявляется в дальнейшем. В случае наличия тяжелых реакций на арахис, морепродукты и некоторые фрукты довольно часто пациентам приходится пожизненно отказываться от их употребления. Кроме того, им рекомендуется иметь при себе средства для первой помощи при анафилактическом шоке (например, специальный шприц-ручку с адреналином). Профилактика сводится к ограничению использования продуктов высокого аллергического риска в детском питании и при беременности, а при наличии реакций – к их полному изъятию из рациона.
Источник

