Если есть аллергия на противошоковую терапию
О препаратах
В древности люди использовали в качестве лекарств растительные вещества. Первые синтетические препараты появились в середине 19 века. С тех пор медикаменты активно применяются для терапии заболеваний. На это же время приходятся и первые зафиксированные случаи лекарственной аллергии.
Действие препаратов основано на изменении химических и физических свойств клеток. Организм реагирует на это по-разному. Иногда происходит выброс антител к антигенам, формируется гиперчувствительность организма к определенному веществу, то есть оно превращается в аллерген для данного пациента.
При вторичном приеме средства у человека проявляются симптомы аллергии: отек, крапивница, сыпь и т. д. Это обусловлено выбросом в кровь гистамина, способствующего формированию воспалительной реакции.
Информация! Чаще всего патологические реакции возникают на антибиотики, обезболивающие, НПВС, гормоны, витамины. Тяжесть симптомов варьируется от небольшой до смертельно опасной. Она не зависит от количества средства, анафилаксия может наступить даже от мизерной дозы.
Причины шока
В подавляющем большинстве случаев такими веществами становятся белковые соединения.
Иногда это может проявляться в виде кашля, чихания или легкого покраснения кожи.
Но в рассматриваемой ситуации все гораздо серьезнее.
При проникновении в организм возбудителя аллергии начинается выделение из клеток крови гистамина (базофилы, эозинофилы). Это приводит к резкому, быстрому падению давления, проблемам с дыхательной системой и другим неблагоприятным последствиям.
Основные аллергены — пищевые продукты и лекарственные препараты. Особенно рискуют люди, впервые употребляющие экзотические продукты, сладости и некоторые орехи, например арахис.
Такое явление как анафилактический шок у детей может представлять угрозу для жизни ребенка, поэтому родители должны знать о наличии у ребенка предрасположенности к аллергии.
С признаками анафилактического шока вы можете ознакомиться в этой статье.
С методами оказания первой помощи при анафилактическом шоке должен ознакомиться каждый. Памятку читайте в этой публикации.
О реакции
Обезболивающие лекарства призваны купировать болевой синдром различного генеза. Анальгетики бывают наркотическими и ненаркотическими. Первые применяют только по жизненно важным показаниям пациентам с серьезными болезнями – с онкологией, тяжелыми травмами.
Препараты второй группы не угнетают центральную нервную систему, поэтому разрешены к применению при болевом синдроме средней интенсивности. Сюда входят знакомые всем средства: Аспирин, Анальгин, Баралгин, Кетанов, Кеторол, Ибупрофен и др.
Некоторые обезболивающие обладают и противовоспалительным действием: Ибупрофен, Диклофенак, Индометацин и другие НПВС. Простые анальгетики применяют для симптоматического лечения, они не оказывают влияния на развитие болезни, а лишь облегчают боль.
Аллергическая реакция может возникнуть на любой из анальгезирующих препаратов, так как они обладают повышенной аллергенностью. Самые опасные в этом отношении Лидокаин, Аспирин, Ибупрофен. Более современные лекарства, произведенные на основе Анальгина или Аспирина, вызывают негативные реакции реже, так как компоненты в их составе более очищены.
Аллергия в стоматологической практике
Когда появляется необходимость лечить зубы, многие бояться. У пациентов возникает страх не только перед посещением стоматолога, но и перед анестезией. В стоматологической практике специалисты иногда сталкиваются с аллергией на анестетики. Но эти случаи редкие, специалист всегда сможет предупредить развитие аллергической реакции.
Анестезия представлена введением специального медикамента, который убирает чувствительность на некоторое время в области воздействия. Местную анестезию применяют в таких случаях:
- Удаление зуба, пульпы.
- Лечение глубокого кариеса.
- Подготовка ряда зубов к протезированию.
Лечить зубы у стоматолога приходится не только взрослым, но и маленьким пациентам. Особенно внимательными нужно быть при подборе анестезии для ребенка.
Специалисты применяют местную анестезию нескольких видов:
- инфильтрационная;
- внутрикостная;
- аппликационная;
- стволовая;
- проводниковая.
Тип анестезии врач выбирает в зависимости от предстоящей техники лечения. Общий наркоз в стоматологии применяется редко.
Аллергия у пациентов развивалась на «Лидокаин», «Новокаин», которые использовали раньше. В современных клиниках применяют новые анестетики:
- «Убистезин»;
- «Артикаин»;
- «Ультракаин»;
- «Септонест»;
- «Скандонест»;
- «Мепивакаин».
Эти анестетики в 5 – 6 раз эффективнее старых. К тому же они при правильном использовании, дозировке редко провоцируют аллергическую реакцию.
Аллергия на наркоз благодаря применению современных анестетиков стала очень редким явлением. Даже если возникает аллергическая реакция, она характеризуется легким течением. Лишь в исключительных случаях фиксируются тяжелые формы гиперчувствительности.
Клиническая картина
Обезболивающие средства провоцируют появление следующих типов симптомов:
- Неопасные, не требующие специального лечения. Это зуд кожи, высыпания, крапивница. Симптомы могут появиться сразу после приема таблетки или через несколько часов. Как правило, после отмены препарата все проходит.
- Средней тяжести. К ним относят отек лица, слизистых, чихание, кашель, слезотечение, головную боль. В этих случаях пациенту требуется принять противоаллергические препараты, чтобы не развились осложнения.
- Смертельно опасные. Выражаются в виде отека Квинке, тотальной крапивницы, приступа астмы, угнетения дыхания и сердечной деятельности, анафилактического шока. Данные проявления требуют немедленной медицинской помощи. Без этого пациент может погибнуть в течение пары часов.
Не следует путать аллергию на обезболивающие препараты с побочными эффектами. Последние часто являются следствием неправильного приема или превышения дозировки. Это может быть озноб, головная боль, тошнота, рвота, расстройство пищеварения, судороги. После отмены препарата состояние больного нормализуется.
Первые признаки анафилактического шока
По сравнению с обычной негативной реакцией организма на аллерген анафилаксия характеризуется увеличенной в десятки раз скоростью патологических изменений в теле пострадавшего, а также их выраженностью. Воздействию подвергаются практически все жизненно важные системы:
Особенно опасен анафилактический шок для детей, у которых еще не развиты в достаточной степени все системы организма, а также из-за узости дыхательного просвета.
В таблице, представленной ниже, рассматриваются особенности симптоматики при анафилаксии в зависимости от воздействия аллергена.
| Симптомы анафилактического шока | ||
| Классификация | Форма | Симптоматика |
| Локализация | Типичная | Кожные отеки, трудности с дыханием, нарушение работы кровеносной системы. |
| Асфиктическая | Спазм дыхательных путей, отек гортани и других органов дыхания, асфиксия. | |
| Церебральная | Поражение ЦНС, вплоть до отека мозга (нарушения в поведении, возбудимость, утомляемость). | |
| Абдоминальная | Со стороны органов ЖКТ имеются все признаки отравления (боли, рвота, нарушение стула, тошнота, метеоризм, изжога, отрыжка, слабость, раздражительность). | |
| Гемодинамическая | Нарушение работы сердечно-сосудистой системы (боль в груди разного характера и тяжести, перебои в работе сердца, одышка, отеки, изменение цвета кожи, головные боли и головокружение). | |
| Тяжесть | 1 тип | Давление ниже нормы (систолического 110/120 и диастолического70/90) на 30-40 единиц. Пострадавший в сознании, но находится в состоянии паники, присутствует страх смерти. Медикаментозное противошоковое лечение успешно с первой попытки. |
| 2 тип | Давление ниже нормы (систолического 110/120 и диастолического70/90) на 40-60 единиц. Есть вероятность потери сознания, которое спутано. Оцепенение. Реакция на противошоковую терапию хорошая. | |
| 3 тип | Давление ниже нормы и его не определить измерителем (систолического 110/120 и диастолического70/90) на 60-80 единиц. Пострадавший на грани потери сознания. Очень слабая реакция на противошоковую терапию. | |
| 4 тип | Нельзя определить давление. Пострадавший без сознания. Реакции на медикаментозную противошоковую терапию нет. | |
| Скорость | Злокачественно-острая | Внезапное и существенное падение давления, спазм бронхов, нарушение дыхания, сознание спутанное, отек легких, кожные высыпания, возможна кома и смерть. |
| Доброкачественно-острая | Проявления со стороны различных систем организма достигают своего пика (нарушение дыхания, кожные проявления, расстройство ЖКТ, нарушения работы ЦНС) и постепенно стихают в ответ на своевременное противошоковое лечение. | |
| Абортивная | Очень слабые проявления, в основном со стороны органов дыхания. Симптомы проходят часто без использования медикаментов. | |
| Затяжная | Проявляются все симптомы анафилактического шока типичной формы, но реакция на лечение слабая. Возникает рецидив с резким падением давления и другими признаками анафилаксии. | |
| Молниеносная | Симптомы появляются в течение нескольких секунд (до полуминуты) и состояние ухудшается слишком быстро для успеха терапии. Шанс выжить есть только при практически одновременном с аллергеном введении адреналина и других медикаментов. | |
Опасность заболевания
Нельзя переоценивать опасность реакции на анальгетики. Лекарственная аллергия занимает одно из первых мест по числу смертельных исходов. Известны случаи смерти больных прямо в кресле стоматолога от аллергии на анестезию.
Маленьким детям большинство обезболивающих вообще запрещены. В частности, Аспирин и Анальгин. Для обезболивания предпочтительней использовать препараты на основе Парацетамола или Ибупрофена.
Помимо анафилактического шока, смертельно опасным осложнением является отсроченная аллергическая реакция. Это синдром Лайелла, геморрагическая анемия, тромбоцитопения, сывороточная болезнь.
Их симптомы возникают через 10-12 дней после приема лекарства, поэтому врач и пациент никак не связывают эти два события. Тем временем в организме пациента происходят необратимые изменения в составе крови, деятельности внутренних органов, что может стать причиной летального исхода.
Что осложняет проведение наркоза
Можно выделить несколько факторов, осложняющих работу анестезиолога. Однако в руках квалифицированного анестезиолога они всё равно не влияют существенно на результат проведения наркоза. Список произвольный, составлен не по степени важности.
Также рекомендуем почитать: Различные методы обезболивания
• Детский, ранний возраст. В данном случае адаптационные возможности организма ограничены, функционально незрелые. Более подробно в статье «Наркоз для детей».
Случай из практики. Помню самого маленького своего пациента — ему было на тот момент всего 2 дня от роду. Крайне тяжелое исходное состояние, ранний возраст. Диагноз: полная транспозиция магистральных сосудов! Это когда аорта отходит от правого желудочка, а легочная артерия от левого. В норме всё наоборот. В утробе мамы это особо не сказывается, так как младенец обеспечивается через пуповину кровью мамы. Через открытое овальное окно происходит сброс крови в большой круг, малый круг кровообращения младенца не работает – в утробе легкие не дышат, После рождения слабый правый желудочек не справляется и ребенок задыхается. 90% таких детей умирают в ближайшие часы и дни. Так вот малышу проведена экстренная операция Рашкинда (по автору) под общим интубационным наркозом. Через две недели реконструктивная операция опять же под наркозом: «переставили» аорту и легочную артерию. Сегодня ему 14 лет, он жив и здоров.
• Пожилой и старческий возраст. У них снижено количество воды в организме по отношению к сухому остатку, развивается атеросклероз всех сосудов, наиболее значимо коронарных, почечных и мозговых, снижается податливость сосудистой стенки и повышается общее и органное периферическое сопротивление, что ведет к усиленной работе сердца. Читать статью «Наркоз пожилым людям«.
• Ожирение. У этих пациентов в большинстве случаев повышенное АД, снижен объём легких за счет высокого стояния диафрагмы, жир, как кираса, сдавливает грудную клетку, это осложняет проведение ИВЛ. У пациентов с ожирением увеличен объем сосудистого русла, отсюда высокая работа сердца, большая нагрузка на сердце.
• Сахарный диабет. У этих пациентов дефицит инсулина, преимущественно повышение уровня сахара в крови и, как следствие, нарушение жирового и белкового метаболизма. В результате повышенного распада жиров и жирных кислот развивается кетоацидоз, который вызывает гипервентиляцию, снижение уровня натрия во внеклеточной жидкости, а следовательно и воды! В тяжелых случаях это приводит к коллапсу и диабетической коме.
Также рекомендуем почитать: Аппарат искусственного кровообращения: принцип работы
• Хронические заболевания органов дыхания. Эмфизема легких, пневмосклероз.
• Бронхиальная астма.
• Заболевания органов кровообращения. Анестезия может ухудшить сократимость миокарда, вызвать или усилить аритмию вплоть до развития фибрилляции.
• Алкоголизм и наркомания. Курение. Читать статью «Алкоголь до и после наркоза»
• Острая и хроническая недостаточность функции печени.
• Острая и хроническая почечная недостаточность.
На сегодняшний день общемировая практика, в том числе и российская, сводятся к единому мнению, что все операции, болезненные и диагностические процедуры, в особенности у детей раннего возраста, должны проводиться под наркозом или седацией, т.е. с применением седативных препаратов в малых дозах, вызывающих поверхностный, чуть успокаивающий сон. Основная задача анестезиолога, чтобы пациент не чувствовал боли и страха.
Лечение
Лекарственная аллергия не лечится. Единственный выход — никогда больше не принимать этот препарат, а заменить его другим. Всегда нужно предупреждать лечащего врача о том, на какие средства есть аллергия. Лучше, если сведения об этом будут внесены в медицинскую карту.
Если человек после приема обезболивающей таблетки почувствовал себя плохо, нужно промыть желудок и принять антигистаминное средство: Лоратадин, Зодак, Супрастин. Также хорошо помогают сорбенты (Фильтрум, Энтеросгель, Полисорб), они способствуют выведению аллергенов и токсических веществ. При тяжелом состоянии больного следует вызвать «скорую». Серьезные случаи аллергии требуют лечения глюкокортикостероидами.
Народные средства следует принимать с осторожностью, чтобы не ухудшить состояние больного. Применяют отвары трав (крапивы, ромашки, череды) для устранения кожных проявлений. Кипятком запаривают,20 г сухой травы, смесь процеживают после остывания и протирают ею пораженные места.
Первая помощь при анафилактическом шоке
С учетом того, что клинические проявления анафилактического шока развиваются очень быстро, на предварительную диагностику времени нет. Поэтому первую помощь нужно оказывать незамедлительно, предварительно вызвав бригаду медиков.
Доврачебная помощь разделяется на два типа:
- Если аллерген — медицинский препарат, вводимый под кожу, то требуется наложить жгут выше места укола. Это позволяет избежать дальнейшего распространения раздражителя.
- Если реакция возникла из-за пищевого продукта, нужно сделать экстренное промывание желудка. Делается это при помощи большого количества воды, и позволяет предотвратить дальнейшее всасывание аллергена в кровь.
Медикаментозная помощь, оказываемая врачами, включает в себя:
- введение 0.5 мг 1-процентного раствора адреналина (для повышения давления);
- инъекция 1-2 мг 1-процентного раствора антигистаминного препарата (димедрол, супрастин).
Также вводят 5-процентный раствор глюкозы.
Чем заменить
При аллергии на определенный тип обезболивающего нужно отказаться от использования всех препаратов на его основе. Если есть непереносимость Анальгина, то под запретом находятся Баралгин, Спазмалгон, Спазган, Темпалгин, Бутадион. Также следует быть осторожным с Аспирином. Вместо них можно использовать лекарства на основе Ибупрофена, Парацетамола или Кеторола.
Если зафиксирована реакция на НПВП (Ибупрофен, Диклофенак, Индометацин), то нужно выбирать средства с Анальгином или Парацетамолом.
Спинальная анестезия
Эпидуральная анестезия – это способ обезболивания, во время которого анестетик вводится в позвоночник, а точнее – в эпидуральное пространство позвоночника. Она используется во время родов, кесарева сечения. После нее намного меньше осложнений. Врачи гинекологи, проводя различные операции на органах малого таза, отдают предпочтению обезболиванию в позвоночник. Этот способ анестезии широко применяется и в травматологии, при оперативных вмешательствах на ногах и тазе.
Анальгезирующее вещество вводится в позвоночник, и после этого больной, оставаясь в сознании, не чувствует ничего ниже уровня поясницы.
Проведение эпидуральной анестезии
4: Изучайте рынок медикаментов
Многие стоматология предпочитают пользоваться проверенными десятилетиями препаратами. Тем же лидокаином и новокаином. Приведенная в начале статьи история показывает, что это как минимум ошибочное решение – тем более, сейчас существует множество препаратов с большей эффективностью и меньшей аллергенностью. Например, артикаин.
Регулярное изучение рынка медикаментов позволит подобрать наиболее эффективные и безопасные.
Источник
Анафилактический шок — острая системная реакция сверхчувствительного организма на повторный контакт с аллергеном, в основе которой лежит реакция немедленного типа, сопровождающаяся нарушением гемодинамики и гипотонии.
Причины развития анафилактического шока
Анафилактический шок может быть обусловлен действием тех же аллергенов, что и при отеке Квинке:
- бытовые (пыль, пух и перо подушек, постельные клещи, домашние растения и животные, корм для домашних животных и т.д.);
- грибковые (актиномицеты, трихофиты, эпидермофиты, кандиды);
- растительные (пыльца, сок);
- пищевые (мед, рыба и морепродукты, орехи, шоколад, цитрусовые, коровье молоко, белки куриных яиц);
- лекарственный препараты (анальгетики, местные анестетики, сульфаниламиды, антибактериальные препараты, опиоиды, витамины, вакцины, сыворотки);
- латекс;
- химические вещества (бытовая химия, дезинфектанты, дезинсектанты, косметика);
- антигены паразитов;
- ужаления и укусы насекомых.
Механизм развития анафилактического шока
Аллергены, попадая в организм, поглощаются макрофагами, которые обрабатывают аллерген и представляют его Т-хелперам. Т-хелперы, в свою очередь, вырабатывают цитокины, которые запускают пролиферацию В-лимфоцитов и их дифференцировку в плазматические клетки, а также продукцию IgE. При повторном поступлении в организм аллерген связывает фиксированные на клетке IgE и клеточные рецепторы, что приводит к активации тучных клеток, синтезу медиаторов аллергии и развитию клинических проявлений.
Действие медиаторов аллергии на ткани
Медиаторы аллергии влияют на ткани следующим образом:
- сужение гладкой мускулатуры (спазм бронхов, кишечника и др.),
- расширение периферических сосудов с сопутствующим венозным, затем артериальным стазом и гемолизом (гемодинамические нарушения),
- повышение сосудистой проницаемости (отек гортани, легких, мозга и других органов).
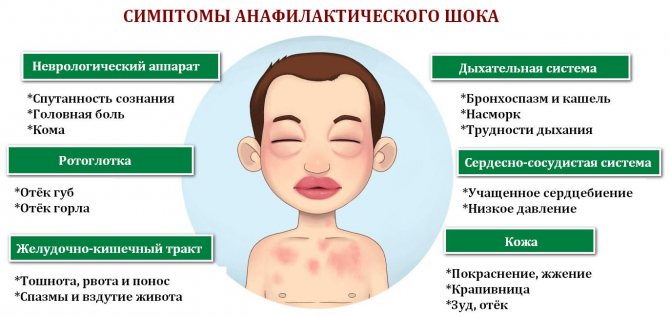
Симптомы и степени тяжести анафилактического шока
Выделяют четыре степени тяжести анафилактического шока.
- I степень — незначительное нарушение гемодинамики: артериальное давление снижается менее нормы на 30-40 мм рт.ст. Сознание сохранено. У больного наблюдается беспокойство, возбуждение, страх смерти. Иногда отмечаются другие проявления анафилаксии: крапивница, отек Квинке, бронхоспазм. Анафилактический шок легкой степени хорошо поддается противошоковой терапии. Летальный исход маловероятен.
- II степень — нарушения гемодинамики более выражены: систолическое артериальное давление — 90-60 мм рт.ст., диастолическое артериальное давление — 40 мм рт.ст. Возможна потеря сознания. Могут возникать асфиксия за счет бронхоспазма, а также непроизвольная дефекация и мочеиспускание. У больного появляется бледность кожи, одышка, хрипы в легких при аускультации, тоны сердца приглушены, тахикардия. Ответ на противошоковую терапию замедленный.
- III степень — тяжелые нарушения гемодинамики: систолическое артериальное давление 60-40 мм рт.ст., диастолическое артериальное давление может не определяться. Возможно развитие судорожного синдрома. У больного наблюдается: цианоз, пульс неправильный, нитевидный. Противошоковая терапия малоэффективна.
- IV степень — больной внезапно теряет сознание, артериальное давление, пульс не определяются, дыхание в легких не выслушивается. Летальный исход высоковероятен.
В зависимости от характера жалоб и симптоматики выделяют четыре следующих варианта:
- Гемодинамический (кардиогенный) — на первый план выступают симптомы сердечно-сосудистой недостаточности: гипотония, тахикардия, ослабленные сердечные тоны, бледность или мраморность кожи. На ЭКГ — ишемия миокарда за счет спазма периферических коронарных артерий.
- Асфиксический — ведущей в клинической картине является дыхательная недостаточность за счет бронхоспазма, отека легких и гортани.
- Абдоминальный — характеризуется болью в животе, появлением симптомов раздражения брюшины, что напоминает симптомы перфорации полого органа и кишечной непроходимости.
- Церебральный — ведущей в клинической картине является симптоматика центральная нервная система: психомоторное возбуждение, головная боль, тонико-клонические судороги, потеря сознания.
Диагностика анафилактического шока
Диагностика строится на данных анамнеза (выявление аллергена и способа его поступления в организм), также клинических проявлениях, симптомах.
Алгоритм действий и лечение анафилактического шока
Анафилактический шок — абсолютное показание к госпитализации больного в отделение реанимации и интенсивной терапии.
Необходимо вызвать скорую помощь или самостоятельно транспортировать больного в ближайшую больницу.
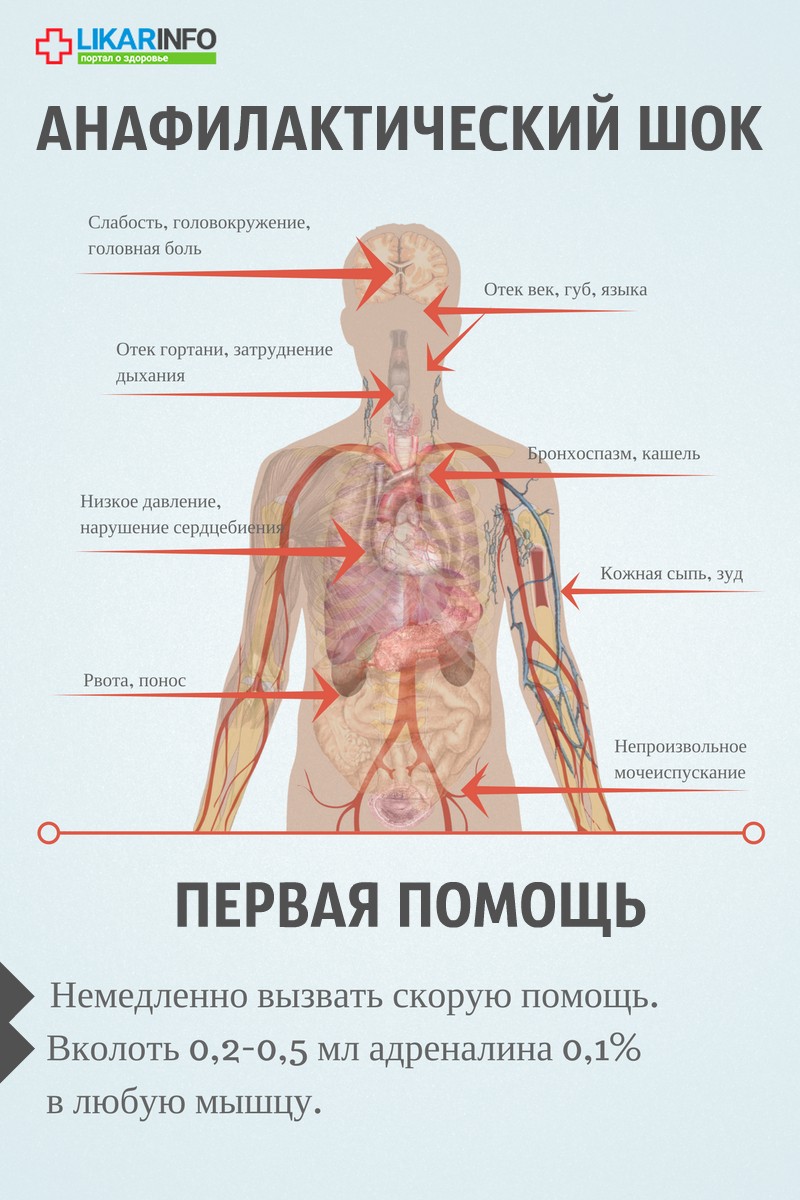
Неотложная помощь при анафилактическом шоке
Первая помощь доврачебная — алгоритм действий при анафилактическом шоке
- Необходимо уложить больного, повернуть голову в сторону и выдвинуть нижнюю челюсть.
- Повернуть голову набок для препятствия аспирации рвотных масс, удалить зубные протезы изо рта;
- Обеспечить приток свежего воздуха в комнату (открыть окно, дверь);
- Провести мероприятия по прекращению поступления аллергена в организм пострадавшего – удалить жало с ядом, приложить к месту укуса или инъекции пакет со льдом, наложить давящую повязку выше места укуса и такое прочее.
- Прощупать пульс у больного: сначала на запястье, если он отсутствует, тогда на сонной или бедренной артериях. Если пульса нет, начинать проводить непрямой массаж сердца – сомкнуть руки в замок и положить на среднюю часть грудины, проводить ритмичные точки глубиной 4-5 см;
- Проверить наличие у пациента дыхания: посмотреть, есть ли движения грудной клетки, приложить зеркальце ко рту больного. Если дыхание отсутствует, рекомендуется начинать искусственное дыхание путем вдыхания в рот или нос пациента воздуха через салфетку или платок;
- При остановке дыхания и кровообращения проводят сердечно-легочную реанимацию.
Алгоритм неотложной медицинской помощи при анафилактическом шоке
Немедикаментозное лечение
Направлено на устранение дальнейшего поступления аллергена в организм: прекращение введения лекарственного препарата, промывание желудка и очистительная клизма при ангионевротическом отеке на пищевой продукт, удаление жала насекомого и т.д.
Медикаментозное лечение
Противошоковые мероприятия
Осуществление мониторинга витальных функций – измерение артериального давления и пульса, определение сатурации кислорода, электрокардиография.
- Обеспечение проходимости дыхательных путей – удаление изо рта рвотных масс, выведение нижней челюсти по тройному приему Сафара, интубация трахеи. При спазме голосовой щели или отеке Квинке рекомендовано проведение коникотомии (проводится в экстренных случаях врачом или фельдшером, суть манипуляции заключается в разрезе гортани между щитовидным и перстневидным хрящами для обеспечения притока воздуха) или трахеотомии (выполняется только в условиях лечебного учреждения, врач производит рассечение колец трахеи).
- При анафилактическом шоке больного следует уложить, повернуть голову в сторону, выдвинуть нижнюю челюсть, удалить съемные зубные протезы.
- Внутримышечно вводят 0,1% адреналин в дозе 0,3- 0,5 мл, при необходимости инъекции повторяют каждые 20 мин в течение 1 часа под контролем артериальное давление.
- При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение 0,1% раствора адреналина, который разводят в 100 мл изотонического раствора и вводят со скоростью 1 мкг/мин. Введение адреналина проводят при мониторировании частоты дыхательных движений, частоты сердечных сокращений и артериального давления.
- Место попадания аллергена обкалывают 0,1% раствором адреналина в дозе 0,1-0,3 мл подкожно.
Противоаллергическая терапия
- Внутривенно назначают преднизолон в дозе 60-150 мг взрослым и 2 мг/кг массы тела у детей.
Симптоматическая терапия
- Коррекцию артериального давления и восполнение объема циркулирующей крови проводят с помощью солевых растворов (0,9% NaCI — 1000 мл).
- Вследствие перераспределения крови в организме и развития острой сосудистой недостаточности рекомендуется введение кристаллоидных (рингер, рингер-лактатный, плазмалит, стерофундин) и коллоидных (гелофузин, неоплазмажель) растворов.
- После восполнения объема циркулирующей крови применяют вазопрессорные амины (Допамин 400 мг).
- При брадикардии вводят атропин в дозе 0,3-0,5 мг подкожно.
- При цианозе, диспноэ показаны кислородотерапия.
- При бронхоспазме — β₂-адреномиметики через небулайзер.
- Для профилактики отека мозга и легких назначаются мочегонные препараты – фуросемид, торасемид, миннитол.
- Противосудоржные препараты при церебральной форме заболевания – 25% магния сульфат 10-15 мл, транквилизаторы (сибазон, реланиум, седуксен), 20% натрия оксибутират (ГОМК) 10 мл.
В случае клинической смерти — искусственное дыхание и непрямой массаж сердца. В случае остановки дыхания и кровообращения показано проведение искусственной вентиляции легких.
Последствия анафилактического шока
Любое заболевание не проходит бесследно, в том числе и анафилактический шок. После купирования сердечно-сосудистой и дыхательной недостаточности у больного могут сохраняться следующие симптомы:
- Заторможенность, вялость, слабость, боли в суставах, боли в мышцах, лихорадка, озноб, одышка, боли в сердце, а также боли в животе, рвота и тошнота.
- Длительная гипотензия (сниженное артериальное давление) – купируется продолжительным введением вазопрессоров: адреналин, мезатон, дофамин, норадреналин.
- Боль в сердце вследствие ишемии сердечной мышцы – рекомендуется введение нитратов (изокет, нитроглицерин), антигипоксантов (тиотриазолин, мексидол), кардиотрофиков (рибоксин, АТФ).
- Головная боль, снижение интеллектуальных функций из-за продолжительной гипоксии головного мозга – используются ноотропные препараты (пирацетам, цитиколин), вазоактивные вещества (кавинтон, гинко билоба, циннаризин);
- При появлении инфильтратов в месте укуса или инъекции показано местное лечение – гормональные мази (преднизолоновая, гидрокортизоновая), гели и мази с рассасывающим эффектом (гепариновая мазь, троксевазин, лиотон).
Как медицинские работники могут сократить риск возникновения анафилактического шока у пациента?
Для профилактики анафилактического шока основным аспектом является тщательно собранный анамнез жизни и заболеваний пациента. Чтобы минимизировать риск его развития от приема медикаментов следует:
- Любые препараты назначать строго по показаниям, оптимальной дозировкой, учитывая переносимость, совместимость
- Не вводить одновременно несколько лекарств, только один препарат. Убедившись в переносимости, можно назначать следующий препарат.
- Следует учитывать возраст пациента, поскольку суточные и разовые дозы сердечных, нейроплегических, седативных, гипотензивных средств лицам пожилого возраста необходимо снижать в 2 раза, чем дозы для пациентов среднего возраста
- При назначении нескольких лекарственных средств, сходных по фармакологическому действию и химическому составу, учитывать риск перекрестных аллергических реакций. К примеру, при непереносимости прометазина нельзя назначать антигистаминные-производные прометазина (дипразин и пипольфен), при аллергии на прокаин и анестезин — высок риск непереносимости сульфаниламидов.
- Пациентам с грибковыми заболеваниями опасно назначать пенициллиновые антибиотики, поскольку у грибков и пенициллина общность антигенных детерминант.
- Антибиотики обязательно назначать с учетом микробиологических исследований и определения чувствительности микроорганизмов
- Для растворителя антибиотиков лучше использовать водный раствор натрия хлорида или дистиллированную воду, поскольку прокаин часто приводит к аллергическим реакциям
- Оценивать функциональное состояние печени и почек пациента
- Контролировать содержание лейкоцитов и эозинофилов в крови пациентов
- Перед началом лечения пациентам с высоким риском развития анафилактического шока, за 30 минут и за 3–5 дней до введения планируемого препарата, назначать антигистаминные препараты 2 и 3 поколения (Кларитин, Семпрекс, Телфаст), препараты кальция, по показаниям кортикостероиды.
- Процедурные кабинеты должны быть оснащены противошоковыми аптечками и иметь таблицы с перечнем медикаментов, дающих перекрестные аллергические реакции, с общими антигенными детерминантами
- Вблизи манипуляционных кабинетов не должно быть палаты больных с анафилактическим шоком, а также не размещать больных с шоком в анамнезе в палаты, где лежат больные, которым вводят те препараты, которые вызывают аллергию у первых.
- Во избежание возникновения феномена Артюса-Сахарова, место введения инъекции следует контролировать (зуд кожи, отек, покраснение, позже при повторных введениях медикаментов некроз кожи)
- Тем пацинетам, которые перенесли анафилактический шок при лечении в стационаре, при выписке на титульном листе истории болезни ставится красным карандашом отметка «лекарственная аллергия» или «анафилактический шок»
- После выписки пациентов с анафилактическим шоком на лекарства следует направлять к специалистам по месту жительства, где они будут находиться на диспансерном учете и получать иммунокорригирующее и гипосенсибилизирующее лечение.
https://like-site.ru/zdorove/anafilakticheskij-shok-neolozhnaya-pomoshh-i-lechenie/
Источник

