Геморрагический васкулит на что может быть аллергия
Аллергический васкулит — это асептическое воспаление сосудистой стенки, обусловленное аллергической реакцией на воздействие различных инфекционно-токсических факторов. Выраженный полиморфизм высыпаний и вариантов течения аллергического васкулита привел к тому, что многие его формы выделены как отдельные заболевания, среди которых существует глобальное разделение на поверхностные и глубокие аллергические васкулиты. Диагностика аллергического васкулита требует комплексного подхода с учетом анамнеза, особенностей клинической картины, лабораторных и инструментальных данных, результатов гистологии. Лечение аллергического васкулита проводится антигистаминными, десенсибилизирующими и сосудистыми средствами, препаратами кальция, антибиотиками, глюкокортикоидами и пр.
Общие сведения
Аллергический васкулит — иммунный васкулит мелких сосудов, ангиит кожи. В отличие от системных васкулитов, аллергический васкулит протекает с преимущественным поражением сосудов, расположенных в коже и подкожной клетчатке, зачастую без вовлечения в процесс сосудов внутренних органов. Точных данных о заболеваемости аллергическим васкулитом нет. Он может развиться у людей любого пола и в любом возрасте. Зависимость частоты случаев аллергического васкулита от возраста или пола пациентов наблюдается у отдельных клинических форм заболевания. Например, геморрагическим васкулитом чаще болеют дети до 14 лет, а дерматоз Шамберга встречается в основном у мужчин.

Аллергический васкулит
Причины
Аллергический васкулит относится к заболеваниям с мультифакторной этиологией. Наиболее часто к его развитию приводит сенсибилизация организма различными инфекционными агентами (стафилококками, стрептококками, патогенными грибами, вирусами), развивающаяся на фоне хронических инфекционных очагов ЛОР-органов (тонзиллита, отита, гайморита), мочеполовой сферы (аднексита, хронического пиелонефрита, цистита), частых ОРВИ, гриппа, герпетических инфекций, вирусного гепатита В, С, А. У многих пациентов с аллергическим васкулитом определяются высокие титры анти-атоксина стафилококка и антистрептолизина-0, повышение антистафилококковых гемагглютининов.
К следующей группе факторов, провоцирующих развитие аллергического васкулита, относятся медикаментозные препараты (сульфаниламиды, антибиотики, оральные контрацептивы, анальгетики, барбитураты и др.) и химические вещества (нефтепродукты, инсектициды). Причиной аллергического васкулита могут стать бытовые и растительные аллергены, длительные интоксикации, радиация. Благоприятным фоном для развития аллергического васкулита могут служить происходящие в организме обменные отклонения (сахарный диабет, подагра, ожирение, атеросклероз), сосудистые нарушения (гипертоническая болезнь, варикоз, сердечная недостаточность) и заболевания соматических органов, в первую очередь печени: билиарный цирроз печени, хронический гепатит, алкогольная болезнь печени.
Патогенез
В развитии васкулита выделяют два периода — ранний и поздний. В первом периоде инфекционно-токсические факторы вызывают образование ЦИК и их отложение в сосудистой стенке, активацию комплемента и тучных клеток с высвобождением воспалительных медиаторов. Это приводит к повреждению стенок с развитием асептического воспаления и повышенной проницаемости сосуда. Во втором (позднем) периоде отмечается активация Т-лимфоцитов с выделением цитокинов, что еще более усугубляет повреждающий эффект. Так появляется геморрагическая сыпь — патогномоничный признак аллергического васкулита. Многие исследователи этой проблемы указываю на взаимосвязь тяжести аллергического васкулита с количеством циркулирующих в крови иммунных комплексов.
Классификация
Клиническая классификация аллергического васкулита, которую использует современная ревматология, основана на калибре поражаемых сосудов. Согласно с ней выделяют:
- Поверхностный аллергический васкулит — характеризуется поражением капилляров, мелких венул и артерий кожи. К этой группе относятся гемосидерозы, геморрагический васкулит, узелковый некротический васкулит, аллергический артериолит Рутера, оспенновидный острый лихеноидный парапсориаз и геморрагический лейкокластический микробид.
- Глубокий аллергический васкулит — сопровождается поражением артерий и вен среднего и крупного калибра, проходящих в подкожной жировой клетчатке и на ее границе с дермой. Клинически проявляется различными формами острой и хронической узловатой эритемы.
Симптомы аллергического васкулита
Гемосидерозы
В группу гемосидерозов входят клинические разновидности аллергического васкулита, обусловленные поражением эндотелия прекапилляров и капилляров с отложением гемосидерина — железосодержащего пигмента, образующего после распада гемоглобина. Эти варианты аллергического васкулита характеризуются появлением на коже петехиальных высыпаний, мелких желто-коричневых пятен и сосудистых звездочек. Сыпь в большинстве случаев располагается в дистальных отделах конечностей, чаще — на ногах. Высыпания могут сопровождаться зудом различной интенсивности. Общее состояние пациентов, как правило, не нарушается. В некоторых случаях возможно образование трофической язвы.
К гемосидерозам относят следующие варианты аллергического васкулита:
- болезнь Майокки (кольцевидную телеангиэктатическую пурпуру),
- экзематоидную пурпуру (Дукаса-Капетана-киса),
- болезнь Шамберга,
- зудящую пурпуру (Левенталя),
- пурпурозный пигментный лихеноидный дерматит (синдром Гужеро-Блюма),
- дугообразную телеангиэктатическую пурпуру (Турена),
- белую атрофию кожи (Милиана),
- пурпурозный пигментный ангиодермит (синдром Фавра-Шэ),
- ортостатическую пурпуру и сетчатый старческий гемосидероз.
В диагностике гемосидерозов необходим дифференциальный диагноз с атопическим дерматитом, токсикодермией, экземой, красным плоским лишаем.
Геморрагический васкулит (болезнь Шенлейна-Геноха)
Этот вид аллергического васкулита проявляется поражением эндотелия не только сосудов кожи, но и внутренних органов. При этом асептическое воспаление сосудистой стенки сопровождается образованием микротромбов. Выделяют следующие формы геморрагического аллергического васкулита:
- кожно-суставную с высыпаниями в виде геморрагических и эритематозных пятен и поражением крупных суставов по типу артрита;
- абдоминальную с резкой болью в животе и кишечными кровотечениями; почечную, протекающую с симптомами острого или хронического гломерулонефрита;
- молниеносную некротическую, часто оканчивающуюся летальным исходом из-за множественного поражения внутренних органов с развитием миокардита, плеврита, полиартрита,
- желудочно-кишечных и носовых кровотечений, гломерулонефрита; смешанную.
Дифференциальный диагноз аллергического васкулита, протекающего по типу болезни Шенлейна-Геноха, проводят с многоформной экссудативной эритемой, медикаментозным дерматитом, узелковым периартериитом, геморрагическим синдромом инфекционных заболеваний.
Узелковый некротический васкулит
Данная разновидность аллергического васкулита отличается хроническим течением с ухудшением общего состояния. Кожные проявления характеризуются изъязвляющимися узелковыми элементами и эритематозными пятнами с геморрагическим компонентом. Требует дифференцировки от папулонекротической формы туберкулеза кожи.
Аллергический артериолит Рутера
Аллергический васкулит Рутера характеризуется полиморфизмом высыпаний, сопровождающихся нарушением общего самочувствия пациента (головные боли, недомогание, субфебрилитет, артралгии, иногда воспалительные изменения суставов). Высыпания могут быть представлены папулами, пятнами, пустулами, сосудистыми звездочками, волдырями, везикулами, участками некроза и изъязвления. По преобладающим элементам сыпи данный вид аллергического васкулита разделяют на узелково-некротический, геморрагический и полиморфно-узелковый.
Узловатая эритема
Узловатая эритема может иметь острый и хронический вариант течения. При этом виде аллергического васкулита происходит образование плотных болезненных подкожных узелков и узлов, локализующихся преимущественно на передней поверхности голеней. Разрешение узлов происходит без разрушения. На их месте длительное время могут сохраняться уплотнения. Заболевание протекает с нарушением общего состояния, появлением симметричных артралгий и артритов.
Диагностика
Пациенты с подозрением на аллергический васкулит нуждаются в консультации ревматолога. Из-за выраженного разнообразия проявлений и форм аллергического васкулита его диагностика является сложной задачей для врача. Учитываются данные анамнеза, клиническая картина заболевания, характер течения, возраст пациента, результаты лабораторных исследований и гистологического изучения взятого путем биопсии кожи материала.
Из лабораторных методов диагностики при аллергическом васкулите применяются клинический анализ крови и мочи, анализ крови на сахар, биохимические пробы печени, определение АСЛ-О и ЦИК. Гистологическая картина аллергического васкулита характеризуется набуханием и отечностью эндотелия кожных и подкожных сосудов, его разрастанием с сужением просвета пораженного сосуда, лейкоцитарной инфильтрацией сосудистой стенки, отложением в ней геморсидерина, микротромбозами и выходом элементов крови за пределы сосуда. Проведение РИФ позволяет выявить отложение в стенке пораженного сосуда иммуноглобулинов и комплексов антиген-антитело.
Для выявления хронических инфекционных очагов в организме в ходе диагностики аллергического васкулита проводится бакпосев мочи, кала и мазка из носоглотки, гинекологическое обследование женщин, ПЦР-исследования на различные инфекции, RPR-тест, обследование у фтизиатра. Диагностика сопутствующих сосудистых нарушений может потребовать консультации кардиолога, флеболога или сосудистого хирурга, проведения ЭКГ, ангиографии, УЗДГ артерий и вен.
Лечение аллергического васкулита
Терапия аллергического васкулита проводится десенсибилизирующими и антигистаминными средствами, препаратами кальция. Широко применяются сосудистые препараты, направленные на улучшение сосудистого тонуса, снижение проницаемости сосуда и тромбообразования в его просвете. К ним относятся: гидроксиэтилрутозид, этамзилат, аскорбиновая кислота+рутозид, пирикарбат, аминокапроновая кислота, экстракт каштана конского и пр. В тяжелых случаях аллергического васкулита показано применение глюкокортикостероидов и цитостатиков, экстракорпоральная гемокоррекция (гемосорбция, мембранный плазмаферез и др.). При наличии инфекционных очагов необходима их санация и системная антибактериальная терапия.
В лечении аллергического васкулита могут применяться и наружные средства, в основном это кремы и мази, содержащие троксерутин, клостридиопептидазу, хлорамфеникол, экстракт крови крупного рогатого скота и др. Если аллергический васкулит сопровождается суставным синдромом, местно назначают противовоспалительные мази, повязки с диметилсульфоксидом, ультрафонофорез и магнитотерапию.
Источник
Аллергический геморрагический васкулит, болезнь Шенлейна Геноха
Болезнь Шенлейна Геноха – это воспалительное заболевание, которое поражает мелкие сосуды кожи, суставов и брюшной полости. Поражению сосудов сопутствуют также подкожные кровоизлияния. Могут также заболеванию быть подвержены слизистые оболочки стенки толстой или тонкой кишки, тогда оно проявляется помимо кровоизлияния еще и язвами. Болезнь аллергического характера, чаще всего встречается у маленьких деток и подростков. Пенсионеры такой болезнью страдают крайне редко. В категорию риска попадают в основном школьники и дошкольники. Статистика гласит следующее: пятнадцать заболевших к 10000 человек здоровых. Заболевание в основном поражает мужской пол, пик наступает ближе к весне.
Заболевание аллергический васкулит
Аллергический геморрагический васкулит может быть вызван другими болезнями – стрептококковой ангиной, инфекционными заболеваниями дыхательных путей, аллергией на лекарства или продукты питания. Если взять все проведенные исследования и медицинскую статистику, то доподлинные причины заболевания так до конца и не установлены. В некоторых случаях болезни Шенлейна-Геноха предшествовали вирусные и β – гемолитические стрептококковые инфекции. А иногда васкулит появлялся одновременно с попаданием в организм сильного пищевого и лекарственного аллергена. Есть также вполне обоснованные предположения, что свою роль играет и наследственность. Эта патология передается еще и по наследству.
Больше всего при заболевании страдают капилляры. К характерным симптомам можно отнести кровоизлияния, нейтрофильную инфильтрацию и образование тромбов в коже, желудочно-кишечном тракте, почках и суставах.
При прогрессировании заболевания отдельные иммунные комплексы соответствующего содержания будут вызывать воспаление с отделением плазмы в ткани и кровоизлияниями. Эти осложнения возникают из-за отложения иммунных комплексов в мелких артериолах и мезангиях, а также, как говорилось выше, и в капиллярах.
Это заболевание сопровождается такими симптомами, как пальпирование пурпурой на поверхности рук и ног в местах сгибов, тканей на ягодицах, спазматическими болями в животе, кровянистыми выделениями в моче. Иногда причиной выделения может не только геморрагический васкулит, но и другое инфекционное аллергическое заболевание почек – гломерулонефрит.
Если свести вместе все симптомы, то получим следующие признаки болезни Шенлейна Геноха:
- больные могут страдать лихорадкой;
- боли в коленных и локтевых суставах;
- боли и кровотечения в области желудка и кишечника;
- нефрит;
- локальные высыпания на ногах и ягодицах;
- наличие в моче кровянистых примесей;
- в некоторых случаях сопровождается повышением артериального давления.
Заболевание обычно переносят раз в жизни, и после полного излечения осложнений не наблюдается. Иногда бывает и так, что возникают повторные обострения, и как правило, за короткий отрезок времени через два-три года. Обострения, которые проявляются повторно, теперь уже не сопровождаются многими неприятными симптомами, а только лишь сыпью на ногах и ягодицах. В хроническую форму это заболевание редко трансформируется.
Заболевание проявляется всего в четырех клинических формах: кожно-суставный, кожно-абдоминальный, кожно-почечный и смешанный геморрагический васкулит.
В соответствии с тем, какая область поражена, будут немного разниться симптомы. Аллергический геморрагический васкулит, болезнь Шенлейна Геноха имеет такие проявления на кожных покровах (кожная клиническая форма) – симметрично выявляется петехиальной сыпью на руках, ногах, ягодицах. Сыпь особенно ярко выражена в начале заболевания. Связано это с тем, что системно поражаются капилляры, их стенки становятся ломкими и достаточно небольшого толчка или удара, чтобы появился кровоподтек. Вот, когда они образуются в больших количествах и концентрируются в определенной области, значит, наступило обострение заболевания. Бывает даже так, что петехии образуются самопроизвольно.
Через несколько дней после появления кожных высыпаний и гематом может проявиться суставный. В этом случае больной начинает ощущать боли различной интенсивности, как в крупных, так и мелких суставах.
Абдоминальные симптомы чаще наблюдаются у детей младшего возраста, и могут быть выражены наиболее ярко по сравнению с другими симптомами. Боли обычно сильные и выражаются в виде схваток, поэтому можно иногда перепутать с перитонитом.
Со стороны почек болезнь Шенлейна-Геноха также дает о себе знать. Ее клинические проявления также можно спутать с другими болезнями, например с гломерулонефритом. Потому что возбудителем является β – гемолитический стрептококк. Почечные симптомы проявляются не сразу, не так как кожные. А где то через полмесяца после возникновения заболевания. К этому моменту будут поражены микрососуды почечных клубочков. Одними из самых частых проявлений будут кровянистые сгустки в моче.
Как же диагностировать заболевание, ведь могут присутствовать сразу не все симптомы, а только несколько или вообще один.
Даже при наличии воспалительного процесса, при диагностике будет установлено, что гемолитическая активность комплемента находится в пределах нормы. Уровень IgA будет выше нормального, и его отложения окажутся на коже и в почках.
Лечение этого заболевания направляют на погашение симптомов. Если заболевание распространилось на внутренние органы и систему пищеварения, то назначают для лечения кортикостероиды.
В лечении важную роль играет соблюдение специальной диеты, которую разрабатывает врач. Причем отступать от нее нельзя. В основу диеты будут положены принципы исключения аллергенов и продуктов, которые пациент плохо переносит. Для лечения больного госпитализируют.
При этом для исключения развития дополнительных аллергических реакций при лечении антибиотики не применяют, как и антигистаминные препараты. Правда, последние не назначают по другой причине – они просто не эффективны при борьбе с аллергическим геморрагическим васкулитом.
Геморрагический васкулит
Геморрагический васкулит (лейкокластический васкулит, геморрагический капилляротоксикоз) является наиболее частой клинической формой аллергического васкулита. Выделяют два типа геморрагического васкулита (ГВ): острый (тип Геноха-Шенлейна) и хронический (тип Гужеро-Руитера). При ГВ типа Геноха-Шенлейна у 50% больных наблюдаются системные поражения внутренних органов; при ГВ типа Гужеро-Руитера системные поражения, как правило, отсутствуют. При любой клинической форме ГВ необходимо, однако, исключать поражение внутренних органов, а также иметь в виду возможность развития этих поражений в процессе заболевания.
В отечественной литературе оба типа геморрагического васкулита нередко объединяют под названием поверхностные аллергические васкулиты, причем среди них выделяют различные клинические варианты: геморрагический васкулит, лейкокластический микробид; узелковый некротический васкулит; аллергический артериолит Руитера; рассеянный ангиит Роскама; трехсимптомная болезнь Гужеро- Дюперpa. Анализ этих форм дает основание полагать, что все они представляют собой недостаточно четко очерченные варианты единого патологического процесса — геморрагического васкулита.
В основе острого геморрагического васкулита (тип Геноха-Шенлейна) лежит системное поражение микроциркуляторного русла (прежде всего посткапиллярных венул), клинически проявляющееся пурпурой и ангионевротическими отеками; лихорадкой, мигрирующим полиатритом, абдоминальным синдромом и гломерулонефритом с различной степенью почечной недостаточности. Все эти симптомы выражены не всегда.
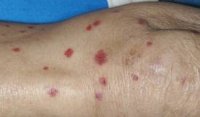
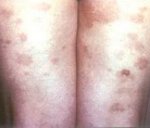
Поражение кожи наблюдается у всех больных. Вначале возникают эритематозные пятна и слегка возвышающиеся папулы, которые довольно быстро становятся геморрагическими. Они, как правило, имеют небольшие размеры (2-4 мм в диаметре), резко очерчены, отличаются багрово-красным цветом (багряница — старых авторов, пальпируемая пурпура — современных). Иногда пятна достигают нескольких сантиметров в диаметре и могут сливаться. Кроме того, на коже могут появляться эритемы, везикулы, пузыри, пустулы, волдыри; высыпания типа многоформной экссудативной эритемы, отек Квинке; редко — участки некроза кожи (некротическая пурпура). Во всех случаях выражен геморрагический характер высыпных элементов.
Высыпания возникают, как правило, симметрично, главным образом — на разгибательной поверхности нижних конечностей (голеней, бедер, стоп), вокруг суставов, особенно голеностопных и коленных. Разрешение сыпи происходит в течение 10-15 дней, но в течение этого периода времени возможны рецидивы, что обусловливает эволюционный полиморфизм сыпи.
Поражение желудочно-кишечного тракта проявляется кишечными коликами, кровавой рвотой, меленой. У больных диагностируют поражение почек, чаще всего острый гломерулонефрит.
Возможно также вовлечение в процесс периферической и центральной нервной системы (головная боль, дисфагия, психические нарушения); сердечно-сосудистой системы (перикардит, аритмия, стенокардия, инфаркт миокарда); легких (одышка, плеврит).
При хроническом варианте геморрагического васкулита (тип Гужеро-Руитера) основным является поражение кожи, однако возможно и системное поражение, наблюдаемое при остром ГВ.
В большинстве случаев заболевание протекает с полиморфными кожными высыпаниями: пятнами, волдырями, пустулами, некрозами, изъязвлениями. Пурпура отмечается почти всегда, имеет распространенный характер, располагается симметрично, чаще всего локализуется на лодыжках; туловище поражается редко, иногда геморрагические пятна появляются на местах трения или сдавления кожи по типу изоморфной реакции.
Сыпь существует в течение нескольких недель или месяцев, иногда дольше. После ее разрешения могут оставаться пигментированные рубчики. Субъективные ощущения либо отсутствуют, либо представлены болезненностью или чувством напряжения кожи. Появлению сыпи могут предшествовать продромальные явления в виде усталости, головной боли; иногда отмечается припухлость суставов, боль в них и в животе.
А. Н. Poдиoнoв
Заболевания кожи, подробнее.
Источник


