Грибковая аллергия симптомы и лечение

Один из самых распространенных видов аллергии — аллергия на грибок и плесень (грибковая аллергия). Споры грибов распространены в воздухе практически повсеместно — порой их количество превышает количество пыльцы, что приводит к высокому риску возникновения ответной реакции.
Грибковая аллергия и ее причины
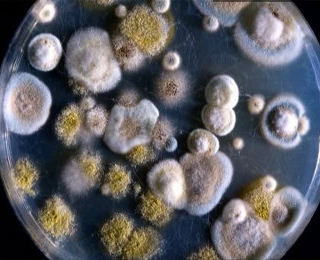 Такая аллергия может возникнуть как у ребенка, так и у взрослого человека.
Такая аллергия может возникнуть как у ребенка, так и у взрослого человека.
В зависимости от сезона возрастает риск развития заболевания. Если летом и осенью наибольший риск контакта с аллергеном возникает на улице, то в зимний период — дома.
Пик угрозы развития перекрестной аллергии на грибок и плесень приходится на осень, поэтому ее называют “осенней аллергией”.
Причиной развития заболевания могут быть:
- плесень;
- грибные поражения древесины (синева, гниль);
- актиномицеты.
Плохо вентилируемые, отсыревшие помещения являются распространенным источником плесени, выглядящей как пятна или разноцветные точки.
Оптимальными условиями развития грибка обладают подвальные помещения, комнаты с повышенной влажностью, вентиляционные системы.
В квартире аллерген может появиться в цветочном горшке, кондиционере. Такие промышленные предприятия, как молокозаводы, пивоварни, использующие продукты брожения, находятся в группе риска.
Другой вид аллергена — грибки синевы (синь древесины). Они выглядят как сине-серые пятна на деревянной поверхности. Древесная гниль также вызывает изменение цвета, при этом меняется структура дерева (понижается твердость и прочность). Дома из дерева, деревянные полы и стены могут быть подвержены этим грибкам.
Актиномицеты — это микроскопические организмы, занимающие промежуточное место между грибами и водорослями. Благоприятной средой обитания для них является почва. Актиномицеты — источники такого хронического заболевания как актиномикоз.
 Актиномикоз может передаваться как животному, так и человеку. Появлению различных микозов способствуют длительное употребление антибиотиков, снижение иммунитета.
Актиномикоз может передаваться как животному, так и человеку. Появлению различных микозов способствуют длительное употребление антибиотиков, снижение иммунитета.
Провоцируют появление грибковой аллергии такие факторы:
- наследственность или врожденная предрасположенность;
- нахождение в помещениях, являющихся источником плесени;
- инфицированный грунт для комнатных растений;
- постоянно работающий кондиционер в помещении;
- сезонные работы;
- уборка прелых листьев;
- некоторые виды профессиональной деятельности под землей (в шахте, метро);
- продукты, содержащие плесень.
Аллерген попадает в организм человека двумя способами:
- вместе с пищей;
- респираторным путем (через воздух).
Симптомы грибковой аллергии
Выявить грибковую аллергию можно путем аллергических проб на коже или по наличию специфического антигена в крови. Характерный ряд симптомов также помогает выявить ответную иммунную реакцию на грибы и плесень:
- заложенность носа;
- повышенное слезотечение;
- зуд и жжение в глазах;
- чихание;
- кашель;
- прослушиваемые в легких хрипы;
- одышка;
- поверхностные микозы (лишаи);
- появление бронхиальной астмы;
- появление аллергического ринита.
Кожная аллергическая реакция
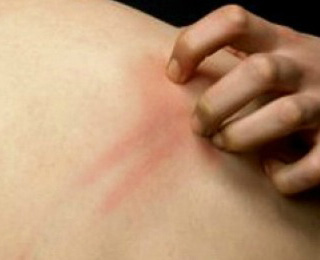 Аллергия на коже может возникнуть вследствие неправильного питания (употребления в пищу теста, пива, просроченных продуктов).
Аллергия на коже может возникнуть вследствие неправильного питания (употребления в пищу теста, пива, просроченных продуктов).
Под кожными аллергическими заболеваниями, спровоцированными грибком, подразумеваются различные дерматозы и микозы со следующими симптомами:
- покраснение кожи;
- зуд;
- отечность.
Грибковый аллергический ринит
Хронический аллергический ринит, вызванный грибком, обостряется в весенне-летний период. Зачастую у больных отмечается наличие сопутствующих иммунных реакций (таких как пищевая аллергия).
Провоцируют болезнь сырость помещений, плесень.
Симптомы грибкового аллергического ринита следующие:
- насморк;
- чихание;
- зуд в носу;
- отечность слизистой оболочки носа.
Грибковая бронхиальная астма
Плесневые грибы увеличивают риск появления бронхиальной астмы. Наибольшее количество спор в воздухе отмечено в осенне-зимний период.
Заболевание может возникнуть вследствие длительного пребывания в сыром помещении, после употребления в пищу некоторых продуктов (кисломолочные продукты, грибы; возможна даже аллергия на пиво).
У больных наблюдаются следующие симптомы:
- хрипы в легких;
- кашель;
- мокрота;
- отечность слизистой оболочки гортани;
- затрудненное дыхание;
- состояние анафилактического шока.
Профилактика и лечение грибковой аллергии
При первых признаках симптомов грибковой аллергии следует обратиться к специалисту. Необходимо пройти осмотр у таких врачей, как аллерголог и миколог.
Устранение симптомов проводится такими же способами, что и при обычной аллергии. При лечении грибковой аллергии используются следующие методы:
- при насморке рекомендуется промывать нос щелочным раствором (с использованием морской соли);
- назначаются антигистаминные и гормональные таблетки;
- используются гормональные, негормональные мази;
- симптомы купируются различными спреями, каплями и ингаляторами;
- проводится вакцинация для выработки иммунитета;
- применяется аутолимфоцитотерапия (метод использования собственных лимфоцитов больного);
- используются средства народной медицины, такие как отвары трав, настойки.
 Во избежание болезни следует избавиться от всех возможных источников аллергена:
Во избежание болезни следует избавиться от всех возможных источников аллергена:
- регулярно проводить влажную уборку;
- пылесосить;
- хорошо проветривать помещения;
- не допускать возникновения сырости в помещении;
- убрать из дома все вещи, содержащие грибок или плесень;
- следить за состоянием комнатных растений;
- не допускать проникновение влаги в стены помещения;
- применять антисептики (противогрибковые препараты) во время уборки.
Для профилактики заболевания рекомендуется исключить из рациона ряд продуктов, содержащих плесень либо продукты брожения:
- сыры (особенно распространена аллергия на сыр с плесенью);
- творог;
- кефир;
- йогурт;
- некоторые алкогольные напитки (квас, пиво, вино, шампанское);
- дрожжевую выпечку;
- соленья и квашения;
- может быть аллергия на сахар;
- фруктозу и т.д.
Грибковая аллергия считается одним из самых распространенных заболеваний.
Она характеризуется смешанными иммунными реакциями и разнообразием клинических форм — от кожных до респираторных болезней.
Вовремя не проведенное лечение может стать причиной развития таких серьезных осложнений, как хроническая астма.
Автор: Алена Килич
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Как организм может отреагировать на вакцину.
Как правильно диагностировать и лечить данный тип аллергии.
Симптомы и лечение респираторной аллергии.
Отличия аллергии немедленного и замедленного типа.
Источник
Плесневый грибок часто появляется в доме, особенно там, где есть высокая влажность и температура — в ванной комнате, цветочных горшках, приносится с улицы на одежде и обуви. Результатом может стать аллергия на плесень у детей. Это опасное состояние, чреватое осложнениями.
Аллергия на плесень у детей может стать причиной тяжелых осложнений
Почему возникает аллергия
Гипертрофированная реакция организма появляется в результате постоянного или частого контакта с аллергеном. И чем чаще он происходит, тем сильнее и опаснее проявления аллергии.
Провоцирующими факторами при этом являются:
- Наследственная предрасположенность. Если у одного или обоих родителей наблюдается реактивность организма на раздражители, ребенок находится в группе риска.
- Проживание во влажном помещении, где редко проводится проветривание и генеральная уборка. Споры плесени в этом случае будут постоянно попадать в дыхательные пути.
- Нарушение иммунитета в целом. По сути проявления аллергии – это избыточная реактивность по отношению к антигену. Склонность давать такую реакцию на самые разные раздражители является патологией и может выступать в роли этиологического фактора появления аллергии на плесневые грибки.
Предрасполагающие факторы не всегда приводят к развитию реактивности организма. Но при их комплексном воздействии вероятность появления аллергии возрастает.
Причины появления
Плесневый грибок локализуется на стенах в помещении, особенно любит ванные комнаты, кухню, подвалы. Дрожжевой грибок — особая разновидность плесени — содержится в кефире, сыре, квасе, пропавшем хлебе. Не стоит забывать, что антибиотики пенициллинового ряда также являются продуктом жизнедеятельности грибка.
Поэтому аллергия на плесень у детей может развиваться:
- при вдыхании спор;
- во время потребления продуктов, в том числе испорченных;
- в период лечения таблетками или уколами с пенициллинсодержащими препаратами.
Возникновение такой реакции на близкие виды раздражителей носит название перекрестной формы аллергии. И родителям следует знать об этом, чтобы не допустить осложнений.
Симптомы
Симптомы у детей в ответ на попадание спор внутрь и на кожные покровы могут быть разными. Чаще всего реакция происходит на местном уровне, то есть в области непосредственного контакта:
- При вдыхании появляется кашель, чихание, сухость и першение в горле, заложенность в носу и даже развитие кровотечения. Появляется одышка, слезотечение, покраснение склер.
- Попадание сроп грибка на кожу сопровождается покраснением, появлением сыпи, зуда и шелушения.
- Перекрестная форма проявляется при употреблении продуктов или таблеток. В результате может появиться боль в животе, вздутие, диарея, тошнота и рвота.
- После инъекции появляется гиперемия в месте введения. А при повторном использовании препарата – отек Квинке и анафилактический шок.
Существует определенная группа риска, в которую входят дети с диатезом и другими симптомами кожной реактивности, груднички на искусственном вскармливании, а также ослабленные малыши с хроническими заболеваниями.
Проявления аллергии зависят от ее типа
Осложнения и группа риска
Аллергия на плесень у маленьких детей протекает тяжело в силу несовершенства их иммунной системы. Нарушения со стороны органов дыхания могут переходить в удушье, посинение кожного покрова. На коже после покраснения формируется экзема или атопический дерматит, которые потом трудно поддаются лечению.
Ребенок с аллергией становится вялым и плохо ест. Длительный контакт с аллергеном чреват осложнениями в виде системного микоза, аспергиллеза, бронхиальной астмы, сердечной и легочной недостаточности. Актуальность проблемы подтверждается статистикой: 15% больных с бронхиальной астмой страдают выраженной реакцией именно на плесневые грибки. Особенно часто в такой форме протекает аллергия на плесень у детей грудного возраста. Многие виды грибка могут вызывать экзогенный альвеолит. Заболевание напоминает тяжелую форму двустороннего воспаления легких, может протекать в острой и хронической форме.
Диагностика
Достоверная диагностика данного вида аллергии возможна только при обращении к специалисту. Такого пациента обычно ведет аллерголог, но иногда требуется консультация дерматолога, иммунолога, пульмонолога. Врач проведет осмотр, изучит основные жалобы и после этого порекомендует дополнительные исследования:
- Общий анализ крови не покажет причины реактивности организма, но в нем обнаружатся в большом количестве эозинофилы.
- Скарификационный тест поможет определить точный источник проблемы. Специальным инструментом на коже делают маленькие царапинки и смазывают их растворами различных аллергенов. Первый результат оценивается через полчаса, второй – через 1,5 суток. Такая диагностика используется крайне редко до 3-5 лет в связи с возможной тяжелой реакцией.
- При отсутствии реакции после скарификационного теста делается подкожное введение раствора с веществом, предположительно вызывающим аллергию. Время оценки результатов – через 30 минут и 36 часов. Не проводится у детей до 3 лет.
- Определение методом иммуноферментного анализа повышения активности иммуноглобулинов в сыворотке крови. При наличии высокой реактивности начинается выработка специфических белков в сыворотке крови. Этот вид диагностики можно проводить в любом возрасте.
Противопоказание к исследованию — тяжелое состояние ребенка, течение острого инфекционного заболевания.
Оказание помощи при аллергии на плесень у детей
Лечение аллергической реакции на плесневый грибок заключается в максимальном исключении контакта с этим аллергеном. С учетом возможной перекрестной реакции пересматривается питание. Одновременно используются препараты для снижения активности воспалительных процессов и устранения влияния грибка.
В острый период применяют следующие группы лекарственных средств:
- антигистаминные препараты: таблетки, мази или капли;
- увлажняющие средства для промывания носа с морской водой и ингаляции с целью увлажнения слизистой носоглотки;
- глюкокортикоиды, только при самых тяжелых формах аллергии;
- сорбенты даются при появлении желудочно-кишечных проблем.
Важна также диета. Из меню исключаются сыры, квашеная капуста, кефир. Обязательно соблюдать правила уборки помещений, где есть риск размножения плесени. Необходимо обязательно осмотреть все углы, особенно в туалете и ванной, места в районе подоконников, заглянуть за плинтуса. При обнаружении очага следует принять меры для его нейтрализации. Это нужно делать регулярно, особенно если в доме есть ребенок, входящий в группу риска.
В крупных городах существуют специальные службы, которые могут помочь в уничтожении грибка. Но если вызвать специалистов нет возможности, это можно сделать самостоятельно:
- Смыть видимый грибок с поверхности, используя дезинфицирующее средство.
- Убрать с пораженного места штукатурку и обои.
- Для полного избавления следует счищать покрытие на 20-30 см вокруг очага и как можно более глубоко.
Перед проведением ремонта необходимо полностью очистить стены и обработать их специальным раствором. Обычные обои стоит заменить моющимися, использовать очиститель воздуха, как можно чаще проветривать помещение.
Важно устранить не только плесень, но и причины ее появления
Профилактика аллергии на плесень у детей
Профилактика сенсибилизации заключается в следующем:
- исключение контакта организма с аллергеном;
- борьба с избыточной влажностью в помещениях;
- исключение продуктов, приготовленных с помощью дрожжей и методом брожения;
- тщательная проверка хлеба, овощей и фруктов при покупке на предмет повреждений упаковки;
- соблюдать правила уборки помещения с использованием противогрибковых растворов, своевременно выявлять и устранять очаги локализации плесени.
Если ребенок относится к группе риска, то такие действия являются жизненно необходимыми. Только в этом случае можно будет избежать развития последствий.
Если у малыша возникают признаки аллергической реакции, следует сразу обратиться к врачу и пройти необходимые тесты. После этого провести лечение для купирования острого состояния и принять все меры для предупреждения повторного эпизода и тяжелых осложнений.
Читайте также: аллергия на солнце у детей
Источник
Проблема медицинской микологии объясняется ее чрезвычайной актуальностью, широкой распространенностью этих инфекций. Не могу не назвать наших прекрасных учителей, широко известных в СССР и за рубежом ученых-микологов: проф.П.Н.Кашкин, проф. А.П.Базыка, проф. Н. П. Блинов, проф.А. Н.Аравийский, проф.В.Я.Некачалов, проф.В.М.Лещенко, — которые помогли приобрести глубокие знания и опыт, определиться с выбором научного направления, привили нам любовь к изучению этой проблемы медицинской науки.
Проф. В П Федотов
Микозы остаются одними из наиболее распространенных инфекционных болезней человека (по данным BQ3 различных лет, не менее 20% населения Земли страдают грибковыми заболеваниями). При этом отмечается их повсеместный рост, появление генерализованных форм, устойчивость к терапии. Грибковые болезни могут поражать кожу, слизистые оболочки, внутренние органы.
Однако, опасность микотической инфекции связана и с тем, что патогенные грибы оказывают не только общепатологическое (при глубоких микозах — также общетоксическое) действие, но и (являясь полноценными антигенами) способствуют развитию аллергических реакций и заболеваний (астма, грибковая экзема, аллергические васкулиты и др.). Т. о., в условиях грибковой сенсибилизации могут формироваться качественно новые синдромы, по тяжести превосходящие само грибковое заболевание.
Следовательно, во многих случаях важно не только то, чем вызывается микоз, но и почему он развивается, каковы его последствия. В настоящее время все реже стали встречаться микозы в «моноварианте», уступая место грибково-бактериальным ассоциациям, «полимикозам».
С другой стороны, многие микозы имеют тенденцию протекать с осложнениями; в частности, микозы стоп, широко распространенные в мире — часто стали сопровождаться экзематизацией, причем аллергизация организма происходит не только при активных (манифестных) проявлениях, но и «стертых» формах, миконосительстве. Даже изолированные поражения ногтей могут вызывать сенсибилизацию организма.
При этом аллергические и парааллергические реакции усиливаются в связи с широким использованием противомикробных антибиотиков (имеющих общую антигенную структуру с грибами-паразитами). Остается недостаточно ясной и роль лимфатической системы при микозах; вместе с тем, показано, что грибы могут «проникать» в лимфатические узлы, что позволяет предполагать возможную роль этого феномена в рецидивировании микоза, сенсибилизации организма.
Проведенные нами клинические и экспериментальные исследования показали роль патогенных грибов в развитии сосудистой аллергии. В условиях роста сердечно-сосудистых заболеваний нельзя игнорировать при этом и аллергизирующее воздействие грибковой микрофлоры на кровеносные и (возможно) лимфатические сосуды (на обложке книги показан лимфатический узел и сосуд, в просвете которого имеются элементы гриба).
Грибковые поражения органов дыхания (в т.ч. субклинические) и потенциально связанная с ними микогенная аллергия занимают существенное место в проблеме микозов. При этом грибы-паразиты в одних случаях оказывают собственное патогенное действие, но чаще микотический процесс развивается вторично — на фоне пневмоний, бронхоэктазий, каверн, опухолей, профессиональной патологии — вплоть до развития «астматоидного симптомокомплекса». Сравнительно часто гриба p. Candida осложняют туберкулез (взаимодействие между ними усиливает общий «патогенный потенциал»).
Недостаточно оценивается и патогенная роль плесневых грибов, выявляемых, например, при исследовании мокроты больных туберкулезом (аспергиллы и др.).
Помимо изменений в дыхательных путях, плесневые грибы могут поражать носоглотку, придаточные пазухи; возможно также их лимфо- и гематогенная диссеминация с развитием процессов в ЦНС (особенно на фоне иммунодепрессии, в т.ч. обусловленной ВИЧ). Особую роль в активации микозов и их аллергических осложнений играют общие метаболические («дистрофические») процессы, что следует учитывать — в т.ч. при недостаточной эффективности лечения.
Экспериментально-клинические исследования с использованием электронной микроскопии обосновали несомненные преимущества сочетанного применения антимикотиков и ультразвука при кандидозах кожи и ее придатков, а также микогенной аллергии. Применение указанного метода существенно повышает фунгицидный эффект (повреждение структур грибов, синергизм воздействия на биологические мембраны, системы энергообеспечения, лизосомальный аппарат и др., что ведет к необратимой утрате жизненно важных функций у клеток кандида альбиканс).
Динамика распределения полиеновых антибиотиков и некоторых иных антимикотиков с ультразвуком имеет достоверные преимущества (способствует более глубокому проникновению лекарств в ткани, более длительному там нахождению без потери специфической активности) — перед применением тех же препаратов без УЗ, а также с димексидом.
В микологии СНГ (и Украины в частности) остаются в «тени» и редко выявляются глубокие (в т.ч. системные) микозы. При этом отсутствует точный статистический учет их, а также потенциально связанных с ними аллергических осложнений.
Полагают, что истинное число больных глубокими микозами превышает их выявляемость. Следует признать, что количественное большинство глубоких микозов (как и в прежние годы) приходится на иные регионы планеты (Африка, Индокитай, Индия, страны Ближнего Востока, Америка и др.). Однако, данные заболевания все чаще регистрируются и в других странах, включая северные регионы Европы, СНГ. Вместе с тем, диагностика висцеральных (в т.ч. с поражением ЦНС, на фоне СПИДа) форм глубоких микозов бывает запоздалой и приводит к инвалидизации и даже летальному исходу (зачастую диагноз ставится патологоанатомически!).
Данные факты в определенной мере связаны с недостатком «ориентации» на диагностику глубоких микозов, трудностью их распознавания (клинический полиморфизм, отсутствие специфических признаков, ассоцииации и сходство с иными заболеваниями). При этом, диагностика глубоких микозов существенно отличается от стандартных лабораторных исследований при дерматомикозах.
Важно распознать тканевую форму гриба, своеобразную для каждого глубокого микоза и не сходную с дерматомицетами — в патологическом материале. В связи с этим, в книге особое внимание обращено на использование специфических методов окраски срезов ткани на грибы, характеристику гистологических изменений, морфологию и тинкториапьные свойства возбудителя, а также особенности «тканевой реакции».
В отличие от «традиционных» микозов, при их глубоких формах передача инфект-агента от больного происходит не прямым путем, а опосредованно (через почву, воду и др., где патогенные грибы претерпевают своеобразную биотрансформацию — в новую фазу развития, способную к инфицированию).
Пути заражения могут быть различными — в т.ч. через респираторный тракт, а также как результат микротравм и др. Методы диагностики глубоких микозов совершенствуются и в настоящее время и включают ДНК-тестирование (ПЦР) и др. По эффективности они сравнимы с микробиологическими методами и могут являться альтернативными, хотя количество исследований и «степень оттитровки» результатов еще нуждаются в дальнейшей оценке.
Проблема глубоких микозов требует в настоящее время значительного внимания — ввиду возможности инфицирования в связи пребыванием в эндемичным зонах («хаотичный» туризм, длительная работа по контрактам, миграция населения в результате «локальных войн», стихийных бедствий и др.). Имеют значение также импорт некоторых видов сырья, продуктов.
Данная проблема становится еще более актуальной в связи с распространением ВИЧ-инфекции (ряд глубоких микозов играют роль оппортунистических заболеваний и могут явиться непосредственной причиной летального исхода).
Следует учитывать и иную особенность патологического процесса при глубоких микозах: «тканевая форма» гриба сравнительно незаразна (т.е. не вызывает непосредственного инфицирования); с другой стороны, культуры возбудителей обладают высокой контагиозностью (известны случая заражения лаборантов и др.). Проблема глубоких микозов, по-видимому, приобретает большую актуальность в современной медицине, в связи с чем врачам следует учитывать критерии диагностики и принципы лечения, а также оценивать степень благоприятности прогноза.
Авторы впервые представили классификацию грибковых болезней, «воссоединив» в ней микозы и их аллергические проявления. Это позволяет определиться с нозологией и назначением лечения. Современные методы диагностики грибковых болезней, их аллергических осложнений, рациональное использование антимикотиков (нового поколения в сочетании с ранее применявшимися фунгцидами) позволяют во многом решать актуальную и сложную проблему борьбы с микозами и их тяжелыми последствиями (токсическим, аллергенным влиянием на организм человека).
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
Источник

