Как определить розацеа или аллергия

Розацеа (розовые угри) представляет собой хронический воспалительный дерматоз, поражающий преимущественно кожу лица и характеризующийся возникновением транзиторной либо стойкой эритемы (красноты) и телеангиоэктазий (постоянное расширение мелких сосудов кожи). В период обострения заболевания могут наблюдаться дополнительные клинические проявления — отек, папуло-пустулёзные элементы и узлы. В более тяжелых случаях через много лет может развиться уродующая гипертрофия, особенно в области носа — ринофима. Этиология этого заболевания не выяснена.
Розацеа диагностируется преимущественно у лиц северно-европейского происхождения, реже — у представителей негроидной расы и коренных жителей Америки. По статистическим данным мужчины страдают этим заболеванием в три раза реже, чем женщины. Однако, розацеа у мужчин, протекает значительно тяжелее, что проявляется преобладанием пролиферативных процессов, которые характеризуются гиперплазией сальных желез и, как следствие, может привести к диффузному увеличению определённых участков кожи. Такое состояние называется «фима».
Средний возраст пациентов с данной патологией составляет от 30-40 лет. По данным мировых литературных источников на долю розацеа приходиться от 5 до 10% дерматологической заболеваемости. Однако, в связи с тем, что основной жалобой у большинства пациентов является только наличие эритемы, и этот симптом не расценивается ни докторами, ни больными как патологическое состояние, эпидемиологические характеристики розацеа считаются недостоверными.
Основным этиологическим фактором, обуславливающим возникновение розацеа, является генетическая предрасположенность. Повышение в коже уровня антибактериального белка кателицидина, нейропептидов, олигосахаридов и свободных радикалов, а также сенсибилизирующее и токсическое воздействие продуктов жизнедеятельности условно патогенной флоры кожи и желудочно-кишечного тракта (Demodex folliculorum, S. aureus, B. оleronius, Malassezia spp., Нelicobacter pylori) способствуют Т-клеточной пролиферации и формированию воспалительных элементов – папул, пустул, единичных узлов. В дальнейшем торпидно протекающий воспалительный процесс способствует разрастанию эластических волокон кожи и лимфоцитарной инфильтрации, а так же гиперплазии соединительной ткани и сальных желёз, что обуславливает возникновение фиматозных изменений кожи (ринофима, гнатофима, отофима).
Учитывая стадийное течение розацеа, на сегодняшний день предложена следующая основная классификация:
- Подтип I – эритемато-телеангиоэктатическая розацеа
- Подтип II – папулопустулёзная розацеа
- Подтип III – фиматозная розацеа
- Подтип IV – офтальморозацеа
Помимо этого некоторыми авторами выделяются особые формы розацеа: стероидпровоцированная, гранулематозная, грамнегативная, молниеносная, конглобатная, розацеа-лимфоэдема (болезнь Морбигана).
Гистопатологическая картина розацеа зависит от стадии и формы заболевания. В начале развития заболевания (первый подтип) определяются признаки эластоза, дилятация сосудов и утолщения их стенок за счет пролиферации клеток эндотелия. Также имеет место незначительная дегенерация коллагеновых и эластических волокон, атрофические изменения сально-волосяных фолликулов. При развитии папулопустулёзного подтипа розацеа обнаруживаются лимфогистиоцитарные периваскулярные и перифолликулярные инфильтраты, изредка эпителиоидные гранулемы с клетками Пирогова-Лангерганса. Во время пустулизации в коже выявляются интрафолликулярные скопления нейтрофилов, плазматических клеток. При диссеминации процесса, в экстрафациальных элементах, встречаются скопления моноцитов и явления васкулита. Фиматозная розацеа характеризуется диффузными нарушениями, с гиперплазией со стороны соединительнотканных элементов и сальных желез (протоки удлинены, расширены, деформированы).
Для правильной постановки диагноза розацеа необходимо наличие не менее двух первичных признаков и двух второстепенных:
Первичные признаки розацеа
- Транзиторная эритема
- Стойкая эритема
- Папулы
- Пустулы
- Телеангиоэктазии
Вторичные признаки розацеа
- Чувство жжения и болезненность
- Локализация в центральной части лица
- Отёк
- Поражение кожи век и коньюктивы
- Формирование фим
Дифференциальная диагностика розацеа проводится с аллергическим и себорейным дерматитами, дискоидной красной волчанкой, акне, периоральным дерматитом, демодекозом, саркоидозом кожи, экстранодулярной Т-лимфомой кожи, блефаритом, конъюнктивитом, иритом, иридоциклитом и кератитом.
Выбор тактики лечения розацеа зависит от клинической формы заболевания, тяжести, длительности течения, переносимости препаратов, наличия сопутствующей соматической патологии, возраста, пола, психоэмоциональных особенностей пациента.
Перед лечением необходимо провести клинико-лабораторное обследование для исключения основных триггерных факторов: инсоляции, воздействия высокой и низкой температуры, приёма острой, пряной и горячей пищи, алкоголя, применения косметических средств, содержащих лаурил сульфат, ментол, камфору; приёма лекарственных препаратов (витамина D, эстрогенов, антагонистов кальция, топических и системных глюкокортикостероидов, никотиновой кислоты, ингибиторов АПФ) и очагов фокальной инфекции.
На сегодняшний день наиболее часто для лечения розацеа применяется в качестве наружных средств: азелаиновая кислота, метронидазол, ретиноиды, антибиотики, ингибиторы кальциневрина, препараты серы. Для системной терапии в основном используются антибиотики, малые дозы ароматических ретиноидов, препараты красавки, бета-блокаторы и другие. Учитывая хронически-рецидивирующее течение дерматоза лечение розацеа как правило длительное с обязательным назначением поддерживающей терапией и рациональным уходом за кожей лица.
Источник
Слово Розацеа (правильно ставить ударение именно на вторую гласную) переводится как “маленькие цветы розы”. В народе это кожное заболевание получило название «розовые угри» оттого, что на определенном этапе своего развития она похожа на акне.
В данной статье Вы дана основная информация симптомах, лечении, а также поговорим какой должна быть диета при розацеа, как помогают народные средства и какие есть профилактические меры, предпринимаемые при этом заболевании. Однако прежде чем бороться с данной проблемой, необходимо понять что же такое розацеа и какие причины ее появления?
Стероидная розацеа — это кожное психосоматическое заболевание, которое проявляется на кожных покровах человека в виде прыщей, угрей и фурункулов. Вместе с высыпаниями на коже остается постоянное покраснение и зуд.
Розацеа – довольно редкое заболевание, им страдает всего 12% населения планеты. Несмотря на то, что болезнь встречается у людей практически всех национальностей, наиболее подвержены ей люди с голубыми глазами и рыжими волосами. Образуется розацеа, в основном, у людей зрелого возраста (пик заболевания приходится на 45 лет), однако известны многочисленные случаи его возникновения у детей младшего возраста. Женщины страдают этим недугом чаще мужчин, но у лиц мужского пола болезнь протекает намного тяжелее, вызывая серьезные осложнения.
Точное происхождение розацеа до конца неизвестно, но многие пациенты отмечают изменения, которые происходят после пребывания в теплой среде – у многих страдающих этим заболеванием прекращаются приступы покраснения лица. Был случай, когда люди безуспешно годами лечили розацеа, а потом навсегда избавлялись от болезни, переехав в местность с более теплым климатом.
Объяснение этого феномена предложил австралийский ученый в области дерматологии, сам страдающий от этого заболевания, Колин Даль. Исследователь более двух лет изучал феномен розацеа, и представил итоги своей работы в виде доклада.
Симптомы и признаки розацеа
В качестве основных симптомов розацеа выделяют:
- Не проходящее покраснение и раздражение носа, щек и ушей, похожее на дерматит лица. Бывает, что покраснение переходит на шею и ключицы.
- Периодические высыпания, появляющиеся на лице в пораженных местах.
- Становится видна красно-фиолетовая сосудистая сетка.
- У мужчин заметно утолщается, приобретая синюшный оттенок, кожа на кончике носа;
- Сильно воспаляются глаза и веки. Это осложнение называется кератит. При отсутствии должного лечения, кератит, как правило, перерастает в блефарит ( отечность век). Глаза выглядят опухшими, а взгляд уставшим. Лечение блефарита – длинный и трудный процесс;
- Возникает зуд, сухость, образование трещин в районах покраснения;
- Начинаются отеки тканей, пораженных болезнью;
Возможные причины появления розацеа на коже
Дерматологи называют нижеперечисленные факторы основополагающими в появлении розацеа:
- Заражение подкожным клещом демодексом. Не со всех случаях, но довольно часто при назначении терапии от демодекоза, проводимой бензилбензоатом, заболевшие излечиваются и от розацеа.
- Внешние раздражители. Например, в результате раздражения слизистой оболочки желудка расширяются сосуды кожи.
- Плохая наследственность. Да, к сожалению, если розацеа было одного из ваших родителей, то велика вероятность того, что данная патология проявится и у вас.
- Нарушения работы пищеварительной системы.
- Психологические проблемы (психосоматика). Доказано, что стрессы и психические нарушения усугубляют проблему розацеа.
- Злоупотребление алкоголем и чрезмерное курение. Употребление различных острых соусов и специй;
- Длительное использование некоторых медицинских средств (например, кортикостероидного крема “Акридерм”).
Наиболее подвержены данной патологии нижеперечисленные группы людей:
- женщины среднего возраста (часто из Скандинавских стран), обладающие светлой и тонкой кожей;
- люди, кожа лица которых подвергается постоянному воздействию горячего и сухого потока воздуха или воды;
- люди с патологиями желудочно-кишечного тракта (гастриты, язва желудка);
- женщины в период после менопаузы.
Способы лечения розацеа на лице
К сожалению, панацеи от розацеа не существует. Более того, эта болезнь не лечится каким-либо одним методом. При лечении данного заболевания врачи-дерматологи всегда назначают комбинированное лечение, которое эффективно борется с недугом, убирая внешние и внутренние признаки заболевания.
Общие рекомендации по уходу при лечении розацеа
На протяжении всего лечения больной должен соблюдать особые правила:
- питание при розацеа должно быть здоровым: следует убрать из рациона копченую, острую, соленую пищу, а также блюда, содержащие витамин С;
- ограничить курение, полностью исключить употребление алкоголя и напитков на основе кофеина;
- защищать кожу от воздействия холода, высокой температуры, солнечного излучения;
- корректировать нарушения эндокринной и пищеварительной системы, избегать недосыпания и стрессов.
Медикаментозная терапия при розацеа
Для успешного лечения розацеа легкой и средней степени тяжести дерматологами назначаются следующие препараты:
- Антибиотик “Метронидазол”. Как наружное лечение применяется мазь “Метрогил”. Перед его нанесением необходимо протереть участок кожи антибактериальным лосьоном.
- Антибиотические препараты из семейства тетрациклиновых (“Доксициклин”, “Моноциклин”, “Тетрациклин”);
- Гормональные средства. С осторожностью и под строгим наблюдением врача (из-за возможного развития стероидной розацеа) выписываются гормональные препараты, которые помогают выравнивать структуру эпидермиса (“Розекс”, “Розамет”, “Акридерм” и др.). Отметим, что эффект от гормональных препаратов скорее краткосрочный.
- Витамины и БАДы. При наличии у больного сильной сосудистой сетки, выписываются биодобавки с витаминами С и В, а также крема, которые делают стенки сосудистой сетки толще и эластичнее;
- Антигистаминные препараты. Для устранения нестерпимого зуда и раздражения назначаются терапию против аллергии (“Тавегил”, “Зиртек”, “Цетиризин” и другие антигистаминные препараты);
- Для более эффективного лечения розацеа пациенту прописывают разного рода успокаивающие препараты на основе натуральных лекарственных трав (“Пустырник- форте”, экстракт валерианы, глицин).
- Изотретиноин. В последние годы популярностью в лечении некоторых видов розацеа приобрел препарат Роаккутан (Акнекутан), В его основе лежит элемент изотретиноин. Минус в том, что эффект от изотретиноина наступает не сразу, а через несколько месяцев после начала терапии. Кроме того, у Роаккутана и его аналогов длинный список противопоказаний, поэтому данный вид лечения подходит не всем.
Наружная терапия при розацеа на лице
- Лечебные крема и мази: “Бепантен”, “Авен Антиружер”, “Руборил”. В качестве ухода можно применять специальные аптечные линейки. Также популярна лечебная косметика против розацеа от брендов “Биодерма” и “Ля рош позэ”;
- Примочки и компрессы на основе антибиотиков (эритромицин, метронидазол);
- Крема с содержанием азелаиновой кислоты “Скинорен-гель” или “Азелак”. Для хорошего эффекта их нужно наносить на чистую сухую кожу 2-3 раза в сутки. Азелаин быстро сводит симптомы розацеа на нет, однако иногда вызывает аллергические реакции на коже, поэтому крема с азелаиновой кислотой нужно применять крайне осторожно.
- Медицинский препарат “Аскорутин” для укрепления кровеносных сосудов и избавления от их истончения.
- специальные крема “Акридерм” и “Ованте”. Их использование абсолютно безопасно для пациентов даже с тяжелыми проявлениями болезни. “Акридерм” — короткостероидный препарат, средний курс лечения им составляет 2-3 недели.
Розацеа на лице лечение косметологическими процедурами
Большой эффективностью отличаются перечисленные ниже процедуры:
- физиотерапия:
- дарсонвализация;
- криотерапия (воздействие на кожу ледяным потоком воздуха);
- глиняные маски с оксидом углерода;
- криодеструкция (применение жидкого азота);
- микродермабразия (механическая шлифовка кожи лица специальной машинкой);
- фото- и лазерное лечение розацеа (пилинги, шлифовки);
- противорадикальная и дренажная мезотерапия;
- осенью и зимой — срединные химические пилинги.
Для избавления от конглобатной формы розацеа рекомендуют хирургическое вмешательство в виде операции.
Питание при розацеа – одно из важнейших этапов лечения розовых прыщей.
Для пациентов с диагнозом розацеа показана специальная диета, которую они должны соблюдать не только на период лечения, но также после него. Продукты, которые можно есть при данной патологии, довольно обширен и состоит из максимально здоровой пищи. В него входят:
- различные крупы (рис, гречневая каша, овсянка);
- хлеб из цельнозерновой муки, содержащий витамины группы B;
- куриное и гусиное нежирное мясо, крольчатина, приготовленная на пару;
- кисломолочные напитки (кефир, ряженка);
- свежие овощи и фрукты, зелень;
- свежие и замороженные грибы (шампиньоны, вешки);
- продукты, в которых есть витамин В2, который улучшает регенерацию кожных тканей: грецкие орехи, чеснок, капуста.
Список продуктов, которые нужно категорически исключить, проводя розацеа лечение:
- твердый сыр (пармезан, гауда);
- шоколад и какао;
- острые соусы и приправы;
- различные соусы и кетчупы;
следует избегать сахара и некоторых цитрусовых фруктов (апельсинов, мандаринов, лимонов); - консервированные овощи, мясо и рыба.
К напиткам, которые нельзя употреблять при розацеа, относят:
- напитки с кофеином;
- все виды алкоголя.
Таким образом, корректно подобранная и своевременно назначенная диета способствует быстрому выздоровлению пациентов. Назначаться специальная диета может как Вашим лечащим врачом, так и самостоятельно. Но в последнем случае все равно лучше проконсультироваться со специалистом.
Лечение розацеа народными средствами
Лечение народными средствами включает в себя:
- Компресс с чаем (зеленый, черный). Но зеленый чай лучше подходит как лечение блефарита, так как содержит больше антиоксидантов.
- Используются для лечения и отвары на лечебных отварах.
- Можно попробовать терапию эфирными маслами. Лучшими при розацеа считаются масло чайного дерева, лаванды и эвкалипта.
Народные средства хороши при легкой и средней степени розацеа, с запущенными случаями они справиться не способны. - Гомеопатия при розацеа может использоваться как в комплексе с другими средствами, так и самостоятельно.
Производится огромный ряд гомеопатических препаратов от розацеа, но одни из лучших — препараты немецкой фирмы Хеель.
Уход за кожей при розацеа и профилактика заболевания
Для защиты от розовых угрей дерматологи рекомендуют не раздражать кожу лица: нельзя умываться горячей водой и допускать облучение кожи. На солнце необходимо пользоваться кремом со средней и высокой степенью защиты. Не перегревайте кожу: для этого вытирайте волосы полотенцем, а не сушите их феном. . Также следует избегать горячих напитков, специй, алкоголя, протирать лицо лосьонами без содержания спирта.
Предупреждение возможного развития данного заболевания у людей зрелого возраста сводится к следующим мерам:
- исключение длительного воздействия на организм прямых солнечных лучей;
- исключение долгого нахождения на жаре или морозе;
- регулярное использование косметических продуктов, имеющие в своем составе витамины С, В, А (например, гель “Акридерм”);
- своевременное лечение заболеваний пищеварительной, эндокринной и иммунной систем;
- при любых странных изменениях на лице нужно вовремя обращаться к специалисту-дерматологу, а также четко следовать всем назначенным им рекомендациям.
Лечение розацеа на лице и теле — видео
Source: StopPryshhi.ru
Источник
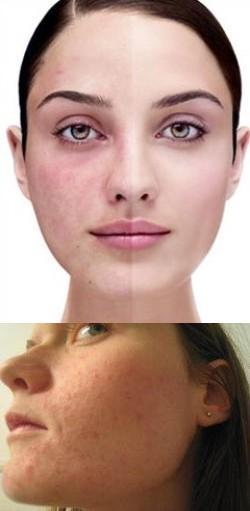
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Розацеа (розовые угри, акне розовые) – это хроническое заболевание кожи, основным признаком которого является появление стойких участков покраснения, и образование на лице гнойничков, бугорков и других высыпаний. Иногда при розацеа происходит поражение глаз.
Распространенность заболевания розацеа
Розацеа встречается у 8-10% населения во всем мире. Болезнь чаще наблюдается у женщин, но у мужчин быстрее и чаще развиваются осложнения заболевания. Розовые угри встречаются преимущественно у светлокожих людей в возрасте от 40 до 50 лет. Крайне редко розацеа поражает стариков и детей.
Причины развития розацеа
Причины данного заболевания до конца не изучены, но существует ряд теорий, согласно которым в возникновении розацеа играют определенную роль заболевания желудка и эндокринной системы, нарушения в системе иммунитета, наследственные факторы и др.
I. Внешние факторы развития розацеа. Предполагается, что употребление в пищу пряностей, а также кофе и спиртных напитков, приводит к воздействию на слизистую оболочку желудка, из-за чего рефлекторно происходит расширение сосудов на лице.
Предположение о том, что розацеа развивается из-за чрезмерного употребления мяса, оказалось неверным, т.к. заболевание встречается и среди вегетарианцев.
Ряд ученых выдвигали теории возникновения розацеа при употреблении кофе и напитков, содержащих кофеин (кока-кола), но проведенные опыты доказали, что покраснение на лице появляется не столько из-за употребления этих напитков, сколько из-за попадания в желудок горячей жидкости (выше 60° С). И, тем не менее, больным розацеа рекомендуют исключить острую пищу, кофе, спиртные напитки и цитрусовые из своего рациона.
II. Инфекционная теория. Поскольку при розацеа на лице появляются гнойнички, предполагается, что в развитии заболевания определенная роль принадлежит инфекционному фактору – бактериям. Эту теорию подтверждает тот факт, что при назначении антибиотиков проявления розацеа значительно уменьшаются. Но в содержимом гнойничков так и не удалось обнаружить вирус или бактерию, которые могли бы быть причиной этого заболевания.
III. Роль клещей. Появление розацеа связывают с воздействием клещей рода Демодекс. В пользу этой теории говорит обнаружение клещей при взятии материала с некоторых участков кожи, и частичный эффект при назначении лечения, направленного на уничтожение клещей. Но, в связи с тем, что личинки клещей обнаруживаются не у всех пациентов, эта теория окончательного подтверждения так и не получила. При обнаружении клещей при розацеа ставится диагноз розацеаподобный демодекоз.
IV. Наследственный фактор. Генетическая предрасположенность к развитию розацеа большинством ученых отрицается. Тем не менее, исследования, проведенные в США, показали, что у 40 % больных розацеа данное заболевание встречается и у ближайших родственников. Также в литературе описаны семейные случаи заболевания.
V. Роль заболеваний системы пищеварения. Противники данной теории отрицают возможную связь заболеваний желудка и кишечника с развитием розацеа. Но проведенные исследования показали, что у 50-90% пациентов с розацеа выявлены признаки гастрита, а у 35% — симптомы заболеваний тонкого кишечника.
VI. Теория психических нарушений. Длительное время психические нарушения считались одной из основных причин развития розацеа, однако многочисленные исследования этот факт не подтвердили. Связь психических болезней с розацеа заключается в том, что при тяжелых формах розовых угрей у пациентов могут развиться психические состояния в виде депрессий, подавленного настроения и эмоциональной неустойчивости.
Клиническая картина заболевания
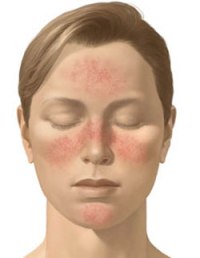 Признаки розацеа крайне разнообразны. Классическое течение заболевания состоит из нескольких последовательных стадий.
Признаки розацеа крайне разнообразны. Классическое течение заболевания состоит из нескольких последовательных стадий.
1. Начальная стадия розацеа (по другому – розацейный диатез, или эпизодическая эритема). Этот период характеризуется периодическим появлением покраснений в области щек, носа и средней части лба. Кроме лица, розацеа может появиться и на груди (в зоне декольте).
Спровоцировать первый приступ покраснения могут следующие факторы:
- горячие напитки (чай, кофе);
- острая пряная пища;
- воздействие сильного ветра;
- перегревание или переохлаждение организма;
- употребление алкоголя;
- стрессовая ситуация;
- прием лекарственных препаратов;
- косметические средства, нанесенные на лицо;
- наступление менопаузы;
- физическое перенапряжение.
Пациенты с эритематозной формой розацеа производят впечатление людей скромных, склонных к волнению, стеснительных. Приступы покраснения лица постепенно случаются всё чаще, а затем на лбу, щеках и носу появляются стойкие участки, имеющие ярко-красный цвет, который со временем становится синюшным. Это связано с поражением поверхностных вен, которые начинают просвечиваться через кожу в виде сосудистых звездочек. Кроме перечисленных симптомов также появляется отек лица, ощущение жжения и шелушение кожи.
2. Стадия папуло-пустулезных проявлений. При папуло-пустулезной форме розацеа на фоне покраснения лица начинают появляться прыщи и гнойнички. Акне при розацеа существуют в течение нескольких недель, и располагаются группами. После их исчезновения рубцы, как правило, не остаются, либо они едва заметны. Отек кожи лица располагается преимущественно в области лба и на участке между бровями. На этом этапе возрастает чувствительность кожи к солнечным лучам. После длительного пребывания на солнце появляются бугорки на коже (солнечные комедоны). Жжение и покалывание кожи на этой стадии ослабевает. Постепенно гнойничковые высыпания поражают всю кожу лица, волосистую часть головы, область груди и, в редких случаях, спину. Высыпания на голове сопровождаются сильным зудом.
3. Фиматоидная стадия. Если заболевание прогрессирует, на этом этапе у некоторых пациентов начинают утолщаться отдельные участки кожи, за счет чего она выглядит бугристой, напоминая апельсиновую корку. Часто происходит утолщение отдельных частей лица – ушных раковин, носа, лба. Самое частое осложнение, которое встречается преимущественно у мужчин, — утолщение носа. Такое утолщение по гречески называется рhyma, что значит шишка — соответственно, нос называют шишковидным. Шишковидный нос (или ринофима) увеличен в размере, имеет синюшную окраску с множеством кровеносных сосудов. Постепенно появляются глубокие борозды, которые разделяют нос на отдельные бугристые дольки. Реже подобные изменения появляются на других участках кожи: утолщение век, кожи подбородка, подушкообразное утолщение кожи лба, похожее на цветную капусту разрастание мочки уха. Эти симптомы розацеа практически не встречаются у женщин, что связано с возможным влиянием женских половых гормонов.
Поражение глаз при розацеа
Глаза при розацеа поражаются достаточно часто, причем у 20% пациентов заболевания глаз наступают даже раньше повреждений на коже. Наиболее часто развивается такое заболевание глаз, как блефарит. Оно характеризуется покраснением и шелушением кожи век, появлением корочек в уголках глаз. Также может развиться конъюнктивит: покраснение слизистой оболочки глаза, которое сопровождается жжением, слезотечением, болезненной реакцией на яркий свет и болью. В очень тяжелых случаях может развиться полная слепота.
Особые формы розацеа
- Конглобатная розацеа. Эта форма характеризуется появлением на покрасневшей коже огромных шаровидных разрастаний — конглобатов. Такая ситуация часто возникает при приеме лекарственных средств, в состав которых входит йод или бром.
- Розацеа стероидная. Развивается у лиц, которые длительное время применяют местные гормональные мази (особенно с фтором) по поводу того или иного кожного заболевания. Стероидная форма розацеа лечится очень тяжело.
- Молниеносная форма. Развивается преимущественно у молодых женщин. Среди факторов, которые могут вызвать эту форму розацеа, называют нервно-психические нарушения, беременность, гормональную перестройку организма в период менопаузы. Молниеносная форма – это наиболее сложный вариант конглобатной розацеа. Развивается заболевание внезапно, быстро прогрессирует, приводя к обезображиванию лица. На фоне такой внешности у молодых женщин часто развиваются депрессивные состояния и неврозы. Лечение розацеа на лице при такой форме отличается очень низким эффектом.
- Розацеа-лимфоэдема (отечная форма). Достаточно редкий вариант кожного заболевания розацеа, проявляющийся сильным отеком лица, который расположен на щеках, подбородке, в области лба, носа и глаз. Отек имеет багровую окраску, и при надавливании на нём не остается ямки, т.к. лицо отекает не за счет жидкости, а за счет разрастания подкожного слоя. Общее состояние при этой форме страдает мало, но обезображивание лица выражено сильно.
Диагностика розацеа
Эритематозная розацеа имеет достаточно характерную клиническую картину, поэтому поставить диагноз врач иногда может только по одному внешнему виду больного (особенно, если болезнь запущена, и формируется розацеа на носу).
Сопутствующие заболевания пищеварительной системы и обнаружение клеща Демодекс также будут говорить в пользу заболевания.
Лечение розацеа
 Поскольку факторов, провоцирующих и усугубляющих течение розацеа, достаточно много, методы лечения также разнообразны. Применение одних средств направлено в большей степени на уменьшение розацеа на лице, другие препараты и методы используются для лечения сопутствующих заболеваний нервной системы и органов пищеварения.
Поскольку факторов, провоцирующих и усугубляющих течение розацеа, достаточно много, методы лечения также разнообразны. Применение одних средств направлено в большей степени на уменьшение розацеа на лице, другие препараты и методы используются для лечения сопутствующих заболеваний нервной системы и органов пищеварения.
1. Применение антибиотиков. Наиболее эффективны в лечении розацеа антибиотики из группы тетрациклинов (окситетрациклин, тетрациклина гидрохлорид, доксициклин, миноциклин). Также одним из наиболее эффективных средств от розацеа давно зарекомендовал себя такой препарат, как метронидазол (или трихопол). О механизме его действия единого мнения нет. Достоверно установлено, что метронидазол при розацеа оказывает противоотечное действие, и усиливает восстанавливающие способности слизистой оболочки кишечника и желудка. Также метронидазол эффективен в отношении большого числа бактерий и клеща Демодекс.
2. Местное лечение. Используются кремы, гели и мази, продающиеся в готовом виде, а также сложные болтушки, изготавливаемые в аптеках по рецепту врача. 
Розацеа лечится следующими местными средствами:
- Кремы и гели группы Квазикс с экстрактом квассии. При лечении розацеа данная группа препаратов снимает воспаление, зуд, облегчает протекание болезни и при регулярном использовании переводят болезнь в стадию длительной ремиссии .
- Скинорен гель – одно из наиболее эффективных средств лечения розацеа. Основным компонентом геля является азелаиновая кислота, которая обеспечивает противовоспалительное, противоотечное и подсушивающее действие. Наносят Скинорен гель тонким слоем после предварительного умывания и просушивания кожи лица. Так как препарат является лечебным средством, а не косметическим, эффект от его применения заметен только при регулярном использовании. Скинорен при розацеа могут использовать люди любого пола и возраста, он не противопоказан к использованию даже во время беременности и периода грудного вскармливания.
- Крема и гели, содержащие метронидазол (Розекс, Розамет, метрогил). При розацеа такие гели снимают воспаление, уменьшают количество гнойничковых высыпаний и частично выравнивают поверхность кожи.
- Гормональные мази и крема от розацеа. В последнее время применять мази, содержащие гормоны, не рекомендуется. Такие средства дают быстрый эффект, что особенно заметно, если сделать фото до и после лечения. Поэтому, в большинстве случаев, использование гормонального крема приводит к хорошим результатам. Но отмена этих средств приводит к быстрому возвращению симптомов, и даже к развитию тяжелой стероидной формы розацеа. Крема, содержащие фтор, бром или йод, использовать также не рекомендуется.
- Крем Ованте (содержит микрокапсулированную кристаллическую серу и большое количество растительных ингридиентов). Дает хороший косметический эффект, безопасен и может использоваться длительное время.
3. При большом количестве сосудистых звездочек назначается витаминный препарат аскорутин, укрепляющий стенки сосудов.
4. Противоаллергические препараты в случае сильного воспаления и зуда (супрастин, фенкарол, тавегил).
5. Средства, оказывающие успокаивающее действие на нервную систему (валериана, пустырник, шалфей).
6. Физиотерапивтические методы лечения. При розацеа фотолечение поможет справиться с мелкими сосудистыми звездочками, а использование лазера позовляет избавиться от более крупных сосудистых образований. Лечение розацеа лазером помогает убрать просвечивающиеся сосуды, и способствует выравниванию поверхности кожи. Эффективен также курс процедур сухим льдом или жидким азотом.
Поскольку некоторые физиотерапевтические методы (в частности, лазерное лечение розацеа) довольно дорогостоящи, многие пациенты, задающиеся вопросом «как вылечить розацеа», прибегают к методам народной медицины и гомеопатии.
Лечение розацеа народными средствами
Народные методы лечения розацеа очень часто дают хороший косметический эффект. Лечение и уход за кожей при розацеа лучше начинать с примочек. Для этого могут быть использованы отвары, соки и экстракты растений. Одно из самых важных условий эффективного лечения – все растворы должны быть охлажденными!
Для лечения розацеа используют следующие травы и растения:
- Календула. Можно использовать готовую настойку календулы, купленную в аптеке. 50 мл настойки разводят в стакане холодной воды. Полученным раствором пропитывают полотенце или сложенную в несколько слоев марлю. Немного отжав, марлю накладывают на лицо на 3 часа. Процедура проводится один раз в день.
- Ромашка. При розацеа розовой используют настой цветков (готовится в соотношении 1:15). После приготовления раствора выполняется та же процедура, как и с календулой.
- Череда. Для приготовления настоя используют 1 часть травы на 30 частей воды. Смоченная раствором салфетка накладывается на лицо на 30 минут.
- Клюква. В домашних условиях можно проводить лечение розацеа соком плодов клюквы. Наибольшей эффективностью обладают влажно-высыхающие повязки. Для этого сложенную в 10 слоев марлю пропитывают клюквенным соком, затем накладывают на лицо, сверху накрыв слоем ваты. Фиксируют такую повязку бинтом, и оставляют на 30-60 минут. Если вы используете клюкву впервые, сок следует разводить с водой в соотношении 1:3. Если кожа отреагировала хорошо, можно постепенно повышать концентрацию, и переходить на неразведенный клюквенный сок.
При розацеа и куперозе (сосудистых звездочках) хороший эффект дают овсяная и кефирная маски.
Овсяная маска. Измельчите в порошок две столовых ложки овсяных хлопьев, залейте 100 мл горячей воды и дайте настояться. После охлаждения хлопьев до комнатной температуры нанесите кашицу на лицо тонким слоем на 40 минут. При себе имейте влажную салфетку. Она необходима для смачивания подсохших участков маски.
Кефирная маска. Пропитав марлевую салфетку свежим кефиром, накладываем её на лицо на 10 минут. Процедуру рекомендуется выполнять ежедневно.
Диета при розацеа
 Для пациентов с розацеа крайне важно придерживаться правильного питания. Принимать пищу лучше понемногу и регулярно. Необходимо максимально ограничить употребление любых консервированных продуктов, соли, колбасных изделий, уксуса, перца и других пряностей, любой жареной пищи, животных жиров, сладостей. Не рекомендуется употреблять такие фрукты, как апельсины, виноград, мандарины и груши. Следует забыть о спиртных напитках, крепком горячем кофе и чае.
Для пациентов с розацеа крайне важно придерживаться правильного питания. Принимать пищу лучше понемногу и регулярно. Необходимо максимально ограничить употребление любых консервированных продуктов, соли, колбасных изделий, уксуса, перца и других пряностей, любой жареной пищи, животных жиров, сладостей. Не рекомендуется употреблять такие фрукты, как апельсины, виноград, мандарины и груши. Следует забыть о спиртных напитках, крепком горячем кофе и чае.
Что же можно? В вашем рационе должны присутствовать нежирные сорта мяса – вареные, тушеные или приготовленные на пару. Можно употреблять рыбу, вареные яйца, сливочное и растительное масло, картофель. Также разрешаются капуста, морковь, свекла и свежие огурцы, ягоды, яблоки и сливы, укроп и петрушка, ревень, фасоль, любые кисломолочные продукты, крупы (гречка, рис, овсянка), бездрожжевой хлеб.
При тяжелых формах заболевания врачом может быть назначено лечебное голодание в течение 5 дней:
1-й день: с утра больн?




