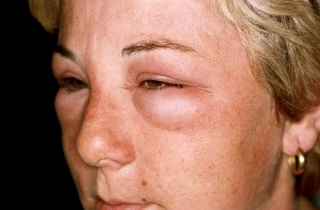
Класс аллергии 3 что значит

Анализ крови на аллергию и аллергены
Исследование крови на аллергию представляет собой клинический анализ, который позволяет выделить аллергены, провоцирующие аллергическую реакцию у человека. В ходе проведения данного теста специалист определяет наличие в крови человека аллергенспецифических антител к различным аллергенам.
Сдать анализ крови на аллергены в обязательном порядке необходимо лицам, страдающим от таких заболеваний как бронхиальная астма, атопический дерматит, экзема, поллиноз, гельминтоз, лекарственная и пищевая аллергия. Кроме того, пройти исследование нужно тем пациента, которые имеют наследственную предрасположенность к аллергическим проявлениям. Предлагаем рассмотреть особенности проведения данного теста.
В чем преимущество анализа крови на аллергены по сравнению с кожными пробами?
Как утверждают специалисты, исследование крови имеет ряд преимуществ по сравнению со скарификационными (кожными) пробами:
- отсутствует необходимость в контакте кожи человека непосредственно с аллергеном и, как результат, исключается возможность развития острой аллергической реакции;
- исследование крови можно осуществить в любое время, тогда как кожные пробы нельзя проводить при обострении аллергии;
- результат анализа крови на аллергены имеет количественный и качественный показатели, что позволяет оценить уровень чувствительности к конкретному аллергену;
- достаточного всего одного забора крови, чтобы исследовать реакцию организма пациента на неограниченное число аллергенов.
Иногда возникают ситуации, при которых невозможно осуществить скарификационные пробы, и тогда без исследования крови не обойтись.
Показаниями, при которых назначают анализ крови на аллергию, выступают следующие:
- существенные повреждения кожи (экзема, атопический дерматит);
- высокая степень аллергической реакции кожи, которая способна дать ложноотрицательный или ложноположительный результат (при рецидивирующей крапивнице, отеке Квинке, мастоцитозе);
- регулярный либо частый прием человеком противоаллергических средств, в результате которого существенно снижается кожная чувствительность к аллергенам;
- присутствие в анамнезе пациента анафилактической реакции либо существование вероятности ее развития;
- необходимость определения аллергической реакции у детей или у пожилых пациентов (кожная проба у данных категорий лиц может быть неинформативной в связи с измененной степенью реагирования на раздражители).
Основные виды аллергенов
Все аллергены, в зависимости от их происхождения, разделяют по группам:
- Пищевые продукты: яйца, цитрусовые, молоко, орехи, мясо, морепродукты, дрожжи, масло, грибы, приправы, мука и другие. Сначала специалист предлагает пациенту сдать анализ крови на аллергены из главной группы продуктов питания (примерно 90 потенциальных аллергенов), а если исследование не дало никаких результатов, то он дает направление на расширенный анализ крови (включает около 190 продуктов питания).
- Аллергены, имеющие растительное происхождение – пух тополей, пыльца цветущих деревьев и трав.
- Аллергены животного происхождения: шерсть и слюна домашних животных (кошек, собак, грызунов), хитиновый покров тараканов, пух домашних птиц, насекомые, корм для рыбок (дафния, мотыль).
- Лекарственные препараты. В основном аллергические реакции вызывают такие медикаменты как инсулин и антибиотики (пенициллин, ампициллин, амоксициллин). Но важно помнить о том, что любое лекарство способно спровоцировать аллергическую реакцию.
- Бытовые аллергены: перо и пух из подушек и одеял, домашняя пыль, клещи, плесневые грибки. Например, пылевые клещи могут вызывать бронхиальную астму. В том случае, если человек жалуется на постоянную усталость после отдыха или сна в своем доме, а также, замечает у себя проявления аллергии, при этом у него нет цветущих растений и домашних животных, -нужно срочно обратиться к специалисту. Это позволит не запустить заболевание и избежать осложнений.
Как правильно сдать анализ крови?
Для того чтобы сдать анализ крови на аллергию, от пациента не требуется особой подготовки. Достаточно лишь следовать общим рекомендациям при сдаче материала для исследования.
Как правило, все анализы крови сдают натощак в утреннее время (спустя 8-10 часов после приема пищи). Анализ крови на аллергию также иногда советуют сдавать натощак, но зачастую достаточно соблюсти 3-х часовой интервал между последним приемом пищи и данной процедурой.
Важно за 3 дня до исследования воздержаться от физической активности и эмоциональных нагрузок, а за сутки до анализа крови запрещено употреблять алкоголь и курить.
Расшифровка анализа крови на аллергены
Тест крови на аллергены выполняется за 3-7 дней. Предлагаем рассмотреть основные значения результата исследования на аллергию.
IgE является иммуноглобулином, который в организме здорового человека присутствует в небольшом количестве, а у людей страдающих аллергией, его концентрация несколько повышена. Чем больше контактов с аллергенами имеет человек, тем большим является уровень IgE в организме.
Показатели нормального содержания IgE меняются в зависимости от возраста человека:
- у новорожденных детей (возраст до 2 лет) они составляют 0-64 мМЕ/мл;
- у детей 2-14 лет они находятся в диапазоне от 0 до 150 мМЕ/мл;
- у пациентов старше 14 лет – 0-123 мМЕ/мл;
- у взрослых до 60 лет – 0-113 мМЕ/мл;
- у взрослых старше 60 лет они составляют 0-114 мМЕ/мл.
IgG (IgG4) представляет собой специфический иммуноглобулин, который используется для определения аллергена при пищевой аллергии.
Рассмотрим референсные значения данного показателя:
- 1000 нг/мл – продукт допускается к употреблению человеком;
- 1000–5000 нг/мл – пациент может употреблять продукт, но не чаще одного -двух раз в неделю;
- 5000 нг/мл – человеку следует избегать употребления определенного продукта в течение 3-х месяцев.
Осуществив расшифровку анализа крови на аллергены, специалист сможет поставить окончательный диагноз и назначит правильное лечение пациенту.
Анализ крови на аллергены
С каждым годом частота встречаемости аллергических заболеваний становится все больше. Считается, что аллергия — это бич современного общества. Достигнув высоко экономического, технического развития обществу приходится расплачиваться за это своим здоровьем. Прогнозы ученых неутешительны: в дальнейшем ожидается лишь увеличение распространенности аллергических заболеваний. Но медицина тоже не стоит на месте, сейчас человеку доступны современные, всеобъемлющие исследования способные определить наличие аллергии.
Диагностика аллергии
Исследование пациента с аллергией должно быть комплексным. Схема аллергологического обследования больного состоит из нескольких этапов:
- Изучение аллергологического анамнеза;
- Физикальное обследование пациента;
- Диагностика с помощью кожных проб;
- Проведение провокационных проб;
- Лабораторные методы исследования;
- Инструментальные методы исследования.
Подготовка к исследованию
Какой-либо особой подготовки перед проведением исследования не требуется. Но все же стоит придерживаться следующих рекомендаций:
- Проходить исследование следует в утреннее время;
- Последний прием пищи приблизительно за десять часов;
- За сутки не употреблять алкоголь;
- За час до манипуляции не курить;
- За пару дней исключить физические и что немаловажно эмоциональные нагрузки.
Иммунологические лабораторные методы исследования
Аллергия — это сверхчувствительная реакция организма, возникающая в ответ на воздействие чужеродных веществ (аллергенов). Аллерген является по своей сути антигеном. В ответ на проникновение раздражителя в организм человека, предрасположенного к аллергии, происходит выработка специфических антител (иммуноглобулинов Е). Обнаружение этих антител возможно с помощью иммунологических исследований крови. Основная задача этих исследований — определение причинного аллергена или же аллергенов.
Иммунолабораторные методы исследования имеют свои неоспоримые преимущества:
- Возможность проведения диагностического исследования детям до двух лет;
- Возможность проведения исследования во время обострения аллергии;
- Определение поливалентной сенсибилизации;
- Выявление перекрестной реактивности на аллергены;
- Безопасность для больного, поскольку проведение исследования не провоцирует дополнительную сенсибилизацию.
Метод множественной хемилюминесценции (MAST-CLA)
Для проведения аллерготеста MACT используются панели, на которых расположены аллергены. Аллергопанель заполняется сывороткой пациента. Если у пациента имеется аллергия к конкретному аллергену, в образце крови определяются специфические антитела. Для визуализации антител лаборант добавляет специальный фермент. Фермент, взаимодействуя с антителом, вызывает люминесценцию, которую можно зафиксировать на специальной аппаратуре.
Широкий спектр аллергенов на этих панелях позволяет выявить не только скрытые формы аллергии, но также и перекрестные реакции между разными группами аллергенов.
Метод радиоаллергосорбентного теста (RAST)
Перед исследованием лаборант производит забор венозной крови у пациента. В отобранный образец крови помещают вероятный аллерген. Если пациент имеет непереносимость исследуемого аллергена, значит, специфические антитела прикрепятся к аллергену. Затем лаборант добавляет радиоактивные антитела против IgE. Образовавшийся радиоактивный комплекс антиген-антитело считывается на специальном оборудовании.
Выявление аллергии к определенным аллергенам
Как уже было сказано для обнаружения аллергии необходимо исследовать антитела в крови к определенным аллергенам. Нередко человек даже не может предположить, чем вызвана аллергическая реакция.
Определить причину возникновения аллергии можно используя аллергопанели:
Расшифровка анализов на аллергию
Иммунологические методы исследования бывают качественными и количественными. Первые позволяют лишь определить наличие аллергии на определенный компонент. Количественные методы позволяют определить уровень антител.
Как же расшифровать результат исследования?
- Класс 0 — количество антител 0,35, аллергия отсутствует.
- Класс 1 — очень малое количество антител (0,35-0,7). возможна бессимптомная аллергия.
- Класс 2 — содержание антител в крови 0,7-3,5, это малое количество антител. Возможно появление симптомов аллергии.
- Класс 3 — выраженное количество антител в крови (3,5-17,5). Симптомы аллергии зачастую присутствуют.
- Класс 4 — высокое количество антител (17,5-50,0). Имеются симптомы аллергии.
- Класс 5 — содержание антител в крови 50,0-100,0. Это очень высокое количество антител.
- Класс 6 — это чрезвычайно высокое количество антител ( 100,0).
Григорова Валерия, медицинский обозреватель
669 просмотров всего, 2 просмотров сегодня
Расшифровка анализов на аллергию
Просто забыть об аллергии, сдав анализ крови на выявление всех видов аллергенов. Узнайте правила подготовки к сдаче анализов, обеспечивающие достоверный результат.
Расшифровка анализов на аллергены
Анализы на аллергены необходимы для определения вида аллергенов, провоцирующих развитие заболевания, являющегося следствием нарушения иммунитета.
Чтобы диагностировать аллергию. дерматолог, аллерголог, терапевт назначают анализы крови.
- Общий — выявляет сам факт присутствия заболевания посредством высокого уровня эозинофилов. Это вид лейкоцитов, перемещающихся в кровь при взаимодействии пациента с аллергеном. Норма — 1-3 %, при реакции на аллерген — до 4-12 %.
- RAST-test — выявляет иммуноглобулины E и G к небольшому перечню непищевых аллергенов. Кровь помещают в несколько пробирок и, добавив туда различные аллергены, смотрят на реакцию. На какой вид начинают образовываться антитела, тот аллерген и не переносится пациентом. Положительный результат является поводом для еще большей конкретики аллергенов. Часто метод комбинируют с кожными скарификационными пробами.
На специфический иммуноглобулин Е — выявляют весь перечень аллергенов, влияющих на пациента. Проводится методом иммуноферментного анализа (ИФА), определяющего присутствие в крови IgE на аллергены:
- пищевые,
- растительные (пух, пыльца и пр.),
- животные,
- бытовые (пыль, клещи, плесень и пр.),
- лекарственные.
Результаты анализа на аллергены — уровень IgE:
* до 2 лет — 0-64;
* до 14 лет — 0-150;
* с 14 лет — 0-123;
* взрослые до 60 лет — 0-113;
интенсивность реакции на аллерген:
Уровень анализа на пищевые аллергены и IgE 4 — специфические антитела в нг/мл:
- низкий ( 1000) — продукт в еде не ограничивают;
- средний (1000-5000) — реакция возможна, продукт употребляется не чаще 1-2 раз в неделю;
- высокий ( 5000) — пища полностью исключается из рациона.
Правила сдачи анализа крови на аллергены:
- натощак утром;
- за трое суток исключают спорт;
- за сутки — курение, алкоголь, стрессы;
- нельзя проводить исследование при обострении;
- прекратить прием антигистаминных.
Источники: https://www.wjtoday.ru/analiz-krovi-na-allergiyu-i-allergeny/, https://okeydoc.ru/analiz-krovi-na-allergeny/, https://www.medkrug.ru/article/show/rashifrovka_analizov_na_allergiuy
Комментариев пока нет!
Source: orebenkah.ru
Читайте также
Вид:


Источник
В статье представлена новая номенклатура аллергических реакций, предложенная Всемирной организацией аллергии (WAO), современные определения аллергии и атопии, подробно обсуждается новый подход к классификации аллергических заболеваний, направленный на совершенствование диагностики и лечения.
Со времени введения С. fon Pirquet в 1906 г. термина «аллергия» прошло немногим более ста лет. За это время аллергические болезни вышли по распространенности на одно из ведущих мест, а темпы роста заболеваемости заставили говорить об «эпидемии аллергии». По последним данным, аллергическим ринитом в развитых стран страдает в настоящее время до15-20% общей популяции, бронхиальной астмой — от 4 до 11%, от 50 до 80% среди которых больные с аллергической (атопической) бронхиальной астмой, различные проявления «лекарственной аллергии» отмечают более 25% стационарных больных.
В связи с этим все большее количество врачей различных специальностей в ежедневной практике сталкивается с такими диагнозами как атопический дерматит, лекарственная аллергия, непереносимость нестероидных противовоспалительных препаратов и т. д. При этом следует подчеркнуть, что достоверный и правильно сформулированный диагноз, основанный на современной патогенетической классификации, необходим, прежде всего, для выбора адекватных диагностических подходов при подтверждении, а затем и для подбора оптимальных средств терапии, и, что не менее важно при аллергических заболеваниях, их профилактики, причем с учетом наследственного характера атопических заболеваний — не только вторичной, касающейся уже страдающего аллергией пациента, но и первичной, с момента рождения или даже в период беременности.
История вопроса. Попытки классификации аллергических реакций и развивающихся вследствие развития этих реакций заболеваний, предпринимались практически с появления самого термина «аллергия», который К. фон Пирке использовал в приложении к распространенной в то время сывороточной болезни — он уже тогда выделил «замедленный» и «ускоренный» варианты клинического течения заболевания. Именно на времени проявления реакции после контакта сенсибилизированного организма с аллергеном была основана предложенная Cookе классификация, разделившая все реакции на «немедленные» и «замедленные» — первые проявлялись либо непосредственно после повторного контакта с аллергеном, или по крайне мере в течение первых 6 часов, тогда как реакции замедленного типа — не ранее чем через 24 часа. В последующие десятилетия достигнутый прогресс в понимании механизмов иммунного ответа, открытие нового класса — IgE-антител, позволил Gell и Coombs предложить классификацию, выделяющую 4 типа аллергических реакций, основанную на различии иммунологических механизмов — первые 3 типа (I-III) ассоциировались с участием различных классов антител, а IV получил название клеточно-опосредованного, без участия антител.
Своя классификация аллергических реакций была предложена и отечественными аллергологами — академик А. Д. Адо предлагал выделять В- и Т-зависимые реакции.
Однако разделение аллергических реакций на антитело- и клеточно- опосредованные не соответствует современным представлениям о взаимодействии клеток в иммунном ответе. Сегодня очевидно, что продукция антител невозможна без участия Т-клеток-хелперов и дендритных клеток. Кроме того, в классификации Gell и Coombs оказались объединены в одну группу (I тип) различающиеся между собой атопические заболевания (аллергический ринит, атопическая бронхиальная астма, атопический дерматит) и IgE-опосредованные проявления лекарственной и инсектной аллергии — острая крапивница, отек Квинке и анафилактический шок. Наиболее принципиальным отличием между этими проявлениями аллергии является то, что только для атопических заболеваний характерна четко прослеживающаяся наследственная предрасположенность, тогда как в случае лекарственной и инсектной аллергии таковой связи, как показано последними исследованиями, не существует. Кроме того, атопические заболевания проявляются в самом раннем возрасте, и для их развития характерна определенная последовательность — прогрессирование различных проявлений аллергии, начиная от младенчества и далее получило название «аллергического марша», а в последнее время предложен термин «аллергический марафон», в то время как IgE-опосредованная проявления лекарственной и инсектной аллергии проявляются в зрелом возрасте.
Таким образом, назрела необходимость пересмотра существующих подходов к классификации и номенклатуре аллергии.
Современная классификация и номенклатурааллергии была разработана группой ученых по заданию Европейской Академии аллергии и клинической иммунологии (EAACI) [1] и позднее доработана при участии Всемирной организации аллергии (WAO, World Allergy Organisation) [2].
По предложению экспертов, важным моментом в номенклатуре аллергии является определение гиперчувствительности, под которой понимают объективно воспроизводимые проявления и симптомы, развивающиеся при воздействии определенных стимулов в дозах, не вызывающих этих проявлений у нормальных индивидуумов. Это понятие объединяет все виды гиперчувствительности, в том числе опосредованную иммунологическими механизмами аллергию, в отличие от неаллергической гиперчувствительности — с введением этого понятия отпадает необходимость в таких терминах, как «идиосинкразия», а также «псевдоаллергия» (рис. 1).
Рис. 1. Номенклатура и классификация аллергии
Аллергия — это реакции гиперчувствительности, опосредованные иммунологическими механизмами. У большинства больных аллергические проявления ассоциированы с антителами IgE-класса, в связи с чем они отнесены в IgE-опосредованной аллергии. Эта группа включает в себя и заболевания с участием атопических механизмов. Под атопией понимают индивидуальную или семейную способность, обычно в детском или подростковом возрасте, сенсибилизироваться и продуцировать IgE-антитела при обычном контакте с аллергенами, как правило, белковой природы, с развитием типичных симптомов, таких как астма, риноконъюнктивит или экзема.
Однако, далеко не все IgE-опосредованные реакции развиваются по атопическим механизмам. Термин «атопия» относится только к генетической предрасположенности развивать IgE-опосредованную сенсибилизацию к самым обычным аллергенам окружающей среды, при контакте с которыми у большинства популяции сенсибилизации не развивается — например, пыльцой растений, выделениями домашних животных, клещей домашней пыли. Аллергические заболевания у лиц с атопической конституцией могут называться атопическими, например, атопический ринит или атопическая бронхиальная астма. Если у пациента выявляют положительные кожные пробы или специфические IgE-антитела к аллергенам, с которыми в повседневной жизни больные сталкиваются не так часто, при этом дозы аллергенов не такие низкие, как вызывающие атопические заболевания, и их проникновение в организм происходит не через слизистые оболочки, то такие заболевания к атопии не относятся. Типичными примерами такой IgE-опосредованной, но не атопической патологии, является аллергия на ужаление перепончатокрылых и большинство случаев лекарственной аллергии. Таким образом, в современной классификации впервые разделены атопические и неатопические IgE-опосредованные заболевания, и это разделение носит доказанную патогенетическую основу. Это разделение необходимо для реальной клинической практики, так как предполагает разработку комплекса профилактических мероприятий, прежде всего, первичной профилактики атопических заболеваний среди детей с наследственной предрасположенностью. Еще предстоит выяснить, с какого момента следует проводить профилактику — с планирования беременности с учетом сезона цветения аллергенных растений в семье, где родители страдают поллинозом, или с периода беременности, ограничивая контакт с определенными аллергенными продуктами, либо речь должна идти о периоде после рождения. Имеющиеся на сегодня данные в этом направлении весьма противоречивы, что послужило основанием для создания iPAC (international Pediatric Allergy and Asthma Consortium) [3], одной из основных задач которого является проведение исследований, конечной целью которых будет получение уже в ближайшее время доказательной базы для создания эффективной системы первичной профилактики аллергии.
К не-IgE-опосредованной аллергии относится сывороточная болезнь, связанная с продукцией определенных изотипов IgG, а также аллергический альвеолит, развивающийся при хронической ингаляции пыли, содержащей высокие концентрации антигенов некоторых грибов («легкое фермера») и белков птичьего помета (легкое голубевода).
Классификация аллергических заболеваний. Классификация отдельных нозологий унифицирована в соответствии с классификацией аллергических реакций. Так, бронхиальная астма, индуцированная аллергическими механизмами, определяется как аллергическая бронхиальная астма, при доказанной роли IgE-антител — IgE-опосредованная аллергическая астма (рис. 2).
Рис. 2. Классификация бронхиальной астмы
Ринит, проявляющийся симптомами зуда, ринореи и заложенности носа, вызванный IgE-опосредованной гиперчувствительностью, называют аллергическим ринитом, который, в соответствии с предложенной ВОЗ инициативой ARIA (Аллергическийц Ринит и его Влияние на Астму), подразделяют на персистирующий и интермиттирующий, легкого или среднетяжелого/тяжелого течения [4].
Аналогично выделяют и аллергический, и неаллергический конъюнктивит, а также аллергическую и неаллергическую крапивницу.
Более сложна предлагаемая классификация дерматитов (рис. 3).
Рис. 3. Классификация дерматита
Предложенный ранее термин «синдром атопического дерматита/экземы (AEDS)» предложено заменить на экзему. У детей и молодых людей с атопической конституцией, где в качестве причины воспаления доминируют IgE-антитела, заболевание определяют как атопическую экзему.
При этом подчеркивается, что диагноз атопической экземы можно ставить лишь в случаях IgE-опосредованной сенсибилизации, подтвержденной кожными пробами или определением IgE-антител к аллергенам. Во всех остальных случаях ставят диагноз неатопической экземы. Дифференциальная диагностика между этими двумя вариантами экземы имеет в том числе и важное прогностическое значение: у детей с атопической экземой возможность развития бронхиальной астмы в подростковом возрасте существенно выше, чем у больных неатопической экземой.
Воздействие низкомолекулярных химических веществ или раздражителей, вызывающих местный воспалительный процесс в коже, приводит к развитию контактного дерматита. В тех случаях, когда это воспаление вызвано сенсибилизированными Тн1-лимфоцитами, заболевание называют аллергическим контактным дерматитом.
Термин «пищевая аллергия» используют в случаях, когда доказаны иммунологические механизмы непереносимости пищевых продуктов. В настоящее время получены убедительные доказательства того, что выявление IgG-антител к пищевым продуктам не имеют клинического значения, представляя собой свидетельство употребления этого продукта в пищу ранее. Все остальные реакции на пищевые продукты, не связанные с иммунологическими механизмами, называют неаллергической пищевой гиперчувствительностью.
Диагноз лекарственная аллергия ставят только в случаях, когда подтверждены иммунологические (антитело- или клеточно-опосредованные) механизмы. IgE-опосредованная лекарственная аллергия составляет лишь небольшую часть из всех случаев лекарственной непереносимости.
Подтвердить иммунологическую природу лекарственной аллергии достаточно сложно, так как в большинстве случаев фармакологические препараты представляют собой низкомолекулярные вещества, обладающие свойствами гаптенов, но неполноценных антигенов. Кроме того, подавляющее большинство лекарственных препаратов в организме подвергаются метаболизму с образованием новых соединений, и в ряде случаев сенсибилизация развивается именно к метаболитам, а не самому лекарственному препарату. Авторы предлагаемой классификации указывают, что невыраженный (менее 3 мм в диаметре) результат прик-теста, или положительный тест высвобождения гистамина из базофилов с высокой (более 1 мг/мл) концентрацией лекарственного препарата, равно как и обнаружение IgG-антител и положительный тест стимуляции лимфоцитов, пусть даже и с низкими концентрациями антигена, не могут служить основанием для подтверждения иммунопатологических механизмов.
Эти положения относительно иммунологических показателей при пищевой и лекарственной аллергии имеют важное практическое значение, особенно актуальное в связи с позицией активно растущих в последнее время в количественном отношении диагностических лабораторий, на коммерческой основе штампующих анализы по определению IgG-антител к пищевым продуктам и другие, не имеющие отношения к реальной аллергологии анализы. Официальная позиция Европейской Академии аллергии и клинической иммунологии по этому поводу гласит: выявление IgG4-антител к пище не указывают на (надвигающуюся) пищевую аллергию или непереносимость. Исходя из этого, определение IgG4-антител к пищевым продуктам рассматривается как неподходящий метод для лабораторного определения пищевой аллергии или непереносимости, и не должно использоваться при связанных с пищевыми продуктами заболеваниях [5]. И если в случае «положительного» теста на пищевой аллерген мнимый больной исключит его из своего рациона, то существенного вреда его здоровью это не нанесет. Однако «отрицательный» результат теста с пищевым продуктом с его последующим назначением больному, страдающему пищевой аллергией, может иметь трагические последствия.
Таким образом, предлагаемая новая классификация аллергии отражает современный уровень знаний о патогенезе заболеваний, и направлена на совершенствование диагностики и лечения больных с аллергической патологией.
Р. С. Фассахов
Казанский НИИ эпидемиологии и микробиологии Роспотребнадзора
Казанская государственная медицинская академия
Фассахов Рустэм Салахович — доктор медицинских наук, профессор, директор Казанского НИИ эпидемиологии и микробиологии, заведующий кафедрой аллергологии и клинической иммунологии КГМА.
Литература:
1. Johansson S. G. O., Hourihane J. O’B, Busquet J. et al. A revised nomenclature for allergy. An EAACI position statement from EAACI nomenclature task force. Allergy 2001; 56: 813-824.
2. Johansson S. G. O., Bieber N., Dahl R.et al. Revised nomenclature for allergy for global use: Report of the nomenclature review committee of the World Allergy Organisation, October 2003. Journal of Allergy and Clinical Immunology 2004; 113: 832-836.
3. P. Engelman, U. Herz, P. Holt, et al. New vision for basic research and primary prevention of pediatric allergy: an iPAC summary and future trends. Pediatric Allergy and Immunology 2008; 19: 4-16.
4. Alergic rhinitis and its impact on asthma (Aria) 2008 Update. Allergy 2008; v.63: 7-159.
5. Stapel S., Asero R., Ballmer-Weber B. et al. Testng for IgG4 against food is not recommended as a diagnostic tool: EAACI Task Force Report. Allergy 2008; 63: 7: 793-796
Source: pmarchive.ru
Читайте также
Вид:


Источник