От чего может возникнуть пищевая аллергия


Пищевая аллергия – это одно из наиболее распространенных аллергических состояний, обусловленное непереносимостью соединений в составе некоторых продуктов питания. Проявления заболевания разнообразны: кожные симптомы (высыпания, зуд, крапивница), нарушения функции ЖКТ (диспепсические расстройства), иногда возможны системные анафилактические реакции. Диагностика производится посредством постановки кожных аллергологических проб, изучения анамнеза и пищевого дневника больного, выполнения лабораторных анализов. Лечение заключается в элиминации провоцирующих продуктов из рациона пациента, назначении антигистаминных средств, в редких случаях – десенсибилизирующей иммунотерапии.
Общие сведения
Пищевая аллергия является самой частой аллергопатологией, что обусловлено значительным разнообразием веществ, входящих в состав продуктов питания человека. Примерно половина больных – дети в возрасте до 12 лет, у старших лиц распространенность заболевания снижается. Более частое возникновение болезни у детей объясняется контактами с новыми для организма антигенами и повышенной реактивностью в данный период жизни. В дальнейшем на большинство соединений пищи вырабатывается иммунологическая толерантность, и проявления аллергии встречаются намного реже. Существует генетическая предрасположенность к развитию данного состояния, имеющая полигенный характер. В отдельных случаях непереносимость определенных продуктов сохраняется всю жизнь и может осложняться перекрестными реакциями и иными аллергическими состояниями (к примеру, бронхиальной астмой).
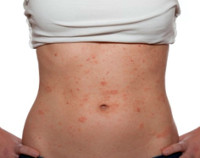
Пищевая аллергия
Причины
Большая часть случаев заболевания обусловлена гиперчувствительностью первого типа, опосредованной выделением IgE и активацией тканевых базофилов. Непосредственной причиной патологии является попадание в желудочно-кишечный тракт белковых соединений, которые распознаются иммунитетом и запускают его аномальный ответ. Выявлено огромное количество предрасполагающих к пищевой аллергии состояний и особенностей организма, часть которых характерна только для детей. Это является еще одной причиной частого развития аллергической реакции в детской популяции. Среди наиболее распространенных факторов, способствующих возникновению пищевой непереносимости, выделяют:
- Особенности аллергена. Гиперреактивность чаще вызывают антигены пищи, обладающие высокой иммуногенностью и способные без деградации преодолевать барьеры пищеварительной системы (в частности, агрессивную среду желудка). Большая часть из них содержится в коровьем молоке, рыбе, белке яиц, злаках, некоторых фруктах (клубника, цитрусовые) и орехах. Порядка 80% всех случаев заболевания обусловлено гиперчувствительностью к данным продуктам.
- Генетические факторы. Развитие непереносимости может быть обусловлено наследственными и генетическими свойствами организма. Они могут проявляться повышенным уровнем реактивности, аномальной активностью иммунитета и другими состояниями, облегчающими развитие аллергических реакций.
- Возрастные особенности ЖКТ. Возникновению аллергии на продукты способствуют наблюдаемая у детей высокая проницаемость стенок желудочно-кишечного тракта, низкая кислотность желудочного сока, нарушения состава микрофлоры кишечника. Эти условия облегчают контакт аллергена с иммунокомпетентными клетками, запускающими аллергический процесс.
На вероятность возникновения заболевания также влияет количество попавшего внутрь организма аллергена, характер кулинарной обработки продуктов, содержащих в себе провоцирующие вещества. Непереносимость продуктов может быть следствием перекрестной аллергии на пыльцу растений или бытовую пыль. Сенсибилизацию организма при этом вызывают антигены, переносимые по воздуху, но реакцию могут инициировать и продукты питания, имеющие схожие соединения в своем составе.
Патогенез
В процессе развития пищевой аллергии первоначально возникает сенсибилизация организма – она происходит при первом контакте с аллергеном. Последний распознается клетками иммунитета, которые через ряд промежуточных реакций вызывают образование иммуноглобулинов класса Е, специфичных к данному белковому соединению. Антитела такого типа обладают свойством адсорбироваться на поверхности тканевых базофилов, оставаясь там длительное время. При повторном поступлении провоцирующего антигена он связывается с IgE, которые активируют тучные клетки, вызывая их дегрануляцию с выходом гистамина. Этот биогенный амин обуславливает расширение кровеносных сосудов, отек тканей, раздражение нервных окончаний – данные изменения проявляются кожным зудом, крапивницей, диспепсическими расстройствами.
Особенностью аллергии к пищевым компонентам в младенческом возрасте является исключение этапа сенсибилизации из патогенетической цепи заболевания. Антитела против аллергена попадают в организм ребенка трансплацентарно или с грудным молоком от матери, которая страдает от непереносимости некоторых продуктов. По этой причине женщинам с аллергией особенно важно контролировать свое питание в период беременности и кормления грудью – в противном случае существует риск развития патологии у младенца. Но длительность такого состояния у детей незначительна – материнские антитела полностью элиминируются из организма через несколько недель после прекращения естественного вскармливания.
Симптомы пищевой аллергии
Клиническая картина патологии довольно разнообразна, статистически чаще регистрируются кожные симптомы, возникающие в течение 2-х часов после приема пищи. Развивается зуд, высыпания различной локализации, обычно эритематозного характера. Часть пациентов жалуется на крапивницу и иные отечные явления на поверхности кожи. В зависимости от тяжести аллергии и характера провоцирующего вещества эти симптомы могут сохраняться на протяжении нескольких часов или дней. После этого, при условии отсутствия контактов с аллергеном, кожные проявления обычно полностью и бесследно исчезают. При продолжении употребления опасного продукта аллергическая реакция регистрируется вновь, причем каждый новый эпизод характеризуется все более выраженными и тяжелыми симптомами.
Пищевая аллергия может проявляться нарушениями ЖКТ в первые часы после употребления аллергенных продуктов. Больные жалуются на боли в животе, тошноту, иногда рвоту и диарею. При особенно высокой аллергической готовности организма данные симптомы способны развиваться уже в момент приема пищи. Диспепсия сопровождается отеком слизистых оболочек полости рта, губ, поверхности языка. Иногда такой аллергический процесс приводит к заложенности носа, слезотечению, конъюнктивиту, что создает ложную картину поллиноза или непереносимости бытовой пыли.
Отдельные продукты питания (арахис, некоторые виды рыб, клубника) содержат аллергены, вызывающие сильные системные реакции – ангионевротический отек и анафилактический шок, сопровождающиеся спазмом гортани и падением артериального давления. У больных бронхиальной астмой гиперчувствительность к компонентам пищи может спровоцировать развитие приступа по механизму перекрестной аллергии. Ряд больных отмечает появление головных болей, повышенной утомляемости и слабости после употребления блюд с провоцирующими продуктами.
Осложнения
Наиболее тяжелым осложнением пищевой аллергии является анафилактический шок, вызванный массированной дегрануляцией базофилов и выделением большого количества гистамина. Он возникает при предрасположенности к непереносимости определенных продуктов или при длительном игнорировании проявлений заболевания. Продолжающееся поступление аллергена в организм приводит к постепенному нарастанию симптомов и в конечном итоге провоцирует развитие шока. Если аллергия сопровождается рвотой или диареей, то длительный контакт с антигеном может приводить к электролитным нарушениям. Среди других осложнений можно выделить возникновение перекрестной непереносимости антигенов цветочной пыльцы или бытовой пыли, инфицирование кожи в результате расчесов и повреждений.
Диагностика
Определение пищевой аллергии производится аллергологом-иммунологом, при этом важен тесный и доверительный контакт врача с пациентом или его родителями (при развитии патологии у детей). Для диагностики заболевания используют данные анамнеза, результаты лабораторных и иммунологических исследований, а также провокационных тестов. Последние следует использовать только в случае относительно низкой реактивности организма и легкости проявлений аллергии. При наличии риска системных реакций (отека Квинке или анафилактического шока) проведение исследований, предусматривающих контакт пациента с аллергеном, запрещено. Подтверждение диагноза и определение провоцирующего продукта проводят по следующему алгоритму:
- Осмотр и сбор анамнеза. Осматриваются кожные покровы больного для определения характера и выраженности высыпаний, в спорных случаях может потребоваться консультация дерматолога. Анализируется пищевой анамнез: выясняется, какие продукты употреблялись в последние дни и в каком количестве. На основе этого ограничивается круг возможных аллергенов, что облегчает дальнейшие исследования.
- Лабораторные анализы. В общем анализе крови незначительная эозинофилия определяется лишь при сильных либо неоднократных эпизодах аллергии. По показаниям микроскопическому исследованию подвергают смывы носоглотки, мазки-отпечатки с конъюнктивы – в них также обнаруживаются эозинофилы. Биохимическое исследование крови выявляет высокий уровень иммуноглобулинов классов E и G.
- Кожные аллергологические пробы. Для точного определения аллергена используют аппликационные пробы или прик-тест. При этом на кожные покровы наносят эталоны антигенов, попавших под подозрение в ходе расспроса больного. Развитие покраснения и отека является положительной реакцией и указывает на наличие непереносимости аллергена.
- Иммунологические анализы. К ним относят твердофазный иммуноферментный тест (ELISA) и радиоаллергосорбентный тест (RAST). Их проводят для определения типа провоцирующего антигена при высокой реактивности организма, когда кожные пробы исключены. Эти анализы с высокой точностью определяют наличие специфических к аллергену IgE в крови больного
Дифференциальную диагностику пищевой аллергии следует проводить с иными заболеваниями аллергического характера (поллиноз, атопический дерматит) и кожными патологиями (экзема, инфекционные поражения). При развитии диспепсических расстройств необходимо исключить риск пищевой токсикоинфекции или других болезней пищеварительной системы. Иногда симптомы, схожие с проявлениями аллергии, могут возникать из-за употребления непривычных или экзотических блюд. Обычно данные состояния самопроизвольно исчезают за несколько часов и редко возникают повторно.
Лечение пищевой аллергии
Лечебные мероприятия в практической аллергологии включают три этапа: облегчение симптомов аллергии, ускорение элиминации аллергена и предотвращение последующих контактов с ним. При непереносимости незаменимых продуктов питания используется десенсибилизирующая иммунотерапия. Важно также учитывать риск перекрестных реакций, поэтому после выявления аллергена специалист может ограничить потребление сразу ряда блюд. Их исключение из рациона надежно гарантирует отсутствие новых эпизодов пищевой аллергии. Основные этапы лечения складываются из:
- Симптоматической терапии. Применяют антигистаминные средства в различных формах выпуска – в виде таблеток, сиропов (в педиатрической практике) и назальных спреев. В большинстве случаев однократного приема препаратов данной группы достаточно для полного устранения проявлений пищевой аллергии. При более тяжелом течении специалистом может быть назначено их курсовое применение.
- Элиминации аллергена из организма. Может обеспечиваться как назначением специальной гипоаллергенной диеты, так и фармакологическими методами. В случае недавнего (несколько часов) попадания провоцирующего продукта в ЖКТ эффективны энтеросорбенты – активированный уголь, полисорб. Они связывают антигены в просвете кишечника, не позволяя им проникать в системный кровоток. Если после проникновения аллергенов прошло несколько дней, или они поступали в организм на протяжении длительного времени, то их элиминация возможна только естественным путем. Несколько ускорить ее можно инфузионной терапией или назначением диуретиков.
- Аллерген-специфической иммунотерапии (АСИТ). Этот этап лечения возможен только после полноценной диагностики патологии и точного определения провоцирующего антигена. Назначается в случае, если перечень запрещенных продуктов слишком обширен, или в него попадают незаменимые компоненты пищи. АСИТ заключается во введении постепенно повышающихся дозировок аллергена с целью выработки иммунологической толерантности к нему.
Прогноз и профилактика
Прогноз пищевой аллергии благоприятный, особенно при развитии состояния в детском возрасте – по мере роста ребенка непереносимость продуктов постепенно исчезает и практически не проявляется в дальнейшем. В случае наличия тяжелых реакций на арахис, морепродукты и некоторые фрукты довольно часто пациентам приходится пожизненно отказываться от их употребления. Кроме того, им рекомендуется иметь при себе средства для первой помощи при анафилактическом шоке (например, специальный шприц-ручку с адреналином). Профилактика сводится к ограничению использования продуктов высокого аллергического риска в детском питании и при беременности, а при наличии реакций – к их полному изъятию из рациона.
Источник
На чтение 9 мин. Просмотров 3k. Опубликовано 18.11.2019
Пищевая аллергия опасный недуг и он известен со времён глубокой древности. Непереносимость некоторых пищевых продуктов, которые приводят к желудочным расстройствам и крапивнице, описал ещё Гиппократ.
Необычную, повышенную чувствительность организма к тем или иным продуктам питания называют пищевой аллергией.
Пищевая аллергия – знакомимся ближе
В настоящее время врачи отмечают тенденцию роста любых аллергических заболеваний и пищевой аллергии в частности.
В причинах этого явления разобраться сложно. Одной из них является необдуманное и неосторожное введение химических веществ в сельское хозяйство. Химические вещества активно используются и в производстве продуктов питания.
Не стоит забывать и о наследственной предрасположенности человека к тем или иным продуктам.
У детей аллергические заболевания встречаются гораздо чаще, если вскармливание было искусственным.
Непереносимость продуктов
 Фото: Яндекс.Картинки
Фото: Яндекс.Картинки
Непереносимость того или иного продукта может возникать в результате отрицательной психологической настроенности. Примеров этому множество.
Например, человек настроен отрицательно к какому-либо продукту (варёный лук, мясо, масло, манная каша). Негативный настрой будет сохраняться лишь в том случае, если человек предупреждён, что будет на обед. Если блюдо приготовить так, что нелюбимый продукт будет умело завуалирован, никакой аллергической реакции не последует.
Отрицательные реакции организма также возникают из-за фармакологической активности продуктов. Самые яркие примеры: из-за значительной концентрации кофеина в крепком чае или кофе происходит стимуляция нервной системы, нарушается сон и повышается раздражительность.
Некоторые сорта сыра, например, рокфор или камамбер, содержат большое количество тирамина. Поэтому вполне вероятно, что после употребления этих продуктов может развиться мигрень или крапивница.
Почему возникает пищевая аллергия
Аллергия коварна и далеко не каждая непереносимость того или иного продукта имеет аллергический характер. Даже опытный врач порой затрудняется поставить точный диагноз. Пищевая аллергия имеет пёструю симптоматику и порой её бывает сложно отличить от простой непереносимости продуктов.
У специалистов в вопросе аллергических реакций существует несколько мнений по поводу пищевой аллергии.
Иммунологи считают, что к пищевой аллергии относятся только те случаи, которые обусловлены повышенной иммунологической чувствительностью.
Диетологи и терапевты считают, что пищевая аллергия может проявляться любой побочной реакцией организма на продукты питания. Даже если эта реакция организма никак не связана с иммунными механизмами.
Побочные реакции организма могут быть спровоцированы дефицитом в организме ферментов, которые участвуют в переваривании и всасывании пищевых веществ. Хронические и острые заболевания желудка, кишечника, печени, желчного пузыря и поджелудочной железы также могут провоцировать пищевую аллергию.
В любом случае диагностировать пищевую аллергию может только врач, после тщательного клинического обследования. Независимо от того, пищевая аллергия у пациента или непереносимость продуктов, рекомендации в лечении сходные: следить за рационом, а при недомоганиях проводить анализ своего меню, чтобы помочь врачу в диагностике заболевания.
Симптомы пищевой аллергии
У пищевой аллергии обширная симптоматика. Первым на аллерген откликается желудочно-кишечный тракт, именно туда проникает чужеродное вещество. Аллергическая реакция может развиваться очень стремительно.
При аллергии на орехи рвота и внезапный понос могут возникнуть через несколько минут после приёма пищи. А другие симптомы: лихорадка, крапивница, отёк присоединяются позже.
Реакция на пищевой аллерген может оказаться и замедленной. Всё зависит от индивидуальных особенностей организма.
Возможные реакции организма
❀ Тошнота
❀ Рвота
❀ Дискомфорт в области живота
❀ Расстройства кишечника
❀ Острый насморк
❀ Приступы чихания
❀ Затруднённое дыхание
❀ Мигрень
❀ Бронхиальная астма
На пищевую аллергию сильно реагирует кожный покров:
❀ Возникает покраснение кожи
❀ Появляется зуд
❀ Появляются обильные высыпания на коже в виде крапивницы
❀ Появляются отёки
Рацион при аллергии на продукты
Любые продукты способны вызывать нежелательную реакцию и стать причиной пищевой аллергии.
Продукты питания вызывают аллергию намного чаще, чем диагностируются врачами. Дело в том, за медицинской помощью обращаются не всегда и не сразу. Если вы заподозрили признаки повторяющейся пищевой аллергии, нужно завести диетический дневник.
В этот дневник необходимо записывать всё, что было съедено за день. Необходимо также отмечать количество съеденных продуктов, способы кулинарной обработки блюд.
Нужно фиксировать в дневнике характер и время проявления признаков аллергии (кожный зуд, покраснения кожи, тошнота и так далее). Подробный дневник нужно вести хотя бы две недели, он очень пригодится врачу для определения и выявления аллергена.
Продукты, которые вызываю аллергию
 Фото: Яндекс.Картинки
Фото: Яндекс.Картинки
Есть продукты, которые можно назвать относительно безопасными, потому что аллергическая реакция на них большая редкость. Чаще всего вызывают пищевую аллергию яйца, молоко, рыба, земляника, яблоки, цитрусовые, орехи. У этих продуктов питания высокая аллергическая потенция.
✔ Коровье молоко может стать причиной пищевой аллергии. Особенно подвержены аллергическим реакциям маленькие дети. С возрастом чувствительность к молоку уменьшается. Кипячёное молоко редко даёт аллергическую реакцию.
✔ Куриные яйца довольно часто дают аллергическую реакцию. Организм бывает настолько чувствителен к яйцам, что печенье или булочка, в тесто которых было внесено яйцо могут дать яркую картину пищевой реакции.
Куриный белок вызывает более сильные реакции организма, чем желток. Протеины белка и желтка содержат разные аллергены.
Куриные яйца, сваренные вкрутую и омлет, вызывают пищевую аллергию реже, чем яйца всмятку.
✔ Любая рыба может вызывать аллергию. Удивительный факт в этом, что пищевая аллергия на рыбу чаще встречается у жителей приморских и прибрежных районов, где рыба является одним из основных продуктов питания. Встречаются больные с высокой чувствительностью к рыбному аллергену: они не переносят ни морскую, ни речную рыбу. У некоторых людей приступы удушья возникают даже от рыбного запаха.
Аллергия на морскую рыбу встречается чаще. Возможно возникновение аллергических реакций на определённый вид рыбы, либо на рыбную икру, креветки, крабы.
✔ Мясо, несмотря на высокое содержание белка, реже вызывает аллергию. Белковый состав мяса заметно отличается, поэтому при аллергии на говядину, может не быть такой же реакции на мясо птицы или свинину.
✔ Потенциальные аллергены овощи, фрукты и ягоды. Самые активные помидоры, горох, лук, дыня, персики, апельсины, мандарины, лимоны, земляника, малина, ежевика, чёрная смородина.
✔ Орехи одни из самых сильных аллергенов. Зачастую пищевая аллергия может быть избирательной, то есть возникать на один какой-либо вид орехов, например, фундук. Чувствительность к аллергену может быть такой сильной, то достаточно следов ореха в торте или шоколаде и резкая реакция гарантирована.
Лечение пищевой аллергии
Лечение пищевой аллергии состоит в том, что из рациона исключается продукт, который вызывает аллергическую реакцию. В этом непростом деле отлично помогает дневник питания, который ведёт аллергик.
Наблюдения, которые достоверно определяют продукт-аллерген, необходимо подтверждать дважды. Некоторые диетологи рекомендуют проводить подобные подтверждения трижды.
Диету, из которой исключают предполагаемую причину возникновения аллергической реакции называют элиминационной.
Элиминационная диета – специальная программа питания которую разрабатывают с целью очистить организм от продуктов и химических веществ, вызывающих аллергическую реакцию или повышенную чувствительность. Eliminare на латыни означает изгонять.
При разработке этой диеты из лечебного рациона исключают абсолютно все блюда, в которые продукт-аллерген входит в качестве составляющей части.
Например, пищевая аллергия на яйца исключает из рациона блюда даже с малым содержанием белков или желтков. Запрещены салаты, заправленные майонезом, кремы и соусы с добавлением яйца, булочки, запеканки – всё, что имеет в своём составе яйца или яичный порошок.
Пищевая аллергия на молоко требует соблюдения безмолочной диеты. Из рациона исключаются не только молочные продукты, но и сливочное масло, сыр, мороженое, молочные соусы, печенье, торты, пирожные, пироги, конфеты, шоколад. То есть необходимо исключить всё, что приготовлено с применением молока.
Возможные трудности в лечении
 Фото: Яндекс.Картинки
Фото: Яндекс.Картинки
Соблюдение любой диеты – это уже трудность. Так всего хочется, особенно тогда, когда этого нельзя ни в каком виде. Очень легко отказаться от продуктов малораспространённых или не играющих особой роли в питании. Например, клубники, шоколада, креветок и так далее…
Сложности возникают тогда, когда под запрет попадают распространённые продукты: яйца, молоко, мясо. Замена одного продукта не всегда срабатывает, приходится полностью исключать подобные продукты из рациона на 2–3 недели.
Соблюдение диеты требует адекватную замену продуктов, рацион должен оставаться полным. Если приходится отказываться от молока и яиц, в повседневное меню нужно включать чуть больше мясных и рыбных блюд.
Пищевая аллергия коварная, сугубо индивидуальная штука, советов на все случаи дать просто невозможно. Важно помнить, что сбои в работе пищеварительной системы могут маскироваться под признаки пищевой аллергии.
Диагноз: пищевая аллергия может поставить только врач после проведения соответствующего обследования.
Практические рекомендации для страдающих пищевой аллергией
✔ Не перекармливайте детей и не передайте сами. Бездумное употребление продуктов с высокой аллергенной потенцией чаще всего вызывает нежелательную реакцию. Желудочно-кишечный тракт не в силах справляться с переработкой избытка продуктов.
✔ Избыток легко всасываемых углеводов, таких как, мёд, сахар, конфеты создают благодатную почву для развития пищевой аллергии.
✔ Анализируйте то, какие продукты вы едите охотно, а от каких непроизвольно избегаете. Эта неосознанная реакция может подсказать, что является пищевым аллергеном. Не заставляйте себя есть то, что вам не нравится только потому, что это полезно. Не пытайтесь насильно кормить ребёнка, за отвращением к продукту может скрываться пищевая аллергия.
✔ Пищевая аллергия на молочные продукты нередко проявляется только на определённый вид молока, например, козье. Цельное молоко вызывает аллергические реакции гораздо чаще, чем сгущённое, концентрированное или порошковое. Аллергическая реакция возможна лишь на пенку кипячёного молока.
✔ Аллергенная активность варёных овощей или фруктов снижается. Варёная морковь реже вызывает аллергию, нежели сырая. При аллергии на свежие яблоки рекомендуется заменить их на печёные или компот. Нередко только яблочная кожура является носителем аллергенных свойств, поэтому нужно посмотреть, какая будет реакция организма, если употреблять яблоки без кожуры.
В заключении рассказа хочется внести маленькую ложечку оптимизма: пищевая аллергия на молоко, яйца, фрукты и ягоды может со временем самоизлечиться. Таких оптимистичных прогнозов насчёт рыбы и орехов, к большому сожалению, мы дать не можем. На рыбу и орехи аллергическая реакция очень стойкая.
Те, кто читают Greenapteka.ru регулярно, не раз слышали о том, что приём алкоголя во время лечения какой-либо болезни не самое лучшее решение. То же самое касается и пищевой аллергии – даже минимальное количество принятого алкоголя только усиливает проявления аллергической реакции.
Была ли эта статья полезной?

Задать вопрос эксперту
Прочитали статью, но остались вопросы? Спросите нас! Мы постараемся Вам помочь!
ЗАДАТЬ ВОПРОС
Источник


