Перекрестная аллергия на местные анестетики

Достаточно часто пациентам с любыми проявлениями побочных реакций на введение местноанестезирующих средств стоматологи или другие врачи рекомендуют исключить применение всех «-каинов», вследствие чего предпочитают в дальнейшем назначать потенциально более опасный общий наркоз.
Классификация анестетиков
Местноанестезирующие вещества в зависимости от химического строения подразделяют на две группы (табл. 1): производные эфиров бензойной кислоты (Ester-тип) и прочие (Amide-тип).
Таблица 1
Препараты, применяемые при местной анестезии
Группы местных анестетиков | |
I группа: Ester-тип | II группа: Amide-тип |
Прокаин (новокаина гидрохлорид) Тетракаин (дикаин) Бензокаин (анестезин) Бутетамин Хлоропрокаин Циклометикаин Проксиметакаин Бенкаин Оксетакаин | Лидокаин (ксикаин, ксилокаин, лигнокаин) Тримекаин (мезокаин) Прилокаин (цитанест) Мепивакаин (карбокаин, скандонест, мепикатон) Бупивакаин (маркаин) Левобупивакаин Ропивакаин (наропин) Этидокаин (дуранест) Артикаин (ультракаин) Пиромекаин (бумекаин) Цинхокаин (совкаин) Диклонин Прамокаин Убистезин и др. |
На самом деле большинство побочных реакций на местные анестетики связано не с истинными аллергическими реакциями, а вегетососудистыми расстройствами, токсическими и истерическими реакциями, а также побочным действием входящих в состав некоторых анестетиков добавок.
Истинный уровень аллергических реакций на местные анестетики неизвестен. Некоторыми авторами они описываются как редкие события, и их уровень составляет меньше чем 1% всех неблагоприятных реакций при применении местных анестетиков.
Классификация осложнений, связанных с приемом местных анестетиков:
1) Токсическое действие – судороги, гипотензия, остановка дыхания и циркуляторный коллапс, сонливость, мышечные фасцикуляции, желудочковые аритмии, фибрилляции и др.
Токсические реакции встречаются наиболее часто. Системные токсические эффекты являются следствием абсорбции или внутривенных инъекций местного анестетика в системное кровообращение. Кардиотоксичность и нейротоксичность местных анестетиков прямо связаны с концентрацией этих препаратов в плазме. Токсическая пороговая концентрация может быть превышена в результате случайной внутрисосудистой инъекции, передозировки или в результате продлённой инфузии препарата.
2) Псевдоаллергические реакции (ПАР).
Чаще встречаются у женщин от 40 до 80 лет, особенно с сопутствующими хроническими заболеваниями желудочно-кишечного тракта, гепатобилиарной системы, почек и нейроэндокринной системы.
Клинические симптомы ПАР разнообразны и соответствуют клинике истинных аллергических реакций, хотя механизмы развития отличаются от последних.
Наиболее тяжелыми являются: анафилактоидный шок, кожные проявления (токсикодермии, сыпи, дерматиты), вегетососудистые реакции.
3) Действие на центральную нервную систему (возбуждающее либо успокаивающее): нервозность, чувство страха, эйфория, спутанность сознания, головокружение, сонливость, туманное зрение или раздвоение в глазах, повышение или понижение температуры, ступор, подергивания, тремор, конвульсии, потеря сознания, угнетение и остановка дыхания.
Проявления возбуждения могут быть кратковременными или не встречаться совсем, тогда как первым проявлением интоксикации может быть сонливость, переходящая в бессознательное состояние, и остановку дыхания.
4) Действие на сердечно-сосудистую систему (обычно угнетающее): брадикардия (урежение частоты сердечных сокращений), гипотензия, сердечно-сосудистый коллапс, который может привести к остановке сердца.
Симптомы угнетения сердечно-сосудистой функции могут обычно появляться вследствие вазовагальной реакции, особенно если пациент находится в вертикальном положении. Реже они могут следовать из прямого эффекта лекарственного средства.
5) Местные реакции – отек и воспаление в месте инъекции, появление ишемических зон в месте введения (вплоть до развития тканевого некроза – при случайном внутрисосудистом введении); повреждение нерва (вплоть до развития паралича) – возникает только при нарушении техники инъекции.
6) Побочное действие, обусловленное измененной чувствительностью к местным анестетикам.
7) Идиосинкразия (пониженная чувствительность).
8) Истинная аллергия – гиперемия и зуд кожи, конъюнктивит, ринит, отек Квинке различной степени выраженности (включая отек верхней и/или нижней губы и/или щек, голосовой щели с затруднением акта глотания, крапивницу, затруднение дыхания), анафилактический шок.
Перекрестные аллергические реакции между анестетиками:
• Среди местных анестетиков I группы часто отмечаются внутригрупповые перекрестные аллергические реакции. В этом случае назначаются препараты из второй группы. Исключения: лидокаин – новокаин; лидокаин – бензокаин.
• Между препаратами II группы обладающими сходной структурой (лидокаин, прилокаин и мепивакаин) они также возможны.
• До недавнего времени считалось, что при непереносимости местных анестетиков I группы можно использовать препараты II группы из-за отсутствия межгрупповых перекрестных реакций. Однако имеются сообщения о возможности развития аллергических, в том числе анафилактических реакций, на лидокаин (ксикаин) при непереносимости новокаина, а также на бензокаин (анестезин) при непереносимости лидокаина.
Следует иметь в виду, что многие побочные эффекты местных анестетиков, например, отек в месте введения, артериальная гипотония, тахикардия, коллапс, встречаются как при аллергических, так и при неаллергических реакциях на эти препараты.
Аллергические реакции при применении местных анестетиков чаще развиваются на добавки (бисульфит и парабензойная кислота и др.), входящие в их состав.
Добавки к анестетикам:
1) Вазоконстрикторы – добавляются для повышения эффективности местной анестезии, а также для замедления поступления анестетиков в ток крови.
Адреналин
Применяется чаще всего.
Относительно безопасным разведением адреналина является концентрация 1:200000, которая может быть обеспечена только в карпулированных препаратах.
Норадреналин
В качестве вазоконстриктора применяется реже.
Норадреналин, в отличие от адреналина, менее опасен у пациентов с сердечной патологией (ишемической болезнью сердца), но выше риск развития гипертонического криза при сопутствующей гипертонической болезни.
Применяют вместо адреналина при тиреотоксикозе и сахарном диабете. Противопоказан при глаукоме
Филипрессин (октапрессин)
Синтетический препарат, не оказывающий прямого действия на сердце. Эффект связан с прямым действием его на гладкую мускулатуру сосудов.
Противопоказан при беременности, т.к. может вызвать сокращения миометрия.
Нежелательные системные воздействия вазоконстрикторов:
• подъем артериального давления,
• тахикардия,
• нарушению ритма сердца,
• приступы стенокардии,
• централизация кровообращения,
• головная боль.
Группа риска при использовании вазоконстрикторов: пациенты с глаукомой, тиреотоксикозом, сахарным диабетом; больные, принимающие препараты раувольфин, тиреоидные гормоны, трициклические антидепрессанты, антидепрессанты – ингибиторы МАО.
2) Консерванты
Парабены (метилпарабен – метил-4-гидрооксибензонат, этилпарабен)
В качестве консервантов применяются эфиры парагидроксибензойной кислоты (парабены), которые обладают антибактериальным и противогрибковым действием.
Надо помнить, что парабены входят в состав различных косметических препаратов, кремов, зубных паст и могут провоцировать контактный дерматит, поэтому существует реальная опасность аллергии к местноанестезирующему препарату.
Парааминобензойная кислота (ПАБК), которая является метаболитом новокаина, имеет похожее строение с парабенами, что может вызвать перекрестные аллергические реакции.
Многие лекарственные препараты (сульфаниламиды, пероральные антидиабетические, фуросемид и др.) являются производными ПАБК. Поэтому нецелесообразно использование препаратов, содержащих парабен, использовать при лекарственной аллергии на перечисленные медикаменты.
Наличие или отсутствие парабенов в местноанестезирующем препарате указывается производителем.
Парабены могут вызывать сенсибилизацию организма, анафилактический шок.
3) Стабилизаторы
Сульфиты (дисульфит натрия или калия) применяются в качестве стабилизаторов вазоконстрикторов.
Аллергия к сульфитам наиболее часто встречается у пациентов с бронхиальной астмой (частота – около 5%), поэтому при лечении таких пациентов следует быть особенно осторожным.
Сульфиты вызывают отеки, крапивницы, бронхоспазм через ирритантные рецепторы, нервные и вагусные рефлексы.
Состав некоторых современных местных анестетиков:
• лидокаин (ксилокаин) в карпулах – содержит лидокаин, метилпарабен, хлорид натрия;
• ксилостезин F-форте в карпулах – содержит лидокаин, норадреналина гидрохлорид, безводный углекислый сульфит, углекислый хлорид;
• ксилокаин MPF – стерильный апирогенный раствор без метилпарабена (в карпулах);
• ксилокаин во флаконах – содержит метилпарабен;
• ксилокаин MPF с эпинефрином – стерильный апирогенный раствор содержит ксилокаин, эпинефрин, натрия метабисульфит, лимонную кислоту;
• мепивакаин (мепидонт, мевирин, мепивастезин, скан-дикаин, скандонест) – без добавления вазоконстрикторов, сульфитов, парабенов;
• ультракаин в карпулах – содержит артикаин, адреналин (0,006), дисульфит натрия, метилпарабен;
• ультракаин D-c форте – содержит артикаин, адреналин (0,012) и дисульфит натрия;
• септанест – содержит сульфиты, ЭДТА, парабенов не включает;
• убистезин, убистезин форте (на основе артикаина, не содержат парабенов, однако содержат в качестве консерванта сульфиты).
Диагностика (Г. Лолор младший и др., 2000 г.):
1. При подозрении на аллергию к местным анестетикам их стараются не применять. Однако отказаться от этих препаратов часто бывает невозможно, поскольку их замена общими анестетиками повышает риск осложнений. Кроме того, некоторые из местных анестетиков (лидокаин, прокаинамид) назначают при аритмиях, и их не всегда можно заменить другими препаратами. Во всех случаях необходимо сопоставлять риск осложнений, к которым может привести применение препарата, с отрицательными последствиями отказа от него.
2. Если предшествующие реакции (как аллергические, так и неаллергические) были тяжелыми, необходимо полностью отказаться от местных анестетиков.
3. На основании анамнеза сложно оценить риск аллергических реакций, поэтому если в прошлом применение местных анестетиков сопровождалось реакциями, проводят кожные и провокационные пробы.
4. Больному следует объяснить, с какой целью проводятся кожные и провокационные пробы, предупредить о возможных осложнениях и получить от него письменное согласие на исследование.
5. Хотя надежность кожных проб с местными анестетиками окончательно не установлена, подбор безопасного средства для местной анестезии рекомендуется начинать именно с них.
6. Местный анестетик, используемый для проведения кожных и провокационных проб, не должен вызывать перекрестных реакций с препаратом, который ранее вызвал аллергию. Если препарат, вызвавший аллергическую реакцию, неизвестен, для проведения проб выбирают местный анестетик из II группы.
7. Во избежание ложноотрицательных результатов препараты, используемые для проведения кожных проб, не должны содержать сосудосуживающих средств. Для проведения провокационных проб и лечения лучше применять препараты, в состав которых входят сосудосуживающие средства, так как они усиливают обезболивающее и ограничивают системное действие местных анестетиков, а аллергические реакции на эти средства или на сульфиты, добавляемые к ним для стабилизации, возникают редко.
8. Препараты местных анестетиков, используемые для кожных и провокационных проб, не должны содержать эфиры параоксибензойной кислоты (консерванты), поскольку она часто вызывает аллергические реакции.
9. При отрицательных пунктационной и внутрикожной пробах проводят провокационную пробу с местным анестетиком. Провокационные пробы проводят под наблюдением врача-аллерголога, имеющего опыт лечения тяжелых аллергических реакций.
10. Если провокационная проба с местным анестетиком отрицательна, риск побочных действий препарата минимален.
Использованная литература:
1. Зайков, С.В Проблема лекарственной аллергии в анестезиологии / С.В Зайков, Э.Н. Дмитриева // Рациональная фармакотерапия. – 2009. – № 3.
2. Лолор-младший, Г. Клиническая иммунология и аллергология / Г.Лолор-младший, Т.Фишер, Д.Адельман: пер. с англ., М., «Практика», 2000 г. – 850 с.
3. Мурзич, А.В. Лекарственная аллергия / А.В. Мурзич, М.А. Голубев, А.Д. Кручинин // Южно-Российский медицинский журнал. – 1999. – № 2-3.
4. Фесенко, В.С. Интоксикация местными анестетиками: старая опасность, современные мифы, новые препараты и «серебряная пуля» / В.С. Фесенко // Клинические вопросы. – 2008. – 4(17).
5. Allergy to local anaesthetics in dentistry. Myth or reality? / Por J.C.Baluga a et al. // Allergologia et Immunopathologia. – 2001. – Vol.30.
6. Eggleston, S.T. Understanding allergic reactions to local anesthetics / S.T. Eggleston, L.W. Lush // Ann. Pharmacother. – 1996. – V.30, №7-8. – Р.851-857.
7. Main principles of pathogenesis, diagnostics and prevention of drug allergy caused by local anaesthetics / B.V. Machavariani et al. // Georgian Med. News – 2009. – V.168. – Р.67-72.
8. Por D El-Qutob Allergic reaction caused by articaine / Por D El-Qutob a et al. // Immunopathologia. – 2002. – Vol.33.
9. Speca S.J. Allergic reactions to local anesthetic formulations / S.J. Speca, S.G. Boynes, M.A. Cuddy // Dent. Clin. North. Am. – 2010. – V.54, №4. – Р.655-664.
Источник
Автор статьи: Лазаренко Людмила Леонидовна, к.м.н., врач аллерголог-иммунолог высшей категории, член Европейской академии аллергологии и клинической иммунологии (ЕААСI)
Местные анестетики широко применяются к клинической практике – в стоматологии, в оперативной хирургии и гинекологии, косметологии, диагностических процедурах и т.д.
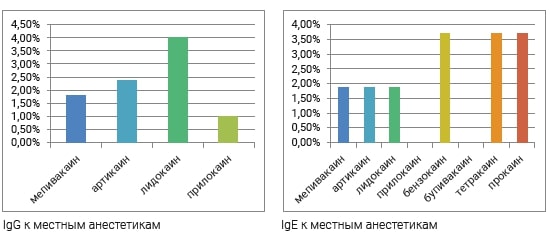
Существует множество мифов о высокой аллергенности местных анестетиков. Так, по данным Института Иммунологии ФМБА России 43 % пациентов заявляли об аллергии на местные анестетики, тогда как после обследования аллергия подтвердилась у 3% больных. Эти данные согласуются с результатами собственных исследований.
Побочные действия на местные анестетики подразделятся на различные группы:
Реакции, не связанные с локальным применением анестетиков:
Психомоторные реакции
Гипервентиляция
Вазовагальная синкопа
Эндогенная симпатическая стимуляция
Оперативная травма
Токсические реакции у нормальных людей
Эффекты на центральную нервную систему
Кардиоваскулярные эффекты
Локальные эффекты
Ответ у чувствительных пациентов:
Идиосинкразия
Аллергия
Прежде всего, определимся с терминами: лекарственная аллергия — это побочные реакции на лекарственные средства, которые относят к непредсказуемым, не зависящим от дозы, в основе которых лежат иммунные механизмы. По мнению экспертов Европейской Академии Аллергологии и Клинической иммунологии (EAACI) более предпочтительным является термин «лекарственная гиперчувствительность». Он является более емким и несет в себе понятия о различных вариантах непереносимости лекарств.
Таблица 1. Классификация местных анестетиков
Эфирная группа | Амидная группа |
Бензокаин (Новокаин, Анестезин) Прокаин (Новокаина гидрохлорид, Тетракаин) | Лидокаин (Ксикаин, Ксилокаин, Лигнокаин) Тримекаин (Мезокаин), Прилокаин (Цитанест), Мепивакаин (Карбокаин, Скандонест, Мепикатон) Бупивакаин (Маркаин), Левобувикаин, Ропивакаин (Наропин), Этидокаин (Дуранест), Артикаин (Ультракаин, Убистезин), Пиромекаин (Бумекаин), Цинхокаин (Совкаин), Диклонин, Прамокаин |
В зависимости от химического строения местные анестетики делятся на 2 группы- эфиры парааминобензойной кислоты – сложные эфиры (I группа): новокаин, анестезин, дикаин и препараты, имеющие другую структуру – амиды (II группа): лидокаин, прилокаин, бупивакаин, этидокаин, артикаин, тримекаин, мепивакаин. Среди местных анестетиков I группы часто встречаются перекрестные аллергические реакции. Результаты аппликационных проб свидетельствуют, что они возможны и между препаратами II группы – лидокаином, прилокаином и мепивакаином, обладающими сходной структурой.
Перекрестные реакции между препаратами I и II групп отсутствуют. Препараты II группы реже вызывают побочные эффекты.
Особого внимания заслуживают данные о наличии так называемой скрытой сенсибилизации в составе комплексных препаратов.
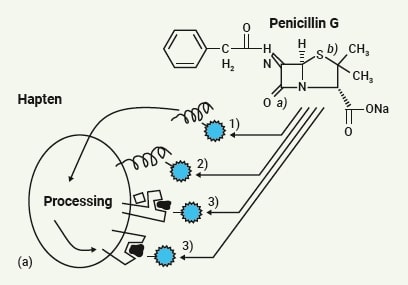
Препараты, содержащие новокаин: бензициллин-5 (бензатина бензилпенициллин + бензилпенициллин прокаина),  бензициллин-3 (бензатина бензилпенициллин + бензилпенициллин прокаина + бензилпенициллин), инокаин (капли глазные), офтакаин (oxybuprocaine), меновазин (бензокаин + прокаин + рацементол), сульфокаин, сульфокампокаин, сульфокамфокаин для инъекций 10 %, сульфопрокаин (прокаин + сульфокамфорная кислота), оттославин (борная кислота + прокаин), новоциндол (борная кислота + прокаин + цинка оксид).
бензициллин-3 (бензатина бензилпенициллин + бензилпенициллин прокаина + бензилпенициллин), инокаин (капли глазные), офтакаин (oxybuprocaine), меновазин (бензокаин + прокаин + рацементол), сульфокаин, сульфокампокаин, сульфокамфокаин для инъекций 10 %, сульфопрокаин (прокаин + сульфокамфорная кислота), оттославин (борная кислота + прокаин), новоциндол (борная кислота + прокаин + цинка оксид).
Препараты, содержащие лидокаин: ринза Лорсепт Анестетикс, стрепсилс плюс (амилметакрезол + дихлорбензиловый спирт + лидокаин), терафлю-ЛАР (бензоксония хлорид + лидокаин), лигентен (гентамицин + лидокаин + этилендецилоксикарбонилметиламмония дихлорид), ауробин (лидокаин + пантенол + преднизолон + триклозан), мазь гидрокортизон-Рихтер (гидрокортизон + лидокаин), дентинокс (лауромакрогол-600 + лидокаин + ромашки аптечной цветков экстракт), камистад (лидокаин + ромашки аптечной цветков настойка), анауран (лидокаин + неомицин + полимиксин-В), эмла (лидокаин + прилокаин), отипакс, отирелакс, фоликап (лидокаин + феназон), альфожил, каллагель, санагель, стомагель, анестезирующий крем с лидокаином и прилокаином EMLA.
Препараты, содержащие артикаин: артифин-здоровье-форте, септанест, убистезин, цитокартион, эрпикаин, ультракаин, альфакаин СП, брилокаин, септанест.
Таблица 2. Концентрация местных анестетиков, обычно не вызывающие на практике реакции при постановке кожных проб
Препарат | Прик-тесты | Внутрикожные тесты | |||
Максимальная концентрация и/или разведение | мг/мл | Разведение | мг/мл | Разведение | нг/мл |
Бупивакаин | 2,5 | Неразведенный | 2,5 | 1/10 | 250 |
Лидокаин | 10 | Неразведенный | 10 | 1/10 | 1000 |
Мепивакаин | 10 | Неразведенный | 10 | 1/10 | 1000 |
Ропивакаин | 2 | Неразведенный | 2 | 1/10 | 200 |
Механизм аллергических и неиммунных реакций на анастетики
Основной механизм действия местных анестетиков связывают с прямым влиянием на натриевые каналы нервных волокон и кардиомиоцитов. Изменения физико-химических свойств биологических мембран влияют также на различные мембранные белки — калиевые/кальциевые каналы, ацетилхолиновые и адренергические рецепторы; аденилатциклазу. Это объясняет широкий спектр не только основного фармакологического (обезболивающего) действия местных анестетиков, но и присущих им токсикологических свойств.
 Местные анестетики амидной группы биотрансформируются в печени, а инактивация эфирных анестетиков происходит с помощью эстераз плазмы непосредственно в кровяном русле посредством фермента псевдохолинэстеразы. Около 10% анестетиков обеих групп в неизмененном виде выводятся почками. Учитывая пути метаболизма, амидные анестетики следует с осторожностью применять у больных с заболеваниями печени; эфирные анестетики — при дефиците псевдохолинэстеразы плазмы, а при почечной патологии — все местные анестетики. Считается, что местные анестетики эфирной группы более аллергенны, чем амидной. Это связывают с парааминобензойной кислотой (ПАБК) или метилпарабеном. Кроме того, ПАБК является метаболитом новокаина. Поскольку очень многие лекарственные препараты (в том числе сульфаниламиды, пероральные антидиабетические, фуросемид и др.) являются производными ПАБК, при лекарственной аллергии на них нежелательно использование местных анестетиков, содержащих парабены (эфиры парагидроксибензойной кислоты), которые используют в качестве консервантов в связи с их антибактериальным и противогрибковым действием. Парабены входят в состав различных косметических и солнцезащитных средств, кремов, зубных паст и т.п., что вызывает скрытую сенсибилизацию организма.
Местные анестетики амидной группы биотрансформируются в печени, а инактивация эфирных анестетиков происходит с помощью эстераз плазмы непосредственно в кровяном русле посредством фермента псевдохолинэстеразы. Около 10% анестетиков обеих групп в неизмененном виде выводятся почками. Учитывая пути метаболизма, амидные анестетики следует с осторожностью применять у больных с заболеваниями печени; эфирные анестетики — при дефиците псевдохолинэстеразы плазмы, а при почечной патологии — все местные анестетики. Считается, что местные анестетики эфирной группы более аллергенны, чем амидной. Это связывают с парааминобензойной кислотой (ПАБК) или метилпарабеном. Кроме того, ПАБК является метаболитом новокаина. Поскольку очень многие лекарственные препараты (в том числе сульфаниламиды, пероральные антидиабетические, фуросемид и др.) являются производными ПАБК, при лекарственной аллергии на них нежелательно использование местных анестетиков, содержащих парабены (эфиры парагидроксибензойной кислоты), которые используют в качестве консервантов в связи с их антибактериальным и противогрибковым действием. Парабены входят в состав различных косметических и солнцезащитных средств, кремов, зубных паст и т.п., что вызывает скрытую сенсибилизацию организма.
Помимо парабенов, некоторые местные анестетики содержат динатриевую соль ЭДТА, сульфиты что может быть причиной аллергических реакций. Все эти наполнители используют с целью снижения окисления адреналина (эпинефрина). Практически все местные анестетики обладают вазодилатирующим действием, поэтому для пролонгации их действия добавляют адреналин. Исключение составляет ропивакаин — на длительность и интенсивность блокады, вызванной им, добавление эпинефрина не влияет. Адреналин уменьшает абсорбцию местного анестетика из места инъекции и увеличивает местную концентрацию препарата вблизи нервных волокон, в связи с этим продолжительность действия анестезии увеличивается вдвое. Обратная сторона медали – токсичность адреналина, которая проявляется следующими симптомами: тахикардия, учащенное дыхание, артериальная гипертензия, аритмия, дрожь, потливость, головная боль, головокружение, бледность, общая слабость. Эти симптомы часто путают с анафилаксией.

При развитии нежелательных лекарственных реакций во время лечения больных местными анестетиками также следует иметь в виду аллергию на латекс, содержащийся в резиновых пробках, резиновых изделиях медицинского назначения и других стоматологических материалах, а также одновременное использование местных антисептиков (хлоргексидин и др.) и антибиотиков.
Истинные аллергические реакции на местные анестетики чаще развиваются по I и IV типу аллергических реакций, согласно классификации Джелла и Кумбса, поэтому внимательный сбор анамнеза необходим для определения типа реакции и проведения последующего обследования.
В процессе диагностики аллергии необходимо определить, является ли заболевание аллергическим, установить природу действующего аллергена и механизм развившейся реакции. Поэтому на первом этапе приходится решать дифференциально- диагностические задачи между аллергией и другими видами побочных реакций, в основе которых лежат часто проявления, схожие с аллергией (гипертезия, обморок, коллапс, истерические реакции).
Следует учитывать следующее: во-первых, истинные аллергические реакции не зависят от дозы препарата и являются непредсказуемыми. Симптомы аллергических реакций на местные анестетики могут проявляться в виде отека и воспаления на месте инъекции, гиперемии кожи, зуда, конъюнктивита, ринита, крапивницы, отека Квинке, отека голосовых связок с чувством кома в горле и осиплости голоса, кашля, затруднения дыхания вплоть до асфиксии, а также анафилактического шока.
На втором этапе (а иногда одновременно), когда установлен аллергический характер заболевания, выясняют его связь с определенным аллергеном, вид и механизм аллергии, так как методы диагностики аллергии и их результаты зависят от типа аллергических реакций и ими же определяются.
Параллельно проводится разграничение между аллергическими и псевдоаллергическими реакциями.
Аллергические реакции обычно вызываются взаимодействием аллергена со специфическими иммуноглобулин-Е (IgE) антителами. Эти антитела у сенсибилизированных индивидуумов связывают высокоаффинные FceRI рецепторы, локализованные на плазматической мембране тучных клеток и базофилов крови, и низкоаффинные FceRII рецепторы на лимфоцитах, эозинофилах и тромбоцитах. Это взаимодействие стимулирует клетки к высвобождению и преформированных и вновь синтезируемых медиаторов – таких как гистамин, триптаза, фосфолипидные медиаторы – простагаландин D, лейкотриены, тромбоксан А2 и тромбоцит активирующий фактор, а также различные хемокины и цитокины, которые и определяют клиническую картину. Шоковые органы обычно представлены кожей, слизистыми оболочками, сердечно- сосудистой и дыхательной системой и желудочно-кишечным трактом. Некоторые субстанции, входящие в местные анестетики, например, декстраны, могут вызывать образование IgG антител, которые вызывают образование иммунных комплексов с антигенами поэтому активируют систему комплемента.
Точные механизмы неиммуныхнных реакций до сих пор остаются сложными для понимания. Обычно считается, что они являются результатом непрямой фармакологической стимуляции тучных клеток и базофилов, вызывая освобождение воспалительных медиаторов. Однако, могут быть вовлечены и другие механизмы. Неаллергическая анафилаксия не обязательно включает иммунный механизм, поэтому предварительный контакт с причинно-значимым местным анестетиком не обязателен. Однако, при аллергических реакциях вовлечение лекарственно-специфических IgE, предшествующий контакт не обязателен, и сенсибилизация может происходить через перекрестно- реагирующие субстанции.
 Диагностика аллергии на местные анестетики.
Диагностика аллергии на местные анестетики.
Любая подозрительная реакция лекарственной гиперчувствительности на местные анестетики должна быть диагностирована, используя комбинации различных тестов, как в раннем, так и отдаленном периоде.
N.B. Диагностика лекарственных реакций на местные анестетики требует внимательного сбора анамнеза. Исследования при острой реакции проводят для подтверждения ее природы. В лучшем случае должна быть возможность определять продукты распада комплемента (С3d,c3a,C5a) и метилгистамина мочи. Надежные тесты для определения специфического IgE доступны не для всех препаратов. Требуется проведение прик-тестов и последующих внутрикожных тестов. Провокационные тесты имеют большую ценность, но их проведение отнимет много времени и имеет потенциальную опасностью.
Должны быть предприняты серьезные попытки, чтобы стандартизировать и валидизировать как in vivo, так и in vitro тесты для диагностики аллергических реакций на местные анестетики. Однако, ни одна из существующих в настоящее время методик не является абсолютно достоверной. Ложноположительные результаты вызывают неоправданное избегание безопасного лекарства, в то время как ложноотрицательные результаты могут быть чрезвычайно опасны и серьезно затрудняют правильную вторичную профилактику. Насколько возможно, подтверждение неинкриминированного аллергена должно базироваться на иммунологических исследованиях, используют более, чем 1 тест.
Диагностические стратегии базируются на тщательно собранном аллергологическом анамнезе, лабораторных обследованиях, выполненных непосредственно после развившейся реакции и днями, и неделями спустя. Лабораторные обследования включают исследования высвобождения медиаторов во время развития реакции, определение специфических IgE вскоре или предпочтительнее в течение 6 месяцев после развившейся аллергической реакции, и других лабораторных обследованиях, таких как тест высвобождения гистамина и тест активации базофилов. Ранние тесты обычно выполняются, чтобы определить, вовлечен ли иммунологический механизм или нет, или, в конечном случае, были ли активированы тучные клетки (определение триптазы). Кожные тесты выполняются позже, но лучше в течение первого года после развившейся аллергической реакции, при этом попытка определить причинно-значимое лекарство будет выполнима.
Таблица 3. Исследования при лекарственной аллергии
Неотложные исследования | Отсроченные исследования |
Определение уровня триптазы тучных клеток, уровня С3, С4. Как можно раньше после развития реакции и через 24 часа после ее возникновения | Направить на исследование к аллергологу- иммунологу |
Уровень альбумина сыворотки | Определение уровня специфического IgE, проведение прик-тестов и внутрикожных тестов: Flow-CAST; провокация лекарственным (двойная слепая плацебо-контролируемая провокация) |
Лечение
Лечение всех лекарственных реакций на местные анестетики включает немедленное прекращение введения препарата и в случае тяжелой реакции – оказание реанимационной помощи как при анафилактическом шоке.
Указания о реакциях на лекарственные препараты должны быть включены в медицинскую документацию.
Пациенты должны быть проинформированы о причинах их реакции, и при риске повторного развития им следует носить медицинский тревожный браслет или его эквивалент.
Важно помнить:
Передозировка местных анестетиков может вызывать серьезные нежелательные последствия; необходимо исключить вероятность их развития
Случайное внутривенное введение может быть причиной неспецифических симптомов, они не связаны с аллергией и не являются противопоказанием к дальнейшему использованию препарата
Следует идентифицировать вазовагальные реакции
При наличии сомнений относительно предшествующих реакций на местные анестетики следует использовать артикаин, который является препаратом выбора в связи сего слабой реактогенностью
Нельзя назначать лекарственное средство, имеющее перекрестно-реагирующие свойства с причинно-значимым медикаментом
Нельзя выставлять диагноз лекарственной аллергии только по данным лабораторного обследования, однако при наличии лекарственной гиперчувствительности лабораторная диагностика является неоценимым подспорьем для постановки диагноза

 Заключение:
Заключение:
1. Постановка диагноза должна основываться на данных аллергоанамнеза, осмотра больного, результатов постановки кожных проб и провокационных тестов, а также данных общеклинического обследования пациента.
2. Лабораторные методы диагностики аллергии к ЛС выявляют только состояние сенсибилизации, то есть наличие IgE (IgG) антител и/или сенсибилизированных лимфоцитов, подтверждая, что у обследуемого пациента был контакт с данным аллергеном.
3. Указанные тесты не могут являться бесспорным доказательством того, что на данное лекарство разовьется аллергическая реакция, так как для возникновения и развития аллергической реакции недостаточно лишь наличия сенсибилизации аллергеном.
4. Уметь ответить на вопрос «Есть ли аллергия у пациента или нет?» должны не только профессиональные аллергологи, но и практические врачи, к которым часто обращаются за помощью больные с симптомами непереносимости ЛС, но которые не имеют возможности и юридического права производить аллергодиагностику in vivo. В таких случаях могут использоваться лабораторные тесты, простые в обращении и доступные для медицинских учреждений.
5. Бесспорным является тот факт, что в современных условиях аллергодиагностика in vitro служит важным подспорьем для диагностики лекарственной аллергии.
Источник