Пищевая аллергия причины симптомы диагностика лечение и профилактика


Пищевая аллергия – это одно из наиболее распространенных аллергических состояний, обусловленное непереносимостью соединений в составе некоторых продуктов питания. Проявления заболевания разнообразны: кожные симптомы (высыпания, зуд, крапивница), нарушения функции ЖКТ (диспепсические расстройства), иногда возможны системные анафилактические реакции. Диагностика производится посредством постановки кожных аллергологических проб, изучения анамнеза и пищевого дневника больного, выполнения лабораторных анализов. Лечение заключается в элиминации провоцирующих продуктов из рациона пациента, назначении антигистаминных средств, в редких случаях – десенсибилизирующей иммунотерапии.
Общие сведения
Пищевая аллергия является самой частой аллергопатологией, что обусловлено значительным разнообразием веществ, входящих в состав продуктов питания человека. Примерно половина больных – дети в возрасте до 12 лет, у старших лиц распространенность заболевания снижается. Более частое возникновение болезни у детей объясняется контактами с новыми для организма антигенами и повышенной реактивностью в данный период жизни. В дальнейшем на большинство соединений пищи вырабатывается иммунологическая толерантность, и проявления аллергии встречаются намного реже. Существует генетическая предрасположенность к развитию данного состояния, имеющая полигенный характер. В отдельных случаях непереносимость определенных продуктов сохраняется всю жизнь и может осложняться перекрестными реакциями и иными аллергическими состояниями (к примеру, бронхиальной астмой).
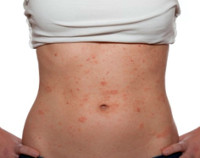
Пищевая аллергия
Причины
Большая часть случаев заболевания обусловлена гиперчувствительностью первого типа, опосредованной выделением IgE и активацией тканевых базофилов. Непосредственной причиной патологии является попадание в желудочно-кишечный тракт белковых соединений, которые распознаются иммунитетом и запускают его аномальный ответ. Выявлено огромное количество предрасполагающих к пищевой аллергии состояний и особенностей организма, часть которых характерна только для детей. Это является еще одной причиной частого развития аллергической реакции в детской популяции. Среди наиболее распространенных факторов, способствующих возникновению пищевой непереносимости, выделяют:
- Особенности аллергена. Гиперреактивность чаще вызывают антигены пищи, обладающие высокой иммуногенностью и способные без деградации преодолевать барьеры пищеварительной системы (в частности, агрессивную среду желудка). Большая часть из них содержится в коровьем молоке, рыбе, белке яиц, злаках, некоторых фруктах (клубника, цитрусовые) и орехах. Порядка 80% всех случаев заболевания обусловлено гиперчувствительностью к данным продуктам.
- Генетические факторы. Развитие непереносимости может быть обусловлено наследственными и генетическими свойствами организма. Они могут проявляться повышенным уровнем реактивности, аномальной активностью иммунитета и другими состояниями, облегчающими развитие аллергических реакций.
- Возрастные особенности ЖКТ. Возникновению аллергии на продукты способствуют наблюдаемая у детей высокая проницаемость стенок желудочно-кишечного тракта, низкая кислотность желудочного сока, нарушения состава микрофлоры кишечника. Эти условия облегчают контакт аллергена с иммунокомпетентными клетками, запускающими аллергический процесс.
На вероятность возникновения заболевания также влияет количество попавшего внутрь организма аллергена, характер кулинарной обработки продуктов, содержащих в себе провоцирующие вещества. Непереносимость продуктов может быть следствием перекрестной аллергии на пыльцу растений или бытовую пыль. Сенсибилизацию организма при этом вызывают антигены, переносимые по воздуху, но реакцию могут инициировать и продукты питания, имеющие схожие соединения в своем составе.
Патогенез
В процессе развития пищевой аллергии первоначально возникает сенсибилизация организма – она происходит при первом контакте с аллергеном. Последний распознается клетками иммунитета, которые через ряд промежуточных реакций вызывают образование иммуноглобулинов класса Е, специфичных к данному белковому соединению. Антитела такого типа обладают свойством адсорбироваться на поверхности тканевых базофилов, оставаясь там длительное время. При повторном поступлении провоцирующего антигена он связывается с IgE, которые активируют тучные клетки, вызывая их дегрануляцию с выходом гистамина. Этот биогенный амин обуславливает расширение кровеносных сосудов, отек тканей, раздражение нервных окончаний – данные изменения проявляются кожным зудом, крапивницей, диспепсическими расстройствами.
Особенностью аллергии к пищевым компонентам в младенческом возрасте является исключение этапа сенсибилизации из патогенетической цепи заболевания. Антитела против аллергена попадают в организм ребенка трансплацентарно или с грудным молоком от матери, которая страдает от непереносимости некоторых продуктов. По этой причине женщинам с аллергией особенно важно контролировать свое питание в период беременности и кормления грудью – в противном случае существует риск развития патологии у младенца. Но длительность такого состояния у детей незначительна – материнские антитела полностью элиминируются из организма через несколько недель после прекращения естественного вскармливания.
Симптомы пищевой аллергии
Клиническая картина патологии довольно разнообразна, статистически чаще регистрируются кожные симптомы, возникающие в течение 2-х часов после приема пищи. Развивается зуд, высыпания различной локализации, обычно эритематозного характера. Часть пациентов жалуется на крапивницу и иные отечные явления на поверхности кожи. В зависимости от тяжести аллергии и характера провоцирующего вещества эти симптомы могут сохраняться на протяжении нескольких часов или дней. После этого, при условии отсутствия контактов с аллергеном, кожные проявления обычно полностью и бесследно исчезают. При продолжении употребления опасного продукта аллергическая реакция регистрируется вновь, причем каждый новый эпизод характеризуется все более выраженными и тяжелыми симптомами.
Пищевая аллергия может проявляться нарушениями ЖКТ в первые часы после употребления аллергенных продуктов. Больные жалуются на боли в животе, тошноту, иногда рвоту и диарею. При особенно высокой аллергической готовности организма данные симптомы способны развиваться уже в момент приема пищи. Диспепсия сопровождается отеком слизистых оболочек полости рта, губ, поверхности языка. Иногда такой аллергический процесс приводит к заложенности носа, слезотечению, конъюнктивиту, что создает ложную картину поллиноза или непереносимости бытовой пыли.
Отдельные продукты питания (арахис, некоторые виды рыб, клубника) содержат аллергены, вызывающие сильные системные реакции – ангионевротический отек и анафилактический шок, сопровождающиеся спазмом гортани и падением артериального давления. У больных бронхиальной астмой гиперчувствительность к компонентам пищи может спровоцировать развитие приступа по механизму перекрестной аллергии. Ряд больных отмечает появление головных болей, повышенной утомляемости и слабости после употребления блюд с провоцирующими продуктами.
Осложнения
Наиболее тяжелым осложнением пищевой аллергии является анафилактический шок, вызванный массированной дегрануляцией базофилов и выделением большого количества гистамина. Он возникает при предрасположенности к непереносимости определенных продуктов или при длительном игнорировании проявлений заболевания. Продолжающееся поступление аллергена в организм приводит к постепенному нарастанию симптомов и в конечном итоге провоцирует развитие шока. Если аллергия сопровождается рвотой или диареей, то длительный контакт с антигеном может приводить к электролитным нарушениям. Среди других осложнений можно выделить возникновение перекрестной непереносимости антигенов цветочной пыльцы или бытовой пыли, инфицирование кожи в результате расчесов и повреждений.
Диагностика
Определение пищевой аллергии производится аллергологом-иммунологом, при этом важен тесный и доверительный контакт врача с пациентом или его родителями (при развитии патологии у детей). Для диагностики заболевания используют данные анамнеза, результаты лабораторных и иммунологических исследований, а также провокационных тестов. Последние следует использовать только в случае относительно низкой реактивности организма и легкости проявлений аллергии. При наличии риска системных реакций (отека Квинке или анафилактического шока) проведение исследований, предусматривающих контакт пациента с аллергеном, запрещено. Подтверждение диагноза и определение провоцирующего продукта проводят по следующему алгоритму:
- Осмотр и сбор анамнеза. Осматриваются кожные покровы больного для определения характера и выраженности высыпаний, в спорных случаях может потребоваться консультация дерматолога. Анализируется пищевой анамнез: выясняется, какие продукты употреблялись в последние дни и в каком количестве. На основе этого ограничивается круг возможных аллергенов, что облегчает дальнейшие исследования.
- Лабораторные анализы. В общем анализе крови незначительная эозинофилия определяется лишь при сильных либо неоднократных эпизодах аллергии. По показаниям микроскопическому исследованию подвергают смывы носоглотки, мазки-отпечатки с конъюнктивы – в них также обнаруживаются эозинофилы. Биохимическое исследование крови выявляет высокий уровень иммуноглобулинов классов E и G.
- Кожные аллергологические пробы. Для точного определения аллергена используют аппликационные пробы или прик-тест. При этом на кожные покровы наносят эталоны антигенов, попавших под подозрение в ходе расспроса больного. Развитие покраснения и отека является положительной реакцией и указывает на наличие непереносимости аллергена.
- Иммунологические анализы. К ним относят твердофазный иммуноферментный тест (ELISA) и радиоаллергосорбентный тест (RAST). Их проводят для определения типа провоцирующего антигена при высокой реактивности организма, когда кожные пробы исключены. Эти анализы с высокой точностью определяют наличие специфических к аллергену IgE в крови больного
Дифференциальную диагностику пищевой аллергии следует проводить с иными заболеваниями аллергического характера (поллиноз, атопический дерматит) и кожными патологиями (экзема, инфекционные поражения). При развитии диспепсических расстройств необходимо исключить риск пищевой токсикоинфекции или других болезней пищеварительной системы. Иногда симптомы, схожие с проявлениями аллергии, могут возникать из-за употребления непривычных или экзотических блюд. Обычно данные состояния самопроизвольно исчезают за несколько часов и редко возникают повторно.
Лечение пищевой аллергии
Лечебные мероприятия в практической аллергологии включают три этапа: облегчение симптомов аллергии, ускорение элиминации аллергена и предотвращение последующих контактов с ним. При непереносимости незаменимых продуктов питания используется десенсибилизирующая иммунотерапия. Важно также учитывать риск перекрестных реакций, поэтому после выявления аллергена специалист может ограничить потребление сразу ряда блюд. Их исключение из рациона надежно гарантирует отсутствие новых эпизодов пищевой аллергии. Основные этапы лечения складываются из:
- Симптоматической терапии. Применяют антигистаминные средства в различных формах выпуска – в виде таблеток, сиропов (в педиатрической практике) и назальных спреев. В большинстве случаев однократного приема препаратов данной группы достаточно для полного устранения проявлений пищевой аллергии. При более тяжелом течении специалистом может быть назначено их курсовое применение.
- Элиминации аллергена из организма. Может обеспечиваться как назначением специальной гипоаллергенной диеты, так и фармакологическими методами. В случае недавнего (несколько часов) попадания провоцирующего продукта в ЖКТ эффективны энтеросорбенты – активированный уголь, полисорб. Они связывают антигены в просвете кишечника, не позволяя им проникать в системный кровоток. Если после проникновения аллергенов прошло несколько дней, или они поступали в организм на протяжении длительного времени, то их элиминация возможна только естественным путем. Несколько ускорить ее можно инфузионной терапией или назначением диуретиков.
- Аллерген-специфической иммунотерапии (АСИТ). Этот этап лечения возможен только после полноценной диагностики патологии и точного определения провоцирующего антигена. Назначается в случае, если перечень запрещенных продуктов слишком обширен, или в него попадают незаменимые компоненты пищи. АСИТ заключается во введении постепенно повышающихся дозировок аллергена с целью выработки иммунологической толерантности к нему.
Прогноз и профилактика
Прогноз пищевой аллергии благоприятный, особенно при развитии состояния в детском возрасте – по мере роста ребенка непереносимость продуктов постепенно исчезает и практически не проявляется в дальнейшем. В случае наличия тяжелых реакций на арахис, морепродукты и некоторые фрукты довольно часто пациентам приходится пожизненно отказываться от их употребления. Кроме того, им рекомендуется иметь при себе средства для первой помощи при анафилактическом шоке (например, специальный шприц-ручку с адреналином). Профилактика сводится к ограничению использования продуктов высокого аллергического риска в детском питании и при беременности, а при наличии реакций – к их полному изъятию из рациона.
Источник
 Пищевая аллергия рассматривается в качестве одного из видов пищевой непереносимости. Она развивается в результате сложных иммунологических реакций организма на тот или иной аллерген, присутствующий в пище. Данная разновидность реакции гиперчувствительности немедленного типа играет огромную роль в формировании и дальнейшем развитии и течении большинства патологий с аллергическим компонентом в детском возрасте.
Пищевая аллергия рассматривается в качестве одного из видов пищевой непереносимости. Она развивается в результате сложных иммунологических реакций организма на тот или иной аллерген, присутствующий в пище. Данная разновидность реакции гиперчувствительности немедленного типа играет огромную роль в формировании и дальнейшем развитии и течении большинства патологий с аллергическим компонентом в детском возрасте.
Оглавление:
Классификация
Клинические проявления пищевой аллергии
Диагностика
Причины пищевой аллергии
Наиболее значимые аллергены
Механизм развития пищевой аллергии и схожих патологий
Лечение пищевой аллергии
Классификация
Пищевая аллергия развивается в результате потребления качественных и обычных для большинства людей продуктов, хотя отдельные симптомы в ряде случаев могут напоминать пищевое отравление. Данное заболевание, как и многие другие реакции гиперчувствительности, нередко приводит к развитию острых состояний, в числе которых отек Квинке, анафилактический шок и поражения сосудов (васкулиты).
Кроме того, патологический процесс способен на протяжении всей жизни пациента поддерживать хронические заболевания органов дыхательной, пищеварительной и выделительной систем. Сейчас принято выделять 4 основных вида непереносимости продуктов питания:
- истинная аллергия (в ее основе иммунологические механизмы);
- псевдоаллергические реакции (развиваются при употреблении гистаминолибераторов);
- непереносимость, обусловленная ферментной недостаточностью;
- психогенная непереносимость тех или иных продуктов.
Обратите внимание: гистаминолибераторы – это соединения, которые сами по себе не вызывают сенсибилизации организма, но способствуют стимуляции клеток, отвечающих за выброс медиатора аллергии – гистамина. К самым известным гистаминолибераторам, в частности, относятся цитрусовые, шоколад, кофе и горчицу. 
Клинические проявления пищевой аллергии
Симптоматика пищевой аллергии отличается многообразием. В результате употребления конкретных продуктов могут возникать:
- тошнота;
- рвота;
- боли в абдоминальной области (нередко – спастического характера);
- диарея;
- кожный зуд;
- появление кожных элементов (сыпи) по всей поверхности тела;
- выраженная отечность губ;
- отек области лица и шеи (возможно).
Важно: в детском возрасте пищевая аллергия нередко проявляется в форме диатеза.  У некоторых пациентов могут иметь место отдельные проявления хейлита (воспаления губ) и стоматита (воспаления слизистой полости рта). Не исключены отек Квинке, респираторные симптомы (насморк, затрудненное дыхание) и обострение атопического дерматита.
У некоторых пациентов могут иметь место отдельные проявления хейлита (воспаления губ) и стоматита (воспаления слизистой полости рта). Не исключены отек Квинке, респираторные симптомы (насморк, затрудненное дыхание) и обострение атопического дерматита.
Диагностика
Рекомендуем прочитать:
Анализ крови на аллергены
Диагноз ставится на основании клинической картины, жалоб больного и данных, полученных при объективном осмотре. Дополнительно проводится ряд лабораторных исследований. Необходимо также уточнить семейный аллергологический анамнез, т. е. выяснить, имеются ли среди близких родственников пациента страдающие аллергией на продукты или непищевые вещества. В первую очередь важно установить четкую причинно-следственную связь между потреблением определенного пищевого продукта и появлением (обострением) клинической симптоматики аллергии. Нужно также выявить характер высыпаний на кожных покровах и степень поражения органов пищеварительного тракта. Антропометрические данные больного (рост и вес) сравнивают с возрастными нормами.
Дети, страдающие пищевой аллергией зачастую отстают в развитии. Важно обратить внимание на характер дыхания пациента. Затрудненное дыхание через нос может свидетельствовать об аллергическом рините (насморке), а кашель и характерный свист при дыхании нередко говорят об обострении бронхиальной астмы. В качестве дополнительных методов обследования проводятся рентгенография грудной клетки и ларингоскопия. При жалобах на проблемы со стороны желудочно-кишечного тракта показаны эзофагоскопия (исследование пищевода) и гастродуоденоскопия (изучение состояния желудка и двенадцатиперстной кишки). Методики позволяют объективно оценить степень поражения слизистых оболочек.
Важно: из наиболее современных лабораторных методов выявления пищевой аллергии особого внимания заслуживает определение чувствительности к разного рода аллергенам по восьми тестам. 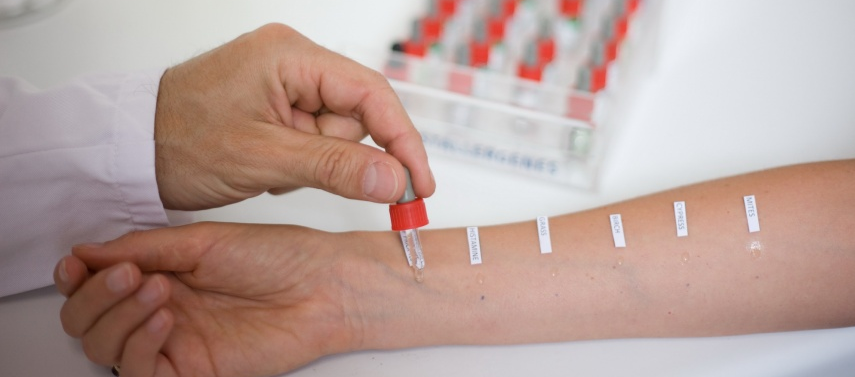 В ходе лабораторного исследования анализа крови у пациентов, страдающих пищевой аллергией, практически всегда определяется повышенное содержание эозинофилов, а также высокий уровень иммуноглобулина Е. Для выявления специфических IgE-антител применяются иммуноферментный анализ и радиоаллергосорбентный тест (последний характеризуется наибольшей информативностью).
В ходе лабораторного исследования анализа крови у пациентов, страдающих пищевой аллергией, практически всегда определяется повышенное содержание эозинофилов, а также высокий уровень иммуноглобулина Е. Для выявления специфических IgE-антител применяются иммуноферментный анализ и радиоаллергосорбентный тест (последний характеризуется наибольшей информативностью).
Причины пищевой аллергии
Специалисты выделяют ряд наиболее значимых факторов, предрасполагающих к появлению пищевой аллергии. К наиболее распространенным причинам относятся:
- семейная (генетически обусловленная) предрасположенность;
- получение ребенком антител во время внутриутробного развития и в период грудного вскармливания;
- небольшая продолжительность грудного вскармливания;
- возраст малыша во время сенсибилизации (самого первого контакта с определенным аллергеном);
- характер аллергена, его объем и частота попадания в организм;
- низкий уровень местного иммунитета в органах пищеварения;
- высокая проницаемость слизистой ЖКТ;
- дисбактериоз.
Важно: по данным медицинской статистики лица мужского пола страдают от пищевой аллергии в 2 раза чаще, чем женщины.
Высокая заболеваемость в детском возрасте объясняется тем, что иммунная система сформирована не окончательно, и иммуноглобулина А в организме синтезируется сравнительно немного. Кроме того, в ЖКТ малыша продуцируется существенно меньше ферментов и соляной кислоты.
Наиболее значимые аллергены
 Одним из самых сильных и широко распространенных продуктов-аллергенов считается коровье молоко. До 90% случаев развития пищевой аллергии у детей связывают именно с ним. Реакция на данный продукт развивается у малышей в процессе их перевода с грудного вскармливания на искусственное. Мощным аллергеном являются белки рыб и протеины, содержащиеся в морепродуктах (икра, моллюски и т. д.).
Одним из самых сильных и широко распространенных продуктов-аллергенов считается коровье молоко. До 90% случаев развития пищевой аллергии у детей связывают именно с ним. Реакция на данный продукт развивается у малышей в процессе их перевода с грудного вскармливания на искусственное. Мощным аллергеном являются белки рыб и протеины, содержащиеся в морепродуктах (икра, моллюски и т. д.).
Чувствительность к рыбному белку в большинстве случаев не исчезает по мере взросления (в отличие от гиперчувствительности к молоку). У 98% малышей, страдающих пищевой аллергией, отмечается непереносимость любого рыбного белка, а 10% реагируют только на некоторые сорта. Около 60-80 малышей из 100 с пищевой аллергией активно реагируют на белок куриных яиц. Нередко параллельно отмечается гиперчувствительность к мясу кур и куриному бульону. Из продуктов растительного происхождения наиболее часто в роли аллергенов выступают злаковые культуры – пшеница и рожь, а также целый ряд фруктов (в частности – цитрусовых) и ягод (клубника и т. д.).
По меньшей мере, у каждого пятого малыша с пищевой аллергией причиной заболевания становится реакция на продукты, в процессе изготовления которых применялись те или иные грибки (кефир, квас, сдоба, сыр). Во избежание развития негативных реакций из рациона таких детей целесообразно исключить йогурты, кислую капусту, молочные продукты, содержащие солод и сухофрукты.
Важно: аллергия на «пищевые» грибки часто сопровождается реакцией гиперчувствительности к антибиотикам тетрациклинового и пенициллинового ряда. С осторожность нужно давать таким пациентам препараты витаминов группы В.
По степени вероятности развития пищевой аллергии распространенные продукты можно разделить на 3 группы: I группа – продукты, имеющие большую вероятность риска:
- коровье молоко;
- яйца (белок);
- рыба и морепродукты;
- цитрусовые;
- натуральный мед;
- грибы (преимущественно – лесные);
- клубника;
- ананасы;
- какао-бобы (шоколад);
- кофе;
- горчица;
- помидоры;
- сельдерей;
- злаковые культуры;
- виноград.
II группа – средняя степень вероятности развития аллергии:
- персики;
- абрикосы;
- зеленый (болгарский) перец;
- рис;
- бобовые культуры;
- кукуруза;
- гречневая крупа;
- мясо кролика.
III группа – продукты, употребление которых даёт низкую вероятность развития пищевой аллергии:
- кабачки;
- яблоки;
- бананы;
- салат;
- арбуз;
- крыжовник.
Обратите внимание: во многих случаях реакция гиперчувствительности возникает не на сам продукт, а на разнообразные красители, ароматизаторы и консерванты, которые некоторые современные производители добавляют даже в питание, адаптированное для маленьких детей. При определении причины пищевой аллергии немаловажно учитывать высокую вероятность наличия так называемой «перекрестной аллергии» между компонентами продуктов и непищевыми соединениями. Это позволит составить безопасную диету для человека, страдающего аллергией, например, на шерсть или пыльцу растений.
Механизм развития пищевой аллергии и схожих патологий
В процессе обработки пищи все экзогенные (попадающие с едой) белки-антигены трансформируются в неаллергенные или толерогенные формы. В ЖКТ, благодаря наличию собственной иммунной системы, определяется невосприимчивость к экзогенным соединениям. Барьерные функции ЖКТ во многом связаны с весьма высокими концентрациями иммуноглобулина А, содержащегося в слизи, покрывающей кишечную стенку.
Если у человека имеет место генетически обусловленная предрасположенность, то при контакте с определенным чужеродным белком развивается реакция гиперчувствительности. Вначале происходит сенсибилизация, а при повторном попадании данного белка в ЖКТ начинается ускоренный синтез особого белка – иммуноглобулина Е. Он закрепляется на тучных клетках и провоцирует выброс большого количества медиатора – гистамина. Это вещество и другие биологически активные соединения в конечном итоге и определяют клинические симптомы пищевой аллергии. При гиперчувствительности активируются тучные клетки в так называемых «шоковых органах». При гиперчувствительности к компонентам пищевых продуктов таковыми, как правило, являются кожа и органы ЖКТ. Могут затрагиваться и органы дыхания, в результате чего развиваются симптомы респираторной аллергии. 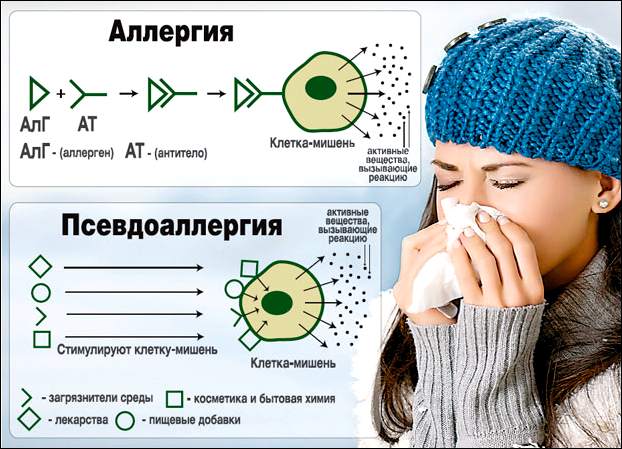 В некоторых случаях у пациентов развиваются псевдоаллергические реакции, обусловленные заболеваниями органов пищеварительного тракта. В связи с патологическими изменениями слизистой ЖКТ, продуцирующие и содержащие гистамин тучные клетки становятся более доступными для соединений-гистаминолибераторов. Клинические проявления данной патологии очень напоминают «классические» реакции гиперчувствительности немедленного типа, но уровень иммуноглобулинов Е при псевдоаллергических реакциях, как правило, находится в пределах нормы. При таких состояниях поражаются тучные клетки многих шоковых органов. Нередки крапивницы (зуд и высыпания на коже) и не исключено такое серьезное осложнение, как отек Квинке.
В некоторых случаях у пациентов развиваются псевдоаллергические реакции, обусловленные заболеваниями органов пищеварительного тракта. В связи с патологическими изменениями слизистой ЖКТ, продуцирующие и содержащие гистамин тучные клетки становятся более доступными для соединений-гистаминолибераторов. Клинические проявления данной патологии очень напоминают «классические» реакции гиперчувствительности немедленного типа, но уровень иммуноглобулинов Е при псевдоаллергических реакциях, как правило, находится в пределах нормы. При таких состояниях поражаются тучные клетки многих шоковых органов. Нередки крапивницы (зуд и высыпания на коже) и не исключено такое серьезное осложнение, как отек Квинке.
Непереносимость пищи, обусловленная дефицитом ферментов, объясняется врожденной нехваткой энзимов лактазы и сахаразы. Первый отвечает за ферментацию молочного сахара, а второй – сахарозы. Лактазный и сахаразный дефицит проявляются диареей и (реже) метеоризмом. Встречается также нехватка энзима, отвечающего за абсорбцию растительного белка глютена.
Обратите внимание: пищевую аллергию следует дифференцировать от непереносимости продуктов, вызванной психическими отклонениями. Данная патология наблюдается сравнительно часто и никак не связана с реакциями гиперчувствительности. Различные отклонения в пищевом поведении требуют консультации невропатолога и психиатра.
Лечение пищевой аллергии
 При выраженных реакциях гиперчувствительности продукт, который их спровоцировал, должен быть исключен из рациона.
При выраженных реакциях гиперчувствительности продукт, который их спровоцировал, должен быть исключен из рациона.
Важно: в ряде случаев через несколько лет аллергия (например, на молоко) может исчезнуть, но вновь начинать употреблять определенную пищу нужно с осторожностью! Аллергия к рыбе и ракообразным сохраняется в течение всей жизни.
При крапивнице и отеке Квинке показаны антигистаминные средства (Н1-блокаторы). Тяжелые проявления пищевой аллергии требуют курсового лечения глюкокортикоидами. В некоторых случаях перед едой целесообразно регулярно принимать препарат Кромолин. О методах лечения и профилактики пищевой аллергии у детей в данном видео-обзоре рассказывает доктор Комаровский:
Плисов Владимир, врач-фитотерапевт
14,870 просмотров всего, 5 просмотров сегодня
Загрузка…
Источник


